El objetivo de nuestro trabajo fue analizar la asociación entre las principales enfermedades crónicas y la multimorbilidad, con mortalidad, discapacidad incidente en actividades básicas de la vida diaria y pérdida de movilidad en ancianos.
Material y métodosNovecientos cuarenta y tres participantes del estudio FRADEA con datos en la visita basal de enfermedades crónicas, y en la segunda visita de mortalidad, discapacidad incidente y pérdida de movilidad. Se analizó la asociación cruda y ajustada por edad, sexo y discapacidad previa entre el recuento de enfermedades crónicas total, el recuento de 14 enfermedades prevalentes preseleccionadas y la presencia de 2 o más de estas últimas (multimorbilidad) con los eventos adversos de salud referidos.
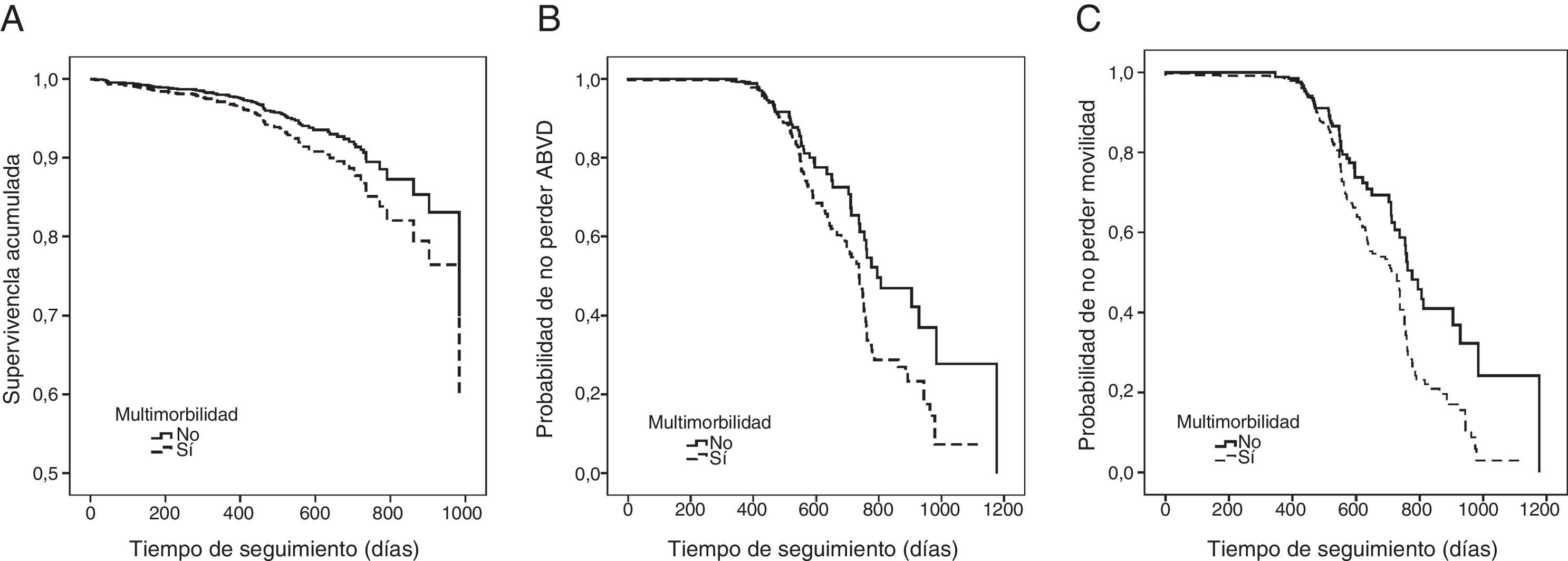
ResultadosLos participantes con mayor recuento de enfermedades totales (OR 1,11; IC 95% 1,02-1,22), así como seleccionadas (OR 1,19; IC95% 1,03-1,38) tuvieron un mayor riesgo ajustado de mortalidad, pero no de discapacidad incidente ni pérdida de movilidad. Los sujetos con multimorbilidad tuvieron mayor riesgo ajustado, aunque no significativo, de mortalidad (HR 1,45; IC95% 0,87-2,43), frente a los que no la tenían. El tiempo medio libre de discapacidad incidente en participantes sin y con multimorbilidad fue de 846±34 y 731±17 días respectivamente (log-rank χ2 7,45; p=0,006), y sin y con pérdida de movilidad fue de 818±32 y 696±13 días respectivamente (log-rank χ2 10,99; p=0,001).
ConclusionesLa multimorbilidad no se asocia de manera ajustada con mortalidad, discapacidad incidente ni pérdida de movilidad en mayores de 70 años, aunque sí con mortalidad si se considera el recuento de enfermedades crónicas de manera lineal.
The objective of this study was to analyse the relationships between the major chronic diseases and multiple morbidity, with mortality, incident disability in basic activities of daily living, and loss of mobility in the elderly.
Material and methodsA total of 943 participants were selected from the FRADEA Study, using available baseline data of chronic diseases, and at the follow-up visit of mortality, incident disability, and loss of mobility. The analysis was made of the unadjusted and adjusted association between the number of chronic diseases, the number of 14 pre-selected diseases, and the presence of two or more chronic diseases (multiple morbidity) with adverse health events recorded.
ResultsParticipants with a higher number of diseases (OR 1.11; 95% CI: 1.02-1.22), and 14 pre-selected diseases (OR 1.19; 95% CI: 1.03-1.38) had a higher adjusted mortality risk, but not a higher incident disease or mobility loss risk. Subjects with multiple morbidity had a higher non-significant mortality risk (HR 1.45; 95% CI: 0.87-2.43), than those without multiple morbidity. Disability-free mean time in participants with and without multiple morbidity was 846±34 and 731±17 days, respectively (Log-rank χ2 7.45. P=.006), and with our without mobility loss was 818±32 and 696±13 days, respectively (Log rank χ2 10.99. P=.001).
ConclusionsMultiple morbidity was not associated with mortality, incident disability in ADL, or mobility loss in adults older than 70 years, although if mortality is taken into account, the number of chronic diseases is linear.
Actualmente, el principal foco de interés en las políticas sanitarias recae en la enfermedad crónica más que en la tradicional enfermedad aguda1–7. Se define enfermedad crónica como una condición de salud irreversible, sin recuperación completa o con un tiempo de evolución relativamente largo8. Además, habitualmente la enfermedad crónica no se presenta de manera aislada sino de forma agrupada, en lo que se conoce como multimorbilidad, definida como la concurrencia de 2 o más enfermedades crónicas en un determinado período de tiempo8–10.
Estudios poblacionales han demostrado cómo el número de enfermedades que presentan los sujetos aumenta con la edad11. En un reciente trabajo, la prevalencia de morbilidad por estrato de edad fue del 11,3% entre los 25-44 años; del 30,4% entre los 45-64 años; del 64,9% entre los 65-84 años y del 81,5% entre aquellos con edad igual o mayor de 8512; y en el Women'sHealth and Aging Study más de la mitad de las mujeres tenían 3 o más condiciones crónicas importantes13. En España, el estudio Leganés describió que casi el 60% de la población mayor de 65 años presentaba 4 o más enfermedades crónicas de un total de 13 evaluadas14, y la Encuesta Nacional de Salud en 200615 evidenció un promedio de 2,8 enfermedades entre sujetos de 65 a 74 años, alcanzando un promedio de 3,23 entre los mayores de 75. Sin embargo, se ha descrito una gran variabilidad en el número de enfermedades crónicas referidas en los diferentes estudios poblacionales (entre 2,5 y 6,5)16.
Las enfermedades crónicas prevalentes más frecuentes en población mayor de 65 años varían según los estudios, su ámbito y su finalidad, aunque las más representativas son hipertensión arterial, diabetes, enfermedad coronaria, osteoartrosis, polimialgia reumática, artritis reumatoide, obesidad, fractura de cadera, enfermedad pulmonar obstructiva crónica (EPOC), lumbalgia, cáncer, ictus, insuficiencia cardiaca, valvulopatía, fibrilación auricular, demencia, depresión y trastorno por ansiedad, anemia, alteraciones visuales, parkinson, epilepsia y neuropatía periférica5,17.
La enfermedad crónica y la multimorbilidad se han asociado con eventos adversos graves de salud en ancianos en estudios nacionales e internacionales, entre los que se han descrito un incremento del riesgo de mortalidad6,14,18–24, discapacidad13,14,17,21,25,26, pérdida de movilidad27, hospitalización evitable11 o por reacciones adversas a medicamentos28, empeoramiento en la calidad de vida18,29 y aumento en los cuidados de salud y costes sanitarios21. Las enfermedades crónicas que de manera individual se asocian más a mortalidad en ancianos son la insuficiencia cardiaca (20%), demencia (13,6%), EPOC (12,4%), cáncer (5,6%), neumonía (5,3%), enfermedad renal, ictus, sepsis, enfermedad hepática, infarto de miocardio y heridas30.
Sin embargo, no es bien conocida la asociación en cohortes poblacionales españolas entre las principales enfermedades prevalentes y la multimorbilidad en los adultos mayores y dichos eventos adversos, y en los pocos trabajos existentes habitualmente la enfermedad crónica se ha recogido a través de encuestas y no directamente del historial clínico de los participantes, con riesgo elevado de infradiagnósticos. Por ello, partiendo de los datos recogidos en el estudio FRADEA31 nos propusimos analizar la asociación entre las principales enfermedades diagnosticadas y la multimorbilidad con la mortalidad, la discapacidad incidente en actividades básicas de la vida diaria (ABVD) y la pérdida de movilidad en una cohorte concurrente de mayores de 70 años representativa de la población de Albacete.
Materiales y métodosDiseñoEstudio de cohortes concurrente de base poblacional. El diseño completo del estudio está publicado previamente31.
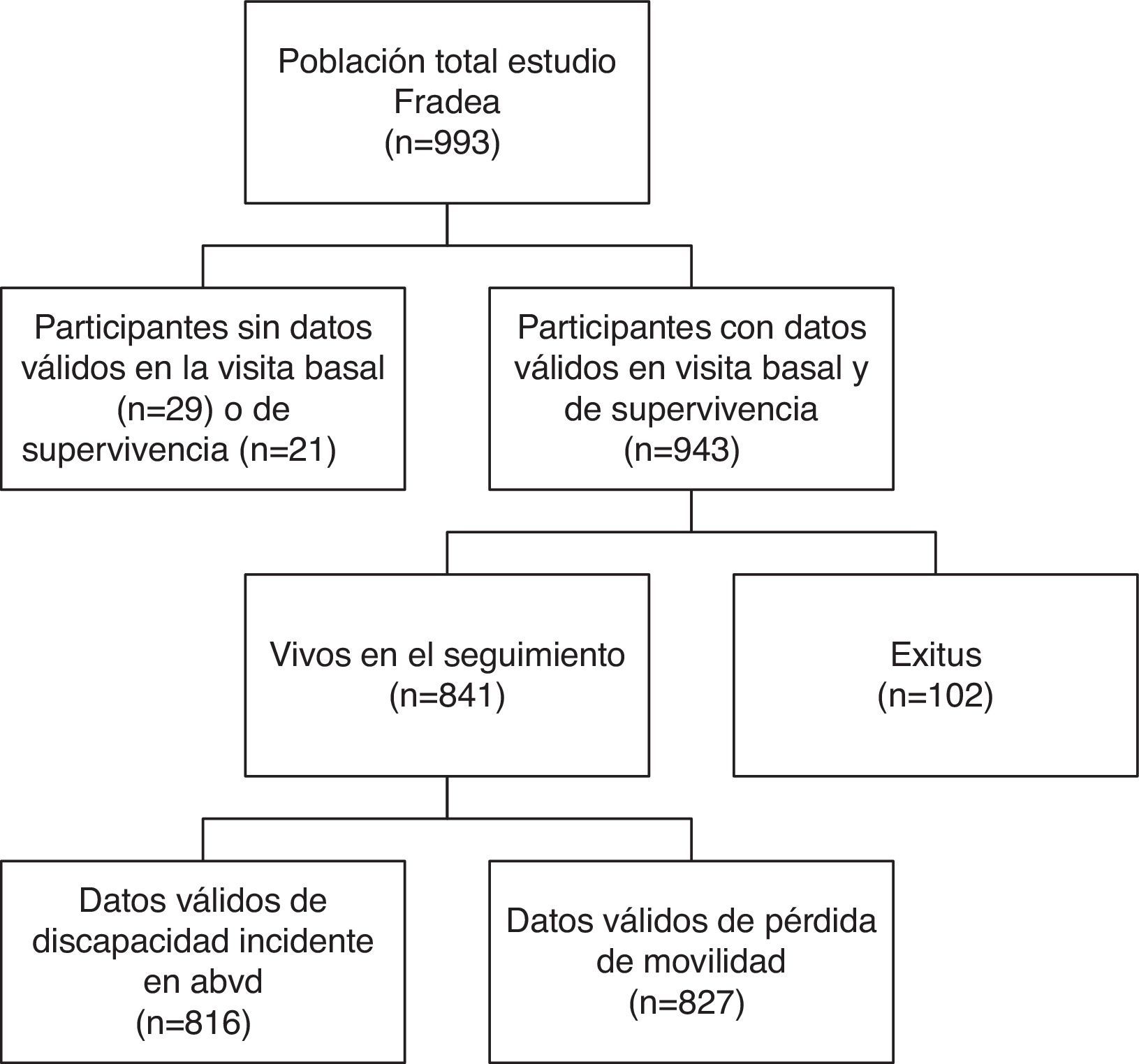
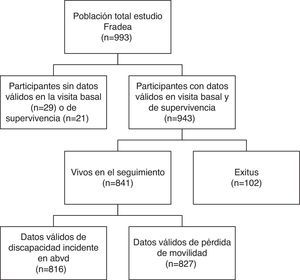
Sujetos y ámbito de estudioNovecientos cuarenta y tres sujetos mayores de 70 años pertenecientes al estudio FRADEA, con datos disponibles de enfermedades crónicas en la visita basal, y en la segunda visita de estado vital. El diagrama de flujo de los participantes en el estudio se presenta en la figura 1. La población del estudio FRADEA se seleccionó mediante un muestreo aleatorizado estratificado por edad y sexo, sobre las personas de 70 años o más residentes en la ciudad de Albacete (España) durante al menos 3 meses al año, incluidos en la base de datos de tarjeta sanitaria (18.137 personas con edad igual o mayor a 70 años).
Desarrollo del estudioA todos los sujetos se les realizó una entrevista basal que incluía variables sociodemográficas, funcionales, enfermedades crónicas y consumo habitual de fármacos. Esta entrevista se realizó de manera presencial en las consultas de geriatría del Hospital Perpetuo Socorro de Albacete por 4 enfermeras entrenadas. Cuando el participante no podía desplazarse, las enfermeras acudieron a su domicilio para obtener la información.
La visita de seguimiento se realizó vía telefónica por las mismas 4 enfermeras, aproximadamente 2 años después de la visita basal, obteniendo la información de la misma persona que en la visita basal (propio participante o informador principal cuando el participante era incapaz de aportar la información). En esta segunda visita se evaluaron los eventos adversos graves de salud. La media de seguimiento fue de 534 días (DE 153, rango 0-1.177 días).
Identificación de enfermedades crónicas y multimorbilidadLa identificación de las enfermedades crónicas padecidas se realizó a partir del historial médico hospitalario del paciente revisado por el investigador principal, y por los informes médicos aportados por el participante durante la entrevista. Las enfermedades se codificaron según la clasificación CIE-10, y posteriormente fueron agrupadas en grandes grupos homogéneos para su posterior análisis. Para el análisis de la multimorbilidad se empleó el recuento de todas las enfermedades crónicas presentes en el historial clínico del participante, así como el recuento de enfermedades crónicas presentes de entre 14 preseleccionadas por su prevalencia y asociación con mortalidad y discapacidad: infarto agudo de miocardio/ángor, diabetes, hipertensión arterial, dislipidemia, demencia, parkinsonismo, cáncer, insuficiencia cardiaca, fibrilación auricular/flutter, ictus, EPOC, asma/hiperreactividad bronquial, anemia y depresión. Para el análisis estadístico, se consideró multimorbilidad cuando el recuento de enfermedades crónicas de entre las 14 seleccionadas fue igual o mayor de 2.
Variables de resultadoLas variables de resultado fueron la mortalidad por cualquier causa, la discapacidad incidente en la realización de ABVD y la pérdida de movilidad durante el período de seguimiento. Se recogió la mortalidad con la fecha en la que se produjo el fallecimiento. Cuando esta no se conocía, se acudió al registro de mortalidad del Complejo Hospitalario Universitario de Albacete y al registro de Atención Primaria de Albacete. La discapacidad incidente se determinó mediante el índice de Barthel. Se consideró discapacidad incidente para realizar ABVD cuando la puntuación en alguna de las siguientes 5 actividades obtenidas del índice de Barthel (baño, aseo, alimentación, uso del retrete, vestido o transferencias) fue menor en la visita de seguimiento respecto a la visita basal. Se consideró pérdida de movilidad incidente cuando el participante presentó peores puntuaciones en cualquiera de los siguientes ítems del índice de Barthel entre la visita basal y la de seguimiento (transferencias, deambulación o subir escaleras).La fecha exacta del momento de la discapacidad incidente o la pérdida de movilidad no pudo conocerse, al ser la entrevista de seguimiento aleatoria y no ser fiable la información aportada por el participante o informador principal del momento de presentar la variable de resultado. Por ello, para el análisis tiempo dependiente de estas variables se tomó el de la fecha de la visita de seguimiento, como variable censurada.
Covariables de estudioEn la visita basal se recogieron la edad, el género, la discapacidad prevalente para realizar ABVD mediante el índice de Barthel y el consumo de fármacos habitual.
Aspectos éticosLa investigación ha cumplido con la normativa de Helsinki referente al estudio con seres humanos. El estudio fue aprobado por el Comité Ético de Investigación Clínica del Área Sanitaria de Albacete y la Comisión de Investigación Clínica del Complejo Hospitalario Universitario de Albacete. Todos los participantes firmaron consentimiento informado previo a su inclusión en el estudio.
Análisis estadísticoEn primer lugar se realizó un análisis descriptivo de las características de los sujetos de la muestra mediante proporciones, medidas de tendencia central y medidas de dispersión, según la naturaleza de las variables. Posteriormente, se realizó un análisis bivariante mediante pruebas de chi cuadrado o t de Student cuando convino entre las diferentes variables independientes y de control con las variables dependientes.
Para analizar la asociación entre las enfermedades crónicas y la multimorbilidad con los eventos adversos de salud, se construyeron modelos de regresión logística ajustados por edad, género y discapacidad prevalente. Por último, se analizó el riesgo de mortalidad según la multimorbilidad mediante análisis de riesgos proporcionales de Cox ajustado por las mismas covariables de estudio. El riesgo de presentar discapacidad incidente en ABVD o pérdida de movilidad se evaluó mediante análisis de la supervivencia de Kaplan-Meier, debido a que no se conocía la fecha exacta de la variable de resultado, manejándose el dato como censurado, aunque pueda suponer un pequeño sesgo en los resultados finales. Se empleó el estadístico log-rank para la comparación. Todos los datos fueron almacenados y analizados mediante el paquete estadístico SPSS.
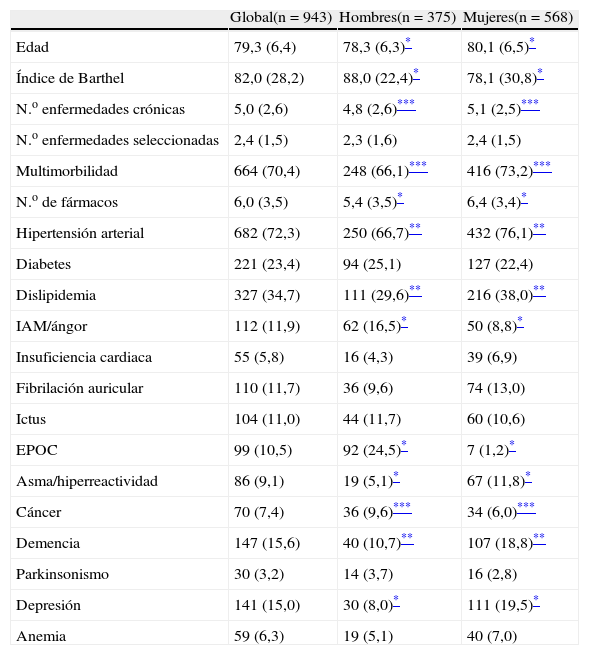
ResultadosLa tabla 1 presenta las características basales de la muestra, así como la prevalencia de las diferentes enfermedades recogidas en la entrevista basal en la población de estudio, tanto en la muestra global como por género. Se observa que las mujeres presentaron mayor número de enfermedades y multimorbilidad, así como mayor consumo de fármacos. La edad presentó una correlación positiva con el número de enfermedades seleccionadas (r=0,113; p<0,01), de tal manera que por cada 10 años aumentaron 0,3 el número de enfermedades seleccionadas, y con el consumo de fármacos (r=0,210; p<0,001), así que por cada 10 años aumentó en 1,1 el número de fármacos, pero no así con el número total de enfermedades crónicas recogidas. Igualmente, existió una correlación negativa entre el índice de Barthel y el número de enfermedades totales (r=−0,166; p<0,001), el número de enfermedades seleccionadas (r=−0,252; p<0,001) y el número de fármacos (r=−0,234; p<0,001). Los sujetos con multimorbilidad fueron de mayor edad (79,9 vs. 78,2; p<0,001) y tuvieron peor estado funcional (índice de Barthel 78,9 vs. 89,4; p<0,001) que aquellos sin multimorbilidad. Las mujeres presentaron con mayor frecuencia demencia, depresión, asma, dislipidemia e hipertensión arterial, mientras que los hombres tenían con mayor frecuencia EPOC, cardiopatía isquémica y cáncer.
Características basales de la muestra
| Global(n=943) | Hombres(n=375) | Mujeres(n=568) | |
| Edad | 79,3 (6,4) | 78,3 (6,3)* | 80,1 (6,5)* |
| Índice de Barthel | 82,0 (28,2) | 88,0 (22,4)* | 78,1 (30,8)* |
| N.o enfermedades crónicas | 5,0 (2,6) | 4,8 (2,6)*** | 5,1 (2,5)*** |
| N.o enfermedades seleccionadas | 2,4 (1,5) | 2,3 (1,6) | 2,4 (1,5) |
| Multimorbilidad | 664 (70,4) | 248 (66,1)*** | 416 (73,2)*** |
| N.o de fármacos | 6,0 (3,5) | 5,4 (3,5)* | 6,4 (3,4)* |
| Hipertensión arterial | 682 (72,3) | 250 (66,7)** | 432 (76,1)** |
| Diabetes | 221 (23,4) | 94 (25,1) | 127 (22,4) |
| Dislipidemia | 327 (34,7) | 111 (29,6)** | 216 (38,0)** |
| IAM/ángor | 112 (11,9) | 62 (16,5)* | 50 (8,8)* |
| Insuficiencia cardiaca | 55 (5,8) | 16 (4,3) | 39 (6,9) |
| Fibrilación auricular | 110 (11,7) | 36 (9,6) | 74 (13,0) |
| Ictus | 104 (11,0) | 44 (11,7) | 60 (10,6) |
| EPOC | 99 (10,5) | 92 (24,5)* | 7 (1,2)* |
| Asma/hiperreactividad | 86 (9,1) | 19 (5,1)* | 67 (11,8)* |
| Cáncer | 70 (7,4) | 36 (9,6)*** | 34 (6,0)*** |
| Demencia | 147 (15,6) | 40 (10,7)** | 107 (18,8)** |
| Parkinsonismo | 30 (3,2) | 14 (3,7) | 16 (2,8) |
| Depresión | 141 (15,0) | 30 (8,0)* | 111 (19,5)* |
| Anemia | 59 (6,3) | 19 (5,1) | 40 (7,0) |
EPOC: enfermedad pulmonar obstructiva crónica; IAM: infarto agudo de miocardio.
Todos los datos son medias con la desviación estándar entre paréntesis o número de sujetos con el porcentaje entre paréntesis.
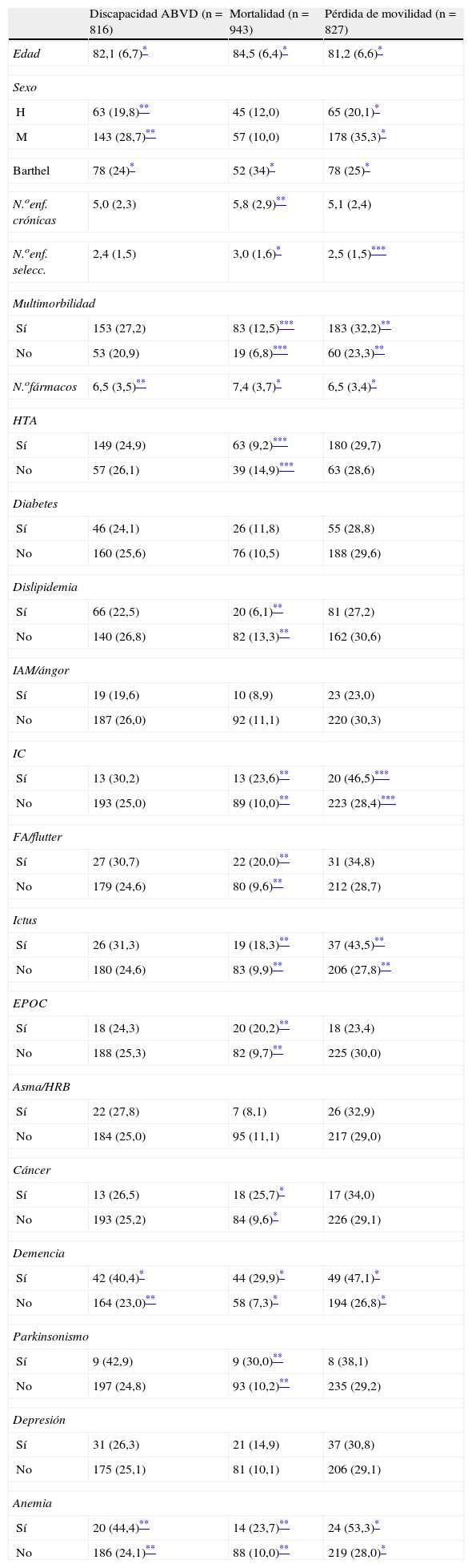
Ciento dos pacientes fallecieron durante el seguimiento, 206 perdieron alguna ABVD y 243 perdieron movilidad durante el seguimiento. En 25 casos no se obtuvo información de la pérdida de ABVD y en 14 de la pérdida de movilidad. En la tabla 2 se presentan los datos del análisis bivariante entre las variables independientes y de control, con los eventos adversos de salud recogidos. Los participantes con mayor edad, sexo femenino, peor estado funcional y mayor consumo de fármacos presentaron con mayor frecuencia mortalidad, discapacidad incidente y pérdida de movilidad. El número de enfermedades total, el número de enfermedades seleccionadas y la multimorbilidad se asociaron con todos los eventos adversos recogidos menos con la discapacidad incidente en ABVD. La mayoría de las 14 enfermedades seleccionadas se asoció con mortalidad excepto la depresión, el asma, la cardiopatía isquémica, la hipertensión, la dislipidemia y la diabetes. La insuficiencia cardiaca, los ictus, la demencia y la anemia se asociaron con pérdida de movilidad, y solo la demencia y la anemia con discapacidad incidente en ABVD.
Asociación entre las diferentes enfermedades y los eventos adversos de salud
| Discapacidad ABVD (n=816) | Mortalidad (n=943) | Pérdida de movilidad (n=827) | |
| Edad | 82,1 (6,7)* | 84,5 (6,4)* | 81,2 (6,6)* |
| Sexo | |||
| H | 63 (19,8)** | 45 (12,0) | 65 (20,1)* |
| M | 143 (28,7)** | 57 (10,0) | 178 (35,3)* |
| Barthel | 78 (24)* | 52 (34)* | 78 (25)* |
| N.oenf. crónicas | 5,0 (2,3) | 5,8 (2,9)** | 5,1 (2,4) |
| N.oenf. selecc. | 2,4 (1,5) | 3,0 (1,6)* | 2,5 (1,5)*** |
| Multimorbilidad | |||
| Sí | 153 (27,2) | 83 (12,5)*** | 183 (32,2)** |
| No | 53 (20,9) | 19 (6,8)*** | 60 (23,3)** |
| N.ofármacos | 6,5 (3,5)** | 7,4 (3,7)* | 6,5 (3,4)* |
| HTA | |||
| Sí | 149 (24,9) | 63 (9,2)*** | 180 (29,7) |
| No | 57 (26,1) | 39 (14,9)*** | 63 (28,6) |
| Diabetes | |||
| Sí | 46 (24,1) | 26 (11,8) | 55 (28,8) |
| No | 160 (25,6) | 76 (10,5) | 188 (29,6) |
| Dislipidemia | |||
| Sí | 66 (22,5) | 20 (6,1)** | 81 (27,2) |
| No | 140 (26,8) | 82 (13,3)** | 162 (30,6) |
| IAM/ángor | |||
| Sí | 19 (19,6) | 10 (8,9) | 23 (23,0) |
| No | 187 (26,0) | 92 (11,1) | 220 (30,3) |
| IC | |||
| Sí | 13 (30,2) | 13 (23,6)** | 20 (46,5)*** |
| No | 193 (25,0) | 89 (10,0)** | 223 (28,4)*** |
| FA/flutter | |||
| Sí | 27 (30,7) | 22 (20,0)** | 31 (34,8) |
| No | 179 (24,6) | 80 (9,6)** | 212 (28,7) |
| Ictus | |||
| Sí | 26 (31,3) | 19 (18,3)** | 37 (43,5)** |
| No | 180 (24,6) | 83 (9,9)** | 206 (27,8)** |
| EPOC | |||
| Sí | 18 (24,3) | 20 (20,2)** | 18 (23,4) |
| No | 188 (25,3) | 82 (9,7)** | 225 (30,0) |
| Asma/HRB | |||
| Sí | 22 (27,8) | 7 (8,1) | 26 (32,9) |
| No | 184 (25,0) | 95 (11,1) | 217 (29,0) |
| Cáncer | |||
| Sí | 13 (26,5) | 18 (25,7)* | 17 (34,0) |
| No | 193 (25,2) | 84 (9,6)* | 226 (29,1) |
| Demencia | |||
| Sí | 42 (40,4)* | 44 (29,9)* | 49 (47,1)* |
| No | 164 (23,0)** | 58 (7,3)* | 194 (26,8)* |
| Parkinsonismo | |||
| Sí | 9 (42,9) | 9 (30,0)** | 8 (38,1) |
| No | 197 (24,8) | 93 (10,2)** | 235 (29,2) |
| Depresión | |||
| Sí | 31 (26,3) | 21 (14,9) | 37 (30,8) |
| No | 175 (25,1) | 81 (10,1) | 206 (29,1) |
| Anemia | |||
| Sí | 20 (44,4)** | 14 (23,7)** | 24 (53,3)* |
| No | 186 (24,1)** | 88 (10,0)** | 219 (28,0)* |
EPOC: enfermedad pulmonar obstructiva crónica; FA: fibrilación auricular; H: hombre; HTA: hipertensión arterial; HRB: hiperreactividad bronquial; IAM: infarto agudo de miocardio; IC: insuficiencia cardiaca; M: mujer; N.o enf. crónicas: número de enfermedades crónicas total; N.o enf. selecc: número de enfermedades de entre las 14 seleccionadas para el estudio.
Análisis bivariado. Todos los datos son medias con la desviación estándar entre paréntesis o número de sujetos con el porcentaje entre paréntesis.
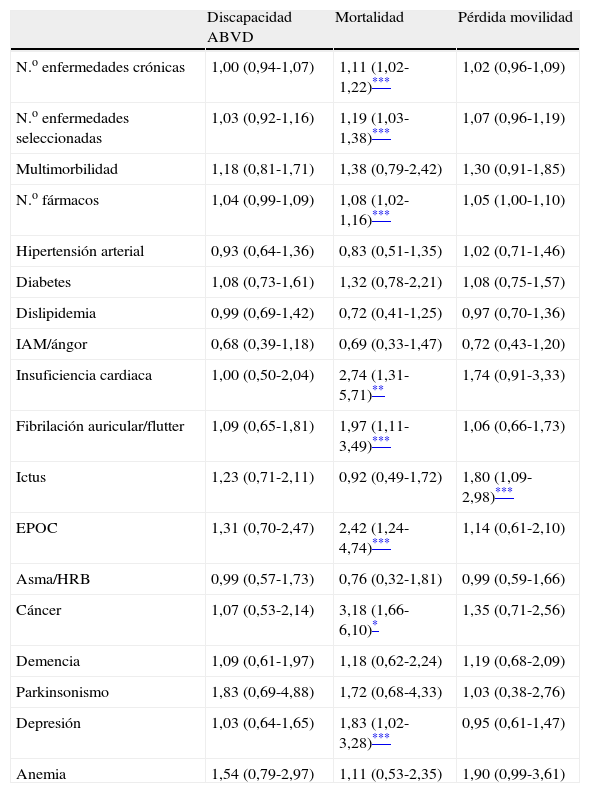
En la tabla 3 se muestra la asociación ajustada mediante regresión logística entre la multimorbilidad y las diferentes enfermedades recogidas con la mortalidad, discapacidad incidente en ABVD y pérdida de movilidad. Los participantes con mayor número tanto de enfermedades totales como seleccionadas tuvieron un mayor riesgo ajustado de mortalidad, y las enfermedades que se asociaron con mayor riesgo ajustado de mortalidad fueron la insuficiencia cardiaca (OR 2,74), EPOC (OR 2,42), fibrilación auricular/flutter (OR 1,97), depresión (OR 1,83) y cáncer (OR 3,18). Solo los ictus se asociaron de manera ajustada a la pérdida de movilidad (OR 1,80), mientras que ninguna enfermedad lo hizo con la discapacidad incidente en ABVD. En todos los modelos analizados, la discapacidad prevalente se erigió como predictor independiente de todos los eventos adversos de salud (p<0,001).
Asociación ajustada entre las diferentes enfermedades y los eventos adversos recogidos mediante regresión logística
| Discapacidad ABVD | Mortalidad | Pérdida movilidad | |
| N.o enfermedades crónicas | 1,00 (0,94-1,07) | 1,11 (1,02-1,22)*** | 1,02 (0,96-1,09) |
| N.o enfermedades seleccionadas | 1,03 (0,92-1,16) | 1,19 (1,03-1,38)*** | 1,07 (0,96-1,19) |
| Multimorbilidad | 1,18 (0,81-1,71) | 1,38 (0,79-2,42) | 1,30 (0,91-1,85) |
| N.o fármacos | 1,04 (0,99-1,09) | 1,08 (1,02-1,16)*** | 1,05 (1,00-1,10) |
| Hipertensión arterial | 0,93 (0,64-1,36) | 0,83 (0,51-1,35) | 1,02 (0,71-1,46) |
| Diabetes | 1,08 (0,73-1,61) | 1,32 (0,78-2,21) | 1,08 (0,75-1,57) |
| Dislipidemia | 0,99 (0,69-1,42) | 0,72 (0,41-1,25) | 0,97 (0,70-1,36) |
| IAM/ángor | 0,68 (0,39-1,18) | 0,69 (0,33-1,47) | 0,72 (0,43-1,20) |
| Insuficiencia cardiaca | 1,00 (0,50-2,04) | 2,74 (1,31-5,71)** | 1,74 (0,91-3,33) |
| Fibrilación auricular/flutter | 1,09 (0,65-1,81) | 1,97 (1,11-3,49)*** | 1,06 (0,66-1,73) |
| Ictus | 1,23 (0,71-2,11) | 0,92 (0,49-1,72) | 1,80 (1,09-2,98)*** |
| EPOC | 1,31 (0,70-2,47) | 2,42 (1,24-4,74)*** | 1,14 (0,61-2,10) |
| Asma/HRB | 0,99 (0,57-1,73) | 0,76 (0,32-1,81) | 0,99 (0,59-1,66) |
| Cáncer | 1,07 (0,53-2,14) | 3,18 (1,66-6,10)* | 1,35 (0,71-2,56) |
| Demencia | 1,09 (0,61-1,97) | 1,18 (0,62-2,24) | 1,19 (0,68-2,09) |
| Parkinsonismo | 1,83 (0,69-4,88) | 1,72 (0,68-4,33) | 1,03 (0,38-2,76) |
| Depresión | 1,03 (0,64-1,65) | 1,83 (1,02-3,28)*** | 0,95 (0,61-1,47) |
| Anemia | 1,54 (0,79-2,97) | 1,11 (0,53-2,35) | 1,90 (0,99-3,61) |
ABVD: actividades básicas de la vida diaria; EPOC: enfermedad pulmonar obstructiva crónica; HRB: hiperreactividad bronquial; IAM: infarto agudo de miocardio.
Modelos diferentes (18×3=54) entre las variables independientes y las de resultado, cada uno de ellos ajustado por edad, género e índice de Barthel. Todos los datos son OR (intervalo de confianza del 95%).
En la figura 2A se muestra la probabilidad de supervivencia ajustada en sujetos con y sin multimorbilidad, mediante análisis de riesgos proporcionales de Cox. Los sujetos con multimorbilidad tuvieron mayor riesgo ajustado, aunque no significativo, de mortalidad (HR 1,45; IC 95% 0,87-2,43), frente a los que no la tenían. Las figuras 2B y C muestran la probabilidad de presentar discapacidad incidente en ABVD o de perder movilidad mediante análisis de Kaplan-Meier en los sujetos con y sin multimorbilidad. El tiempo medio libre de discapacidad en ABVD fue de 846±34 días en los que no presentaban multimorbilidad (mediana 794 días) y 731±17 días en los que sí (mediana 737 días), log-rank χ27,45 (p=0,006). El tiempo medio sin pérdida de movilidad fue de 818±32 días en los que no tenían multimorbilidad (mediana 776 días) y de 696±13 días en los que sí (mediana 712 días), log-rank χ210,99 (p=0,001).
Asociación temporal entre multimorbilidad y mortalidad (panel A, análisis de riesgos proporcionales de Cox ajustado por edad, sexo y Barthel. La variable tiempo representa la fecha de exitus exacta o la fecha de la visita de seguimiento en caso de seguir vivo. N=943), discapacidad incidente en actividades básicas de la vida diaria (panel B, Kaplan-Meier. N=816) y pérdida de movilidad (panel C, Kaplan-Meier. N=827). En los análisis de Kaplan-Meier (paneles B y C) la variable tiempo representa la fecha de la visita de seguimiento, considerando la variable de resultado presente un dato censurado.
El principal resultado de nuestro trabajo es que la multimorbilidad, considerada como la presencia de 2 o más enfermedades crónicas dentro de una lista de 14 preseleccionadas, no se asoció con mortalidad, discapacidad incidente ni pérdida de movilidad en mayores de 70 años, aunque sí se asoció con mortalidad si se consideraba el número de enfermedades crónicas de manera lineal. Estos datos concuerdan con los de otros autores que encuentran que son otras condiciones como la edad, la fragilidad o la discapacidad las que condicionan discapacidad incidente en población anciana32,33. Además, en sujetos mayores de 65 años, se ha descrito que la multimorbilidad solo explica entre un 1,3 y un 3,5% adicional de la mortalidad cuando se añade a análisis multivariantes en los que figura la edad6.
Nuestros datos son congruentes con la literatura médica en cuanto a la prevalencia de multimorbilidad, que fue del 70,4%. Se han descrito prevalencias entre el 52,3 y el 98% en mayores de 65 años dependiendo de la metodología empleada, el ámbito, la edad de los participantes y la definición de multimorbilidad2,11,17,21. Asimismo, las mujeres presentaron mayor multimorbilidad y consumo de fármacos que los hombres2, y tuvieron mayor discapacidad incidente, pérdida de movilidad y menor mortalidad. Además, los participantes que presentaron eventos adversos de salud, también fueron de mayor edad, con mayor discapacidad prevalente y con mayor consumo de fármacos.
El principal problema en los estudios de enfermedades crónicas y multimorbilidad radica en la definición de este concepto34. Aunque la definición implica la presencia de 2 o más enfermedades crónicas, se ha encontrado una gran disparidad en la prevalencia de multimorbilidad según se considere cualquier enfermedad crónica o un listado de enfermedades prevalentes o con alta carga de discapacidad y mortalidad, diferencias que pueden llegar a ser mayores del 20%. Asimismo se han apreciado diferencias de más de un 35% cuando la recogida de enfermedades se hace desde un programa de atención primaria frente a encuestas poblacionales1.
No existe consenso todavía sobre qué enfermedades crónicas o condiciones deben ser evaluadas, contabilizadas, resumidas y baremadas para alcanzar una medida válida y comparable de la carga de enfermedad. En nuestro estudio hemos empleado 3 constructos diferentes para intentar minimizar sesgos derivados de esta falta de uniformidad de criterio. Se ha descrito que la inclusión de 4 a 7 diagnósticos puede infraestimar la multimorbilidad, mientras que la inclusión de más de 12 no aporta más información y no cambia la variabilidad1. Tampoco está claro las enfermedades específicas que deberían incluirse, aunque deberían aparecer aquellas con mayor impacto o carga sobre la población de estudio. En nuestro medio, estas son diabetes mellitus, hipertensión, dislipidemia, cardiopatía isquémica, insuficiencia cardiaca, artrosis, osteoporosis, úlcera péptica, artritis reumatoide, EPOC y asma, cáncer, ictus, depresión y ansiedad, demencia, parkinsonismos, epilepsia y alteraciones de los sentidos5. Nosotros seleccionamos 14 de estas enfermedades crónicas con alta prevalencia e impacto sobre mortalidad y discapacidad, pero excluimos la artrosis, la osteoporosis y las alteraciones sensoriales por su infradiagnóstico significativo en las historias clínicas de los participantes cuando los síntomas son leves, o por baja consideración clínica de los médicos responsables.
El mejor método para estimar de manera adecuada la prevalencia poblacional de una condición crónica es la revisión de la historia clínica del paciente junto con una anamnesis y exploración física completa, así como la solicitud de las exploraciones complementarias necesarias. Por el contrario, las encuestas habitualmente infraestiman esta prevalencia por infradiagnóstico, por mal conocimiento de las propias enfermedades, por sesgos en el informador principal o por mala recogida de datos. En nuestro estudio las enfermedades crónicas fueron recogidas directamente de la historia clínica del participante por un único médico entrenado. Esta metodología aumenta la fiabilidad respecto a las encuestas, pero no garantiza valores exactos. Para comprobar la desviación de nuestros datos, los comparamos con aquellos de la Encuesta Nacional de Salud 200615. En dicha encuesta, los mayores de 75 años tuvieron una prevalencia de infarto de miocardio del 4,1%; asma 7,8%; hipertensión arterial 49,5%; EPOC 11,8%; diabetes 18,4%; hipercolesterolemia 22,2%; depresión-ansiedad-otros trastornos mentales 21,1%; cáncer 2,4%; anemia 7,3% y embolia 3%. Nuestros valores son iguales o mayores para todas las enfermedades crónicas, y cercanos a prevalencias descritas en la literatura española para las patologías más prevalentes en este grupo de edad como la hipertensión, la diabetes y la dislipidemia, por lo que pensamos que son válidos35–37.
En nuestro trabajo, las enfermedades prevalentes asociadas a mortalidad en el análisis bivariante fueron el cáncer, la insuficiencia cardiaca, la fibrilación auricular/flutter, los ictus, la demencia, los parkinsonismos, la anemia y la EPOC, mientras que en el multivariante solo fueron el cáncer, la insuficiencia cardiaca, la fibrilación auricular/flutter, la depresión y la EPOC, probablemente debido al efecto preponderante de la repercusión funcional de la enfermedad como principal predictor de mortalidad. Es bien conocido que la discapacidad prevalente es mejor predictor de eventos adversos de salud que la propia enfermedad crónica o la multimorbilidad17,32. Es relativamente sorprendente que los sujetos con hipertensión o con dislipidemia tuvieron menor mortalidad que aquellos sin estas patologías, aunque en el modelo ajustado la asociación no fue significativa. Ello puede ser debido a un infradiagnóstico de estas patologías en población discapacitada o próxima al fallecimiento, a un mejor control farmacológico de los factores de riesgo, o a un efecto de marcador de otras condiciones. Así por ejemplo, niveles bajos de colesterol se han asociado a malnutrición y fragilidad, siendo estas condiciones importantes predictores de mortalidad38. De igual manera, valores bajos de presión arterial en ancianos se ha asociado con mayor mortalidad39.
Las únicas enfermedades crónicas asociadas a discapacidad incidente en el análisis bivariante en nuestro estudio fueron la demencia y la anemia, al contrario que en otros trabajos donde se ha descrito que la artrosis, problemas visuales, diabetes, ictus, EPOC, cardiopatía isquémica e hipertensión se asocian40. Es conocida la clara asociación entre deterioro cognitivo y discapacidad incidente41, aunque en nuestro trabajo queda también enmascarada por la presencia de discapacidad prevalente. Asimismo, los participantes con insuficiencia cardiaca, ictus y parkinsonismo presentaron también mayor discapacidad incidente aunque sin significación estadística, probablemente debido a la relativamente baja «n» de la muestra. Con respecto a la pérdida de movilidad incidente, solo los sujetos con ictus la presentaron en mayor medida de manera ajustada, aunque aquellos con insuficiencia cardiaca, demencia, parkinsonismo y anemia lo hicieron en el análisis bivariante.
Las principales fortalezas de nuestro estudio son que la cohorte es de base poblacional, seleccionada mediante muestreo aleatorizado estratificado, con una muestra numerosa de ancianos representativa de la población de Albacete (incluyendo ancianos institucionalizados), que el registro de enfermedades no se hizo por encuesta sino a través de la historia clínica del participante y que el equipo investigador se mantuvo estable a lo largo de todo el estudio, favoreciendo la validez de los datos.
Nuestro trabajo presenta 4 debilidades. La principal es que no puede garantizarse la replicabilidad de los resultados en otras poblaciones, a pesar de haber demostrado la validez de los datos obtenidos. La segunda es que en nuestro trabajo no se han incluido condiciones o síndromes geriátricos como delirium, deterioro cognitivo, caídas, inmovilidad, incontinencia, alteraciones sensoriales o fragilidad, que algunos autores consideran deberían incluirse cuando se mide multimorbilidad en este grupo poblacional puesto que han demostrado su asociación con discapacidad incidente incluso en mayor grado que las propias enfermedades crónicas o la multimorbilidad42–44. Aunque somos conscientes de la enorme relevancia de estas condiciones de salud (muchas de ellas razón de ser de la especialidad de Geriatría), en nuestro trabajo quisimos centrarnos en el constructo tradicional de multimorbilidad para analizar la asociación no enmascarada por otros condicionantes con eventos adversos.
La tercera debilidad es que las enfermedades crónicas recogidas fueron prevalentes y no incidentes. Se ha comprobado que el número de condiciones de salud de nueva aparición se asocian a mayor discapacidad incidente, de tal manera que los sujetos con una, 2 y 3 enfermedades nuevas tienen un riesgo 2, 4 y 13 veces mayor respectivamente de discapacitarse. La demencia, ictus, depresión, bajo índice de masa corporal y obesidad fueron las principales condiciones asociadas a discapacidad incidente a los 3 años45. Por último, el corto período de seguimiento, aunque los datos sean significativos, y un número de participantes limitado pueden haber limitado la potencia estadística de algunas asociaciones.
Sin duda se necesitan más trabajos en poblaciones más numerosas y de diferentes ámbitos que analicen la importancia relativa de la enfermedad prevalente e incidente, así como su efecto sumatorio o exponencial según agrupaciones de enfermedades sobre los eventos adversos de salud en ancianos, ajustada por otros factores tan relevantes como la propia edad, el sexo, la fragilidad, los síndromes geriátricos y la discapacidad prevalente. Solo así conseguiremos identificar a la subpoblación de mayores en alto riesgo de discapacidad para implementar medidas preventivas, objetivo prioritario de la Geriatría.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.