¿CUÁL ES EL OBJETIVO?
La razón de ser y el objetivo de cualquier chequeo rutinario en el campo de la oncología es elaborar un diagnóstico temprano como base de un tratamiento encaminado a la remisión completa de la enfermedad o, cuando menos, al control de sus síntomas. Además, la mejora significativa de la calidad de vida centra cada vez más los estudios sobre medidas de detección temprana de tumores malignos. Las reflexiones en este sentido incluyen también preguntarse acerca de las consecuencias del tratamiento en estadios iniciales, en especial cuando la esperanza de vida estadística del individuo contrasta con la esperanza de vida específica en caso de un tumor de progresión lenta. Pero, otro objetivo importante de cualquier programa de cribado consiste en reducir el «impacto del cáncer» (en inglés, cancer burden) en una población determinada y, en consecuencia, también sus repercusiones económicas. Desde este punto de vista, al evaluar los gastos derivados de una campaña de detección temprana conviene considerar el número de años de vida ganados y, en la medida en que sea extrapolable, los costes de un tratamiento eventual en fase tardía, que incluiría el gasto en medidas de apoyo psicológico y en seguridad social. Por lo tanto, la mortalidad por cáncer y, por supuesto, siempre que la relevancia estadístico-epidemiológica de un tumor sea suficiente, también la mortalidad global, deben reducirse mediante estrategias de detección temprana y, en función de los resultados, de un tratamiento temprano.
En cuanto a las técnicas de cribado de tumores malignos en personas de edad avanzada, se toma como eje de la investigación el grupo de pacientes de 70 años o más. En este punto, al considerar las incidencias del cáncer típicas de la edad, algunos datos que eventualmente pueden obtenerse en individuos más jóvenes no son fácilmente deducibles de las incidencias conocidas específicas de la edad avanzada, puesto que también la biología tumoral en personas mayores, así como las cuestiones sobre comorbilidad y efectos secundarios del tratamiento, son mayor objeto de debate que en caso de pacientes más jóvenes.
Si se revisan los tres grandes tipos de tumores que afectan a la población añosa --cáncer de mama, próstata y carcinoma colorrectal--, no sólo han de ser objeto de tratamiento las manifestaciones cancerosas claramente relevantes, sino también, y al mismo nivel, los efectos secundarios --básicamente distintos-- derivados del tratamiento o de la sensibilidad a los procedimientos de detección habituales. Los aspectos económicos, en cambio, no se pueden abordar a fondo en el presente trabajo.
EPIDEMIOLOGÍA Y DEFINICIÓN DE GRUPOS ESPECÍFICOS
Como grupo específico de riesgo desde el punto de vista geriátrico se considera a todos los pacientes de más de 70 años. A este respecto, conviene subrayar que la esperanza de vida de las personas mayores y ancianas es considerable y debe influir en la toma de decisiones. Como ejemplo, incluso las personas de más de 85 años poseen una esperanza de vida media que supera con creces el plazo de 5 años establecido por la oncología como límite de curación (tabla 1). El aumento de la esperanza de vida de la población en todos los países industriales occidentales es evidente y, sin duda, en los próximos años se traducirá en un aumento del número de personas mayores paralelo a un descenso global de la población, con la consiguiente reducción del porcentaje de personas jóvenes. La incidencia relativa del riesgo de cáncer en edad avanzada, que ya conocemos, se reflejará en un dramático incremento de su incidencia global en la sociedad. Como consecuencia, la incidencia del cáncer en el índice de mortalidad global, establecida en cerca de un 12% en 1990, superará el 60% en un futuro próximo, situado sin ir más lejos en el año 2030. Ni nuestro sistema sanitario en conjunto, ni nuestra capacidad hospitalaria, ni en particular nuestros programas de prevención y detección temprana, disponen de la infraestructura suficiente para afrontar un despliegue de estas dimensiones. En conclusión, el aumento del cáncer debido a los cambios demográficos representará uno de los principales retos de nuestro sistema sanitario en un futuro no lejano.
CÁNCER DE MAMA
El cáncer de mama es el tumor más común en mujeres de edad avanzada a escala mundial. El riesgo relativo de contraer un cáncer de mama aumenta exponencialmente con la edad (tabla 2). Así se pasa de cifras de aproximadamente 1:2.500 a partir de los 30 años de edad hasta más de 1:10 en individuos octogenarios. Precisamente, las mujeres de 70 años en adelante deberían constituir el grupo específico preferente de cualquier campaña de detección temprana de este tumor maligno, ya que, siendo el riesgo relativo tan elevado, la posibilidad de descubrir un tumor importante a estas edades es considerable. Pese a ello, la mayoría de los programas nacionales de detección temprana del cáncer de mama establece su límite en los 60 años, e incluso antes. Por esta razón, parece cuando menos absurdo que, justamente en las personas de edad avanzada, el diagnóstico se haga tarde, a menudo demasiado tarde. De hecho, la mayoría de los estadios avanzados --concretamente, estadios T4-- del cáncer de mama, son detectados en mujeres que superan los 60 años. Si la gran mayoría de los tumores T4 se detectan en pacientes mayores, ¿por qué esta demora en el diagnóstico? Sobre ello únicamente cabe especular. Es posible que una de las causas estribe en la actitud del profesional sanitario respecto a las pacientes ancianas, pero lo es también el nivel de información de la propia paciente. La situación es tanto más lamentable si tenemos presente que las posibilidades de frenar un cáncer de mama son mucho más favorables en la mujer de edad avanzada, teniendo en cuenta la frecuencia de recidivas y dependiendo de la clasificación histológica y del índice de crecimiento del tumor. La probabilidad de una recidiva intermedia a la edad de 31-40 años, cifrada en un 35%, puede considerarse alta; a la edad de 61-70 años, con un 8%, es notablemente más baja, mientras que a partir de los 70 años, con un 1%, es la mínima. A estas condiciones favorables se opone la conducta preventiva de las pacientes: mientras que a los 39-40 años, cerca del 30% de la mujeres participan en un programas de detección temprana, de las que más del 40% tiene una edad entre 50 y 60 años, únicamente un 23% de las mujeres de más de 70 años se somete a una mamografía1.
¿Es posible una estratificación individual del riesgo de cáncer de mama en edad avanzada?
El segmento considerado de alto riesgo, caracterizado por mutaciones BRCA 1/2 y/o una anamnesis familiar positiva (familiares de primer grado), engloba a las mujeres más jóvenes --de hasta 45, máximo 55 años--, mientras que el riesgo en mujeres de mayor edad se corresponde con cifras medias para la población global. El riesgo medio de contraer un cáncer de mama durante la vida es de un 10% en el espectro de la población global. A modo de comparación, se puede establecer que, con anamnesis familiar positiva, el riesgo alcanza apenas un 30%, mientras que ante la presencia de mutación BRCA, aumenta hasta aproximadamente un 70%2. Así pues, las identificaciones de riesgo habituales --como lesión precancerosa, carcinoma in situ, biopsias prescritas en razón de un autoexamen dudoso, las citadas mutaciones BRCA, incidencia hormonal endógena (como menstruación temprana y menopausia tardía), pero también tratamiento hormonal sustitutivo, paridad nula y embarazo tardío-- carecen de utilidad de cara a una posible estratificación del riesgo en edades avanzadas. Tan sólo una radioterapia anterior a los 40 años de edad aumenta el riesgo de cáncer de mama en todas las mujeres, incluidas a las pacientes ancianas. También hay ciertos hábitos de vida no recomendables, como la obesidad y el sedentarismo, que pueden tener alguna importancia en su génesis.
Con frecuencia se sugiere que la comorbilidad propia del anciano anularía los posibles beneficios de un tratamiento rutinario temprano. Sin embargo, dos estudios aparecidos en fechas recientes --el GRETA Trial3 y el EORTC Study4,5-- demuestran de manera inequívoca que las mujeres de mayor edad sólo obtienen peores resultados cuando no están recibiendo un tratamiento adecuado, es decir, cuando este tratamiento se queda corto tanto desde el punto de vista quirúrgico como en relación con la administración de una quimioterapia u hormonoterapia eventual. Si las pacientes de edad avanzada siguen un tratamiento rutinario correcto, su esperanza de vida es idéntica a la de la mujer más joven. La comorbilidad, por tanto, carece de la importancia que se le ha atribuido.
Conducta preventiva
Suele afirmarse que el chequeo mamográfico en mujeres mayores no es eficaz, afirmación que se ampara exclusivamente en el hecho de que la morbilidad asociada elimina el beneficio potencial de un tratamiento ordinario. Sin embargo, a partir de series amplias de mamografías se ha comprobado que mediante chequeos regulares se reduce sensiblemente la mortalidad por cáncer de mama independientemente de la edad6. De nuevo, la incidencia de la comorbilidad también parece haberse sobreestimado en este caso.
Hoy día son bien conocidas, y reconocidas, las ventajas de las exploraciones preventivas regulares respecto al diagnóstico temprano, la posibilidad de una reconstrucción mamaria y, por supuesto, la eventual curación del tumor. Se ha demostrado que la frecuencia de las exploraciones mamográficas guarda una relación directa con la disminución de la mortalidad y la letalidad (es mejor que se efectúe una vez al año que en períodos más largos o irregularmente). Aun así, a partir de los presentes datos no es posible extraer conclusiones definitivas sobre si la frecuencia de las revisiones debe ser de uno o de 2 años6.
En el marco de un gran estudio mamográfico sueco7, elaborado durante varios años, se evidenció que la reducción de la mortalidad en pacientes sometidas regularmente a chequeos mamográficos se cifra en un 44%. Hay que destacar que la sensibilidad y especificidad de una mamografía es mayor en mujeres de edad avanzada8.
A modo de síntesis, se puede establecer que, junto con las pacientes de alto riesgo (con anamnesis familiar positiva y/o mutación BRCA 1/2), las mujeres más ancianas son sin duda las que más pueden beneficiarse de las estrategias preventivas. Pese a todo, la mayoría de los programas nacionales de detección temprana insiste en establecer el tope de edad en los 60 años, si no antes. Así las cosas, lo que necesitamos no son nuevos métodos, sino un verdadero cambio en nuestra filosofía preventiva.
Prevención frente a chequeo
Continuamente se discute si las medidas preventivas pueden llegar a sustituir al cribado. En cualquier caso, las estrategias quirúrgicas preventivas, en particular la mastectomía profiláctica, parece que son medidas destinadas básicamente al colectivo específico integrado por los pacientes de alto riesgo de menor edad. Ello afecta tanto a la mastectomía preventiva como a la quimioterapia profiláctica y al tratamiento hormonal preventivo. En el ámbito de los riesgos medio y bajo se cuestiona la eficacia de una quimioterapia preventiva, recomendada sólo en algunos estudios. En el caso de carcinoma in situ o de lesión precancerosa, el tratamiento mediante tamoxifeno o inhibidores de la aromatasa es también objeto de discusión, y los estudios aparecidos hasta la fecha, relativos a los posibles beneficios de estos tratamientos para el paciente, no han mostrado resultados definitivos. En la tabla 3 se ofrece un resumen de los resultados de los estudios realizados hasta el momento sobre profilaxis mediante tamoxifeno.
CÁNCER DE PRÓSTATA
La situación en cuanto al cáncer de próstata es completamente distinta a la que se da en el cáncer de mama, especialmente respecto a chequeo y medidas de prevención. Ello se debe, entre otras cosas, al hecho de que los perfiles de riesgo no están definidos con claridad. Si bien las estrategias preventivas, en particular el análisis de sangre para la determinación del antígeno específico de próstata (PSA) sirve de base para un diagnóstico temprano, no es menos cierto que las ventajas de un tratamiento temprano no se han llegado a confirmar, sobre todo en relación con estadios incipientes --es decir, asintomáticos-- del cáncer de próstata9.
Sigue vigente el dilema formulado por Whitmore10 en 1990: «Si un paciente necesita tratamiento, ¿es posible llevarlo a cabo?; y si es posible, ¿es necesario?». Ante esta situación, ¿qué se debe hacer?, ¿qué podemos aconsejar al paciente? El estudio de Holmberg11 trató en su momento de aclarar las dudas sin conseguirlo totalmente. ¿Son los resultados del estudio de Holmberg los primeros indicios de una evidencia concreta que convendría desarrollar para solucionar el dilema de Whitmore o persistirá todavía la incertidumbre actual?
En la actualidad, hay dos estudios en marcha de los cuales se espera un veredicto definitivo en favor o en contra de un chequeo rutinario del cáncer de próstata, que lleve a un diagnóstico y a una intervención quirúrgica tempranos, pero cuyos resultados definitivos han de esperar. Estos estudios son el European Randomized Study of Screening for Prostate Cancer y el US National Cancer Institute Prostate, Lung, Colorectal and Ovarian Cancer Trial. Se prevé que las conclusiones definitivas aparezcan entre 2006 y 2008. Hasta ese momento, el especialista debe informar al paciente sobre su situación y asistirlo en su decisión personal a favor o en contra de un chequeo de PSA o una biopsia prostática, y debe explicarle los riesgos y las ventajas de estas medidas a partir de su situación clínica actual. Probablemente se pueda cuestionar en este momento si las recomendaciones que la American Cancer Society está publicando sobre estrategias de detección del cáncer de próstata tienen un fundamento probado. Según estas recomendaciones, los varones de más de 50 años deben someterse rutinariamente --es decir, anualmente-- a un tacto rectal y a un análisis de sangre para la determinación del PSA, y la única condición previa es una esperanza de vida calculada en más de 10 años12.
El riesgo acumulativo de metástasis diseminada del carcinoma prostático incipiente, en el que se ha adoptado una actitud expectante, aumenta después de una prostatectomía radical, pero crece también el índice de complicaciones postoperatorias, sobre todo incontinencia e impotencia9. Se ha constatado que por medio de la prueba de PSA, y después de una prostatectomía radical, junto con una mejora del índice de metástasis se verifica también una reducción de la mortalidad específica. Pero la mortalidad global no se ve influida ni siquiera cuando la operación se limita a casos sintomáticos. Además, hay que tener en cuenta que la actitud expectante deriva en un índice elevado de incontinencia (tanto fecal como urinaria), con el consiguiente detrimento de la calidad de vida. Esto explica que, en este momento, tomar una decisión al respecto puede plantear tantas dudas para pacientes y profesionales.
CARCINOMA COLORRECTAL
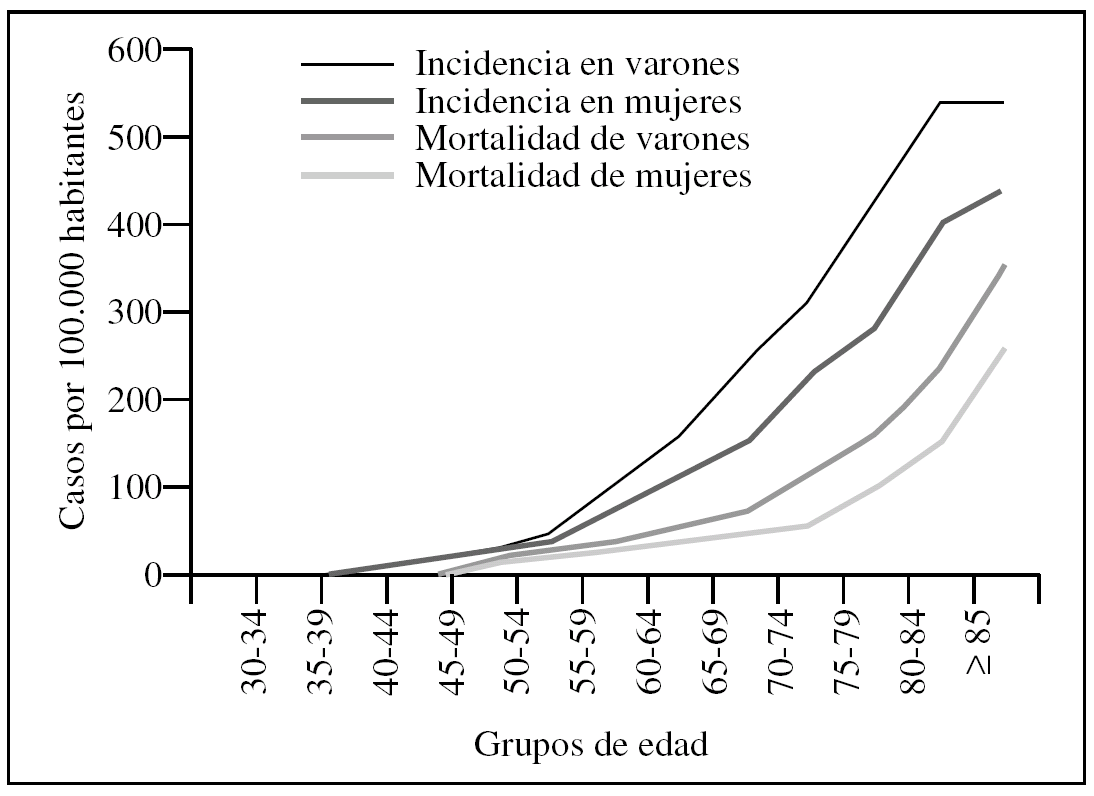
En cuanto a su prevención y detección temprana, el carcinoma colorrectal ocupa, por así decirlo, un lugar intermedio entre el cáncer de mama y el cáncer de próstata. El riesgo en personas mayores (edad superior a 60 años) es un riesgo estadístico medio, siempre que no concurra una predisposición genética especial. En la figura 1 se muestra la incidencia y la mortalidad divididas por sexos y grupos de edad. Se puede considerar cifrado en unos 500 casos por 100.000 habitantes hacia los 75 años.
Figura 1.Carcinoma colorrectal según la edad (incidencia anual por 100.000 habitantes) e índices de mortalidad en Estados Unidos (1992-1996).Fuente: Screening for Colorectal Cancer in Adults: A Summary of the Evidence. AHRQ Contract N.o 290-97-0011 - Task N.o 3 - RTI Project N.o 6919-003.
En opinión de algunos expertos, las medidas preventivas deben comenzar a los 50 y --sorprendentemente-- finalizar a los 80 años. Estas afirmaciones no se basan en la evidencia, sino en las recomendaciones de numerosos expertos. De distintos estudios emanan numerosas cuestiones por resolver, como el índice de complicaciones de los procedimientos de chequeo conocidos --esto es, colonoscopia en combinación con prueba de sangre oculta en heces, la llamada prueba hemoccult-- y la radiografía de colon con doble contraste, que no se ha investigado en profundidad.
Generalmente se combina el hemoccult y la sigmoidoscopia como pruebas básicas para la detección temprana, aunque hay cierta disparidad según los países. Por ejemplo, la radiografía de colon con doble contraste y la endoscopia colorrectal completa se recomiendan con cierta frecuencia en Estados Unidos como estrategias generales de prevención, pero casi nunca en Alemania. En cuanto al hemoccult, su validez se basa en el examen de las muestras fecales de tres deposiciones distintas.
Sobre la eficacia de las exploraciones preventivas para la detección del cáncer de colon, hay tres valiosos estudios aleatorizados que demuestran que la mortalidad específica de este tumor se reduce mediante el hemoccult (horquilla 15-33% en períodos de observación de 8-13 años). Diversos estudios de pruebas fecales han confirmado que la sigmoidoscopia, y probablemente también la colonoscopia, están directamente relacionadas con un retroceso del índice de mortalidad13. A partir de otro estudio, si bien no aleatorizado, se verificó también una reducción de la mortalidad mediante combinación de hemoccult y sigmoidoscopia14. Quedan, sin duda, otras preguntas en el aire y un amplio terreno por investigar sobre las posibles complicaciones de la colonoscopia, sobre todo en cuanto a su aplicación en programas de detección temprana de amplio alcance, pero también sobre la seguridad diagnóstica de las radiografías de colon de doble contraste y de otros métodos más recientes como la colonoscopia virtual (cápsula endoscópica), menos conocidos en los programas de chequeo habituales.
Eficacia y costes
Está claro que nuestra sociedad debe movilizar el máximo de recursos para potenciar cualquier campaña de prevención con eficacia demostrada. Sin embargo, el tema de la rentabilidad de las técnicas de cribado y detección temprana es fuente de controversia. En el caso del carcinoma colorrectal la dimensión de esta problemática está clara, ya que se ha calculado que sería preciso ofrecer el hemoccult durante 10 años a 1.000 personas para salvar una sola vida. Pero no es menos cierto que en Estados Unidos, un país donde la aceptación de las técnicas de cribado es muy superior a la que se da en Europa, las tasas de supervivencia tras el tratamiento de un cáncer de colon son sensiblemente superiores15. En este sentido, y también en relación con los pacientes de edad avanzada, cabe subrayar que, una vez establecido el diagnóstico, este colectivo de mayor edad se beneficia de una quimioterapia quirúrgica estándar --y, si procede, de una quimioterapia coadyuvante--, en la misma medida que los pacientes más jóvenes con una toxicidad acorde a su grupo de edad. Aún más sorprendente resulta el hecho de que, a medida que avanza la edad, el tratamiento estándar se prescribe con una frecuencia mucho menor16-22.
CONCLUSIONES
Cada vez estamos más en situación de poder ofrecer tratamientos terapéuticos hasta edades muy avanzadas. Sobre todo en los casos de cáncer de mama y carcinoma de colon, se han verificado las ventajas de un diagnóstico temprano y de un tratamiento rutinario, independientemente de la edad del paciente. Pero también se ha constatado que los pacientes de edad avanzada se someten mucho más raramente a programas de prevención o a un grupo de tratamiento rutinario. Es preciso cambiar de inmediato esta situación. En el caso del cáncer de próstata, la situación es distinta, ya que las ventajas del chequeo de PSA, el diagnóstico temprano y las correspondientes intervenciones quirúrgicas tempranas, no se han confirmado todavía, sobre todo en el caso de pacientes mayores de 70 años. En este sentido, estamos a la espera de los resultados de estudios todavía en curso.