Establecer intervenciones efectivas para prevenir o retrasar la aparición de discapacidad y dependencia en personas ancianas es una prioridad de salud pública. Los ancianos que más se benefician de estas intervenciones son individuos «frágiles» que, aunque no tengan discapacidad o ésta esté presente en estadios iniciales, tienen un riesgo elevado de progresión de ésta. Identificar correctamente este grupo de riesgo es crucial para establecer estrategias de prevención primaria y secundaria efectivas y eficientes1.
Sin embargo, y en contra de lo que pudiera parecer por la frecuencia con que el adjetivo «frágil» es utilizado para calificar a la población anciana en general, la única conclusión incontrovertible que ofrece la exhaustiva literatura médica existente sobre este tema es que no existe una definición consensuada y validada de «fragilidad»2. Esto conlleva la ausencia de un criterio clínico uniforme aplicable tanto en investigación como en la práctica clínica y asistencial diaria.
Conocemos qué queremos medir: el riesgo de desarrollar episodios adversos relevantes tales como desarrollo de dependencia, hospitalización, institucionalización y muerte que, a falta de un método de referencia con el que confrontar los diferentes modelos de fragilidad propuestos, son el mejor criterio frente al que validar estos modelos1,2. Conocemos también múltiples factores de riesgo independientes que pueden desarrollar estos episodios adversos3. Sin embargo, la discrepancia llega al construir modelos que intenten integrar estos factores y establecer una definición de «fragilidad» operativa que recoja las características más relevantes de este constructo (más común en mujeres y en edades avanzadas y relacionado con discapacidad, comorbilidad y autopercepción del estado de salud) a la vez que refleje un «contenido» que contemple la definición multifactorial de este término (no sólo fragilidad física, sino también aspectos cognitivos y sociales), su característica dinámica e inestable (riesgo de discapacidad y episodios adversos ante estresantes menores) y que la haga útil en diferentes contextos (tanto en la práctica clínica como en ensayos clínicos y estudios poblacionales)2.
A lo largo de este artículo, que no es una revisión sistemática del tema, ni siquiera una revisión exhaustiva de éste (aunque para elaborarlo se hayan consultado los artículos que aparecen en revistas relevantes de medicina general y geriatría tras realizar una búsqueda en Medline de los últimos 10 años introduciendo la palabra clave «frailty», y en el Índice Medico Español con los términos «fragilidad» y «anciano frágil»), se pretende reflexionar sobre aspectos relacionados con la definición de «fragilidad», su relación con «discapacidad» y la elaboración de instrumentos de evaluación aplicables en la práctica clínica y en investigación.
FRAGILIDAD Y DISCAPACIDAD
Fragilidad y discapacidad son términos habituales en el vocabulario de los profesionales que se dedican a la atención de población anciana. En la literatura médica, el criterio más frecuentemente utilizado para detectar o catalogar un anciano como frágil ha sido la presencia de dificultad para realizar actividades de la vida diaria4,5. Por tanto, ¿son fragilidad y dependencia términos intercambiables?
Podríamos comenzar realizando un autotest que intente responder con un «no»; «sí, a veces», o «sí, frecuentemente» a estas 3 preguntas:
¿Son fragilidad y discapacidad conceptos sinónimos?
¿Es la discapacidad causa de fragilidad?
¿Es la fragilidad causa de discapacidad?
Estas mismas preguntas las realizaron Fried et al6 a 62 geriatras de 6 centros académicos estadounidenses y británicos, y aunque el 97,5% contestó «no» a la primera pregunta, las respuestas a las otras 2 cuestiones fueron más diversas. Aunque el 87,5% contestó «sí» a la segunda pregunta, sólo el 12,5% consideraba que la discapacidad causaba fragilidad «frecuentemente» (y el 75%, «a veces»). Similarmente, el 90% pensaba que la fragilidad ocasionaba discapacidad, pero el 50% creía que sólo «a veces» y el 40%, «frecuentemente».
Podemos comparar nuestra respuesta con los resultados de esta encuesta que, en resumen, refleja cierta disparidad en la interrelación entre estos 2 conceptos derivada principalmente de la indefinición de «fragilidad». Aunque parece haber cierto consenso en que fragilidad es una entidad clínica que abarca otros síntomas además de la discapacidad, es reseñable también la percepción clínica de que la discapacidad no es una consecuencia irremediable de la fragilidad, y quizás es también interesante que la presencia de discapacidad no es un determinante necesario de fragilidad si no existen otros factores clínicos sobreañadidos (malnutrición, debilidad muscular, deterioro cognitivo, edad muy avanzada, etc.) que convierten al individuo que la presenta en una persona vulnerable para desarrollar episodios adversos. En este sentido, la discapacidad sería manifestación de fragilidad si fuera inestable y reflejara la disfunción de múltiples sistemas corporales y no sólo la de un único sistema. De forma más concreta y a modo de ejemplo, un varón de 80 años que se rompe la cadera no necesariamente ha de ser frágil si el episodio ha ocurrido tras un traumatismo mayor (accidente) y no presentaba signos de declinar funcional previo, y esto podría ser independiente de que más tarde se pudiera beneficiar del tratamiento rehabilitador en una unidad geriátrica de media estancia. Por el contrario, una mujer de 80 años que como consecuencia de una neumonía desarrolla delírium y deterioro funcional sí sería una anciana frágil, aunque previamente fuera independiente.
FRAGILIDAD: ¿ES POSIBLE UNA DEFINICIÓN CONSENSUADA?
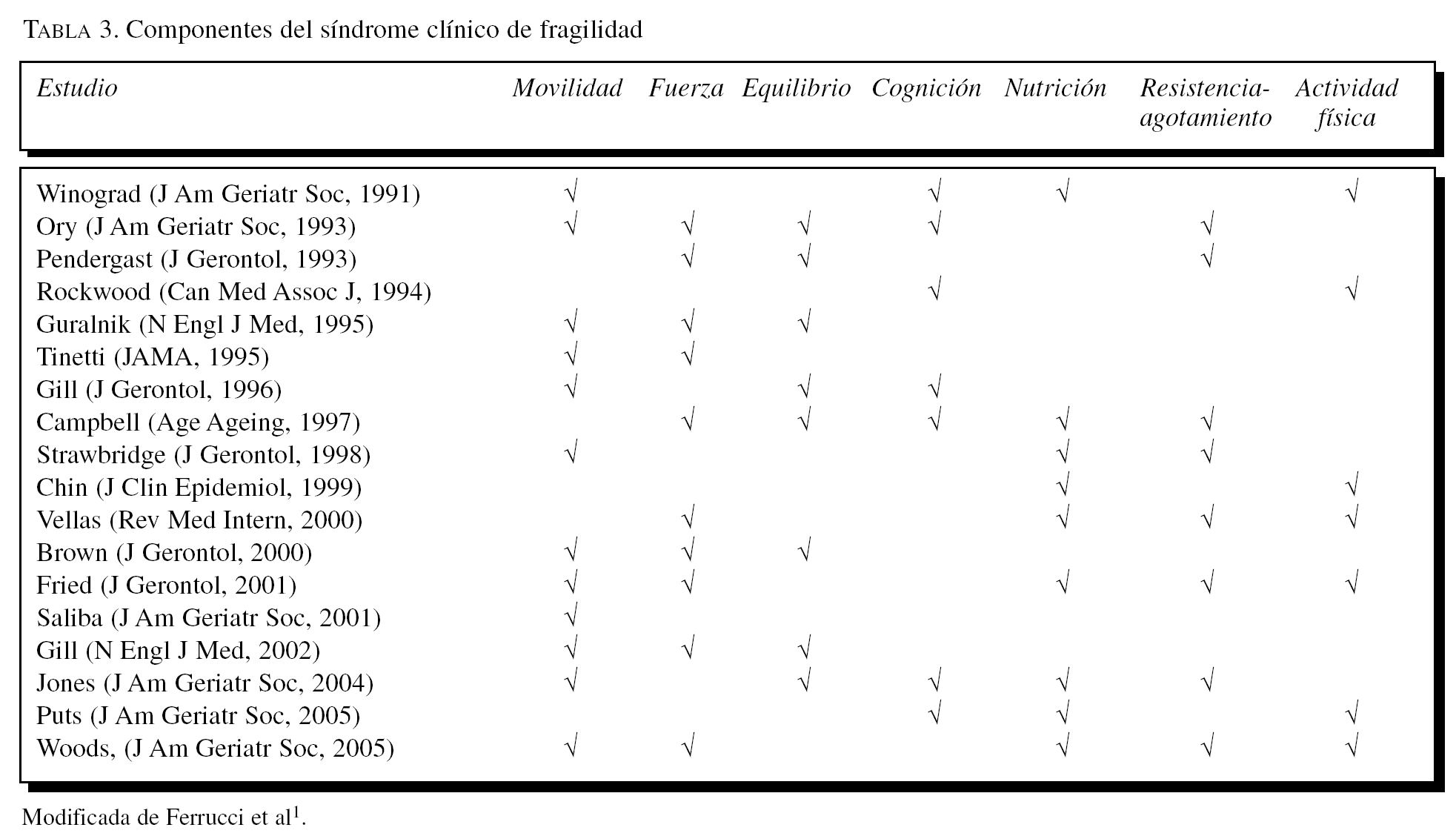
La categorización de cualquier problema clínico o epidemiológico relevante comienza con la percepción de su existencia como entidad diferenciada, que se sigue de un intento de definición de dicho síndrome que sirva para establecer su prevalencia, evaluar su trascendencia en estudios epidemiológicos (habitualmente grandes cohortes), elaborar estrategias de intervención, estudiar la eficacia y eficiencia de éstas en ensayos clínicos aleatorizados y, por último, trasladar estos beneficios a la práctica diaria para generalizar su efectividad mediante la elaboración de guías de buena práctica clínica. Este esquema ha sido seguido en geriatría para establecer el manejo de diferentes síndromes y problemas geriátricos (tabla 1)7.
Hasta el momento actual, el concepto de «fragilidad» se ha asociado a la presencia de múltiples factores sociodemográficos, clínicos, psicosociales y asistenciales4,5,8 (tabla 2). En un intento de establecer la «fragilidad» como concepto o síndrome clínico diferenciado, ha sido redefinida recientemente por un grupo de geriatras y epidemiólogos americanos e italianos bajo el auspicio de la American Geriarics Society1, siguiendo la definición, previamente establecida por Bortz9, como un «declinar generalizado en múltiples sistemas fisiológicos (principalmente, aunque no sólo, musculoesquelético, cardiovascular, metabólico e inmunológico) cuya repercusión final lleva a un agotamiento de la reserva funcional del individuo y mayor vulnerabilidad de desarrollo de múltiples resultados adversos que incluyen discapacidad y dependencia». Bortz añadía que este estado es distinguible del proceso de envejecimiento y, lo que es más relevante, susceptible de intervención activa y reversible.
Sin embargo, autores canadienses, con Rockwood a la cabeza, no comparten del todo esta definición por estimar que se inclina excesivamente sobre la fragilidad física y no contempla otros factores (principalmente cognitivos, sociales y de adaptación al entorno) que también podrían ser relevantes en la predicción de resultados adversos2,8,10.
En última instancia, la «fragilidad» es un continuum fisiológico y funcional4,11, a semejanza de otras entidades clínicas basadas en variables fisiológicas como la hipertensión arterial, la hipercolesterolemia, la diabetes, la osteoporosis o la anemia, y en ella, a diferencia de éstas, todavía queda por establecer un umbral biológico, clínico y físico validado y aceptado a partir del cual el riesgo de desarrollar episodios adversos quede claramente definido y sea susceptible de intervención4.
Esta aproximación conceptual ya nos hace intuir que cualquier modelo que evalúe este concepto no va a establecer un punto de corte de frágil-no frágil, sino que siempre categorizarán la población anciana estudiada en varios grupos, entre los cuales se incluirá un grupo intermedio que abarque un área que podríamos definir como de penumbra de fragilidad.
Por otra parte, la ausencia de una definición clínica estandarizada conlleva que los datos de prevalencia de esta entidad sean muy dispares, según el criterio utilizado y las estrategias de intervención menos generalizables.
Podríamos clasificar las definiciones de fragilidad en 3 dimensiones, interrelacionadas entre sí y con objetivos terapéuticos diferentes, según se refieran a determinantes fisiopatológicos de fragilidad (que facilitarían estrategias de prevención primaria), definan un síndrome clínico (subsidiario de prevención secundaria) o establezcan la existencia de fragilidad en función de la presencia de resultados adversos como dependencia, caídas, delírium, institucionalización, etc. (que conllevarán prevención terciaria).
DIMENSIONES DE FRAGILIDAD
Marcadores biológicos de fragilidad
Es un campo todavía por explorar, pero muy atractivo en el sentido de poder encontrar en el futuro un marcador biológico (uno o varios) que fuera suficientemente sensible y específico como para detectar individuos frágiles que pudieran ser subsidiarios de intervenciones de prevención primaria12.
En el momento actual no existe este marcador, si bien se sabe que estados clínicos de fragilidad se asocian con elevación de citocinas (especialmente factor de necrosis tumoral alfa e interleucinas 1 y 6) que pueden llevar a la pérdida de fuerza muscular (sarcopenia)4,13. También se conoce la asociación con modelos clínicos de fragilidad de la presencia de reactantes inflamatorios de fase aguda elevados (como el fibrinógeno y la proteína C reactiva), en gran parte relacionada con su síntesis hepática inducida por citocinas, así como la reducción de valores séricos de marcadores metabólicos como el colesterol total, el colesterol unido a lipoproteínas de baja densidad, el colesterol unido a lipoproteínas de alta densidad y la albúmina14. A todos ellos podría añadirse el descenso de mediadores hormonales, que se traduciría en la reducción de hormonas circulantes, como la hormona del crecimiento y la testosterona4,8, así como la reducción de la actividad de las esterasas involucradas en el metabolismo hepático de los fármacos asociada al incremento de riesgo de aparición de delírium durante la hospitalización15.
En definitiva, y aunque el papel que puedan desempeñar la citocinas en el desarrollo de fragilidad o envejecimiento patológico (frente al envejecimiento exitoso y usual) parece la línea de trabajo actual más esperanzadora, es pronto para trasladar estas investigaciones a la práctica clínica.
Fragilidad como síndrome clínico
Independientemente del posible mecanismo biológico subyacente que explique el desarrollo de fragilidad, es posible seguir trabajando en el área clínica perfilando sus manifestaciones y consecuencias8. Ferrucci et al1 revisaron los diferentes modelos clínicos propuestos de fragilidad y establecieron que sus manifestaciones clínicas estaban suficientemente aceptadas como para desarrollar criterios de cribado (tabla 3). El mismo autor concluía que «aunque las visiones sobre el síndrome difieren en sus criterios específicos, hay un acuerdo general sobre que el síndrome de fragilidad incluye una reducción excesiva de la masa magra corporal, reducción de la movilidad y capacidad de deambulación y una pobre capacidad de resistencia, asociada con una percepción de agotamiento y fatiga». Aunque otras manifestaciones, como la pérdida de apetito, los trastornos del metabolismo energético y el deterioro de la vigilancia inmunológica han sido descritos como componentes relevantes del síndrome, parece que el más importante se centra en la organización motora y, específicamente, en el sistema muscular y nervioso5.
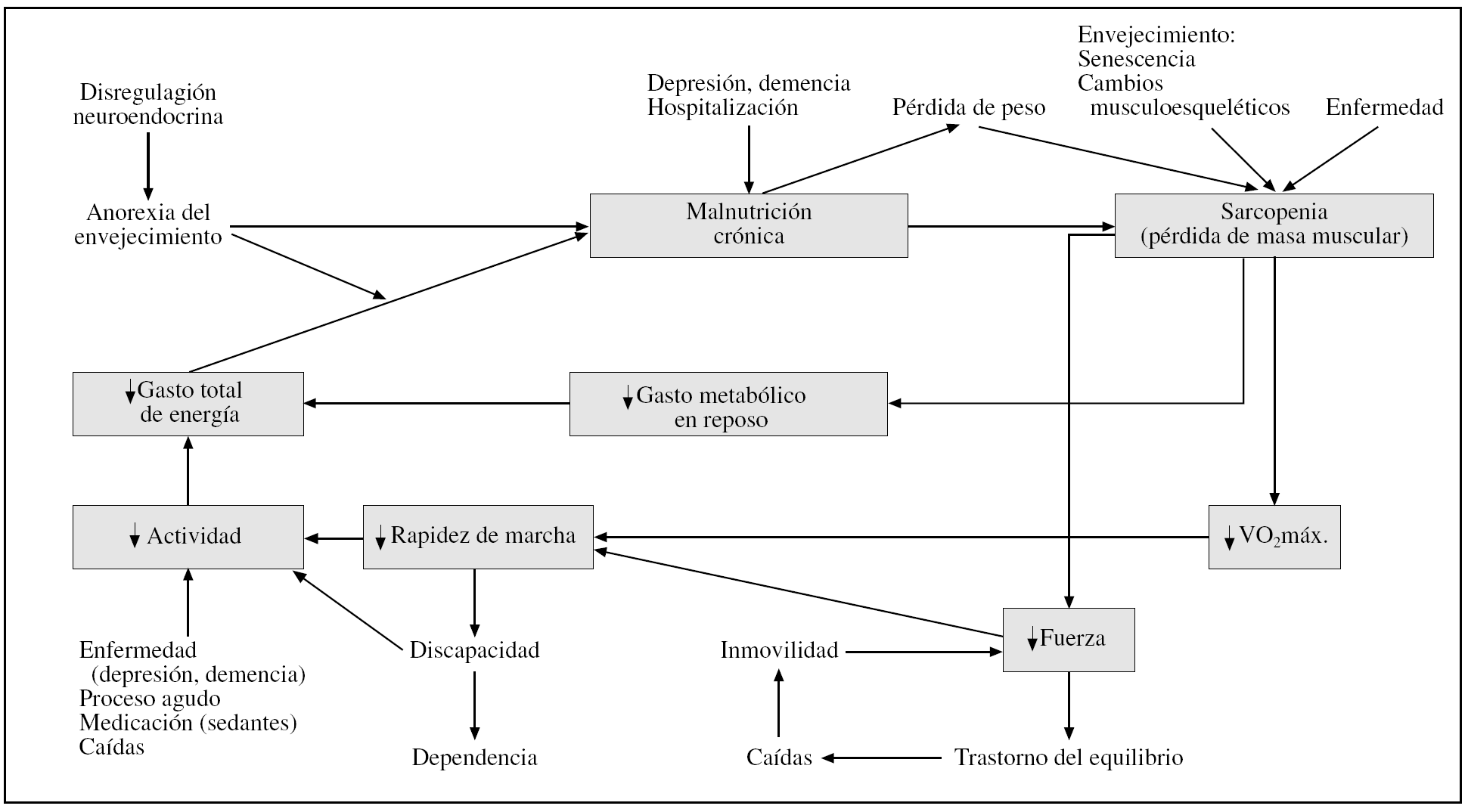
Superado ya el marco conceptual inicial, pero excesivamente genérico, del desarrollo de fragilidad propuesto por Buchner en los inicios de la pasada década de los años noventa16,17, quizá la hipótesis más elaborada en el momento actual sobre la aparición del síndrome de fragilidad sea la propuesta por Fried et al18 (fig. 1), que fue testada inicialmente en la cohorte del Cardiovascular Health Study (estudio longitudinal de una muestra representativa de los usuarios del Medicare estadounidense constituida por más de 5.000 personas mayores de 65 años)19 y posteriormente confirmada en otra cohorte diferente de mujeres mayores de 65 años (Women's Health and Aging Study)20. Además de validar que el modelo clínico de fragilidad evaluado (que contemplaba el grado de actividad física, la movilidad, la fuerza en la mano, la pérdida de peso y la sensación de agotamiento evaluada según 2 ítems de la escala de depresión CES-D) era un predictor independiente de mortalidad19 y dependencia20, un dato relevante de estos estudios era que sólo el 28% de los catalogados como frágiles era dependiente en alguna actividad básica o instrumental de la vida diaria al inicio del estudio y que, de aquellos con dependencia en una o más actividades de la vida diaria, también sólo el 28% cumplía criterios de fragilidad19. En la segunda cohorte de mujeres, caracterizada por referir alguna dificultad en la realización de actividades de la vida diaria, pero que seguían siendo independientes en la realización de éstas al inicio del estudio, la presencia de fragilidad (25% de la muestra) era el principal factor de riesgo de desarrollar dependencia junto con la presencia de hospitalización, independientemente de la edad y del estado cognitivo y afectivo (aunque de estos 3, los 2 primeros también se asociaban al riesgo de desarrollar dependencia, aunque más débilmente)20.
Figura 1.Círculo de la fragilidad. Hipótesis de Fried et al18.
Esta posibilidad de detectar fragilidad en ausencia de dependencia ya había sido vista también previamente por otros autores en ancianos de la cohorte Established Populations for Epidemiologics Study of the Elderly (EPESE)21,22 y ha llevado a proponer el término «prehabilitación» como la capacidad de intervención terapéutica en estadios precoces (preclínicos) de deterioro funcional23. En un paso más, Gill et al24 comprobaron que un programa de prevención secundaria, consistente en intervenciones domiciliarias basadas en modificaciones del entorno y ejercicios dirigidos a la mejora del equilibrio y movilidad en 16 sesiones durante 6 meses, lograba reducir la incidencia de dependencia al año en una cohorte de ancianos frágiles (definidos por deterioro en pruebas de movilidad, equilibrio y fuerza en extremidades inferiores) de 83 años de edad media. Este beneficio era mayor en aquellos con fragilidad moderada que en los que presentaban fragilidad marcada. Este hecho lleva a la reflexión de que las intervenciones preventivas de aparición y progresión de dependencia no sólo son posibles en la población anciana, sino que, además, intervenciones geriátricas específicas son más eficaces en ancianos con menor grado de deterioro funcional, como han comunicado otros autores en programas de intervención geriátrica domiciliarios25 y hospitalarios26.
Estos estudios refuerzan la capacidad de prevenir la dependencia mediante intervenciones precoces y, en consecuencia, no relegar la atención geriátrica especializada solamente a ancianos dependientes, sino, con más motivo, ampliarla también a aquellos que, sin ser dependientes, tienen un riesgo aumentado de desarrollarla.
Sin embargo, el concepto de fragilidad entendido como síndrome clínico basado principalmente en medidas relacionadas con la fragilidad física, tal como se ha descrito en este apartado, tiene sus ventajas, pero también algún inconveniente. La principal ventaja deriva de validar un constructo que puede permitir adelantarse a la aparición de dependencia y actuar cuando la intervención especializada es más eficaz. Los inconvenientes se deberían, en parte, a su dificultad de aplicación en la práctica clínica (más dirigidos a población anciana general que a ancianos hospitalizados) y a creer que es el único fenotipo de fragilidad en estudio27,28. Por otra parte, una definición muy estricta de fragilidad podría tener una elevada especificidad y valor predictivo, pero a costa de perder sensibilidad. Por ejemplo, el modelo propuesto por Fried19 caracterizaba como ancianos frágiles únicamente al 7% de la población anciana estudiada en una cohorte comunitaria, cifra muy alejada del 20-30%, que suele ser el valor de prevalencia más habitualmente comunicado de ancianos frágiles cuando se utilizan otros criterios29,30. En otras palabras, el «fenotipo de fragilidad» propuesto y evaluado por Fried y otros podría responder nada más y nada menos que a un nuevo síndrome geriátrico, pero podría no englobar el concepto integral de fragilidad que predomina entre los clínicos como adjetivo que intenta catalogar las peculiaridades de un segmento más amplio de la población anciana, complejo y con unas necesidades asistenciales específicas, que es el que se propugna como objetivo de la medicina geriátrica.
Por ello, la terminología inicial que denominaba al paciente objetivo de la geriatría como «anciano de riesgo»31,32, que posteriormente derivó en «anciano frágil»33, parece ahora estar dejando paso al de «anciano vulnerable»30, como consecuencia de la mayor especificidad clínica del término «fragilidad»34.
Otras definiciones de fragilidad
Otros modelos más integrales de fragilidad que contemplan aspectos cognitivos y sociales han sido propuestos como medida de fragilidad con probada validez predictiva. La mayoría de ellos, en un intento de ser operativos y tener fácil aplicación clínica, suelen recoger como principales variables la edad, la dependencia en actividades de la vida diaria y el estado cognitivo35-37. Otros recopilan la presencia de síndromes geriátricos como marcadores de fragilidad (ya que serían una consecuencia de ésta)29 o desarrollan escalas a partir de categorizar los diferentes apartados de la valoración integral38,39.
Estas medidas de fragilidad, basadas en cuestionarios, pueden ser menos sensibles que las aplicadas mediante escalas de ejecución u observación clínica (como las utilizadas para la evaluación de la fragilidad física), pero en algunos contextos como por ejemplo el hospitalario siguen siendo el medio más aproximado para conocer el grado de fragilidad previo al ingreso y consiguiente riesgo de desarrollar episodios adversos. Algunos autores han desarrollado escalas de riesgo para pacientes hospitalizados que combinan el grado de vulnerabilidad basal (mediante 3 apartados que recogen la edad, la función cognitiva evaluada por el Mini-Mental State Examination de Folstein y la función física evaluada por una escala de rapidez de la marcha) junto con la gravedad del episodio que provoca la hospitalización35. Si bien estas medidas tienen su interés en estudios epidemiológicos, resulta difícil su aplicación prospectiva en la práctica diaria.
CONCLUSIÓN: ¿QUÉ TENEMOS QUE MEDIR?
Independientemente de que la elaboración de un criterio uniforme de fragilidad continúe siendo un tema abierto, los profesionales que atienden al anciano necesitan utilizar algunos instrumentos que ayuden en la selección de ancianos que más se beneficien de una evaluación integral, exhaustiva e interdisciplinaria. Estos instrumentos pueden tener su mayor interés en la aplicación generalizada por parte de cualquier profesional, independientemente de su grado de especialización en la atención al anciano y en la detección de ancianos frágiles. Su aceptación dependerá en gran medida tanto de que recoja aspectos claves y relevantes que reflejen el grado de vulnerabilidad del anciano (validez de contenido), como de su fácil y rápida aplicación. En el momento actual, y en un intento de huir tanto de reduccionismos excesivos como de instrumentos excesivamente prolijos, parece necesario seguir utilizando los que combinen variables sociodemográficas (principalmente la edad avanzada), cuestionarios sobre el funcionamiento en actividades de la vida diaria (principalmente dificultad en la realización de actividades instrumentales) y estado cognitivo y afectivo junto con alguna medida de observación directa de la función física (principalmente grado de movilidad y fuerza en los miembros inferiores).
Correspondencia: Dr. J.J. Baztán Cortés
Unidad de Geriatría. Hospital Central Cruz Roja.
Avda. Reina Victoria, 26. 28003 Madrid. España.
Correo electrónico: jbaztan.hccruzr@salud.madrid.org