NOTA CLINICA
Rev Esp Geriatr Gerontol 1998;33(3):169-172
Gammapatía monoclonal de 25 años de evolución asociada a AREB. Análisis de un caso
B. Fontecha, J. T. Navarro*, R. Benavent, P. Alcalde, D. Cubí, M. Bernet** y V. Mercadé.
Servicio de Geriatría. Hospital General Granollers. * Servicio de Hematología. Hospital Germans Trias i Pujol. Barcelona. ** Servicio de Anatomía Patológica. Hospital General Granollers.
RESUMEN
Los síndromes mielodisplásicos y las gammapatías monoclonales son dos entidades que aparecen con más frecuencia en la edad avanzada. No es frecuente que ambas entidades aparezcan en el mismo paciente. A continuación presentamos el caso de un paciente de 83 años con una banda monoclonal IgG lambda, conocida desde hacía 25 años que presentó en su evolución una transformación mielomatosa asociada a una anemia refractaria con exceso de blastos que posteriormente evolucionó a una leucemia aguda que condicionó la muerte del paciente. Como consecuencia a la inmunodepresión condicionada por las enfermedades hematológicas descritas, el paciente presentó diversas complicaciones infecciosas que constituyeron la forma de presentación del caso. El impacto que éstas pueden originar en el anciano conlleva a la intervención de un equipo multidisciplinar (geriatra, hematólogo, fisioterapeuta, terapeuta ocupacional, trabajador social...) desarrollando nuestra especialidad en toda su extensión.
Palabras clave
Anciano. Gammapatía monoclonal. Mielodisplasia. AREB.
Monoclonal gammapathy with 25 years of evolution associated with AREB. Analysis of a case
SUMMARY
Myelodysplastic syndromes and monoclonal gammapathies are disease entities that appear more frequently in advanced age. However, the presence of both in the same patient is uncommon. We report the case of an 83-year-old patient with a lambda IgG monoclonal band, a condition known for 25 years, who presented myelomatous transformation associated with refractory anemia and excess blasts that evolved to acute leukemia and the patient''s death. As a result of immunodepression conditioned by his hematological diseases, the patient presented various infectious complications. The impact of these diseases on the elderly requires the intervention of a muldisciplinary team (geriatrician, hematologist, physical therapist, occupational therapist, social worker, etc.), which gives full expression to our speciality.
Key words
Elderly. Monoclonal gammapathy. Myelodysplasia. AREB.
Rev Esp Geriatr Gerontol 1998;33:000
INTRODUCCIÓN
Los síndromes mielodisplásicos aparecen más frecuentemente en pacientes de edad avanzada, y su forma de presentación es variable (citopenias, infecciones, hemorragias...) e incluso en ocasiones son un hallazgo analítico casual (1). Las gammapatías monoclonales son un trastorno de las células plasmáticas cuya incidencia aumenta también con la edad y no siempre indican la presencia de una patología maligna. Aproximadamente el 3% de los individuos mayores de 70 años en los países occidentales tienen una gammapatía monoclonal (2-4). Sin embargo existen casos en los que con el transcurso del tiempo desarrollan enfermedades como el mieloma múltiple, la amiloidosis o la macroglobulinemia (5).
La discapacidad y la pérdida funcional son hallazgos frecuentes en el modo de enfermar la población anciana. Este proceso se agrava de forma exponencial con la hospitalización (6). Cuando se instauran de forma aguda no pueden atribuirse al proceso de envejecer y se debe buscar la causa responsable. Superado el proceso agudo, las Unidades de Convalecencia o de Media Estancia son de gran utilidad en el proceso de la recuperación funcional (7).
A continuación presentamos el caso de un paciente con una banda monoclonal de significado incierto de 25 años de evolución que en el último ingreso se diagnosticó de transformación mielomatosa y de Anemia Refractaria con Exceso de Blastos (AREB) que presentó varias infecciones que condicionaron una pérdida total de autonomía y deterioro del estado general.
PRESENTACION DEL CASO
Paciente varón de 83 años que consultó por fiebre de 38,5 °C de una semana de evolución. Desde hacía tres meses refería síndrome tóxico, deterioro del estado general, pérdida funcional grave e incontinencia urinaria. Un mes antes del ingreso había presentado una bronconeumonía de evolución tórpida con insuficiencia respiratoria y derrame pleural metaneumónico. Como antecedentes personales destacaban una gammapatía monoclonal detectada hacía 25 años y anemia normocítica recientemente diagnosticada. Funcionalmente: incapaz para deambular, bañarse y vestirse. Toleraba sedestación. Incontinencia de orina por rebasamiento. Indice de Barthel (IB) 30. Hasta hacía tres meses, autónomo para las ABVD. (IB= 100) y las instrumentales. Labilidad emocional reactiva a la situación de enfermedad. Exploración física: febricular y con afectación del estado general, palidez cutánea. Destacaba hipofonesis en base izquierda con matidez a la percusión y subcrepitantes inspiratorios bibasales. En el abdomen se palpaba globo vesical. Tacto rectal: hipertrofia prostática grado II-III. Exploraciones complementarias: analítica: hematología: VSG 100, hematocrito: 0,23 L/L, hemoglobina 80 g/L, VCM 101 fL, HCM 33,0 CMHC 34,4 Plaq 233 x 109/L ADE 18. Índice reticulocitario <1. Leucocitos 6 x 109/L (47N-43L-9M-1E). Actividad de protrombina 64%, tiempo de tromboplastina parcial activada 29 segundos, fibrinógeno 8,59 g/L. En el examen del frotis de la sangre periférico se observó degranulación de la serie granulopoyética, así como núcleos con la cromatina de aspecto hipermaduro y formas pseudopelger. Bioquímica: urea 85 mg/dL, creatinina 1,4 mg/dL; glucosa, perfil hepático, ionograma, hormonas tiroideas, vitamina B12, ácido fólico, LDH, hierro, y ferritina normales. Factor reumatoide, ANA y marcadores tumorales negativos. Beta-2 microglobulina: 5,58 mcg/mL. Proteínas tot. 8,06 g/dL, Albúmina 2,3 g/dL, alfa1 0,45 g/dL, alfa2 1,2 g/dL, beta 0,7 g/dL, gamma 3,45 g/dL. Comp M 2,73 g/dL. La radiología de tórax demostraba derrame pleural izquierdo con atelectasia LII. La ecografía abdominal mostraba hipertrofia prostática con vejiga de lucha; y ausencia de lesiones líticas en la serie ósea. Toracocentesis diagnostica: Empiema, pH 6,1, LDH 934. Citol. negativa para malignidad. Cultivo Exudado Pleural: S aureus betalactamasa positivo. Cultivo del lavado broncoalveolar: P. aeruginosa. Aclaramiento creatinina de 50 ml/min. Proteinuria: 600 mg/24 h. Gammaglobulinas: 45,4% (componente M 38,5%). Electroforesis en sangre y banda monoclonal IgG tipo Lambda. Urinocultivo: E. Coli.
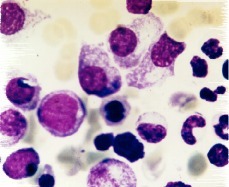
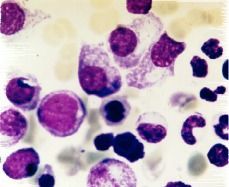
En el aspirado de médula ósea (figura 1), la celularidad global era muy abundante con presencia de las tres series hematopoyéticas y rasgos de diseritropoyesis y disgranulopoyesis marcadas con 8% de blastos de aspecto mieloide positivos para la tinción de la mieloperoxidasa. Asimismo se contabilizó un 10% de células plasmáticas de aspecto inmaduro con anisocitosis, citoplasma desflecado y algunas de ellas con nucleolo. El examen histológico de la médula ósea fue compatible con síndrome mielodisplásico con plasmocitosis. Se realizó un estudio imnunohistoquímico que demostró una relación de células positivas para cadenas Lambda/Kappa de 10:1. El estudio citogenético realizado en médula ósea mediante cultivo no estimulado con fitohemaglutinina y técnica de bandas G mostró 17 metafases con una selección intersticial del brazo largo del cromosoma 7. Fórmula cromosómica 46, XY {9}/ 46, XY, del (7) (q22q35) {17}.
Figura 1.Células plasmáticas de aspecto inmaduro, junto con células de la serie granulopoyética con citoplasma degranulado y una forma pseudopelger (May Grümwald-Giemsa x 100).
El paciente fue tratado con oxigenoterapia, drenaje del empiema, y antibioterapia guiada por antibiograma hasta la resolución de los procesos infecciosos (respiratorio, pleural y urinario). Debido al encamamiento asociado al drenaje pleural, se presentó un síndrome de inmovilidad que requirió el traslado ulterior a la unidad de media estancia (UME). En la UME se instauró una dieta con suplementos de proteínas y el paciente fue incluido en el grupo de fisioterapia de la unidad y un subprograma específico de fisioterapia respiratoria para ayudar en el drenaje de secreciones respiratorias. Durante este tiempo, el equipo de enfermería instruyó al paciente al autocuidado de la sonda urinaria y los familiares colaboraron de forma global (emocional y física) en todo el proceso rehabilitador. A los 35 días del ingreso en la unidad el paciente fue dado de alta a domicilio en situación de deambulación autónoma intradomiciliaria, requiriendo ayuda para el baño, y para subir escaleras. Autónomo para las demás AVD básicas, incluido el autocuidado de la sonda urinaria. IB de 85. Dos meses después y con motivo de un recambio de sonda urinaria el paciente acudió a urgencias con fiebre de 38 °C sin focalidad, en el hemograma de urgencias la cifra de leucocitos fue 300 x 109 /L con 80% de blastos de aspecto mieloide. A las 12 horas de su ingreso falleció por un shock séptico refractario a tratamiento.
DISCUSION
Frecuentemente el modo de aparición de las enfermedades en los ancianos difiere de otros grupos de menor edad y se caracteriza por la coexistencia de diferentes procesos en el tiempo, así como por una manifestación clínica menos florida (el motivo de consulta fue deterioro del estado general, febrícula e incontinencia). En este caso, el deterioro funcional grave y la emaciación fueron interpretados como reactivos a los procesos infecciosos que simultáneamente presentó el paciente y la proteinuria, agravados por el encamamiento asociado al drenaje del empiema pleural. Las unidades de media estancia son una herramienta eficaz en la rehabilitación-recuperación de la autonomía perdida en pacientes tras un proceso agudo con pérdida funcional grave y evitan el traslado al domicilio con gran dependencia, a la vez que permiten dar un enfoque integral a la asistencia, todo ello repercutiendo en una mejora de la calidad de vida del anciano.
El proteinograma se revela como una determinación de bajo costo que debería ser incluido en el estudio sistemático de un anciano hospitalizado. A través de él obtenemos información del estado nutricional, reactantes de fase aguda, disgammaglobulinemias y sobre la existencia de paraproteinemias. Igualmente, el aspirado medular es una exploración poco invasiva que puede aportar valiosa información diagnóstica en el estudio de los pacientes con bandas monoclonales y en aquellos con anemia macrocítica.
El estudio y diagnóstico diferencial de las anemias macrocíticas es amplio y una propuesta de esquema diagnóstico podría ser la reflejada en la figura 2. En este paciente, las causas más probables eran: síndrome mielodisplásico (SMD), mieloma múltiple, aplasia pura de la serie roja (APSR) o infiltración de la médula ósea. Conocido el antecedente de la banda monoclonal y debido a que el examen del frotis de sangre periférico hacía sospechar una patología medular se realizó un estudio de la misma.
Figura 2.Anemias macróticas. Descartar: alcohol, hipoxia, hepatopatía crónica, hipotiroidismo, diabetes (> 600 mg/dL), postesplenectomía.
Los SMD son una causa frecuente de anemia macrocítica en el anciano que en ocasiones se acompañan de alteraciones citogenéticas. Las anomalías del cromosoma 7 se encuentran en alrededor del 1% de los SMD y se asocian a un peor pronóstico. De hecho, el paciente aquí referido falleció como consecuencia de leucemia aguda a los 2,5 meses del diagnóstico.
La presencia de una banda monoclonal no necesariamente implica la coexistencia de enfermedad activa (5), no obstante, la aparición de infecciones graves repetidas, como en el presente caso, deben alertar al geriatra de la posibilidad de que exista una entidad subyacente que origine una inmunodepresión (9). En este caso coinciden dos patologías que predisponen a las mismas (síndrome mielodisplásico y gammapatía monoclonal).
La detección de bandas monoclonales presenta una relación directa con la edad de los individuos, ello no siempre va seguido de patología maligna. En la serie de Kyle (5), de 241 pacientes (mediana de seguimiento de 22 años) diagnosticados inicialmente de gammapatía monoclonal benigna, 19% permanecieron estables y un 10% adicional tan sólo presentaron un aumento en el componente M. En ninguno de ellos se describía, al igual que en otras series (10, 11) un síndrome mielodisplásico secundario a la gammapatía. Sin embargo, otros autores sí que han descrito la coexistencia de SMD con mieloma múltiple, mieloma quiescente y gammapatía monoclonal (12). Por otra parte, también es conocido que pacientes afectos de SMD en el curso evolutivo de su enfermedad presenten gammapatía monoclonal (13). Desconocemos si nos hallamos ante la asociación de dos entidades típicas de población anciana que coinciden en el mismo individuo o, por el contrario, se trata de una evolución poco frecuente de una gammapatía monoclonal.
BIBLIOGRAFIA
1. Martínez Santos P. Anemias Refractarias y Sd. Mielodisplásicos. En Ribera Casado JM, ed. Clínicas Geriátricas. Vejez y Trastornos Hematológicos. Madrid: Editores Médicos SA 1991;63-71.
2. Axelsson U, Bachmann R. Frequency of Pathological Proteins (M-Components) in 6.995 Sera from Adult Population. Acta Med Scand 1996;179:235.
3. Saleun JP, Vicariot M, Deroff P, Morin SF. Monoclonal Gammopathies in the Adult Population of Finistère France. J Clin Pathol 1982;35:63.
4. Kyle RA, Finkelstein S. Incidence of Monoclonal Proteins in a Minnesota Community with a Cluster of Multiple Myeloma. Blood 1972;40:719.
5. Kyle RA. Benign Monoclonal Gammopathy after 20-to-35 years of follow-up. Mayo Clin Proc 1993;68:26.
6. Morton C. Creditor. Hazards of Hospitalization of the Elderly. Ann Intern Med 1993;118:219-23.
7. Harris R. Aging and Rehabilitation. En Parreño Rodríguez JR, ed. Rehabilitación en Geriatría. Madrid: Editores Médicos SA 1994:13-8.
8. Greenberg P, Cox C, LeBeau MM, Fenaux P, Morel P, et al. International Scoring System For Evaluating Prognosis in Myeloysplastics Syndromes. Blood 1997;89:2079-88.
9. Young LS. Fever and Septicemia. En Rubin RH, Young LS, eds. Clinical Approach to Infection in the Compromised Host Plenum. New York; 1988.
10. Axelson U. A 20 years follow-up study of 64 subjects with M-Components. Acta Med Scand 1996;219:519.
11. Manthorne LA, Dudley RW, Case DC Jr, et al. A Longitudinal Study of Monoclonal Gammopathy of Undetermined Significance (MGUS) (Abstract). Clin Res 1988;36:414.
12. Copplestone JA, Mufti GJ, Hamblin TJ, Oscier DG. Inmunological abnormalities in myelodysplastic syndromes. Coexistent lymphoid or plasma cell neoplasms: A report of 20 cases unrelated to chemotherapy. Br J Haematol 1986;63:149-59.
13. Hamblin TJ. Immunological abnormalities in myelodysplastic syndromes. Seminars in Hematology 1996;33:150-62.
INFORMACIONES DE ESPAÑA
Máster en intervención psicosocial en la vejez en Oviedo
La Universidad de Oviedo acaba de crear, como título propio de post-grado, el de universitario en «Intervención psicosocial en la vejez», dirigido a licenciados en Medicina, Psicología, Pedagogía y diplomados universitarios en enfermería, trabajo social, fisioterapia, etc. Su realización será de dos años: un total de 50 créditos que suman 500 horas lectivas, desde noviembre de 1998 a junio del 2000. Las clases se realizarán los lunes de las 16,30 a las 20,30 en el Salón de Actos de la Escuela de Estomatología que se halla inmediata a la Facultad de Medicina de Oviedo.
Dirige el master el profesor José Antonio Flórez Lozano y es coordinadora del mismo la profesora Carmen Ana Valdés Sánchez.
Para matriculación y mas información dirigirse al Vice-Rectorado de Extensión Universitaria, calle Principado 3, entreplanta. Oviedo. Teléfonos: 510 39 30 y 510 39 31.
V Reunión de la Sociedad Gallega de Geriatría y Gerontología en Pontevedra
Sobre «Rehabilitación del paciente anciano» tendrá lugar en el Teatro Principal de Pontevedra los días 16 y 17 de octubre la V Reunión de la Sociedad Gallega de Geriatría y Gerontología que preside el Dr. Fernando Veiga Fernández.
El Comité organizador de la Reunión de Pontevedra lo preside el Dr. José R. Corrochano Santos, siendo Vicepresidente del mismo el Dr. Mario López Martínez. Los resúmenes de las comunicaciones pueden enviarse a la Secretaría Técnica de la Reunión: Plaza de Cotobad, s/n, primero B, 36820 Ponte Caldelas (Pontevedra), antes del 25 de septiembre de 1998.
Boletines de inscripción y reservas de alojamientos pueden solicitarse a la Secretaría Técnica: Apartado de Correos 2073, 15080 La Coruña.
La Sociedad Gallega de Geriatría y Gerontología concederá un premio de cien mil pesetas a la mejor comunicación al tema de la Reunión y tres de 50.000 pesetas a la mejor oral-clínica, oral-social y poster o vídeo. El tamaño máximo de los pósters debe ser de 150 cm de alto por 100 de ancho.
Jornadas sobre enfermedad de Alzheimer en Tenerife el 27 y 28 de noviembre de 1998
La Sociedad Canaria de Geriatría y Gerontología proyecta celebrar en Tenerife los días 27 y 28 de noviembre próximo sus V Jornadas, este año dedicadas a la enfermedad de Alzheimer en sus aspectos clínicos, asistenciales y terapéuticos.
Jornadas sobre Bioética de interés geriátrico en Granada los días 25 y 26 de septiembre
Durante los días 26 y 27 del próximo mes de septiembre se celebrarán en Granada unas Jornadas sobre Bioética bajo el lema: «Envejecer cuando nace un siglo» en el auditorio de la Caja Rural de Granada en las que se tratarán entre otros temas: Envejecer y familia, Dignidad ética y significación social del anciano, Relaciones intergeneracionales, Atención domiciliaria, Bioética asistencial del anciano enfermo, etc.
Se admiten comunicaciones hasta el 31 de julio de 1998. Para más información dirigirse a la Secretaría Científica: Hospital de San Juan de Dios. Avenida del Brillante, 104, 14012 Córdoba, o la Secretaría Técnica: Hospital Universitario San Rafael. Calle San Juan de Dios, 19-29, 18001 Granada. Fax: 958 20 91 10 y teléfono 958 27 57 00.
Formación continuada en Geriatría
Con la colaboración de Hoechst Marion Roussel la Sociedad Española de Geriatría y Gerontología (SEGG), juntamente con la Sociedad Española de Medicina de Familia y Comunitaria (SEMFIC) y la Sociedad Española de Medicina Rural y Generalista (SEMERGEN) han preparado un «Programa de Formación Continuada en Geriatría» que se desarrollará a partir de 1998, con una duración total de tres años, coordinado por los doctores F. Guillén Llera y J. M. Ribera Casado por la SEGG, J. M. Espinosa Almendro por SEMFYC y J. C. Méndez-Cabeza Fuentes por SEMERGEN. En el programa ya previsto para 1998 se tratará de casos clínicos, diabetes, patología infecciosa y malnutrición: condicionamientos sociales. Para años sucesivos está previsto el tratar de otros temas: depresiones, disnea, incontinencia, deterioro cognitivo, demencias, temblores y otros trastornos de los movimientos, ictus e inmovilismo, etc.
Las inscripciones pueden realizarse a través de los delegados de Hoechst Marion Roussel, que facilitarán más información. En caso de dudas o precisión de más información adicional pueden dirigirse a D. Jesús Gómez, Managed Care Manager, Departamento Marketing de Hoechst Marion Roussel. Ronda General Mitre, 72-74, 08017 Barcelona. Teléfono 93 306 85 37 y fax 93 306 82 14.
Correspondencia: B. Fontecha Gómez. Servicio de Geriatría. Hospital General de Granollers. Avda. Francesc Ribas, s/n. 08400 Granollers. Barcelona.
Recibido el 2-9-97; aceptado el 4-2-98.