La prevalencia de la hemorragia digestiva baja (HDB) ha aumentado en los últimos años y en la actualidad es, probablemente, la causa más frecuente de hemorragia digestiva. Su incidencia aumenta con la edad, siendo en la novena década de la vida unas 200 veces más frecuente que en la tercera1. La poliposis supone entre un 5-11% del total de la HDB, que ocurre por traumatismo, isquemia o infarto localizado del pólipo1.
La enfermedad por émbolos de cristales de colesterol (EECC) aparece en pacientes de edad avanzada con factores de riesgo cardiovascular y que presentan enfermedad arteriosclerótica. Aunque puede ocurrir de forma espontánea, por lo general es una complicación iatrogénica tras la manipulación diagnóstica y/o terapéutica del sistema vascular. Es una enfermedad multisistémica de curso agudo o subagudo2,3.
La cirrosis biliar primaria (CBP) es una hepatopatía crónica colestásica de base autoinmune, y hasta en un 25% de los casos se sospecha y diagnostica por controles analíticos realizados por otros motivos4.
A continuación presentamos el caso de una mujer de 86 años con antecedentes de hipertensión en tratamiento con hidroclorotiazida e irbesartán, hipercolesterolemia en tratamiento dietético, diabetes mellitus tipo 2 tratada con metformina, hipotiroidismo en tratamiento sustitutivo con levotiroxina y un ingreso en 2001 por ictus de perfil lacunar, por lo que desde entonces está en tratamiento con clopidogrel. Vivía sola en su domicilio, siendo independiente para todas las actividades básicas de la vida diaria, salvo incontinencia urinaria ocasional. Sin hábitos tóxicos ni alergias medicamentosas y sin deterioro cognitivo filiado.
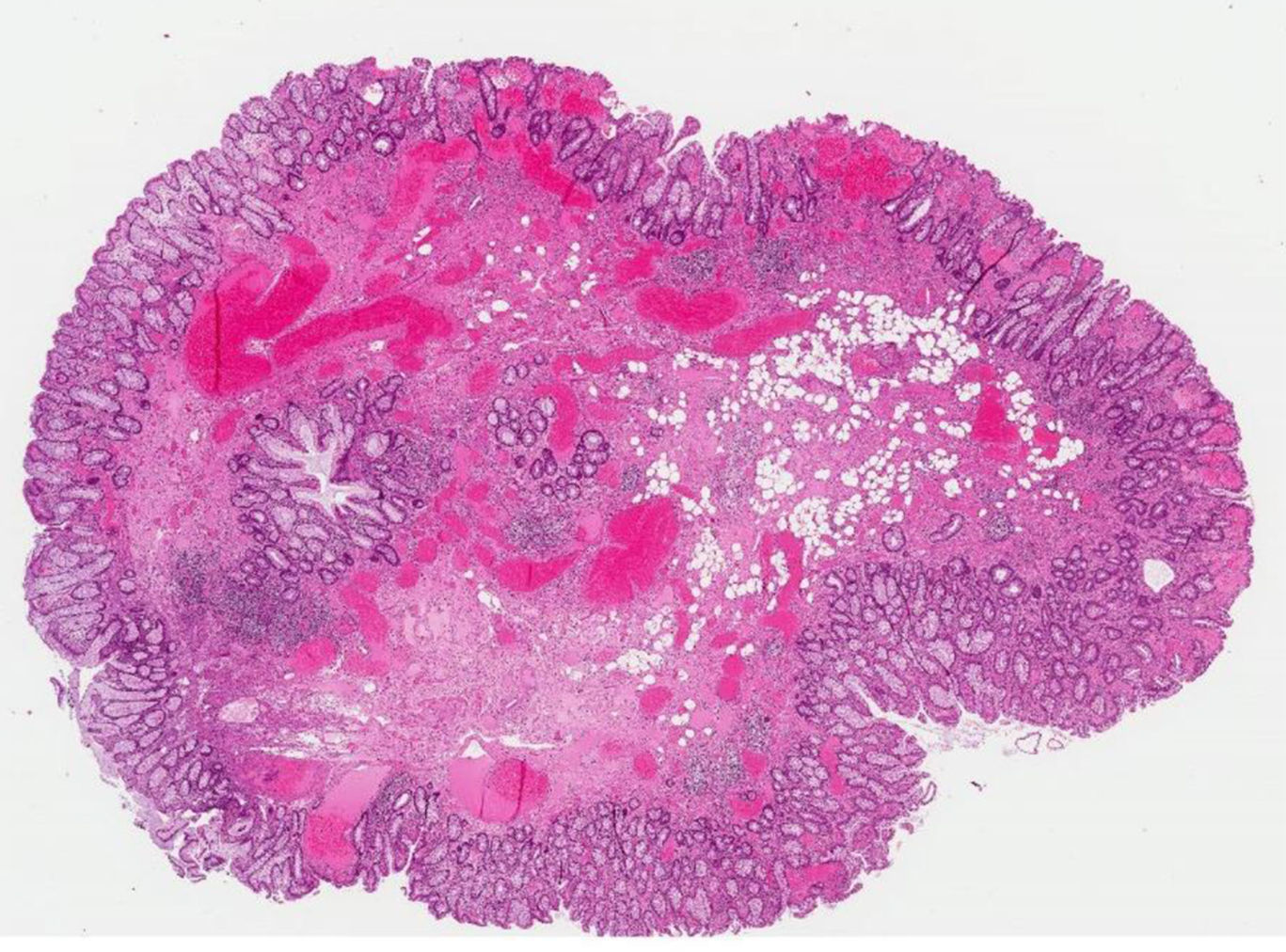
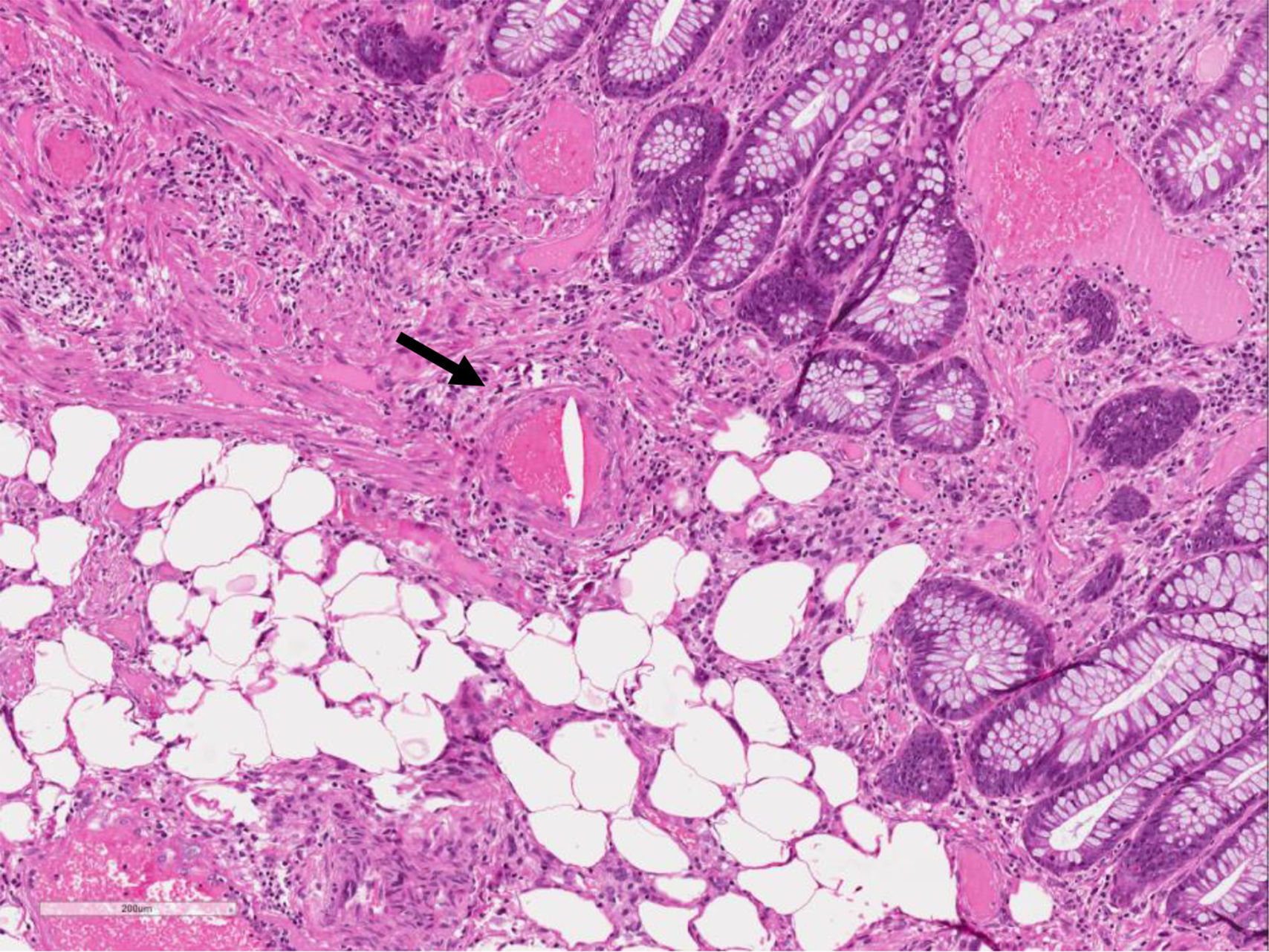
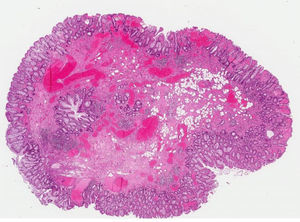
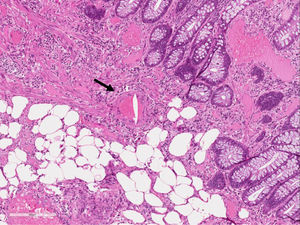
La paciente ingresó por anemia ferropénica y rectorragia leve. Se solicitó estudio analítico básico, destacando en bioquímica: colesterol total 178mg/dl (150-200), HDL 98mg/dl, LDL 103mg/dl, urea 64mg/dl (10-50), creatinina 1,25mg/dl (0,5-0,9), GOT 39U/l (5-32), GGT 161U/l (5-36), fosfatasa alcalina 176U/l (35-104), hierro 16U/l (37-145), transferrina 370mg/dl (200-360), ferritina 14ng/ml (15-150), saturación 3% (23-63); en hemograma se obtuvo: hemoglobina 8,1g/dl (12-16), VCM 79,4% (80-95), plaquetas, leucocitos y marcadores biológicos normales. Proteína C reactiva 13,6mg/l y velocidad de sedimentación globular (VSG) 92mm 1.a h. Se realizó colonoscopia, objetivando varios pólipos; el mayor, pediculado con cabeza congestiva de aproximadamente 0,8-1cm de diámetro que se extirpó mediante polipectomía y se realizó coagulación de la escara, enviándose una muestra a anatomía patológica. El resultado de la biopsia fue informado como pólipo no neoplásico con lesión granulomatosa gigantocelular en relación con agujas de colesterol (figs. 1 y 2). La paciente evolucionó favorablemente, por lo que se inició tratamiento con hierro oral.
Como hallazgo casual en la analítica, apareció un patrón de colestasis con elevación de reactantes de fase aguda sin claro foco y cultivos negativos, por lo que se solicitó ecografía abdominal y tomografía computarizada abdominopélvica informadas como hígado graso y osteopenia. El doppler de troncos supraaórticos y neurodoppler craneal objetivaron placas de ateroma heterogéneas en ambas bifurcaciones carotideas sin relevancia hemodinámica, índices de pulsatilidad elevados en todos los territorios arteriales cerebrales, sugerentes de microangiopatía, y arterias temporales normales. Ante la sospecha de enfermedad sistémica, se solicitó estudio de autoinmunidad, destacando: anticuerpos antinucleares (ANA) positivos a título de 1/1.280, anticuerpos Anti-Sp100 y/o anti-PML, con resto de autoinmunidad negativa, sugiriendo la posibilidad de CBP.
La isquemia de pólipo por EECC fue descrita por primera vez en 19885, pero no es hasta 6 años después cuando se vuelve a describir esta entidad6. Desde entonces, no se ha vuelto a publicar nada al respecto, por lo que consideramos nuestro caso clínico de gran interés científico y destacamos la importancia de incluir como diagnóstico diferencial la isquemia de pólipo por EECC como causa de HDB en pacientes ancianos con enfermedad aterosclerótica asociada, dado que esta es la población más afectada.
La EECC es una entidad anatomoclínica en la que existen placas ateroscleróticas vulnerables que presentan una cápsula fibrosa delgada y un gran núcleo rico en lípidos; el estrés mecánico o hemodinámico lleva a la rotura de la cápsula y a la liberación del núcleo, que contiene cristales de colesterol que se van a depositar en pequeñas arterias de cualquier órgano, incluso en las de diámetro inferior a 2mm. En el lugar de impactación del émbolo de colesterol en los pequeños vasos, se produce una reacción inflamatoria endotelial, que evoluciona desde un infiltrado de células mononucleares y de células gigantes en 48h, hasta la fibrosis del endotelio en los siguientes 2 a 7 días2. Secundariamente a esta reacción a cuerpo extraño aparecen granulomas con macrófagos, células gigantes y eosinófilos. Se presenta con variada sintomatología y grados de gravedad. Aunque la HDB en la EECC no es la manifestación más típica, explica hasta el 10% de la misma2. Como dato curioso, cabe destacar que en determinadas ocasiones, la EECC se puede asociar a signos inespecíficos como fiebre, aumento de VSG, hipocomplementemia y eosinofilia, como era el caso de nuestra paciente2.
En más de la mitad de los casos el modo de presentación de la CBP es la aparición de colestasis disociada en una analítica de rutina (fase asintomática) en el sexo femenino4. Ante la existencia de tal alteración analítica en nuestra enferma y una vez realizada prueba ecográfica sin hallazgos relevantes, se solicitó autoinmunidad, que confirmó la presencia de ANA positivos, Anti-Sp100 y anti-PML, sospechando una CBP como enfermedad más probable. Las manifestaciones clínicas al momento del diagnóstico suelen ser la astenia o el prurito, pero no siempre aparecen7. Las cifras de bilirrubina pueden ser normales en fases iniciales. Como en otras enfermedades colestásicas, los niveles de colesterol suelen estar elevados hasta en el 85% de los enfermos, aunque en nuestro caso estos eran normales sin tratamiento hipolipemiante4,7. Los anticuerpos antimitocondriales (AMA) se consideran los marcadores serológicos típicos de la CBP, ya que están presentes en un 90-95% de los pacientes. En algunos pacientes con CBP con AMA negativos, la determinación de los anticuerpos mitocondriales M2 puede ser positiva. Los ANA son positivos en la mitad de los casos y hasta en el 85% de las CBP con AMA negativos4. Dentro de los ANA, los anti-gp210 y los anti-Sp 100 son típicos de la CBP y se correlacionan con el pronóstico de la enfermedad. Actualmente la biopsia hepática no se considera un requisito imprescindible para realizar el diagnóstico de cirrosis biliar primaria, aunque puede aportar información pronóstica, por lo que ante la presencia de colestasis disociada no explicada por otras enfermedades, ANA+ con asociación de anticuerpos Anti-Sp100 y/o anti-PML, se llegó a la alta sospecha de CBP.
Reseñar que nos hemos planteado la posible relación existente entre la presencia de EECC en paciente con CBP, pero no hemos encontrado tal descripción en la literatura. Abrimos la posibilidad de iniciar nuevas investigaciones que nos ayuden a dilucidar si la mayor prevalencia de hipercolesterolemia en hepatopatías colestásicas tales como la CBP podrían ser factores de riesgo de desarrollo de EECC.