La valoración geriátrica integral (VGI) es la principal herramienta de trabajo de los geriatras, aunque una encuesta del año 2000 encontró que se realizaba de manera heterogénea en los Servicios de Geriatría de España. Por ello nos propusimos realizar una nueva encuesta que pusiera de manifiesto las tendencias a este respecto en los últimos 13 años.
Material y métodosEstudio descriptivo transversal de los resultados de una encuesta estructurada a los responsables de 39 Servicios y Unidades de Geriatría de España, 27 con acreditación docente, realizada durante el primer semestre de 2013, sobre las herramientas de VGI empleadas en los distintos niveles asistenciales.
ResultadosLa tasa de respuesta de la encuesta fue del 97,4%. El 78,4% (n=29) de los centros reconoció emplear diferentes herramientas según el nivel asistencial. Los índices de Barthel y Lawton fueron las herramientas de valoración funcional más empleadas en todos los Servicios y niveles asistenciales, aunque la velocidad de marcha y la escala de Tinetti fueron muy usadas en Hospital de día y en consultas externas. Las escalas más utilizadas en la valoración mental fueron el Mini Mental State Examination y el Mini Examen Cognoscitivo (97,4%), seguidos por test de valoración afectivo-conductual (86,8%) y severidad del deterioro cognitivo (84,2%). En las urgencias del 43,2% de los hospitales encuestados se emplearon herramientas de VGI, siendo la más usada el índice de Barthel, y el 69,4% de los dispositivos de Atención Primaria de las áreas de salud de los hospitales encuestados empleaba herramientas de VGI, siendo de nuevo las más empleadas el índice de Barthel e índice de Lawton (38,9%). La mayoría de los Servicios encuestados sigue pensando que los principales dominios que deben ser evaluados en una VGI son el funcional, mental y social, siendo otros dominios importantes la nutrición, comorbilidad, caídas y úlceras.
ConclusionesLa VGI se sigue realizando de manera heterogénea en los diferentes Servicios de Geriatría españoles, aunque se aprecian tendencias hacia un mayor empleo del índice de Barthel, mayor adecuación de los instrumentos al nivel asistencial y mayor valoración de nuevos dominios como la fragilidad, nutrición o comorbilidad.
Comprehensive Geriatric Assessment (CGA) is the main measurement tool used by Geriatricians. A 2000 survey demonstrated great variability in the tools used for CGA among Spanish Geriatric Departments. A new survey to detect 13-year trends in the use of CGA tools in our country is presented.
Material and methodsDescriptive study using a structured questionnaire on the use of CGA tools in different levels of care sent to the Heads of 39 Spanish Geriatric Departments or Services (27 with postgraduate teaching in Geriatrics) during the first three months of 2013.
ResultsThe response rate was 97.4%. It was found that 78.4% (29 centers) used different tools depending on the level of care. Barthel and Lawton index were the most used functional assessment tools in all Departments and across all geriatric levels, although gait speed and Tinetti scale were frequently used in Day Hospital and Outpatient clinics. The Mini Mental State Exam and its Spanish version Mini Examen Cognoscitivo were the most used mental scales (97.4%), followed by tools for assessing depression-behavior (86.8%) and severity of cognitive impairment tools (84.2%). CGA tools were used in 43.2% of the emergency departments of the hospitals surveyed, being the most frequent. More than two-thirds (69.4%) of the Departments reported that their affiliated Primary Care centers used CGA tools, with the Barthel and Lawton again being indexes the most used. Most of the responding Departments considered that the main domains of CGA are functional, mental and social status. Nutrition, comorbidity, falls and pressure ulcers are other important domains.
ConclusionsThere is still a great variability in the CGA tools being used in Spanish Geriatric Departments, although there is a trend towards a greater use of Barthel index, greater adaptation of tools to each level of care, and increasing assessment of new domains like frailty, nutrition or comorbidity.
La valoración geriátrica integral (VGI) constituye la principal herramienta de trabajo de la geriatría1,2. Su empleo se ha asociado a múltiples beneficios como son la reducción del deterioro funcional y cognitivo, disminución de mortalidad, estancia hospitalaria, tasa de reingresos, institucionalización y costes y, por consiguiente, una mayor autonomía y calidad de vida3,4. Estos beneficios no solo afectan al ámbito específico de la atención sanitaria implementada por geriatras, sino que otras especialidades médicas han constatado la utilidad de la VGI como la cardiología5, oncología6,7, nefrología8, cirugía general9, cirugía cardiaca y cirugía torácica10,11 entre otros. Así mismo, se ha demostrado la utilidad de esta herramienta en ámbitos tan diferentes como los servicios de urgencias12,13 y la Atención Primaria14.
La VGI incluye el uso de herramientas estandarizadas y validadas15–18, lo que aporta numerosos beneficios como son la facilidad en el intercambio de la información entre profesionales, la exactitud y reproducibilidad de los resultados, así como su comparación entre distintos niveles asistenciales, centros o países19. Sin embargo, se ha demostrado que existe una gran heterogeneidad y una falta de consenso en el empleo de los distintos instrumentos entre los diferentes profesionales de la salud, adoleciendo de unos estándares comunes consensuados a la hora de aplicarla20.
En el año 2000, nuestro grupo de trabajo realizó una encuesta entre los diferentes Servicios de Geriatría y Equipos de Valoración y Cuidados Geriátricos (EVCG) de España, para analizar cómo aplicábamos los geriatras nuestra principal herramienta de trabajo20. Desde entonces, la investigación en VGI ha avanzado acorde al desarrollo de Servicios de Geriatría en nuestro país ya que la mayoría de los EVCG se han convertido en Servicios de Geriatría y muchos de los que ya lo eran han aumentado sus prestaciones. Por ello, nos propusimos analizar mediante una nueva encuesta la evolución en los últimos 13 años del uso de la VGI en España.
MétodosDiseñoEstudio descriptivo transversal en el que un solo entrevistador geriatra realizó una encuesta estructurada a los responsables de los distintos Servicios y Unidades de Geriatría de España durante el primer semestre de 2013 vía correo electrónico.
Servicios de Geriatría encuestadosLa entrevista se realizó a 39 Servicios y Unidades de Geriatría de nuestro país (tabla 1), a cuyos datos se accedió a través de la Sociedad Española de Geriatría y Gerontología. Se incluyeron todos los que contaban con acreditación docente (n=27), y otros 12 con actividad relevante y presencia de geriatras en el equipo. La tasa de respuesta fue del 97,4% (n=38). Disponían de Unidad Geriátrica de Agudos (UGA) 36 Servicios (26 docentes y 10 no docentes), Unidad de Recuperación Funcional/Media Estancia (URF/UME) 26 (21 docentes, 5 no docentes), Hospital de día (HD) 21 (20 docentes y un no docente), y consultas externas 37 (26 docentes y 11 no docentes).
Servicios y Unidades de Geriatría encuestados
| Docentes |
| Complejo Hospitalario Universitario de Albacete |
| Complejo Hospitalario de Cáceres |
| Hospital Universitario Clínico San Carlos, Madrid |
| Hospital Central de la Cruz Roja, Madrid |
| Hospital Universitario de Getafe |
| Hospital General de Granollers |
| Hospital Gregorio Marañón, Madrid |
| Hospital Universitario de Guadalajara |
| Hospital General San Jorge, Huesca |
| Hospital Universitario La Paz, Madrid |
| Hospital Insular de Lanzarote |
| Hospital General de l¿Hospitalet, Barcelona |
| Complejo Asistencial de León |
| Hospital Universitario Lucus Augusti, Lugo |
| Hospital del Mar, Barcelona |
| Consorcio Sanitario del Maresme, Mataró |
| Hospital Monte Naranco, Oviedo |
| Hospital Universitario Ramón y Cajal, Madrid |
| Complejo Asistencial de Segovia |
| Hospital Obispo Polanco, Teruel |
| Complejo Hospitalario de Toledo |
| Hospital de la Santa Creu de Tortosa |
| Hospital Vall d¿Hebron, Barcelona |
| Complejo Hospitalario de Vigo |
| Hospital Sant Antoni Abat, Vilanova i la Geltrú |
| Hospital Provincial de Zaragoza |
| No docentes |
| Hospital Universitario de la Ribera, Alzira |
| Hospital de Cantoblanco, Madrid |
| Hospital El Bierzo, Ponferrada |
| Hospital Universitario de Fuenlabrada |
| Hospital Universitario del Henares, Madrid |
| Hospital La Fuenfría, Cercedilla, Madrid |
| Hospital de Manises, Valencia |
| Hospital Universitario de Móstoles |
| Hospital de Navarra, Pamplona |
| Hospital Universitario Marqués de Valdecilla, Santander |
| Hospital Universitario Infanta Elena, Valdemoro |
| Hospital Universitario Infanta Leonor, Madrid |
Los apartados de la encuesta aplicada se muestran en la tabla 2 y consisten en una serie de preguntas predefinidas incluyendo cuestiones en relación al uso de herramientas de valoración funcional, fragilidad/sarcopenia, mental y otros instrumentos, por niveles asistenciales (UGA, URF/UME, HD y consultas externas). La encuesta fue elaborada por el investigador principal partiendo de la del año 2000, enriqueciéndola con nuevas escalas que han ido apareciendo en la literatura especializada o se han ido usando de manera habitual en los últimos años. Las preguntas contenían respuestas múltiples cerradas que incluían los test más frecuentemente empleados y los dominios más frecuentemente evaluados en Geriatría, aunque al final de cada una se dejaba un espacio libre para comentarios o sugerencias.
Apartados de la encuesta
| 1. ¿Se emplean en el Servicio instrumentos de valoración geriátrica diferentes según el nivel asistencial? Sí/No |
| 2. ¿Qué escalas funcionales se emplean en cada nivel asistencial? (UGA/URF/HD/CCEE) |
| 3. ¿Se emplea algún instrumento para medir fragilidad y/o sarcopenia? |
| 4. ¿Qué escalas de la esfera mental se emplean en cada nivel asistencial? |
| 5. ¿Qué otras herramientas de valoración geriátrica de cualquier tipo se emplean en el Servicio? |
| 6. ¿En su hospital se emplean herramientas de VGI de manera habitual en urgencias? Si es que sí, ¿Cuáles? |
| 7. En su área de salud, Atención Primaria ¿emplea herramientas de VGI de manera habitual? Si es que sí, ¿Cuáles? |
| 8. ¿Qué dominios de la VGI le parecería imprescindible valorar en cada nivel asistencial, aunque no se pasen en su Servicio? |
| 9. ¿Cuáles son los principales problemas en su Servicio para implementar los instrumentos de VGI? |
| 10. Comentarios adicionales |
CCEE: consultas externas; HD: Hospital de día; UGA: Unidad Geriátrica de Agudos; URF: Unidad de Recuperación Funcional; VGI: valoración geriátrica integral.
Entre los test de valoración funcional se incluyeron el índice de Katz21, índice de Barthel22, índice de Lawton y Brody23, Functional Ambulation Classification de Holden (FAC)24, escala de la Cruz Roja funcional (CRF)25, Older Americans Resources and Services (OARS)26, velocidad de la marcha27, la Short Physical Performance Battery (SPPB)28, Timed Up and Go (TUG)29 y el test de Tinetti (POMA)30.
Respecto a los instrumentos para valoración de fragilidad/sarcopenia se incluyeron el fenotipo de Fried31, el índice de Rockwood32, el Instrumento de Fragilidad para Atención Primaria de la Encuesta de Salud, Envejecimiento y Jubilación en Europa (SHARE-FI)33, la fuerza prensora, la fuerza en miembros inferiores, la SPPB, el TUG, y la prueba de levantarse 5 veces de la silla28.
En el ámbito mental se incluyeron test cognitivos tradicionales como el Minimental State Examination de Folstein (MMSE)34 y el Mini Examen Cognoscitivo de Lobo (MEC)35, test de Pfeiffer36, test de Blessed37, test del informador (IQCODE)38, escala de la Cruz Roja mental39, test de fluencia verbal40, test del reloj41, Alzheimer’ Disease Assessment Scale (ADAS)42, Cambridge Cognitive Examination (CAMcog)43, y el test Barcelona44. Se incluyeron también nuevos test de cribado como el test de los 7 minutos45, Euro-test46, Foto-test47, Memory Impairment Screen (MIS)48, test de alteración de memoria (T@M)49 y el Montreal Cognitive Assessment (MoCa)50. También se incluyeron la realización de la valoración neuropsicológica, así como otros test de la esfera mental como el Confusion Assessment Method. (CAM)51, Global Deteriorating Scale de Reisberg (GDSr)52, Functional Assessment Staging (FAST)53, Clinical Dementia Rating (CDR)54, Geriatric Depression Scale de Yesavage (GDSy)55, escala de Cornell56, Inventario neuropsiquiátrico (NPI)57 y la escala de isquemia de Hachinski58.
También se incluyeron el uso de cualquier otra escala para la valoración de aspectos variados como nutrición con el Mini Nutritional Assessment (MNA)59, el instrumento Determine60 o la Malnutrition Universal Screening Tool (MUST)61, comorbilidad con la escala de Charlson62, la Cumulative Illness Rating Scale for Geriatrics (CIRS-G)63, la escala de severidad del ictus de Orpington64, así como el aspecto social con las escalas Gijón65 u OARS26, y la presencia de úlceras por presión con las escalas de Braden66 o de Norton67.
La opinión sobre los principales dominios considerados imprescindibles que se deberían incluir en la VGI o sobre los problemas principales percibidos a la hora de desarrollar la VGI, así como la aplicación de esta en el ámbito de urgencias o Atención Primaria, fueron otros de los aspectos encuestados.
Análisis estadísticoSe realizó un análisis descriptivo de los resultados mediante porcentajes, empleando el paquete estadístico SPSS versión 20.0.
ResultadosLa tasa de respuesta de la encuesta fue del 97,4%. Todos los centros entrevistados confirmaron que empleaban instrumentos para realizar la VGI. El 78,4% (29 centros) reconoció emplear diferentes herramientas según el nivel asistencial, siendo este porcentaje mayor en el caso de las unidades con acreditación docente (84,6%) respecto a las no docentes (63,6%).
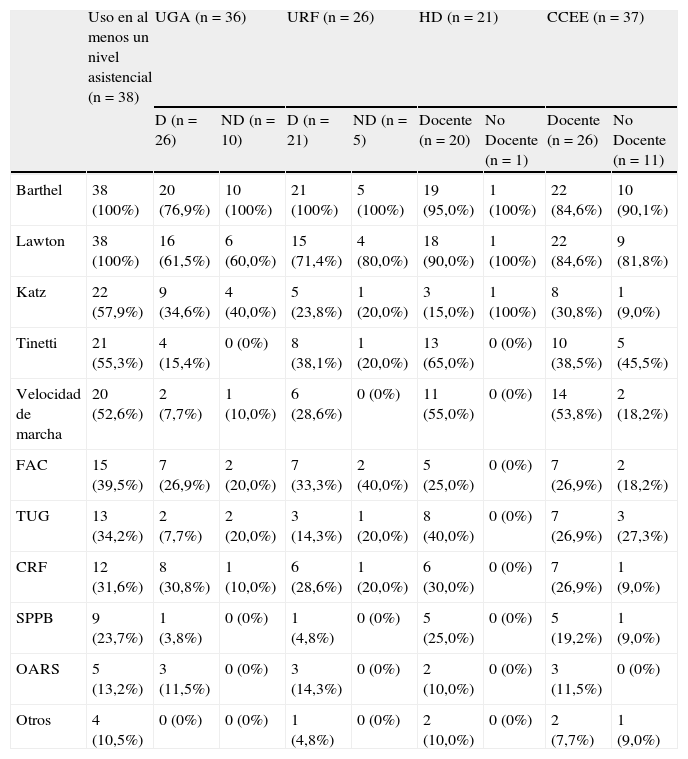
Las herramientas de valoración funcional empleadas en los distintos hospitales se recogen en la tabla 3, especificando su utilización según el nivel asistencial y el carácter docente o no del centro. Los índices de Barthel y Lawton fueron los más empleados en todos los Servicios y niveles asistenciales, seguidos del índice de Katz. En HD y en consultas externas la velocidad de marcha y el POMA de Tinetti también fueron empleados de manera significativa.
Principales herramientas de valoración funcional empleadas según el nivel asistencial y carácter docente
| Uso en al menos un nivel asistencial (n=38) | UGA (n=36) | URF (n=26) | HD (n=21) | CCEE (n=37) | |||||
| D (n=26) | ND (n=10) | D (n=21) | ND (n=5) | Docente (n=20) | No Docente (n=1) | Docente (n=26) | No Docente (n=11) | ||
| Barthel | 38 (100%) | 20 (76,9%) | 10 (100%) | 21 (100%) | 5 (100%) | 19 (95,0%) | 1 (100%) | 22 (84,6%) | 10 (90,1%) |
| Lawton | 38 (100%) | 16 (61,5%) | 6 (60,0%) | 15 (71,4%) | 4 (80,0%) | 18 (90,0%) | 1 (100%) | 22 (84,6%) | 9 (81,8%) |
| Katz | 22 (57,9%) | 9 (34,6%) | 4 (40,0%) | 5 (23,8%) | 1 (20,0%) | 3 (15,0%) | 1 (100%) | 8 (30,8%) | 1 (9,0%) |
| Tinetti | 21 (55,3%) | 4 (15,4%) | 0 (0%) | 8 (38,1%) | 1 (20,0%) | 13 (65,0%) | 0 (0%) | 10 (38,5%) | 5 (45,5%) |
| Velocidad de marcha | 20 (52,6%) | 2 (7,7%) | 1 (10,0%) | 6 (28,6%) | 0 (0%) | 11 (55,0%) | 0 (0%) | 14 (53,8%) | 2 (18,2%) |
| FAC | 15 (39,5%) | 7 (26,9%) | 2 (20,0%) | 7 (33,3%) | 2 (40,0%) | 5 (25,0%) | 0 (0%) | 7 (26,9%) | 2 (18,2%) |
| TUG | 13 (34,2%) | 2 (7,7%) | 2 (20,0%) | 3 (14,3%) | 1 (20,0%) | 8 (40,0%) | 0 (0%) | 7 (26,9%) | 3 (27,3%) |
| CRF | 12 (31,6%) | 8 (30,8%) | 1 (10,0%) | 6 (28,6%) | 1 (20,0%) | 6 (30,0%) | 0 (0%) | 7 (26,9%) | 1 (9,0%) |
| SPPB | 9 (23,7%) | 1 (3,8%) | 0 (0%) | 1 (4,8%) | 0 (0%) | 5 (25,0%) | 0 (0%) | 5 (19,2%) | 1 (9,0%) |
| OARS | 5 (13,2%) | 3 (11,5%) | 0 (0%) | 3 (14,3%) | 0 (0%) | 2 (10,0%) | 0 (0%) | 3 (11,5%) | 0 (0%) |
| Otros | 4 (10,5%) | 0 (0%) | 0 (0%) | 1 (4,8%) | 0 (0%) | 2 (10,0%) | 0 (0%) | 2 (7,7%) | 1 (9,0%) |
CCEE: consultas externas; CRF: escala de la Cruz Roja funcional; D: docente; FAC: Functional Ambulation Classification de Holden; HD: Hospital de día; ND: no docente; OARS: Older Americans Resources and Services; SPPB: Short Physical Performance Battery; TUG: Timed Up and Go;.UGA: Unidad Geriátrica de Agudos. URF: Unidad de Recuperación Funcional.
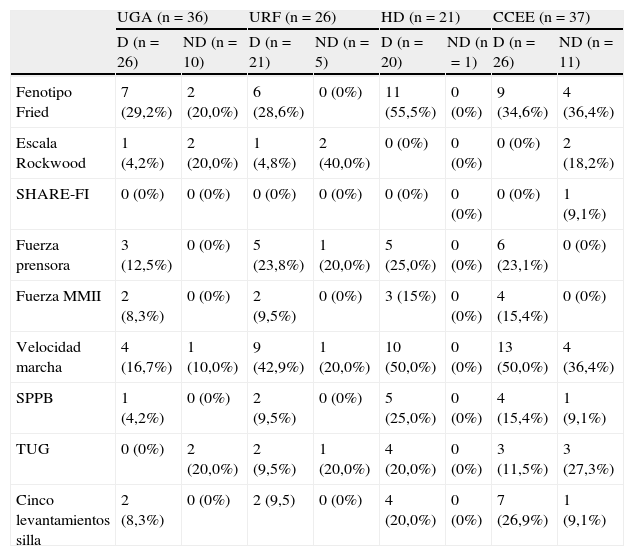
Los instrumentos utilizados para medir fragilidad o sarcopenia según el nivel asistencial o carácter docente del centro se muestran en la tabla 4. De manera global, el empleo de estas herramientas fue mayor en los centros docentes, especialmente en los HD y consultas, siendo los más empleados la velocidad de la marcha y el fenotipo de Fried. Veinticuatro centros (63%) utilizaron al menos una medida de fragilidad en alguno de sus niveles asistenciales.
Instrumentos utilizados para medir fragilidad o sarcopenia según nivel asistencial y carácter docente del centro entrevistado
| UGA (n=36) | URF (n=26) | HD (n=21) | CCEE (n=37) | |||||
| D (n=26) | ND (n=10) | D (n=21) | ND (n=5) | D (n=20) | ND (n=1) | D (n=26) | ND (n=11) | |
| Fenotipo Fried | 7 (29,2%) | 2 (20,0%) | 6 (28,6%) | 0 (0%) | 11 (55,5%) | 0 (0%) | 9 (34,6%) | 4 (36,4%) |
| Escala Rockwood | 1 (4,2%) | 2 (20,0%) | 1 (4,8%) | 2 (40,0%) | 0 (0%) | 0 (0%) | 0 (0%) | 2 (18,2%) |
| SHARE-FI | 0 (0%) | 0 (0%) | 0 (0%) | 0 (0%) | 0 (0%) | 0 (0%) | 0 (0%) | 1 (9,1%) |
| Fuerza prensora | 3 (12,5%) | 0 (0%) | 5 (23,8%) | 1 (20,0%) | 5 (25,0%) | 0 (0%) | 6 (23,1%) | 0 (0%) |
| Fuerza MMII | 2 (8,3%) | 0 (0%) | 2 (9,5%) | 0 (0%) | 3 (15%) | 0 (0%) | 4 (15,4%) | 0 (0%) |
| Velocidad marcha | 4 (16,7%) | 1 (10,0%) | 9 (42,9%) | 1 (20,0%) | 10 (50,0%) | 0 (0%) | 13 (50,0%) | 4 (36,4%) |
| SPPB | 1 (4,2%) | 0 (0%) | 2 (9,5%) | 0 (0%) | 5 (25,0%) | 0 (0%) | 4 (15,4%) | 1 (9,1%) |
| TUG | 0 (0%) | 2 (20,0%) | 2 (9,5%) | 1 (20,0%) | 4 (20,0%) | 0 (0%) | 3 (11,5%) | 3 (27,3%) |
| Cinco levantamientos silla | 2 (8,3%) | 0 (0%) | 2 (9,5) | 0 (0%) | 4 (20,0%) | 0 (0%) | 7 (26,9%) | 1 (9,1%) |
CCEE: consultas externas; HD: Hospital de día; Rockwood: Escala de fragilidad de Rockwood; SHARE-FI: Instrumento de fragilidad para Atención Primaria de la Encuesta de Salud, Envejecimiento y Jubilación en Europa; SPPB: Short Physical; Performance Battery; TUG: Timed Up and Go; UGA: Unidad Geriátrica de Agudos. URF: Unidad de Recuperación Funcional; VM: velocidad marcha.
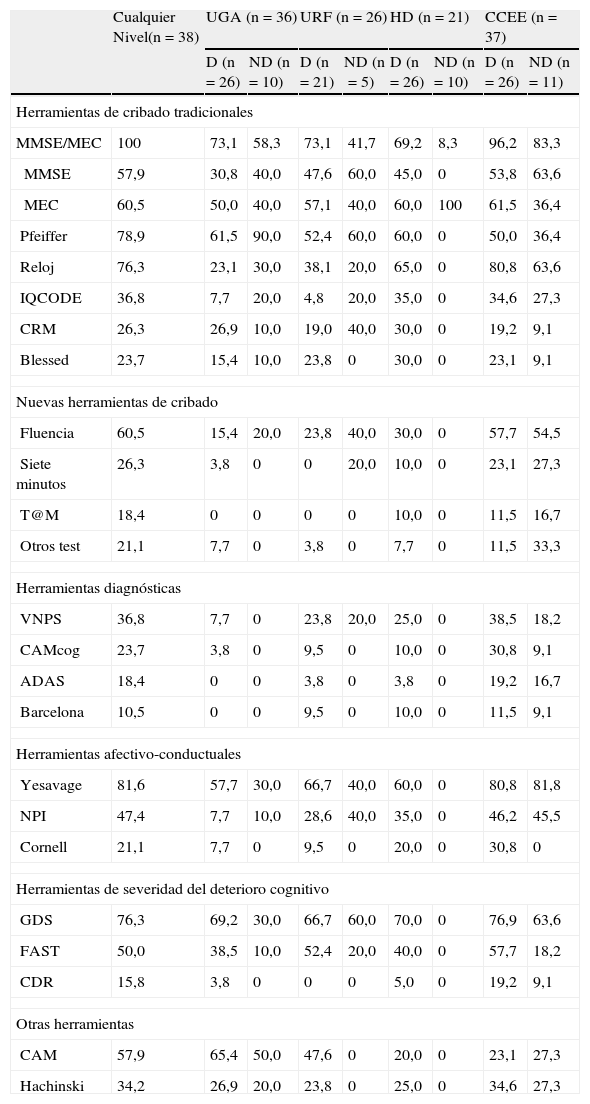
Las escalas más utilizadas en la valoración mental según nivel asistencial y acreditación docente se muestran en la tabla 5. Todos los centros emplearon alguna herramienta de la esfera mental en algún nivel asistencial, y de forma conjunta, el MMSE y el MEC destacaron como la herramienta más empleada en todos los niveles (38 centros, 100%). Por grandes grupos de instrumentos, los más utilizados fueron los clásicos de cribado (100%), seguidos por los test de valoración de afecto y conducta (86,8%), las escalas de severidad del deterioro cognitivo (84,2%), los nuevos test de cribado de deterioro cognitivo (fluencia verbal, 7-minutos, T@m, eurotest, test de las fotos, MIS y MoCA) (65,8%), los test de delirium (57,9%) y por último por las herramientas diagnósticas de demencia (52,6%). Los nuevos test de cribado de deterioro cognitivo fueron empleados predominantemente en consultas y HD.
Herramientas de valoración mental según nivel asistencial y carácter docente
| Cualquier Nivel(n=38) | UGA (n=36) | URF (n=26) | HD (n=21) | CCEE (n=37) | |||||
| D (n=26) | ND (n=10) | D (n=21) | ND (n=5) | D (n=26) | ND (n=10) | D (n=26) | ND (n=11) | ||
| Herramientas de cribado tradicionales | |||||||||
| MMSE/MEC | 100 | 73,1 | 58,3 | 73,1 | 41,7 | 69,2 | 8,3 | 96,2 | 83,3 |
| MMSE | 57,9 | 30,8 | 40,0 | 47,6 | 60,0 | 45,0 | 0 | 53,8 | 63,6 |
| MEC | 60,5 | 50,0 | 40,0 | 57,1 | 40,0 | 60,0 | 100 | 61,5 | 36,4 |
| Pfeiffer | 78,9 | 61,5 | 90,0 | 52,4 | 60,0 | 60,0 | 0 | 50,0 | 36,4 |
| Reloj | 76,3 | 23,1 | 30,0 | 38,1 | 20,0 | 65,0 | 0 | 80,8 | 63,6 |
| IQCODE | 36,8 | 7,7 | 20,0 | 4,8 | 20,0 | 35,0 | 0 | 34,6 | 27,3 |
| CRM | 26,3 | 26,9 | 10,0 | 19,0 | 40,0 | 30,0 | 0 | 19,2 | 9,1 |
| Blessed | 23,7 | 15,4 | 10,0 | 23,8 | 0 | 30,0 | 0 | 23,1 | 9,1 |
| Nuevas herramientas de cribado | |||||||||
| Fluencia | 60,5 | 15,4 | 20,0 | 23,8 | 40,0 | 30,0 | 0 | 57,7 | 54,5 |
| Siete minutos | 26,3 | 3,8 | 0 | 0 | 20,0 | 10,0 | 0 | 23,1 | 27,3 |
| T@M | 18,4 | 0 | 0 | 0 | 0 | 10,0 | 0 | 11,5 | 16,7 |
| Otros test | 21,1 | 7,7 | 0 | 3,8 | 0 | 7,7 | 0 | 11,5 | 33,3 |
| Herramientas diagnósticas | |||||||||
| VNPS | 36,8 | 7,7 | 0 | 23,8 | 20,0 | 25,0 | 0 | 38,5 | 18,2 |
| CAMcog | 23,7 | 3,8 | 0 | 9,5 | 0 | 10,0 | 0 | 30,8 | 9,1 |
| ADAS | 18,4 | 0 | 0 | 3,8 | 0 | 3,8 | 0 | 19,2 | 16,7 |
| Barcelona | 10,5 | 0 | 0 | 9,5 | 0 | 10,0 | 0 | 11,5 | 9,1 |
| Herramientas afectivo-conductuales | |||||||||
| Yesavage | 81,6 | 57,7 | 30,0 | 66,7 | 40,0 | 60,0 | 0 | 80,8 | 81,8 |
| NPI | 47,4 | 7,7 | 10,0 | 28,6 | 40,0 | 35,0 | 0 | 46,2 | 45,5 |
| Cornell | 21,1 | 7,7 | 0 | 9,5 | 0 | 20,0 | 0 | 30,8 | 0 |
| Herramientas de severidad del deterioro cognitivo | |||||||||
| GDS | 76,3 | 69,2 | 30,0 | 66,7 | 60,0 | 70,0 | 0 | 76,9 | 63,6 |
| FAST | 50,0 | 38,5 | 10,0 | 52,4 | 20,0 | 40,0 | 0 | 57,7 | 18,2 |
| CDR | 15,8 | 3,8 | 0 | 0 | 0 | 5,0 | 0 | 19,2 | 9,1 |
| Otras herramientas | |||||||||
| CAM | 57,9 | 65,4 | 50,0 | 47,6 | 0 | 20,0 | 0 | 23,1 | 27,3 |
| Hachinski | 34,2 | 26,9 | 20,0 | 23,8 | 0 | 25,0 | 0 | 34,6 | 27,3 |
Todos los valores son porcentajes. ADAS: Alzheimer’ Disease Assessment Scale; CAM: Confussion Assessment Method; CAMcog: Cambridge cognitive examination; CCEE: consultas externas; CDR: Clinical Dementia Rating; CRM: escala de la Cruz Roja mental; FAST: Functional Assesment Staging; Fluencia: fluencia verbal; GDS: Global Deteriorating Scale de Reisberg; HD: Hospital de día; IQCODE: test del informador; MEC: Mini Examen Cognoscitivo de Lobo; MMSE: Mini-mental State Examination de Folstein; NPI: Inventario neuropsiquiátrico; Otros test: Memory Impairment Screen, Montreal Cognitive Assessment, test de las fotos, eurotest; Reloj: test del reloj; Siete minutos: test de los 7 minutos; T@M: test de Alteración de Memoria; UGA: Unidad Geriátrica de Agudos; URF: Unidad de Recuperación Funcional; VNPS: valoración neuropsicológica.
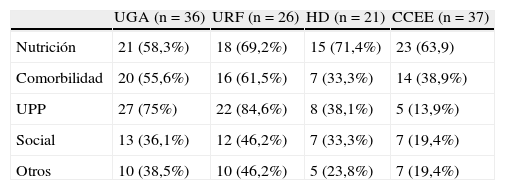
La tabla 6 presenta otros dominios evaluados mediante instrumentos de valoración geriátrica. Destaca el empleo de escalas para valorar el riesgo de úlceras por presión en UGA y URF, y de escalas para valorar el riesgo nutricional en HD y consultas.
Otros dominios evaluados mediante instrumentos de valoración geriátrica en los diferentes servicios
| UGA (n=36) | URF (n=26) | HD (n=21) | CCEE (n=37) | |
| Nutrición | 21 (58,3%) | 18 (69,2%) | 15 (71,4%) | 23 (63,9) |
| Comorbilidad | 20 (55,6%) | 16 (61,5%) | 7 (33,3%) | 14 (38,9%) |
| UPP | 27 (75%) | 22 (84,6%) | 8 (38,1%) | 5 (13,9%) |
| Social | 13 (36,1%) | 12 (46,2%) | 7 (33,3%) | 7 (19,4%) |
| Otros | 10 (38,5%) | 10 (46,2%) | 5 (23,8%) | 7 (19,4%) |
CCEE: consultas externas; HD: Hospital de día; UGA: Unidad Geriátrica de Agudos; UPP: úlceras por presión; URF: Unidad de Recuperación Funcional.
Posteriormente se preguntó por el empleo de herramientas de VGI en urgencias y Atención Primaria. En las urgencias del 43,2% de los hospitales encuestados se emplearon herramientas de VGI, siendo las más frecuentes el índice de Barthel (27,0%), índice de Katz (13,5%), escala de la Cruz Roja funcional (10,8%), e índice de Lawton (8,1%). Igualmente, el 69,4% de los dispositivos de Atención Primaria de las áreas de salud de los hospitales encuestados empleaba herramientas de VGI, siendo de nuevo las más empleadas el índice de Barthel (52,8%), índice de Lawton (38,9%), índice de Katz (25%), y la escala de la Cruz Roja funcional (5,9%).
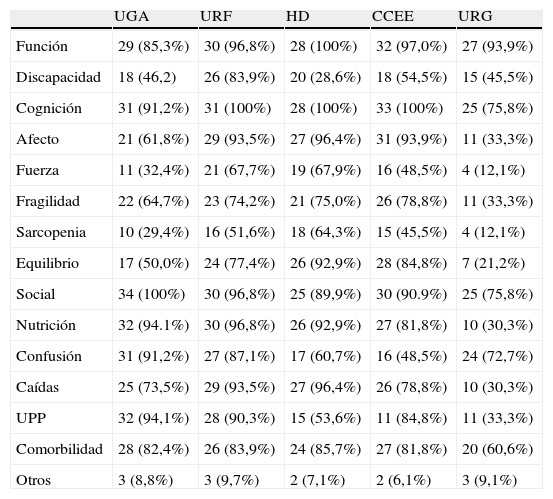
La tabla 7 recoge los dominios de la VGI considerados como imprescindibles a valorar en cada nivel asistencial y en el ámbito de urgencias por los entrevistados, aunque estos no sean utilizados en el propio Servicio. De manera general, los aspectos funcional, cognitivo, social y nutricional fueron los considerados de mayor importancia en todos los niveles. En las UGA destaca también la importancia de la comorbilidad y úlceras por presión, mientras que en las URF y HD también prevalece la importancia de la valoración de las caídas y el afecto. En consultas externas destacan además el riesgo de caídas, equilibrio y fragilidad, y en el ámbito de urgencias, la confusión y comorbilidad.
Dominios en la VGI considerados como imprescindibles de valorar en cada nivel asistencial y en el ámbito de urgencias
| UGA | URF | HD | CCEE | URG | |
| Función | 29 (85,3%) | 30 (96,8%) | 28 (100%) | 32 (97,0%) | 27 (93,9%) |
| Discapacidad | 18 (46,2) | 26 (83,9%) | 20 (28,6%) | 18 (54,5%) | 15 (45,5%) |
| Cognición | 31 (91,2%) | 31 (100%) | 28 (100%) | 33 (100%) | 25 (75,8%) |
| Afecto | 21 (61,8%) | 29 (93,5%) | 27 (96,4%) | 31 (93,9%) | 11 (33,3%) |
| Fuerza | 11 (32,4%) | 21 (67,7%) | 19 (67,9%) | 16 (48,5%) | 4 (12,1%) |
| Fragilidad | 22 (64,7%) | 23 (74,2%) | 21 (75,0%) | 26 (78,8%) | 11 (33,3%) |
| Sarcopenia | 10 (29,4%) | 16 (51,6%) | 18 (64,3%) | 15 (45,5%) | 4 (12,1%) |
| Equilibrio | 17 (50,0%) | 24 (77,4%) | 26 (92,9%) | 28 (84,8%) | 7 (21,2%) |
| Social | 34 (100%) | 30 (96,8%) | 25 (89,9%) | 30 (90.9%) | 25 (75,8%) |
| Nutrición | 32 (94.1%) | 30 (96,8%) | 26 (92,9%) | 27 (81,8%) | 10 (30,3%) |
| Confusión | 31 (91,2%) | 27 (87,1%) | 17 (60,7%) | 16 (48,5%) | 24 (72,7%) |
| Caídas | 25 (73,5%) | 29 (93,5%) | 27 (96,4%) | 26 (78,8%) | 10 (30,3%) |
| UPP | 32 (94,1%) | 28 (90,3%) | 15 (53,6%) | 11 (84,8%) | 11 (33,3%) |
| Comorbilidad | 28 (82,4%) | 26 (83,9%) | 24 (85,7%) | 27 (81,8%) | 20 (60,6%) |
| Otros | 3 (8,8%) | 3 (9,7%) | 2 (7,1%) | 2 (6,1%) | 3 (9,1%) |
CCEE: consultas externas; HD: Hospital de día; UGA: Unidad Geriátrica de Agudos; UPP: úlceras por presión; URF: Unidad de Recuperación Funcional; URG: Urgencias.
Para concluir, 29 centros (76,3%) referían que existía falta de tiempo como principal problema para implementar herramientas de VGI, siendo otros problemas menos relevantes la falta de consenso médico (7 centros) y el escaso interés (7 centros). Otros 7 centros respondieron que no existían problemas o impedimentos para implementar la VGI. Ningún centro consideró que existiera poca formación al respecto.
DiscusiónLos resultados que se presentan en este artículo son derivados de una mesa plenaria en el 55.° Congreso de la Sociedad española de Geriatría y Gerontología celebrado en Valencia en 2013, y en el que participaron como moderador Alfonso Cruz Jentoft, y como ponentes Pedro Abizanda Soler, Juan Ignacio González Montalvo y Alfonso López Soto. El moderador solicitó a los autores la repetición de una encuesta publicada en la Revista Española de Geriatría y Gerontología en el año 2000, para analizar los cambios que se han producido en el empleo de herramientas de VGI por parte de los geriatras españoles en los últimos 13 años.
La encuesta actual presenta algunas diferencias metodológicas con respecto a la del año 2000. En la primera, se solicitó información tanto de Servicios de Geriatría como de EVCG. Sin embargo, debido a la práctica extinción de estos últimos, en la encuesta actual nos pareció más relevante incluir solo Servicios o Unidades de Geriatría. También decidimos analizar de manera diferenciada los resultados de los Servicios con acreditación docente, de aquellos sin acreditación docente, porque los recursos humanos y materiales de ambos equipos son claramente diferentes. Para ganar en homogeneidad de los datos, la encuesta fue estructurada con respuestas cerradas, aunque siempre existía una opción de «otros» o «sugerencias» en cada pregunta. Por último, decidimos incluir algunos ítems nuevos en la encuesta como el empleo de herramientas de fragilidad, los dominios que deberían ser valorados para cada nivel asistencial, el empleo de herramientas en urgencias y en Atención Primaria, así como los problemas en la implantación de la VGI. Por todo ello pensamos que la actual encuesta es más rica que la primera del año 2000.
Las herramientas funcionales más empleadas por todos los Servicios y en casi todos los niveles asistenciales son el índice de Barthel y el de Lawton, aunque comienzan a aparecer nuevas herramientas como la velocidad de marcha y la SPPB, sobre todo en niveles como HD y consultas. Con respecto a la encuesta del año 2000, se observa un retroceso del índice de Katz. Dentro de la esfera mental, las herramientas más empleadas de manera general siguen siendo el MMSE/MEC. Aunque muchas UGA no emplean herramientas de valoración cognitiva, en este nivel asistencial las más empleadas son el test de Pfeiffer y el CAM. También se aprecia un importante empleo de herramientas de valoración afectiva destacando el GDSy, así como el empleo sistemático de escalas de severidad de la demencia entre las que destaca el GDSr. Se aprecia también un importante uso del test del reloj y la valoración neuropsicológica en el área de consultas, así como la irrupción de nuevos test como la fluencia verbal, el test de los 7 minutos o el T@m respecto a la encuesta del año 2000.
Por último y probablemente debido al cambio de paradigma en la atención sanitaria a los mayores que incluye la fragilidad como un estado prediscapacidad sobre el que diferentes intervenciones pueden reducir la discapacidad68, se aprecia el empleo de herramientas de fragilidad especialmente en el área de consultas. A pesar de ello, la mayoría de los encuestados sigue pensando que los principales dominios que deben ser evaluados en una VGI son el funcional, mental y social, siendo otros dominios importantes la nutrición, comorbilidad, caídas y úlceras.
Podríamos ver el vaso medio vacío o medio lleno respecto al mayor o menor empleo de escalas en la manera de aplicar nuestra principal herramienta de trabajo, o a su idoneidad por niveles asistenciales, y aunque nuestra intención fue principalmente realizar una radiografía que pudiera sernos útil para realizar autocrítica, es posible extraer algunas conclusiones y realizar algunas recomendaciones basadas en el trabajo que presentamos.
En primer lugar, existe una tendencia a converger en el uso del índice de Barthel frente al índice de Katz para valorar las ABVD, por lo que se podría recomendar actualmente como la mejor escala en este dominio. En segundo lugar, se ha detectado una tendencia a introducir la valoración de la fragilidad, especialmente en niveles asistenciales como HD o consultas, por lo que su valoración podría ser recomendada en estos niveles asistenciales y en Atención Primaria como se ha demostrado recientemente69. La tercera conclusión es que existe una tendencia creciente a introducir en la VGI medidas de rendimiento como la velocidad de marcha, TUG o SPPB, dado que tienen un valor añadido sobre el empleo de cuestionarios70, siendo esta última la más recomendada para valorar función física actualmente71. En cuarto lugar, también existe una tendencia creciente a incorporar en la VGI medidas de nutrición y de comorbilidad2,72,73, y por último, hemos observado una tendencia a adecuar las escalas al nivel asistencial en el que se usan.
Resultan impropios de una atención especializada al anciano los resultados de la tabla 7, en la que por ejemplo se muestra que en la UGA un 15% de los geriatras no consideran necesario valorar la función y un 54% la discapacidad, o que en urgencias no se considera imprescindible valorar la cognición (como opinan el 24%), la fragilidad (63%), la situación social (24%), el delirium (27%), la presencia de caídas (69%) o la comorbilidad (39%). Dado que una de las bases de la geriatría es la necesidad de tener una visión integral del paciente para poder diagnosticar adecuadamente, decidir ingresos, implementar tratamientos y asignar recursos, sería preocupante que no nos pareciera relevante valorar los dominios previamente referidos.
Las principales limitaciones del trabajo que presentamos son que algunos encuestados expresaron acertadamente que este tipo de encuestas puede ofrecer un sesgo de información con tendencia a sobrevalorar el número de instrumentos empleados, pero por otro lado se gana en homogeneidad. Así mismo, podría existir un sesgo de persona entrevistada, al no reflejar adecuadamente los instrumentos empleados en su Servicio.
Aunque de la elaboración de la encuesta pudiera deducirse que lo único importante en la VGI es el empleo de herramientas estructuradas, nada más lejos de la realidad. El empleo de escalas mejora la detección de problemas, añadiendo validez externa a nuestras determinaciones2,72. Sin embargo, la VGI es claramente algo más que el empleo de escalas, y de hecho debemos huir del peligro de sobreutilizar herramientas que no ofrezcan un beneficio asistencial a los mayores74. Aunque la protocolización de procesos suele ser beneficiosa en todos los ámbitos, tampoco podemos olvidar que la VGI debe ser individualizada según las necesidades del anciano, y debe implicar a otros colectivos no médicos73. Sin embargo, cuanto más homogéneos seamos en el empleo de nuestra principal herramienta de trabajo, mejor transmitiremos a otros médicos y profesionales de la salud cuál es la mejor manera de valorar a un anciano2.
La investigación en VGI debe incidir en la adecuación de las escalas a las características y necesidades de los mayores en cada nivel asistencial o lugar de atención sanitaria, en el diseño y validación de escalas que mejoren las actuales y en la elaboración de algoritmos y sistemas de clasificación de pacientes basados en esas herramientas que ayuden en la toma de decisiones clínicas. Por último, pero no menos relevante, todo ello debe acompañarse de formación pre y postgrado a todos los profesionales de la salud que trabajen con personas mayores, tanto en la metodología de VGI como en la interpretación de los resultados, aspecto muchas veces olvidado.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Agradecimiento a los responsables de los diferentes servicios que respondieron a la encuesta: Berta Alvira Rasal, Sergio Ariño Blasco, Juan Antonio Avellana Zaragoza, Cristina Castro Cristóbal, Francisco Cid Abasolo, Juan José Baztán Cortés, Fátima Brañas Baztán, Antonio Carbonell Collar, Antoni María Cervera Alemany, Ramón Cristófol Allue, Benito Fontecha Gómez, José Galindo Ortiz de Landazuri, Ernesto García Arilla, Pedro Gil Gregorio, Paloma González García, José Luis González Guerrero, María Teresa Guerrero Díaz, Domingo de Guzmán Pérez Hernández, M. Paz Jiménez Jiménez, José Luis Larrión Zugasti, Jesús López Arrieta, Pedro López Dóriga, Leonor Maicas Martínez, Encarnación Martín Pérez, Esther Martínez Almazán, Javier Pérez Jara, Alejandro Pérez Martín, Jesús Pérez del Molino, Leocadio Rodríguez Mañas, Carlos Rodríguez Pascual, Antonio San José Laporte, José Antonio Serra Rexach, Juan José Solano Jaurrieta, Fernando Veiga Fernández, Antonio Yuste Sanguino.