El linfoma de Hodgkin (LH) es una neoplasia con un alto índice de curación con tratamiento en menores de 60 años. En los pacientes de edad avanzada el LH parece presentarse con características clínico-biológicas diferentes: al diagnóstico es más frecuente la presencia de síntomas B y encontrar estadios avanzados. La variante celularidad mixta es más frecuente que en los jóvenes, como también encontrar mayor proporción de células de Reed-Sternberg positivas para el virus de Epstein-Barr1. Quizás por estas diferencias los índices pronósticos utilizados en el LH (Hasenclever; EORTC…) para establecer las indicaciones de tratamiento, no son útiles en los pacientes de edad avanzada, no existiendo recomendaciones de tratamiento estándar.
Presentamos el caso de una paciente de 91 años que ingresa en el servicio de geriatría por lesiones eritemato-ampollosas en tronco, de 2 días de evolución, y adenopatía supraclavicular derecha no dolorosa de 3 meses de evolución. Había iniciado estudio en atención primaria, sin resultados concluyentes. La enferma presentaba peso estable, buen apetito, ritmo intestinal normal. No tenía fiebre, ni sudoración y negaba haber introducido algún medicamento recientemente. Como antecedentes presentaba HTA, síndrome depresivo y gonartrosis. Su tratamiento habitual era citalopram y paracetamol. En relación a su situación basal, presentaba un índice de Barthel de 90, requiriendo ayuda para el baño y supervisión para subir y bajar escaleras, con marcha independiente en llano. No presentaba deterioro cognitivo y vivía con una cuidadora, con buen apoyo familiar.
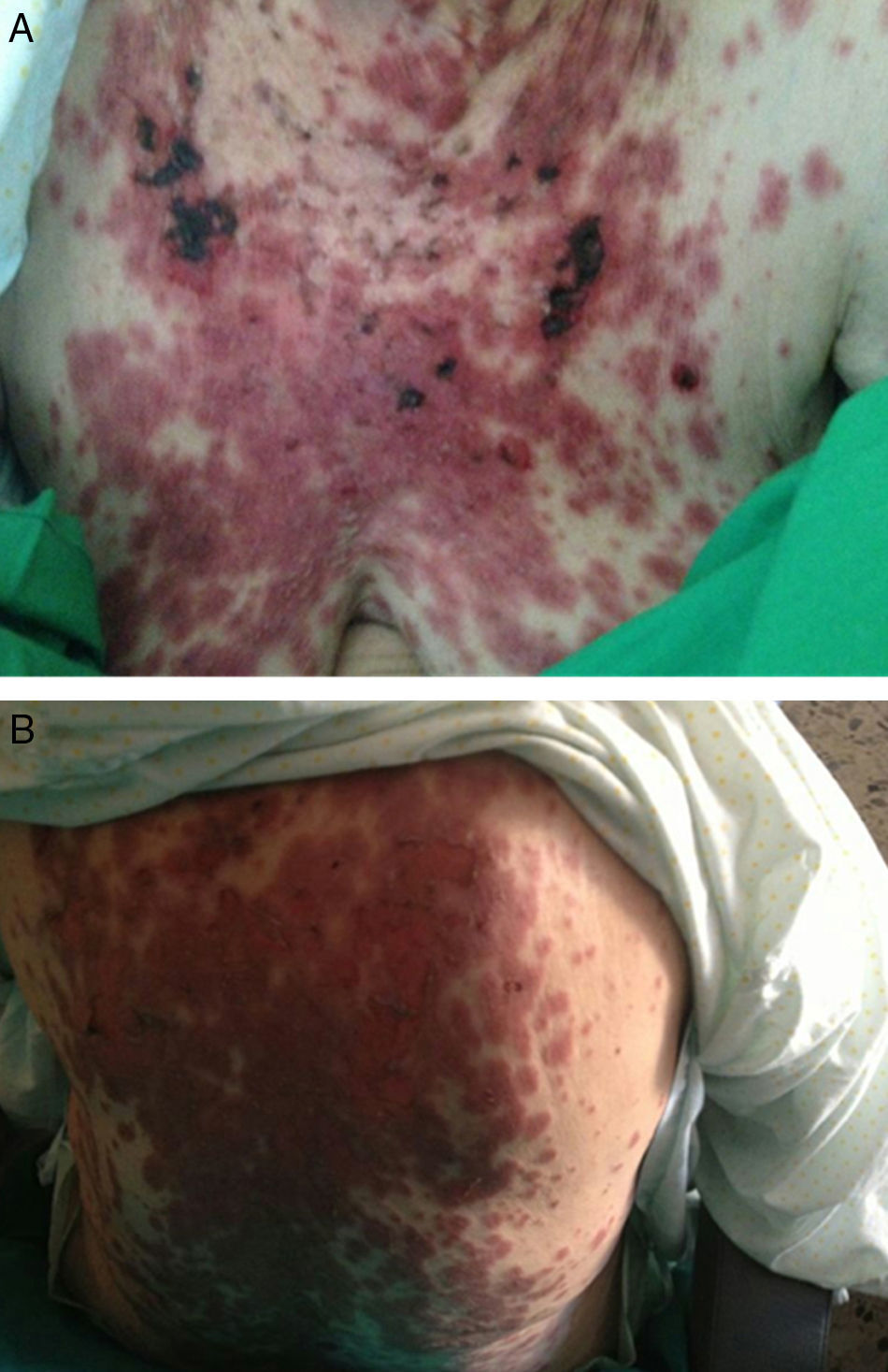
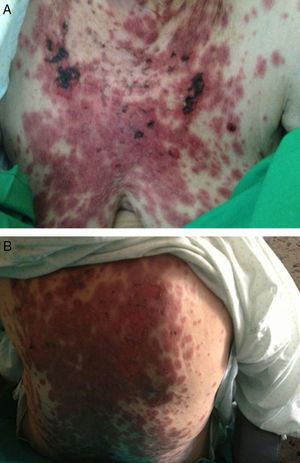
A la exploración física destacaba una adenopatía supraclavicular derecha de 4cm de diámetro, firme, fija, adherida a planos profundos, no dolorosa. Presentaba lesiones papulosas eritematosas y pruriginosas con ampollas duras, tensas, brillantes algunas con costras y excoriaciones y otras con aspecto pustuloso, diseminadas en región proximal de miembros inferiores, superiores, tronco, región facial y labios sin afectación de mucosas, respetando palmas y plantas. ACP: sin alteraciones. Hepatomegalia de a 2cm. Resto de la exploración normal.
Con el diagnóstico inicial de adenopatía supraclavicular patológica y penfigoide ampolloso sobreinfectado, se inició tratamiento con corticoides, antibióticos y fomentos de sulfato de cobre e ingresa para estudio.
El diagnóstico diferencial al ingreso obligaba a descartar neoplasia digestiva con adenopatía centinela vs. síndrome linfoproliferativo. En la analítica destacaba VSG-120, neutrofilia sin otras alteraciones morfológicas en frotis de sangre periférica con linfocitos en 600 y LDH elevada (225). Los biomarcadores fueron negativos incluida B2 microglobulina. Se realizó estudio endoscópico digestivo sin alteraciones y tomografía computarizada (TC) de cuello-tórax-abdomen y pelvis que objetivó adenopatías hiliomediastínicas, supraclaviculares, paratraqueal derecha, en hilio hepático y lesión focal esplénica que obligaban a descartar síndrome linfoproliferativo como primera posibilidad. También fue valorada por dermatología, confirmando el diagnóstico de penfigoide ampolloso (figs. 1A y B). Finalmente, se realizó biopsia del ganglio supraclavicular, observándose una infiltración ganglionar generalizada por linfoma de Hodgkin tipo celularidad mixta asociado a infección por virus de Epstein-Barr.
Con el diagnóstico de linfoma de Hodgkin de celularidad mixta estadio clínico III-A-S y penfigoide paraneoplásico, se realiza sesión con hematología y se decide tratamiento quimioterápico oral según esquema ChlVPP sin vinblastina y esteroides, con el objetivo de control sintomático. De acuerdo a la superficie corporal se le administraron: clorambucilo comp 6mg: L-X y V, procarbazina comp 100mg/día: 1-0-1. Prednisona 30mg/día (en dosis descendentes) y se inició tratamiento profiláctico con cotrimoxazol. A los 6 meses del diagnóstico la paciente ha recibido 4 ciclos de quimioterapia y presenta enfermedad estable. Como complicaciones presentó 2 episodios de infección respiratoria y uno de insuficiencia cardíaca, sin presentar deterioro funcional.
En pacientes de edad avanzada con LH, la peor respuesta al tratamiento es de origen multifactorial: presentación más agresiva, mayor comorbilidad, disminución de reserva de órganos que se asocia a mayor toxicidad del tratamiento, comprometiendo la intensidad de dosis de quimioterapia y contribuyendo con el aumento de la mortalidad1,2. La actitud terapéutica es bastante heterogénea, en general no protocolizada, no existiendo recomendaciones de tratamiento estándar para los ancianos con LH. Se necesitan regímenes terapéuticos más eficaces y tolerables y, será cada vez más importante no excluir a los pacientes ancianos de los beneficios de la quimioterapia convencional y de los ensayos clínicos en los que habitualmente están sub-representados. Con más frecuencia y de manera un tanto empírica, se están utilizando en el anciano, opciones terapéuticas no tan agresivas, que si bien precisan de estudios que consoliden la evidencia de resultados positivos, parecen estar aportando beneficios2. El régimen terapéutico utilizado en esta paciente tuvo como objetivo la reducción del volumen tumoral y los síntomas sin producir toxicidad, y no tanto el aumento de supervivencia.
Existe base científica que apoya la necesidad de una valoración geriátrica integral como elemento indispensable a la hora de indicar tratamiento en los ancianos con cáncer. Balducci propone una clasificación sencilla y operativa en la toma de decisiones, clasificando a los pacientes en 3 tipos: 1) Paciente funcionalmente independiente sin grandes comorbilidades; candidato a recibir tratamiento oncoespecífico estándar; 2) Paciente parcialmente dependiente con no más de 2 comorbilidades; puede beneficiarse de un tratamiento oncoespecífico modificado con intención estándar, y 3) Paciente dependiente, con 3 o más comorbilidades o presencia de un síndrome geriátrico, candidato a tratamiento sintomático exclusivamente3. Arnoldi et al. los clasifica en frágiles, borderline y no frágiles, y encuentran menor supervivencia en los frágiles que en los no-frágiles, sin encontrar diferencias entre no-frágiles y borderline4.
Los resultados de la utilización de estas clasificaciones para la decisión terapéutica en los ancianos con linfomas no se conocen todavía, aunque se ha demostrado que la valoración geriátrica integral es más efectiva que la valoración basada en la impresión clínica para identificar pacientes ancianos que se beneficien de tratamiento agresivo, en el linfoma difuso de células B5. Por lo tanto, es probable que la intervención de un equipo multidisciplinar en la valoración del anciano con cualquier linfoma, al menos en los pacientes intermedios en las clasificaciones previas, aumente la capacidad discriminativa, ayude a la toma de decisiones y mejore los resultados finales.