La calcifilaxis o arteriopatía urémica calcificante es una afección descrita habitualmente en pacientes con enfermedad renal avanzada, cuya etiopatogenia es mal conocida. Se caracteriza por la presencia de lesiones cutáneas dolorosas debida a la calcificación de arterias dermoepidérmicas. En pacientes sin enfermedad renal su prevalencia es del 1-4%, por ello la relevancia del caso clínico que presentamos.
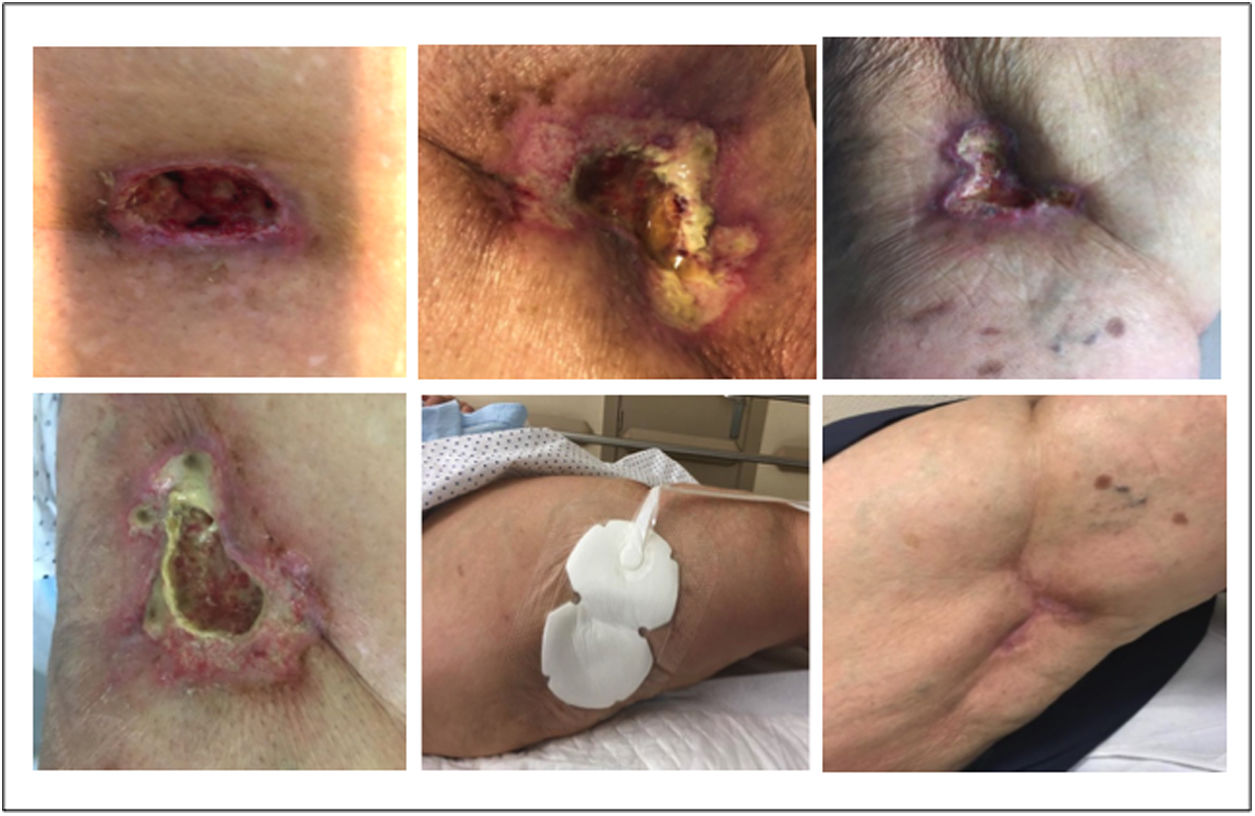
Caso clínicoMujer de 89 años hipertensa, obesa, con estenosis aórtica severa y fibrilación auricular anticoagulada con acenocumarol. Es independiente para las actividades básicas e instrumentales de la vida diaria (Barthel 100/100; Lawton 8/8), sin deterioro cognitivo y con fragilidad clínica (SPPB 7, velocidad de la marcha 0,5m/s) y social (vive sola con barreras arquitectónicas). Presentó un quiste en el muslo derecho (2017) que fue intervenido quirúrgicamente con dificultad para la cicatrización, con necrosis grasa en la biopsia. En mayo de 2018 persiste la lesión nodular, sobreinfectada y dolorosa (en tratamiento con duloxetina, paracetamol y metamizol), por lo que ingresa en geriatría, sin reactantes de fase aguda, con función renal (creatinina 0,70mg/dl, urea 55mmol/l, FG>60ml/min), albúmina, ionograma (sodio, potasio, fósforo y calcio), pruebas de autoinmunidad, hipercoagulabilidad y marcadores tumorales normales. Se descarta trombosis venosa profunda y el escáner de la extremidad objetiva engrosamiento cutáneo irregular, úlcera de 25mm con necrosis grasa y calcificaciones vasculares. Se completa antibioterapia sin mejoría, y se realiza biopsia con datos compatibles, aunque no concluyentes, de calcifilaxia no urémica (fig. 1). Tras ajustar la analgesia (se añade tapentadol hasta 175mg/24h) y retirar el acenocumarol continúa seguimiento en el hospital de día con tórpida evolución de las lesiones, precisando hasta 3 ingresos por sobreinfección, mal control del dolor (a pesar de añadir previamente gabapentina 300mg/24h) y declive funcional secundario. Se descarta origen sistémico (BodyTC) y afectación suprarrenal y se reajusta la analgesia; en agosto de 2018 aparece nueva lesión ulcerada en la misma extremidad. Tras múltiples antibióticos, sin respuesta, se coloca sistema PICO de presión negativa, con mejoría parcial. Dada la evolución tórpida de la úlcera, la aparición de la nueva lesión, reinfecciones recurrentes y dolor persistente se intenta tratamiento con tiosulfato sódico intravenoso tras descartar otros diagnósticos. Se pauta una sola dosis de 125mg/ml con significativa mejoría de la lesión, del dolor (con pauta descendente de fármacos) y disminución de los nódulos pétreos adyacentes; como efecto adverso presenta episodio de insuficiencia cardíaca, resuelto con diuréticos. La paciente continúa seguimiento en el hospital de día y un año más tarde las lesiones no han recidivado (fig. 2), mantiene analgesia de primer escalón (paracetamol 1g/8h y metamizol solo de rescate) sin necesidad de opiáceos y adecuada situación funcional y cognitiva.
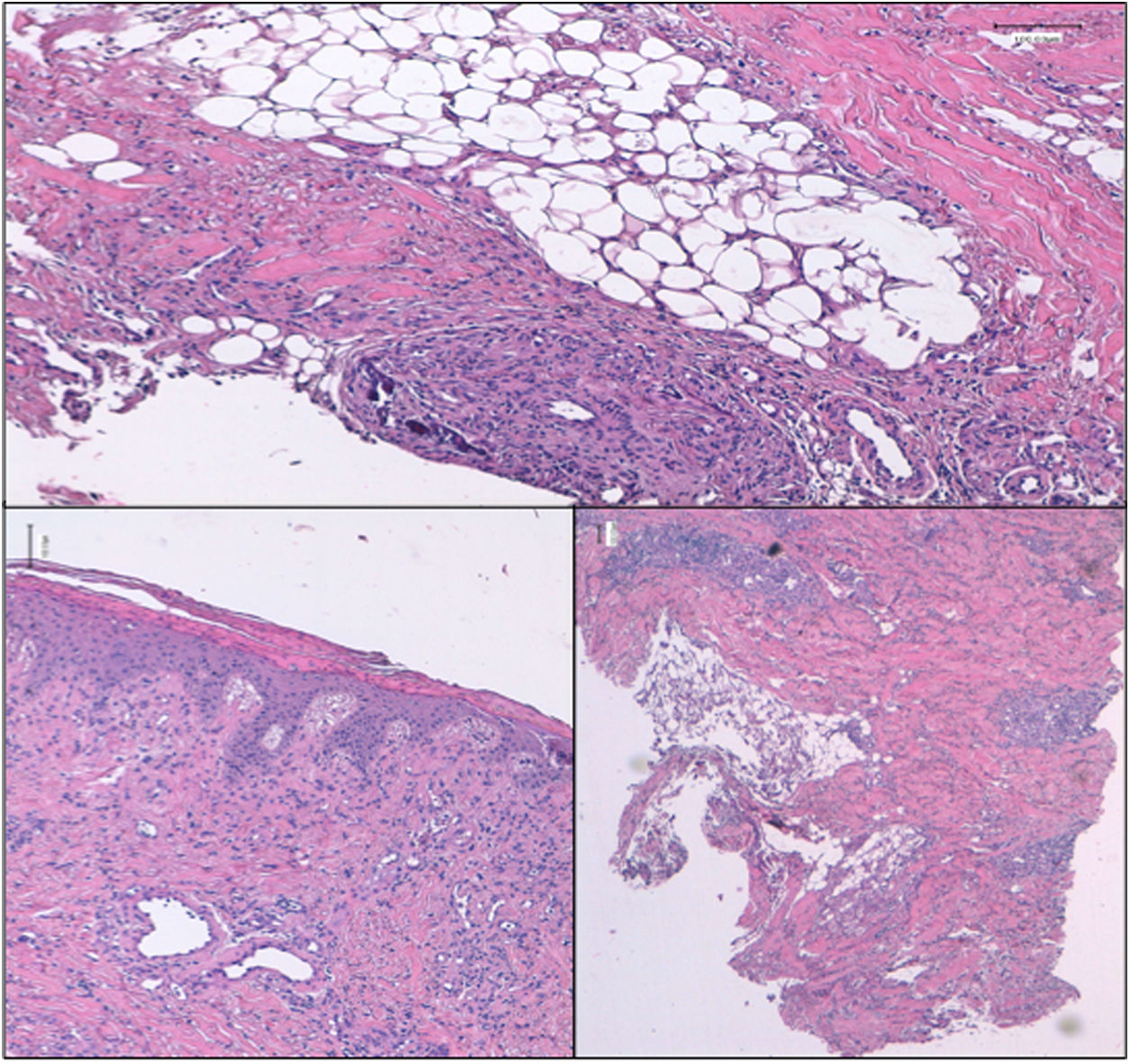
Histopatología de lesión cutánea del muslo derecho: engrosamiento de los vasos capilares con calcificación parcial de la túnica media, extensa fibrosis del panículo adiposo y necrosis grasa. Epidermis con datos de paraqueratosis. Datos compatibles (no concluyentes) de calcifilaxia no urémica. Las tinciones son todas hematoxilina eosina (H-E) y los aumentos son 4X y 20X.
La arteriopatía urémica calcificante o calcifilaxis es una afección vascular grave, inusual y de mal pronóstico1,2. Afecta habitualmente a población con enfermedad renal crónica terminal con una prevalencia del 1-4% y mortalidad del 45-80%; ocasionalmente puede presentarse en individuos sin enfermedad renal (calcifilaxia no urémica) con mejor pronóstico, a pesar de una alta mortalidad (25-40%)1,3,4. Es más frecuente en mujeres de mediana edad y otros factores de riesgo son la obesidad, la diabetes, el hiperparatiroidismo, la elevación calcio/fósforo, la hipoalbuminemia y el uso de antagonistas de la vitamina K5. Se trata de un raro síndrome de calcificación vascular, cuya etiopatogenia es desconocida, caracterizado por la oclusión de microvasos dermoepidérmeicos, dando lugar a lesiones isquémicas-necróticas de difícil cicatrización e intensamente dolorosas. Pueden presentarse como una induración, nódulos violáceos, livedo reticularis, púrpura o úlceras profundas1. Pueden ser múltiples y bilaterales, de predominio en los miembros inferiores, con mayor gravedad las de localización distal (63%)6; su evolución tórpida (50%) implica un declive de la calidad de vida y funcionalidad, precisando hospitalización hasta en el 70% para control del dolor o tratamiento de la sobreinfección (causa más común de muerte). Es importante un diagnóstico y tratamiento precoz por el rápido empeoramiento de las lesiones, la afectación de la calidad de vida y la letalidad de la enfermedad. Los enfoques terapéuticos son limitados a casos aislados y pequeñas series de casos y controles, sin estudios prospectivos; se deben corregir los factores de riesgo y alteraciones metabólicas, controlar el dolor y tratar de retirar los antagonistas de la vitamina K7. Otras opciones son el uso de bifosfonatos o tiosulfato de sodio (intravenoso o intralesional)8–10, agente antioxidante con propiedades vasodilatadoras que inhibe la calcificación de los adipocitos, con pocos estudios en calcifilaxia no urémica, no exento de efectos adversos, sobre todo en población anciana.
El caso presentado muestra la importancia del trabajo multidisciplinar y la necesidad de realizar un diagnóstico diferencial ante lesiones cutáneas de tórpida evolución en población anciana, la cual presenta una alta prevalencia de consumo de antagonistas de la vitamina K y otros factores de riesgo asociados a la calcifilaxia. Además, es relevante por la controversia hoy en día respecto al tratamiento, debiendo individualizar las dosis en cada caso.
Servicio de Geriatría del Hospital Central de la Cruz Roja, San José y Santa Adela, en especial al equipo de Hospital de Día (enfermera Esperanza Fernández Rodríguez).