Los linfomas, tanto los de tipo Hodgkin como los no Hodgkin, pueden afectar al apéndice cecal de manera secundaria tras la extensión de la neoplasia desde otra localización. La afectación del sistema digestivo por linfomas extranodales representa entre el 30-45% del total1. Dentro de los linfomas no Hodgkin (LNH) son muy infrecuentes los procesos linfoproliferativos apendiculares primarios, habitualmente son LNH de células B como el tipo Burkitt o el difuso de células B grandes1; en cuanto a los LNH del tejido linfoide asociado a mucosa (mucosa-associated lymphoid tissue [MALT]) se consideran casos excepcionales.
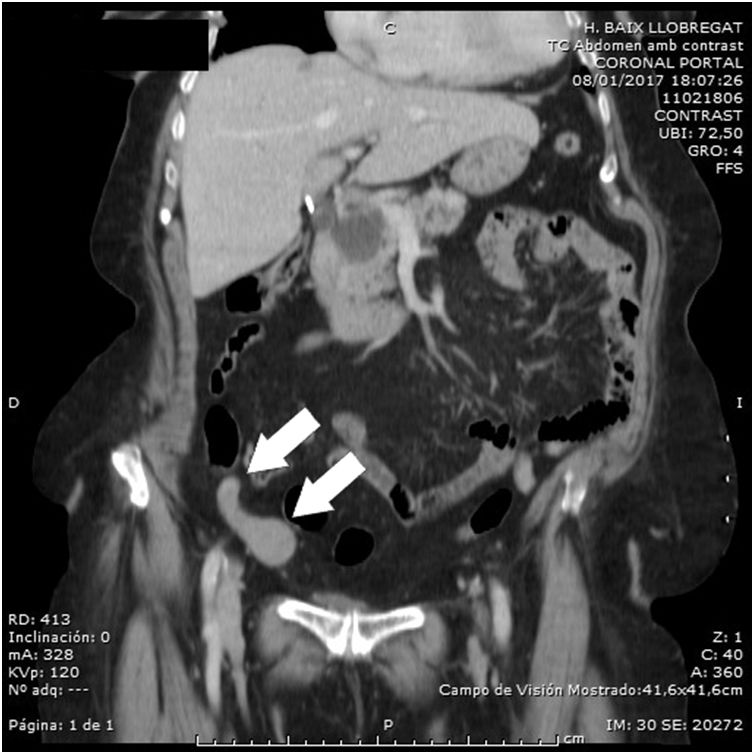
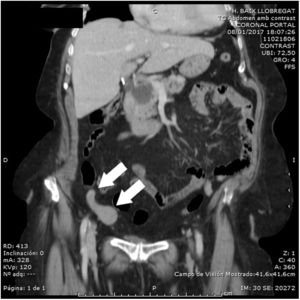
Presentamos el caso de una mujer de 90 años hipertensa, con anemia crónica ferropénica y dependencia moderada para las ABVD (índice de Barthel 65/100). Fue estudiada por síndrome tóxico con pérdida de 6kg de peso el año previo al ingreso, sin objetivarse proceso maligno subyacente. Acude a urgencias por cuadro de dolor en fosa ilíaca derecha (FID) de 48h de evolución asociado a vómitos; analíticamente mostraba leve leucocitosis sin neutrofilia y PCR de 62mg/l. Se realizó tomografía computarizada (TC) abdominal que mostró una imagen seudonodular en FID (fig. 1) de origen cecal sugestiva de tumor apendicular primario localizado, con grasa adyacente respetada, por lo que de manera urgente se procedió a realizar una cecotomía con apendicectomía por laparoscopia sin incidencias. La pieza quirúrgica medía 9cm de longitud con 3,5cm de diámetro transverso, presentaba una lesión distal blanquecina de aspecto tumoral de 3,5×3cm. Desde anatomía patológica se realizó una batería completa de anticuerpos para inmunohistoquímica siendo positiva únicamente para CD20, CD79a y CD43, diagnosticándose un LNH tipo MALT; los márgenes de resección estaban libres de lesión. El estudio de extensión con TC evidenció 2 adenopatías nodulares retroperitoneales de aspecto necrótico de entre 10-15mm, la gastroscopia mostró una hernia de hiato, y no se apreciaron lesiones macroscópicas, por lo que el estudio de extensión se consideró negativo. Tras valoración por hematología se desestimó quimioterapia (rituximab, ciclofosfamida, hidroxidaunorubicina, Oncovin®, prednisona [R-CHOP]) y/o radioterapia, por estudio de extensión negativo y cecotomía con apendicectomía curativa. Tras el proceso diagnóstico-terapéutico la paciente mantuvo su estado funcional basal, manteniendo seguimiento en consultas externas de geriatría.
El sistema digestivo es la localización más frecuente de los linfomas extranodales (30-45%) representado entre el 1-4% de los tumores malignos gastrointestinales1. Los LNH tipo MALT representan un 7% del total de los LNH en Europa2,3, afectan principalmente a varones y se manifiestan en la sexta década de vida4, siendo este el único caso en la literatura en un paciente nonagenario. Se diagnostican en estadios avanzados de enfermedad (70% de los casos5) y suelen presentar antígenos pan-B (CD19 y CD20), CD5 y FMC76. La presentación clínica más frecuente de los LNH tipo MALT son las adenopatías (75% de los casos5) mientras que un tercio de los pacientes presentan síntomas B, ambas manifestaciones clínicas son comunes para la mayoría de los LNH5. La afectación apendicular de los linfomas es secundaria a la extensión tumoral desde otra localización. El apéndice es una ubicación extremadamente inusual para un proceso linfoproliferativo primario y representa según algunas series el 0,015%1 de las localizaciones del total de los linfomas gastrointestinales, siendo la mayoría LNH apendiculares de tipo Burkitt1. La manera en la que un linfoma puede conllevar una apendicitis no ha sido dilucidada en ningún estudio estructurado. Los hallazgos de diferentes reportes clínicos sugieren que la invasión intravascular del tumor da lugar a isquemia del apéndice originando una apendicitis2. Este mecanismo difiere de la apendicitis clásica cuyo desencadenante es una obstrucción de la luz apendicular7.
ConclusionesLa afectación primaria apendicular por linfoma es inusual, principalmente secundaria a un LNH tipo Burkitt. Se desarrolla en varones en la sexta década de vida, aunque el aumento de esperanza de vida obliga a considerar esta entidad dentro del diagnóstico diferencial del abdomen agudo en el paciente geriátrico. La invasión intravascular del tumor condiciona un proceso isquémico/inflamatorio que da lugar a la apendicitis. La presencia de adenopatías o síntomas B es similar a otros LNH. El diagnóstico en estadios avanzados es frecuente. Destaca el comportamiento variable de los LNH tipo MALT que suelen tender hacia la agresividad.