Determinar el perfil clínico y el manejo inicial de los pacientes ancianos atendidos por infección aguda en los servicios de Urgencias hospitalarios españoles y estudiar si existen diferencias en relación con los adultos más jóvenes.
MetodologíaEstudio descriptivo transversal multicéntrico a partir de los datos del registro INFURG-SEMES, que incluye a 79.654 pacientes de 15 años o más atendidos por una infección aguda en 49 servicios de Urgencias hospitalarios españoles entre el 10 octubre del 2010 y el 20 de septiembre del 2011. Se recogieron variables demográficas, del perfil clínico y de la atención en Urgencias. La variable clasificadora fue tener 65 años o más.
ResultadosDel total de 11.399 casos, 4.255 (37,3%) tenían 65 años o más. Al comparar a los ancianos con los adultos más jóvenes, se encontraron diferencias estadísticamente significativas en cuanto a la presencia de alta comorbilidad (p<0,001), de al menos un factor de riesgo de multirresistencia (p<0,001) o de síndrome séptico (p<0,001), el tipo de infección (p<0,001), la toma de muestra para al menos un cultivo (p<0,001), la determinación de antígenos en orina (p<0,001), el tratamiento antibiótico pautado en Urgencias (p<0,001) y el destino final (p<0,001).
ConclusionesExisten importantes diferencias en el perfil y el manejo de los pacientes con infección aguda atendidos en los SUH españoles en función de la edad, que deben ser tenidas en cuenta de cara a desarrollar estrategias de mejora de la calidad y posibles líneas de investigación futura.
To determine the clinical profile and the initial management of elderly patients with acute infections attending Spanish Emergency Departments (EDs), and to analyse whether there are any differences compared to younger adults.
Material and methodsA descriptive, cross-sectional, multicentre study using the data recorded in the INFURG-SEMES register. It included a total of 79,654 of 15 years or over treated for an acute infection in 49 Spanish EDs between 10 October 2010 and 20 September 2011. Demographic variables, clinical profile, and care in the ED, were collected. The classifying variable was to be 65 years or over.
ResultsOf the total of 11,399 cases, 4,255 (37.3%) were 65 years or over. Statistically significant differences were found on comparing the elderly with the younger adults as regards the presence of a high comorbidity (P<.001), of at least one risk factor for multidrug resistance (P<.001), or septic syndrome (P<.001), type of infection (P<.001), taking of the specimen for blood culture (P<.001), determination of antigens in urine (P<.001), the antibiotic prescribed in the ED (P<.001), and final destination (P<.001).
ConclusionsThere are significant age-dependent differences in the profile and management of patients with infections that attend Spanish EDs, which must be taken into account when developing strategies for improving quality, as well as for future lines of research.
Las infecciones en el anciano constituyen una de las causas más frecuentes de consulta e ingreso en los servicios de Urgencias hospitalarios (SUH)1 y se asocian a una elevada morbimortalidad2,3.
Este aumento de la vulnerabilidad a la infección en la población anciana se ha relacionado con la inmunosenescencia, es decir, con los cambios fisiológicos en la respuesta inmunitaria consecuencia del envejecimiento4. Además, dicho fenómeno también explicaría el diferente espectro de microorganismos y de nivel de gravedad en ciertos modelos de infección, así como una menor respuesta a las vacunas en dicho grupo etario4,5.
Por otro lado, las modificaciones fisiológicas en órganos y sistemas secundarias al envejecimiento aumentan la probabilidad de presentaciones atípicas de la infección, que junto con la frecuencia incrementada de enfermedades crónicas, malnutrición, polifarmacia, instrumentación, dispositivos y contacto con el sistema hospitalario y residencias con el paso de la edad, convierten al anciano con infección aguda en un sujeto con alto riesgo de presentar las mismas y de asociarse a resultados adversos6.
Respecto a la atención de los pacientes ancianos en los SUH, se sabe que, por lo general, suele ser de mayor complejidad, asociándose a mayor realización de pruebas complementarias e interconsultas a otros especialistas, tiempo de estancia en Urgencias, y porcentaje de ingreso hospitalario en relación a los adultos más jóvenes, lo que se traduce en un mayor consumo de recursos sanitarios7.
Teniendo en cuenta lo anteriormente escrito, sería de gran interés el estudio de las características de una cohorte de los pacientes ancianos, atendidos por infección aguda en los SUH españoles, de cara a conocer mejor la realidad y poder diseñar futuras estrategias de mejora de la calidad8-11. En este sentido se diseñó un estudio con el objetivo principal de determinar el perfil clínico y el manejo inicial de los pacientes ancianos atendidos por infección aguda en los SUH españoles y si existían diferencias en relación con los adultos más jóvenes.
MetodologíaTipo de estudioSe trata de un análisis de un subgrupo de pacientes, la población de 65 años o más, incluidos en el registro INFURG-SEMES1, que fue un estudio descriptivo, transversal y multicéntrico realizado hace 5 años. Este estudio fue aprobado por el Comité de Ensayos Clínicos e Investigación del Hospital Universitario de Basurto.
Selección de pacientesEl registro de infecciones de INFURG-SEMES incluyó a todos los pacientes de 14 años o más con diagnóstico clínico de infección aguda atendidos, los días 10 (de 0h a 12h) y 20 (de 12h a 24h) de cada mes durante un periodo de 12 meses (octubre del 2010 al 20 de septiembre del 2011), en 49 SUH españoles de hospitales universitarios, de referencia y comarcales con una amplia distribución geográfica. Los centros incluidos solicitaron voluntariamente su participación al grupo de trabajo de Infecciones de la Sociedad Española de Medicina de Urgencias (INFURG-SEMES).
El diagnóstico clínico de infección aguda vino determinado por el diagnóstico clínico final establecido por parte del médico de Urgencias responsable de la asistencia y, en el caso de ser hospitalizado, fue posteriormente corroborado, por parte del investigador, con el diagnóstico definitivo al alta.
Recogida de variablesEl registro de las variables se realizó en un formulario electrónico estandarizado a partir de los datos de la historia clínica del paciente. Las variables fueron definidas previamente por el grupo de investigadores y posteriormente difundidas a los investigadores colaboradores de cada SUH participante por el investigador principal de cada centro.
Se recogieron de cada paciente variables demográficas (edad y sexo), enfermedades asociadas (diabetes mellitus, cardiopatía, enfermedad pulmonar obstructiva crónica, hepatopatía crónica, insuficiencia renal crónica y neoplasia onco-hematológica) y grado de comorbilidad según índice de Charlson, el tipo de infección (otorrinolaringológicas, respiratoria, intraabdominal, urinaria, piel y partes blandas, osteoarticular, neurológica, gripe u otras), la presencia de síndromes sépticos, según las definiciones de la Conferencia Internacional SCCM/ESICM/ACCP/ATS/SIS del 200112, los factores de riesgo de microorganismos multirresistentes (portador de sonda urinaria, tratamiento inmunosupresor, ingreso previo en los últimos 3 meses, antibiótico previo en el último mes y procedencia de una institución de cuidados prolongados o residencia)13,14, estudios microbiológicos solicitados (hemocultivo, urinocultivo, esputo, antigenuria u otro) y la existencia de prescripción de tratamiento antibiótico en Urgencias y el grupo de antibiótico, destino final (alta, observación o unidad de ingreso) y mortalidad durante su estancia en Urgencias. Además, se registró el número total de atenciones en Urgencias durante el periodo del estudio.
Análisis estadísticoSe utilizaron la frecuencia absoluta y relativa para describir las variables cualitativas y la mediana con desviación estándar o la mediana y el rango intercuartílico, si no cumplen los criterios de normalidad, para las variables cuantitativas. Se dividió la muestra en 2 grupos en función de la edad mayor o igual a 65 años. Para las comparaciones se utilizó las pruebas de la ji al cuadrado o exacta de Fisher, en el caso que más de un 25% de las frecuencias esperadas fueran menores de 5, para las variables cualitativas, y la t de Student para el análisis de las variables cuantitativas. El análisis se llevó a cabo con el paquete estadístico SPSS 15.0.
ResultadosDel total de 79.654 pacientes atendidos en Urgencias durante el periodo del estudio, 11.399 (14,3%) fueron diagnosticados clínicamente de un proceso infeccioso agudo, y de los cuales, 4.255 (37,3%) tenían 65 años o más. Se excluyó a 136 (3,2%) pacientes ancianos en los que no existió una concordancia entre el diagnóstico de proceso infeccioso establecido en Urgencias y el del alta hospitalaria.
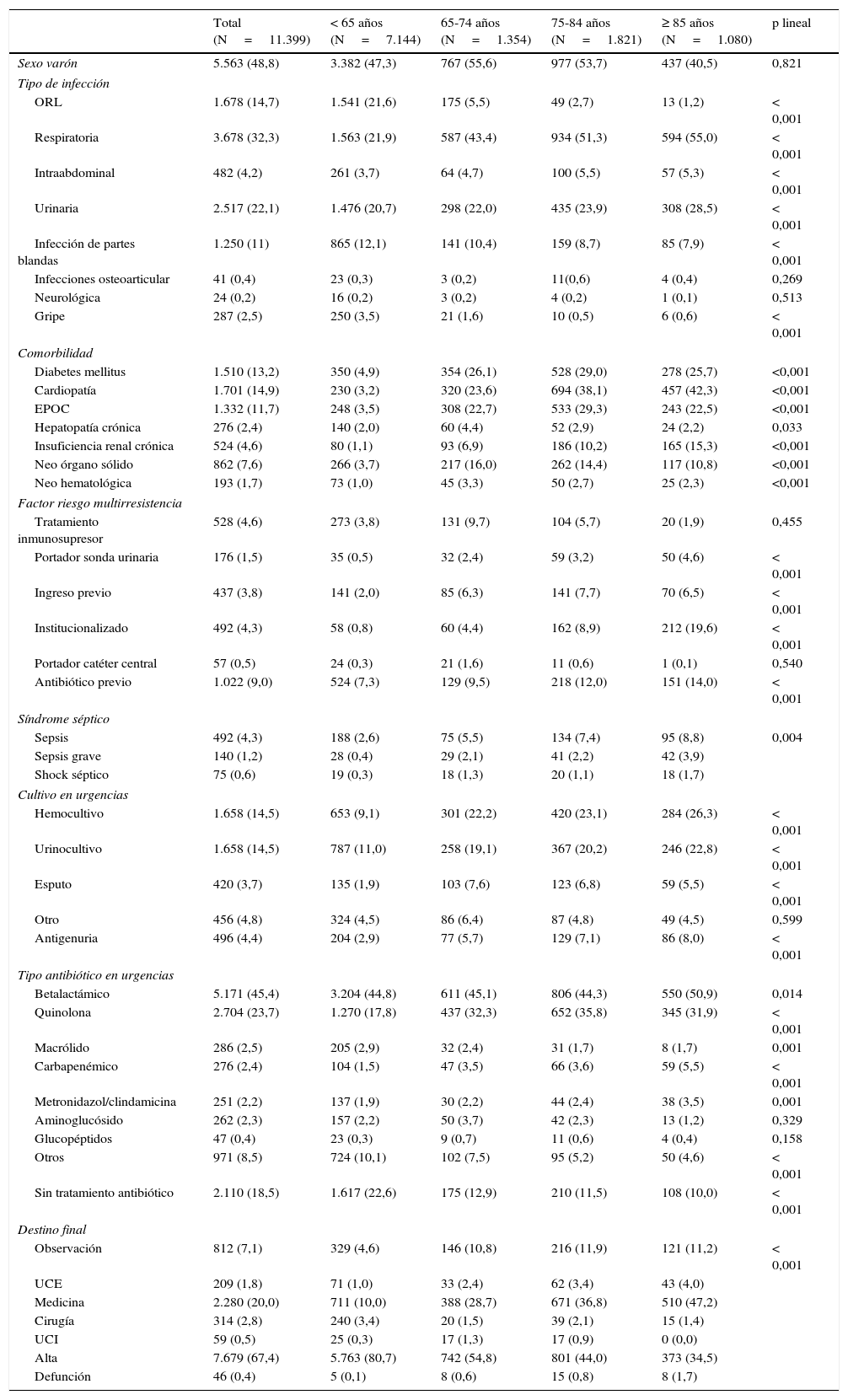
El grupo de pacientes ancianos tenía una media ± desviación estándar de edad de 78,8 ± 7,9 años (rango de 65 a 104) y 2.181 (51,5%) fueron varones. Ochocientos veintiocho (19,5%) ancianos tenían una alta comorbilidad (índice de Charlson mayor de 2). Los tipos de infección más frecuentes fueron respiratoria (49,7%) seguida de la infección de tracto urinario (24,5%). Cuatrocientos setenta y dos (11,1%) presentaron un síndrome séptico. Mil doscientos cincuenta y nueve (29,6%) tenían al menos un factor de riesgo de microorganismo multirresistente. En este sentido, 498 (11,7%) tenían prescrito un antibiótico previamente y 434 (10,2%) estaban institucionalizados. A 1.711 (40,2%) se les tomó muestra para cultivo y a 292 (6,9%) para determinación de antígenos en orina. Los antibióticos más comúnmente pautados fueron betalactámicos (46,2%) seguidos de quinolonas (33,7%). En cuanto al destino final, 1.916 (45,0%) se fueron de alta directa y 41 (1,0%) fallecieron durante su estancia en Urgencias (tabla 1).
Comparación del perfil clínico y manejo en urgencias en función de ser anciano
| Total (N=11.399) | < 65 años (N=7.144) | 65-74 años (N=1.354) | 75-84 años (N=1.821) | ≥ 85 años (N=1.080) | p lineal | |
|---|---|---|---|---|---|---|
| Sexo varón | 5.563 (48,8) | 3.382 (47,3) | 767 (55,6) | 977 (53,7) | 437 (40,5) | 0,821 |
| Tipo de infección | ||||||
| ORL | 1.678 (14,7) | 1.541 (21,6) | 175 (5,5) | 49 (2,7) | 13 (1,2) | < 0,001 |
| Respiratoria | 3.678 (32,3) | 1.563 (21,9) | 587 (43,4) | 934 (51,3) | 594 (55,0) | < 0,001 |
| Intraabdominal | 482 (4,2) | 261 (3,7) | 64 (4,7) | 100 (5,5) | 57 (5,3) | < 0,001 |
| Urinaria | 2.517 (22,1) | 1.476 (20,7) | 298 (22,0) | 435 (23,9) | 308 (28,5) | < 0,001 |
| Infección de partes blandas | 1.250 (11) | 865 (12,1) | 141 (10,4) | 159 (8,7) | 85 (7,9) | < 0,001 |
| Infecciones osteoarticular | 41 (0,4) | 23 (0,3) | 3 (0,2) | 11(0,6) | 4 (0,4) | 0,269 |
| Neurológica | 24 (0,2) | 16 (0,2) | 3 (0,2) | 4 (0,2) | 1 (0,1) | 0,513 |
| Gripe | 287 (2,5) | 250 (3,5) | 21 (1,6) | 10 (0,5) | 6 (0,6) | < 0,001 |
| Comorbilidad | ||||||
| Diabetes mellitus | 1.510 (13,2) | 350 (4,9) | 354 (26,1) | 528 (29,0) | 278 (25,7) | <0,001 |
| Cardiopatía | 1.701 (14,9) | 230 (3,2) | 320 (23,6) | 694 (38,1) | 457 (42,3) | <0,001 |
| EPOC | 1.332 (11,7) | 248 (3,5) | 308 (22,7) | 533 (29,3) | 243 (22,5) | <0,001 |
| Hepatopatía crónica | 276 (2,4) | 140 (2,0) | 60 (4,4) | 52 (2,9) | 24 (2,2) | 0,033 |
| Insuficiencia renal crónica | 524 (4,6) | 80 (1,1) | 93 (6,9) | 186 (10,2) | 165 (15,3) | <0,001 |
| Neo órgano sólido | 862 (7,6) | 266 (3,7) | 217 (16,0) | 262 (14,4) | 117 (10,8) | <0,001 |
| Neo hematológica | 193 (1,7) | 73 (1,0) | 45 (3,3) | 50 (2,7) | 25 (2,3) | <0,001 |
| Factor riesgo multirresistencia | ||||||
| Tratamiento inmunosupresor | 528 (4,6) | 273 (3,8) | 131 (9,7) | 104 (5,7) | 20 (1,9) | 0,455 |
| Portador sonda urinaria | 176 (1,5) | 35 (0,5) | 32 (2,4) | 59 (3,2) | 50 (4,6) | < 0,001 |
| Ingreso previo | 437 (3,8) | 141 (2,0) | 85 (6,3) | 141 (7,7) | 70 (6,5) | < 0,001 |
| Institucionalizado | 492 (4,3) | 58 (0,8) | 60 (4,4) | 162 (8,9) | 212 (19,6) | < 0,001 |
| Portador catéter central | 57 (0,5) | 24 (0,3) | 21 (1,6) | 11 (0,6) | 1 (0,1) | 0,540 |
| Antibiótico previo | 1.022 (9,0) | 524 (7,3) | 129 (9,5) | 218 (12,0) | 151 (14,0) | < 0,001 |
| Síndrome séptico | ||||||
| Sepsis | 492 (4,3) | 188 (2,6) | 75 (5,5) | 134 (7,4) | 95 (8,8) | 0,004 |
| Sepsis grave | 140 (1,2) | 28 (0,4) | 29 (2,1) | 41 (2,2) | 42 (3,9) | |
| Shock séptico | 75 (0,6) | 19 (0,3) | 18 (1,3) | 20 (1,1) | 18 (1,7) | |
| Cultivo en urgencias | ||||||
| Hemocultivo | 1.658 (14,5) | 653 (9,1) | 301 (22,2) | 420 (23,1) | 284 (26,3) | < 0,001 |
| Urinocultivo | 1.658 (14,5) | 787 (11,0) | 258 (19,1) | 367 (20,2) | 246 (22,8) | < 0,001 |
| Esputo | 420 (3,7) | 135 (1,9) | 103 (7,6) | 123 (6,8) | 59 (5,5) | < 0,001 |
| Otro | 456 (4,8) | 324 (4,5) | 86 (6,4) | 87 (4,8) | 49 (4,5) | 0,599 |
| Antigenuria | 496 (4,4) | 204 (2,9) | 77 (5,7) | 129 (7,1) | 86 (8,0) | < 0,001 |
| Tipo antibiótico en urgencias | ||||||
| Betalactámico | 5.171 (45,4) | 3.204 (44,8) | 611 (45,1) | 806 (44,3) | 550 (50,9) | 0,014 |
| Quinolona | 2.704 (23,7) | 1.270 (17,8) | 437 (32,3) | 652 (35,8) | 345 (31,9) | < 0,001 |
| Macrólido | 286 (2,5) | 205 (2,9) | 32 (2,4) | 31 (1,7) | 8 (1,7) | 0,001 |
| Carbapenémico | 276 (2,4) | 104 (1,5) | 47 (3,5) | 66 (3,6) | 59 (5,5) | < 0,001 |
| Metronidazol/clindamicina | 251 (2,2) | 137 (1,9) | 30 (2,2) | 44 (2,4) | 38 (3,5) | 0,001 |
| Aminoglucósido | 262 (2,3) | 157 (2,2) | 50 (3,7) | 42 (2,3) | 13 (1,2) | 0,329 |
| Glucopéptidos | 47 (0,4) | 23 (0,3) | 9 (0,7) | 11 (0,6) | 4 (0,4) | 0,158 |
| Otros | 971 (8,5) | 724 (10,1) | 102 (7,5) | 95 (5,2) | 50 (4,6) | < 0,001 |
| Sin tratamiento antibiótico | 2.110 (18,5) | 1.617 (22,6) | 175 (12,9) | 210 (11,5) | 108 (10,0) | < 0,001 |
| Destino final | ||||||
| Observación | 812 (7,1) | 329 (4,6) | 146 (10,8) | 216 (11,9) | 121 (11,2) | < 0,001 |
| UCE | 209 (1,8) | 71 (1,0) | 33 (2,4) | 62 (3,4) | 43 (4,0) | |
| Medicina | 2.280 (20,0) | 711 (10,0) | 388 (28,7) | 671 (36,8) | 510 (47,2) | |
| Cirugía | 314 (2,8) | 240 (3,4) | 20 (1,5) | 39 (2,1) | 15 (1,4) | |
| UCI | 59 (0,5) | 25 (0,3) | 17 (1,3) | 17 (0,9) | 0 (0,0) | |
| Alta | 7.679 (67,4) | 5.763 (80,7) | 742 (54,8) | 801 (44,0) | 373 (34,5) | |
| Defunción | 46 (0,4) | 5 (0,1) | 8 (0,6) | 15 (0,8) | 8 (1,7) | |
Las variables cuantitativas se expresan en media±desviación estándar y las cualitativas en número total (porcentaje).
DE: desviación estándar; EPOC: enfermedad pulmonar obstructiva crónica; neo: neoplasia; ORL: otorrinolaringológica; UCE: Unidad de Corta Estancia; UCI: Unidad de Cuidados Intensivos.
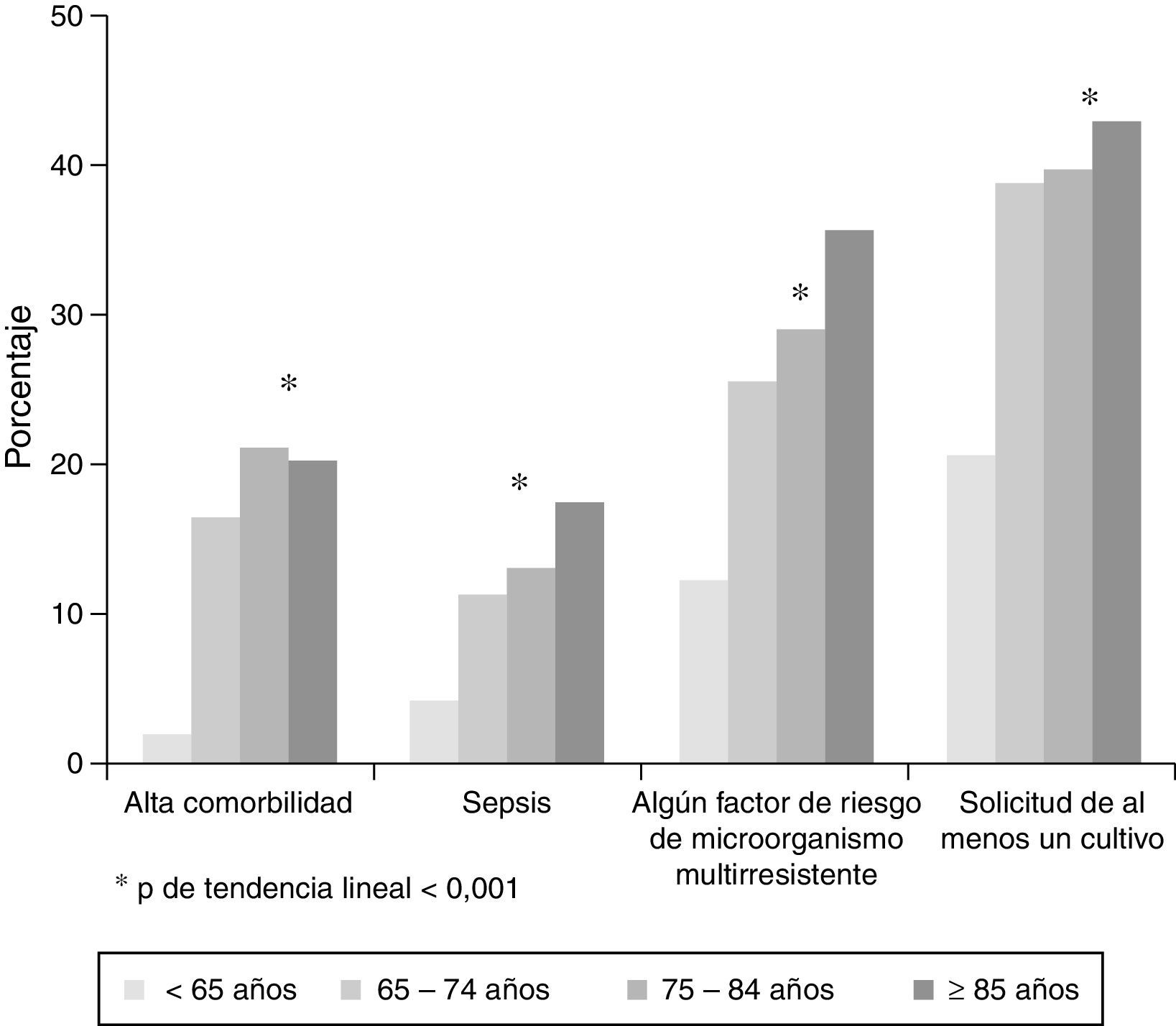
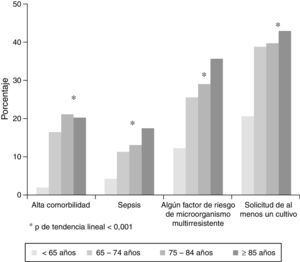
A la hora de comparar los pacientes ancianos con los más jóvenes, se han documentado diferencias estadísticamente significativas en cuanto al tipo de infección (p<0,001), la presencia de comorbilidad alta (p<0,001), al menos un factor de riesgo de multirresistencia (p<0,001) o síndrome séptico (p<0,001), la toma de muestra para al menos un cultivo (p<0,001), la determinación de antígenos en orina (p<0,001), el tratamiento antibiótico pautado en Urgencias y el destino final (p<0,001) (tabla 1 y fig. 1).
DiscusiónEl presente estudio muestra el perfil y el manejo de los pacientes ancianos con infección aguda atendidos en 49 SUH españoles documentando que existen importantes diferencias entre dicho grupo etario en relación con los adultos más jóvenes.
En primer lugar, se encuentra que existen diferencias en cuanto al modelo de infección entre los 2 grupos de edad. En consonancia con estudios previos, la infección respiratoria y la urinaria son las más prevalentes en la población de 65 años o más en comparación con los adultos más jóvenes13. Esta circunstancia no es del todo explicada por el mayor número de enfermedades asociadas, a pesar de que en uno de cada 5 casos existe una alta comorbilidad, ni por la presencia de ciertas comorbilidad que hacen al paciente más vulnerable a la infección, como la cardiopatía, la diabetes mellitus y la enfermedad pulmonar obstructiva crónica. De hecho, el tener 65 años o más se asoció de forma independiente con el hecho de presentar una infección respiratoria, urinaria e intraabdominal, y, por ende, ser un adulto menor de dicha edad, con la infección de piel y partes blandas y otorrinolaringológica, pudiéndose inferir que el envejecimiento podría predisponer de alguna u otra manera a ciertos tipos de infección4,5.
En segundo lugar, subrayar la mayor frecuencia de síndrome séptico en el grupo de ancianos en el momento de su atención en Urgencias. Estos datos están en consonancia con estudios previos, que documentan que la incidencia de sepsis es mayor en los ancianos en relación con la población adulta más joven14. Se sabe que la presencia de dicho síndrome en este grupo de edad, en comparación con los adultos más jóvenes, se asocia a mayor riesgo de mortalidad intrahospitalaria e institucionalización tras el alta14,15 y que suele estar más frecuentemente asociada a infecciones del aparato respiratorio y urinario16. Estos datos, en conjunción con el grado de comorbilidad y la alta frecuencia relativa (uno de cada 3) de tener al menos un factor de riesgo de infección por un microorganismo multirresistente, convierten a este grupo etario en una población de muy alto riesgo. Por tanto, y como dicen las recomendaciones actuales, en dicho grupo de edad cobra especial importancia la detección precoz de la sepsis, la toma de muestras para cultivos y la correcta elección empírica del antibiótico llevada a cabo en los SUH17.
En relación con la toma de muestra para cultivos, fue más frecuente en la población anciana que en la adulta, lo cual podría estar justificado por el modelo de infección y el diferente perfil clínico de los pacientes. A pesar de no existir un análisis específico para ello, podemos afirmar que la solicitud de cultivos y/o antigenurias en orina sigue siendo menor de lo deseado en el anciano17. Como se comentó con anterioridad, los pacientes ancianos se asocian a una mayor diversidad de patógenos que, junto con la mayor frecuencia de presentaciones atípicas de la infección, hace que como norma general se recomiende siempre la extracción de cultivo previa a la administración de antibióticos dado el riesgo de un tratamiento antibiótico empírico inicial inadecuado17.
En cuanto la elección del tratamiento antibiótico empírico en los SUH, cabe destacar que los betalactámicos y las quinolonas son los grupos más empleados, y que existen diferencias en cuanto al mayor uso de quinolonas, metronidazol/clindamicina y carbapenémicos en el anciano, y menor de macrólidos y ausencia de tratamiento antibiótico. Estas diferencias están justificadas por los diferentes modelos de infección en función de los grupos de edad18. En referencia a este punto, y en consonancia con estudios previos que documentan el abuso de quinolonas en este grupo de población en la última década, especialmente para el tratamiento de la infecciones del tracto urinario y de las respiratorias19,20, se debe comentar que ha aumentado drásticamente el porcentaje de resistencia a quinolonas, y especialmente a ciprofloxacino, en los ancianos21. Teniendo en cuenta esto, así como que la infección de orina está más frecuentemente causada por microorganismos gramnegativos y que existe mayor probabilidad de éstos en la neumonía y sepsis del anciano, cobra especial importancia el conocimiento de las resistencias locales y la toma de muestras para cultivos en Urgencias, a la hora de la elección del tratamiento antibiótico empírico. En nuestra serie es especialmente importante, ya que uno de cada 3 pacientes, tenía al menos un factor de riesgo de una infección por un microorganismo multirresistente. En lo que respecta específicamente a la infección del tracto urinario, se ha visto que el riesgo de inadecuación del tratamiento antibiótico en Urgencias está relacionado con edad, la toma de antibióticos previos, la institucionalización, el haber estado hospitalizado los 3 meses previos22. En relación con la neumonía, también incluye la institucionalización, la hospitalización y la toma de antibióticos previa, y además la situación de gravedad, la inmunosupresión, la hemodiálisis y la dependencia funcional grave23.
Se han documentado también diferencias en cuanto al destino final entre los 2 grupos, siendo en el paciente anciano menos frecuente el alta hospitalaria (45% frente a 80,7%) y más la mortalidad (1% frente a 0,1%) en el SUH. Esto está en consonancia con estudios previos que han documentado que la edad es un factor independiente asociado a ser ingresado en el hospital y en la Unidad de Cuidados Intensivos en los pacientes atendidos con infección24. Además, es una variable muy determinante en algunas de las herramientas de ayuda a la toma de decisiones clínicas de ingreso en algunos modelos de infección como la neumonía25. Por otro lado, la mayor mortalidad precoz en Urgencias podría estar justificada por la mayor probabilidad de enfermedades asociadas y de síndromes sépticos26,27. En este sentido, cobran gran importancia la identificación precoz del paciente de alto riesgo y la administración del tratamiento dirigido inmediato en el paciente anciano con infección.
Por último, es muy interesante observar en el análisis etario cómo a partir de los 75 años existe de manera significativa mayor probabilidad de presentar alta comorbilidad y más factores de riesgo para microorganismos multirresistente, lo que puede poner de manifiesto lo inadecuado de establecer la edad de 65 años como punto de corte para definir paciente anciano, que por otra parte debe definirse como un hecho biológico y no cronológico.
El presente trabajo tiene una serie de limitaciones inherentes a su diseño y muestreo sistemático, la selección de los centros participantes, el diagnóstico de infección fue clínico, no siendo confirmado con resultados microbiológicos y no se recogieron aspectos cognitivos, funcional ni sociales. A pesar de dichas limitaciones, creemos que aporta una serie de datos de gran valor epidemiológico de cara a conocer el perfil y manejo de los pacientes ancianos atendidos por una infección aguda en los SUH de cara a desarrollar estrategias de mejora de la calidad y posibles líneas de investigación futura.
FinanciaciónNinguna.
Conflicto de interesesNinguno.
Mikel Martínez Ortiz de Zárate (Hospital de Basurto, Bilbao), Juan González del Castillo, Eric Jorge García Lamberechts, Francisco Javier Candel González, Hospital Clínico San Carlos, Madrid), Agustín Julián Jiménez (Hospital Virgen de la Salud, Toledo), Pascual Piñera Salmerón (Hospital Reina Sofía, Murcia), Ferrán Llopis Roca (Hospital de Bellvitge, L’Hospitalet de Llobregat, Barcelona), José María Guardiola Tey (Hospital de la Santa Creu i Sant Pau, Barcelona), Manel R. Chanovas Borrás (Hospital Verge de la Cita, Tortosa), Martín Ruiz Grinspan (Hospital del Henares, Coslada, Madrid), Carlos Íbero Esparza (Hospital García Orcoyen, Estella), Manuel Moya Mir (Hospital Puerta de Hierro, Madrid), Félix González Martínez (Hospital Virgen de la Luz, Cuenca), Teresa Soriano (Hospital Vall d’Hebron), Carlos Herraiz de Castro (Hospital Virgen de la Luz), Sergio Navarro (Hospital de Alzira), Ana Álvarez (Hospital Mutua de Terrassa), Pablo Marchena (Hospital Sant Joan de Déu de Sant Boi de Llobregat y Hospital Moisés Broggi de Sant Joan Despí), Verónica Diez (Hospital de la Santa Creu i Sant Pau), Zita Quintela (Hospital 12 de Octubre), Cristina Urdánoz (Hospital Virgen del Camino), Nikole Mercedes (Hospital de Navarra), María Sada (Hospital García Orcoyen), Julián Mozota (Hospital Clínico Lozano Blesa), María Ángeles Leciñena (Hospital Can Misses), Elena Díaz (Hospital de San Juan), Carmen Capdepon (Hospital Los Arcos), Ramón Perales (Hospital General Albacete), Juan Sánchez (Hospital Virgen de las Nieves), Coral Suero (Hospital Clínico de Málaga), Octavio Salmerón (Hospital Fundación Alcorcón), Carmen del Arco (Hospital de La Princesa), Beatriz Valle (Hospital Severo Ochoa), Francisco Javier Martín (Hospital Clínico San Carlos), Esther Díaz (Hospital Puerta de Hierro), Javier Oñate (Hospital de Cruces), Miguel Ortega (Hospital de Galdakao), Manuel Fernández (Hospital San Eloy), Itziar Huarte (Hospital Donosti), Alejandro Juan Masie (Hospital Alto Deba), Carmen Andonegui (Hospital Mendaro), Reyes Yague (Hospital Txagorritxu), Dolores Carrión (Hospital Comarcal Mora d’Ebre), Salvador Sarrá (Hospital del Vendrell), Silvia Flores (Hospital Santa Tecla), Carmen Boqué (Hospital Universitari Joan XII), David Rodríguez (Hospital Comarcal d’Amposta), Cinta Saiz (Hospital Municipal de Badalona), Luis Lapuerta (Hospital Santa Bárbara), María José Antequera (Hospital El Bierzo), María Carmen Rivas (Hospital Virgen del Castañar), Jorge García (Hospital Clínico de Salamanca), Agustín Arévalo (Hospital Virgen de la Vega), Raúl López (Hospital Río Hortera), Ana Isabel Carazo (Hospital Río Carrión), Sebastián Martínez (Hospital Virgen de la Concha), Carlos Avellaneda (Hospital de Segovia).