ORIGINAL
Repercusión de la hospitalización en la capacidad funcional de pacientes mayores de 75 años ingresados en una Unidad de Corta Estancia
Formiga, F.; Maiques, J. M.*; Salazar, A.*; Mascaro, J.; Novelli, A.; Rivera, A.; Verdiell, J.* y Pujol, R.
* Servicio de Medicina Interna-Geriatría y de Urgencias. Ciutat Sanitaria i Universitaria de Bellvitge. L''Hospitalet de Llobregat. Barcelona.
Correspondencia:
F. Formiga.
Servicio Medicina Interna (Geriatría).
Hospital de Bellvitge-Princeps d''Espanya.
Feixa Llarga, s/n.
08907 L''Hospitalet de Llobregat.
Barcelona.
Recibido el 10-5-99;
aceptado el 22-9-99.
RESUMEN
OBJETIVO: Estudiar el impacto negativo de la hospitalización en las personas mayores que puede conducir a una pérdida de su capacidad funcional y a una disminución de su calidad de vida.
MÉTODOS: El estudio fue realizado en un hospital universitario de tercer nivel. Se incluyeron 285 pacientes (145 mujeres y 140 hombres), con una edad media de 81,9 años, valorados desde el servicio de urgencias como posibles altas en menos de seis días. Se cuantificó el índice de Barthel (IB) previo, al ingreso y al alta. También se valoró el índice de comorbilidad de Charlson (IC). Se excluyeron los pacientes trasladados, los fallecidos o aquellos con estancias prolongadas (> 5 días) o excesivamente cortas (< 3 días). Las características de la intervención interdisciplinaria fueron actuaciones sobre: 1) el entorno para preservar la orientación y evitar caídas; 2) el cuidado del paciente: valoración diaria física, cognitiva y anímica. Aplicación de protocolos para favorecer la movilización precoz, la nutrición, y para prevenir el insomnio, las úlceras de decúbito, el estreñimiento, las atelectasias y las neumonías por aspiración; 3) la revisión diaria del tratamiento, para evitar la polimedicación innecesaria y 4) la realización de un plan para el alta.
RESULTADOS: La estancia media fue de 4,21 días. Los valores del IC eran de 2,16. El IB previo al ingreso era de 83,2 y había caído a 52 (p< 0,001) en el momento del ingreso. Al alta se conseguía una mejora en el IB respecto al del ingreso (81; p< 0,001). La pérdida en el IB al alta respecto al previo fue de 2,19 puntos (p= NS). En el momento del alta 230 pacientes (80,7%) conservaron el mismo IB que previó al ingreso.
CONCLUSIONES: La hospitalización produce una caída inicial en la capacidad funcional de las personas mayores, que puede recuperarse en parte al alta con una actuación geriátrica correcta.
Palabras clave
Paciente geriático. Ingreso hospitalario. Valoración geriátrica.
Impact of hospitalization in an elderly population
SUMMARY
BACKGROUND: To study the adverse impact of hospitalization in eldelry patients. For this purpose, we studied the application of an interdisciplinary geriatric approach.
PATIENTS AND METHODS: The study sample included 285 consecutive patients aged >= 75 years admitted for general non surgical health problems in an acute unit with a maximum length of stay of 5 days. We excluded the patients who died or who needed transfer to another hospital. The Barthel index (BI) was measured in all patients at home, on admission, and at discharge. BI (0-100) measures ten basic daily life activities. We attempted to preserve orientation (calendars, clocks, proper lighting), and to avoid falls (low beds and early mobilization). Also, unneeded polimedication, intravenous lines and urinary catheters were withdrawn. Adverse drug effects, decubitus ulcers, constipation, athelectasis, aspiration pneumonia, depression and insomnia were prevented. A discharge planning was included. We measured the Charlson comorbidity score.
RESULTS: We studied 145 women and 140 men. Mean age was 81,9 years old. Mean hospitalisation stay was 4.2 days. Previous BI was 83.2, and decreased significantly on admission (52 p< 0.001). There was a significant increase in BI at the moment of hospital discharge (81 p< 0,001). The decline in BI due to hospitalization was slight (2.19, p= NS). In 80.7% of patients the IB at discharge was similar at admission. The Charlton comorbidity score was 2.16.
CONCLUSIONS: Although an initial decline in functional status was observed, comprehensive geriatric assessment, can reduce the adverse impact of hospitalization in elderly patients.
Key words
Geriatric patient. Hospital admissions. Geriatric assesment.
La hospitalización de personas mayores tiene unos efectos negativos sobre la salud que pueden conducir a una pérdida de su capacidad funcional y a una disminución de su calidad de vida, incluyendo la imposibilidad de volver a su domicilio y la necesidad de ingresar en centros de convalecencia o de larga estancia (1-3).
Por otra parte, la admisión de pacientes desde las urgencias parece ser un fenómeno que ha aumentado en los últimos años. Estos ingresos se incrementan de manera especial durante los meses de invierno, especialmente debido a las reagudizaciones de patologías respiratorias y cardíacas crónicas en los pacientes ancianos (4, 5). Entre las diversas soluciones organizativas propuestas para este problema está la búsqueda de medidas alternativas a la hospitalización convencional, siendo una de ellas la creación de unidades de corta estancia (6). Con el fin de que los ancianos no deterioren su capacidad funcional y se puedan cumplir los objetivos de las unidades de corta estancia, deben implantarse unas medidas preventivas específicas.
El objetivo de este estudio es valorar, en una serie de pacientes mayores de 74 años ingresados en una unidad de corta estancia por una reagudización de su patología crónica, el impacto de la hospitalización en su capacidad funcional. Por otra parte con la aplicación de una valoración e intervención geriátrica global e interdisciplinaria se pretende mitigar dicho impacto, y conseguir una nula o mínima pérdida funcional.
PACIENTES Y MÉTODOS
La Ciutad Sanitaria i Universitaria de Bellvitge dispone de 1.000 camas, para cubrir un área de referencia de aproximadamente 1.000.000 habitantes. La Unidad de Corta Estancia de Urgencias (UCEU) se instaló en una unidad del edificio del Hospital Duran-Reynals, aproximadamente a un kilómetro de distancia del Hospital Princeps d´Éspanya y conectado con el mismo. Dispone de 24 habitaciones individuales. La plantilla consta de dos adjuntos de medicina interna con formación en geriatría, un consultor de cardiología y otro de neumología, tres médicos adjuntos de urgencias para guardias, una supervisora de enfermería, 11 enfermeras, ocho auxiliares de enfermería y una auxiliar administrativa repartidos en los turnos correspondientes. Los pacientes ingresan provenientes del área de urgencias del hospital de acuerdo a unos criterios de inclusión (básicamente descompensaciones de patologías respiratorias y cardíacas crónicas) y exclusión (pacientes que requerían nuevas exploraciones diagnósticas diferentes a las realizadas en el Servicio de urgencias) diseñados específicamente para aquellos pacientes que podrían ser dados de alta en un período no superior a cinco días. En el área de urgencias a todos los pacientes se les practicó una analítica básica, una radiología de tórax y un electrocardiograma. En la UCEU sólo se repitieron estas exploraciones en los casos en que se requirió control.
Se estudiaron todos los pacientes con 75 o más años ingresados entre el período del 1 de noviembre de 1998 al 31 de marzo de 1999. Se excluyeron los pacientes que se trasladaron a otro hospital de agudos por empeoramiento de su proceso de base, los pacientes que tuvieron estancias inferiores a tres días o superiores a cinco días y los pacientes que fallecieron. También se excluyeron los pacientes que reingresaron antes de 15 días, ya fuera el alta de nuestra unidad o de otro hospital.
Las características de la intervención interdisciplinaria fueron:
1. Actuaciones sobre el entorno para preservar la orientación (colocación de timbres y luces cercanas al paciente, calendarios y relojes en la habitación), y para evitar caídas (camas bajas sin barandillas).
2. Actuaciones sobre el cuidado del paciente: valoración diaria física, cognitiva y anímica. Aplicación de protocolos que favorecen la movilización precoz, la nutrición, y el cuidado de la boca y piel. Se actuó preventivamente sobre el insomnio, las úlceras de decúbito, el estreñimiento, las atelectasias (con fisioterapia respiratoria) y las neumonías por aspiración (administrando espesantes a los pacientes con disfagia para líquidos).
3. Revisión diaria del tratamiento, intentando minimizar y prevenir los efectos secundarios de los fármacos, evitando la polimedicación innecesaria, heparinizando vías, y retirando sondas urinarias innecesarias.
4. Realización de un plan para el alta. Se dio especial importancia a la vuelta al domicilio, con información de los días de ingreso previstos. Se realizó orientación acerca de las necesidades de ayuda al regreso al domicilio. Se extendió un informe de alta por duplicado para el paciente y para el médico de cabecera, y la enfermera explicó con detalle al paciente o al cuidador principal los cuidados necesarios en el domicilio y el tratamiento al alta.
La capacidad funcional se midió con el índice de Barthel (IB) al ingreso y al alta. Igualmente se tuvo en cuenta el IB previo (dos semanas) a sufrir la patología motivo de ingreso en la unidad. El IB se recogió mediante entrevista al enfermo y al cuidador principal realizada por dos profesionales de manera independiente. El IB (7-9) es una escala ordinal que incluye 10 áreas de actividades básicas de la vida diaria (vestido, baño, aseo personal, uso del retrete, continencia urinaria, continencia fecal, alimentación, deambulación, traslados y uso de escaleras). La puntuación total varia de 0 a 100.
Para valorar la complejidad de los pacientes se aplicó el índice de comorbilidad de Charlson (10, 11).
Para el estudio de los datos, se utilizó el programa informático Acces como base de datos y para el análisis estadístico los paquetes informáticos SPSS v 6.0. Tras un primer análisis descriptivo, la significación estadística de las diferencias se valoró mediante la T Student para la comparación de proporciones en las variables cuantitativas. Se aplico ANOVA de una vía para establecer diferencias entre la pérdida funcional al ingreso (diferencia entre IB previo e IB al ingreso) y la ganancia funcional al alta (diferencia entre IB al ingreso e IB al alta). Para estudiar el grado de correlación entre las variables estudiadas se aplicó correlación de Pearson.
RESULTADOS
Durante el período de estudio (cinco meses) ingresaron en la UCEU 811 pacientes, 391 hombres y 420 mujeres, con una edad media de 75 años. Todos ellos provenían del servicio de urgencias del Hospital Princeps d´Espanya. La estancia media fue de 4,7 días. De ellos 86 fueron traslados a otro hospital o fueron estancias inadecuadas, y 21 pacientes fallecieron. Todos los fallecimientos eran previsibles por la situación al ingreso del enfermo en la unidad, y el objetivo fue proporcionar confort y tratamiento paliativo.
Se excluyeron del grupo de edad de mayores de 74 años a 122 pacientes por diversos motivos: 41 pacientes por traslados o estancias alargadas, 22 por estancias cortas y 11 por fallecimiento; se excluyeron los 21 pacientes que reingresaron antes de los 15 días del alta de la unidad o de otro hospital por estar el IB previo alterado. También se excluyeron 15 enfermos en que los datos eran incompletos y 12 pacientes en que el IB previo ya era de cero.
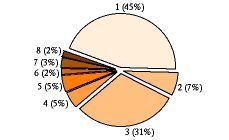
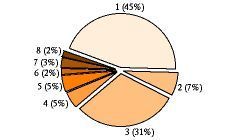
Se incluyeron finalmente en el estudio 285 pacientes (140 varones y 145 mujeres), con una edad media de 81,9 años (rango 75-97 años). Sus diagnósticos (enfermedad principal motivo del ingreso en la unidad) se aprecian en la figura 1.
Figura 1.Distribución de los diagnósticos principales que motivaron el ingreso en la unidad de corta estancia de los 285 pacientes mayores de 74 años incluidos en el estudio. 1. Bronquitis crónica agudizada (127 pacientes). 2. Asma agudizado (20 pacientes). 3. Insuficiencia cardiaca descompensada (88 pacientes). 4. AC xFA rápida (13 pacientes). 5. Neumonía extrahospitalaria (15 pacientes). 6. Alteraciones metabólicas (siete pacientes). 7. Cardiopatía isquémica (nueve pacientes). 8. Otros: síndrome febril a estudio (tres pacientes), intoxicaciones medicamentosas (tres pacientes).
La estancia media fue de 4,21 ± 1 (rango 3-5) días. Los valores del IC eran de 2,16 (rango 0-8). Todos los pacientes provenían en el momento de acudir a urgencias de su domicilio excepto 24 pacientes que vivían en residencias geriátricas. En 15 pacientes existía una demencia senil avanzada, siete de ellos provenían de residencias.
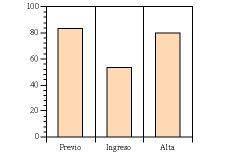
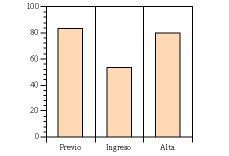
Índice de Barthel
El valor medio del IB previo al ingreso era de 83,2. En 74 pacientes (26%) el IB previo seguía siendo de 100. El valor medio del IB había caído de manera significativa a 52 (p< 0,001) en el momento del ingreso. Al alta se conseguía una mejora significativa en los valores del IB respecto al ingreso y pasaba a ser de 81 (p< 0,001), siendo la pérdida en el IB al alta respecto al IB previo al ingreso poco importante (2,19 puntos, p= NS). Estos resultados se aprecian en la figura 2. Se consiguió que en el momento del alta 193 pacientes (79%) conservaran el mismo IB que el que tenían previamente al ingreso; su capacidad funcional no se deterioró a pesar de la enfermedad y del ingreso hospitalario.
Figura 2.Valores del índice de Barthel previo al ingreso, al ingreso y al alta.
No existió relación entre la edad de los pacientes y los diversos parámetros estudiados excepto con los valores del IC (p= 0,02). No existió relación entre el IC y el IB. No existió correlación entre la ganancia en el IB (al alta, respeto al ingreso) y los días de estancia hospitalaria.
Se consiguió que al alta todos los pacientes volviesen a su domicilio habitual, aunque en 24 pacientes se detectaron problemas sociales que precisaron de recomendaciones para buscar soluciones socio-sanitarias para obviar futuros problemas.
Al analizar el grupo de 41 pacientes no incluidos por precisar traslados o tener estancias prolongadas; se constata que es un grupo pacientes con una edad media similar (83 años) y un IC (2,2) parecido al del grupo estudiado. Donde sí existían diferencias significativas era en los valores del IB previo al ingreso (72,6 vs 83; p< 0,001) y en los valores del IB en el momento del ingreso (39,3 vs 52; p< 0,001). También existían diferencias en cuanto al diagnóstico principal, predominando los casos de cardiopatía isquémica (8), anasarca (6), alteraciones metabólicas (6) y fiebre sin foco (5). Estos diagnósticos se alejaban del prototipo de paciente de ingreso en la UCEU, pero se justifican por la presión asistencial existente en el servicio de urgencias, en el período de invierno.
DISCUSION
La utilización de escalas o medidas de independencia frente a las actividades de la vida diaria ofrecen la información más idónea para la planificación de servicios de atención al anciano (12). El IB es útil para valorar la capacidad funcional de los pacientes y tiene la ventaja de que se ha confirmado su validez, sensibilidad a cambios clínicos y reproductibilidad (8), así como su correlación con otras escalas de medición de capacidad funcional (13).
En un estudio realizado en España, se señala una prevalencia de incapacidades entre el 5 y el 25% para las diferentes actividades de la vida diaria y la movilidad de las personas ancianas que viven en la comunidad (14). En el grupo de pacientes que hemos estudiado de personas mayores de 74 años, la mayoría provenientes de su domicilio, con un IC > 2, presentaban un IB previo al ingreso aceptable de más de 80, presentando un 30% de los pacientes un IB de 100.
La caída de la situación funcional puede no deberse al problema agudo que causó la hospitalización (1), sino a las consecuencias de la misma. También es sabido que los ingresos hospitalarios urgentes de los servicios médicos suelen estar más justificados en los pacientes mayores de 65 años, y el motivo suele ser para tratamiento de la descompensación de su enfermedad de base más bien que para el diagnóstico (15). Por ello se designaron unos criterios de ingreso adaptados a esta circunstancia para intentar identificar los pacientes que podrían beneficiarse de un ingreso no superior a cinco días, y se diseñó una actuación geriátrica integral para intentar que el impacto de la hospitalización fuera el menor posible.
La mayoría de los pacientes de este estudio ingresaban por reagudización de su enfermedad de base, respiratoria o cardíaca, estas patologías provocan una gran utilización de los recursos sanitarios por parte de las personas mayores (16, 17).
Diversos estudios han descrito la efectividad de medidas específicas para el buen manejo durante la hospitalización por descompensaciones de causas médicas agudas en las personas mayores (18-20). Ello ha contribuido al descenso de la ocupación de larga estancia de las camas de pacientes agudos por parte de pacientes geriátricos (21). No obstante, otros autores defienden que la valoración geriátrica no puede alterar el declive funcional debido a la hospitalización (23) o que no es útil si no existe un seguimiento de control de los pacientes (24). Nuestros resultados, a pesar de la falta de un grupo control sin valoración geriátrica, apoyan la teoría de la mejoría que se consigue con medidas especificas, aunque se basa en pacientes con estancias cortas, y con un posible sesgo de selección desde el servicio de urgencias, al considerarse como tributarios a una evolución correcta en menos de seis días. No obstante es conocido que en los dos primeros días de hospitalización ya existe una caída de la capacidad funcional (1), y hay que tener en cuenta que el grupo estudiado está formado por pacientes con un índice de comorbilidad elevado y que en un porcentaje importante serían ancianos considerados frágiles (mayores de 74 años, con múltiples enfermedades crónicas y agudas, y consiguientemente con polifarmacia).
En un 80,7% de los pacientes al alta no existió pérdida de su capacidad funcional y tuvieron en el momento del alta los mismos valores de su IB que presentaban previamente al ingreso. Nuestros valores del IB previo y en el momento del ingreso son similares a los aportados por Alarcón et al en un interesante estudio realizado en nuestro país (25). En diversos estudios aplicando principalmente el índice de Katz realizados en otros países y estudiando pacientes mayores de 75 años procedentes de servicios médicos se obtienen cifras de deterioro funcional al alta que oscilan entre un 13-55% (23, 26-29). En nuestro estudio se consiguió además que todos los pacientes volviesen a su domicilio habitual.
Los hospitales de agudos deben adoptar medidas dirigidas a conseguir evitar la pérdida de actividades básicas de la vida diaria de los pacientes mayores que ingresan en los mismos. El trabajo interdisciplinar entre médicos, enfermeras, auxiliares de clínica, y el resto de profesionales de la salud es básico para la buena evolución de los pacientes geriátricos (30, 31), incluso en unidades de agudos. Si las actuaciones son correctas se conseguirá el objetivo final de que los pacientes se reinserten en la sociedad manteniendo su autonomía previa al ingreso. Con la creación de hospitales de día geriátricos se consolidará un puente entre el hospital y la comunidad, que puede ayudar a conseguir estos objetivos (29).
BIBLIOGRAFIA
1. Creditor MC. Hazards of hospitalization of the elderly. Ann Intern Med 1993;118:219-23.
2. Hoening HM, Rubenstein LZ. Hospital-associated deconditioning and dysfunction (editorial). J Am Geriatr Soc 1991;39:220-2.
3. Lamont CT, Sampson S, Matthias R, Kane R. The outcome of hospitalization for acute illness in the elderly. J Am Geriatr Soc 1983;31:282-8.
4. Blatchford O, Capewell S. Emergency medical admissions: taking stock and planning for winter. Br Med J 1997;315:1327.
5. Kendrick S, Frame S, Povey C. Beds occupied by emergency patients: long term trends in patterns of short term fluctuations in Scotland. Health Bull 1997;55:167-75.
6. Anguera de Sojo I, Nolla J, Esperalba J, Borrás P, Monmany J, LLoret J, et al. Measures organitzatives en el maneig de la saturació d''urgències d''un hospital universitari. Salut Catalunya 1994;8:161-8.
7. Mahoney FI, Barthel DW. Functional evaluation: the Barthel Index. A simple index of independence useful in scoring improvement in the rehabilitation of the chronically ill. Md State Med J 1965;14:61-5.
8. Batzan JJ, Pérez del Molino J, Alarcón MT, San Cristóbal E, Izquierdo G, Manzarbeitia J. Índice de Barthel: Instrumento válido para la valoración funcional de pacientes con enfermedad cerebrovascular. Rev Esp Geriatr Gerontol 1993;38:32-40.
9. Valderrama E, Pérez Molino J. Una visión crítica de las escalas de valoración funcional traducidas al castellano. Rev Esp Geriatr Gerontol 1997;31:297-306.
10. Charlson ME, Pompei P, Ales KL, MacKenzie CR. A new method of classifying prognostic comorbidity in longitudinal studies: development and validation. J Chron Dis 1987;40:378-83.
11. Charlson ME, Szatrowski TP, Peterson J, Gold J. Validation of a combined comorbidity index. J Clin Epidemiol 1994;47:1245-51.
12. Rivero E, Carrillo E, Portella E,Hernández I, Colom D. Evaluación del diseño y de la fiabilidad de un cuestionario para la detección de ancianos con necesidades de servicios sociosanitarios. Med Clin (Barc) 1993; 101:688-92.
13. Perlado F, Alastuey C, Espinosa C, Clerencia M, Ochoa P, Domingo D. Valoración del estado funcional en ancianos hospitalizados: la escala Plutchik. Med Clin (Barc) 1996;107:45-9.
14. Ruigómez A, Alonso J, Antó JM. Salud percibida y capacidad funcional de la población anciana no institucionalizada de Barcelona. Gac Sanit 1991;5:117-24.
15. González-Montalvo JL, Baztán JJ, Rodríguez-Mañas L, San Cristóbal E, Gato A, Ballesteros P, et al. Ingreso hospitalario urgente en servicios médicos: causa, justificación, factores sociales y sus diferencias en función de la edad. Med Clin (Barc) 1994;103:441-4.
16. Ni H, Nauman DJ, Hershberger RE. Managed care and outcomes of hospitalization among elderly patients with congestive heart failure. Arch Intern Med 1998;158:1231-6.
17. Cydulka RK, McFadden ER Jr, Emerman CL, Sirvinski LD, Pinaselli W, Rimm AA. Patterns of hospitalization in elderly patients with asthma and chronic obstructive pulmonary disease. Am J Resp Crit Care Med 1997; 156:1807-12.
18. Saunders RH Jr, Hickler RB, Hall SA, Hitzhusen JC, Ingraham MR, Li L. A geriatric special-care unit: experience in a university hospital. J Am Geriatr Soc 1983;31:685-93.
19. Boyer N, Chuang JLC, Gipner D. An acute care geriatric unit. Nurs Management 1986;17:22-4.
20. Palmer RM, Landefeld CS, Kresevic D, Kowal J. A medical unit for the acute care of the elderly. J Am Geriatr Soc 1994;42:545-52.
21. Landefeld CS, Palmer RM, Kresevic D, Fortinsky RH, Kowal J. A randomized trial of care in a hospital medical unit especially designed to improve the functional outcomes of acutely ill older patients. N Engl J Med 1995;332:1338-44.
22. Brymer CD, Kohm CA, Naglie G, Shekter-Wolfson L, Zorzitto ML, O´Rourke K. Do geriatric programs decrease long-term use as acute care beds? J Am Geriatr Soc 1995;43:885-9.
23. Mc Vey LJ, Becker PM, Salz CC, Feussner JR, Cohen HJ. Effect of a geriatric consultation team on functional status of elderly hospitalized patients. A randomized, controlled clinical trial. Ann Intern Med 1989; 110:79-84.
24. Reuben DB, Borok GM, Wolde-Tsadik G, Ershoff DH, Fishman LK, Ambrosini VL, et al. A randomized trial of comprehensive geriatric assessment in the care of hospitalized patients. N Engl J Med 1995;332: 1345-50.
25. Alarcón MT, González JL, Bárcena A, Sánchez del Corral F, Muñoz C, Salgado A. Características del paciente geriátrico al ingreso en la unidad de agudos de un servicio de geriatría. Rev Esp Geriatr Gerontol 1993;28:285-90.
26. Hirsch CH, Sommers L, Olsen A, Mullen L, Winograd CH. The natural history of functional morbidity in hospitalized older patients. J Am Geriatr Soc 1990;38:1296-303.
27. Fretwell MD, Raymond PM, McGarvey ST, Owens N, Tarimes M, Siliman RA, Mor V. The Senior Care Study. A controlled trial of a consultive unit-based geriatric assessment in acute care. J Am Geriatr Soc 1990;38: 1073-81.
28. Inouye SK, Wagner DR, Acampora D, Horwitz IR, Cooney LM, Jr, Hurst LD, et al. A predictive index for functional decline in hospitalized elderly medical patients. J Gen Intern Med 1993;8:645-52.
29. Sager MA, Rudberg MA, Jalaluddin M, Franke T, Inouye SK, Landefeld CS, et al. Hospital admision risk profile (HARP): Identifying older patients at risk for functional decline following acute medical illness and hospitalization. J Am Geriatr Soc 1996;44:251-7.
30. Campbell LJ, Cole KD. Geriatric assessment teams. Clin Geriatr Med 1987;3:99-110.
31. San José A, Michel JP. Modelo Interdisciplinario y equipos multidisciplinarios en la atención geriátrica. Med Clin (Barc) 1993;101:455-6.
32. Baztán JJ, Hornillos M, González-Montalvo JI. Hospital de día geriátrico. Características, funcionalidad y efectividad. Med Clin (Barc) 1993; 101:699-704.
INFORMACIONES DE ESPAÑA
Curso de fracturas en el anciano
Barcelona, 10, 11 y 12 de abril del 2000.
Temas:
* Fisiopatología básica del hueso.
* Etiología, diagnóstico y clínica de la osteoporosis.
* Prevención y tratamiento de la osteoporosis.
* Fracturas vertebrales y extremidad superior.
* Fracturas extremidades inferiores.
* Interrelaciones, rehabilitación y asistencia social.
Organiza: Cátedra de Traumatología (UAB). Prof. Antonio Navarro Quilis.
Lugar de celebración: Pabellón Docente de «Vall d´Hebron Hospitals».
Secretaría técnica: Active Congress. Pomaret, 71. 08017 Barcelona. Tel. y fax: 934 180 496. E-mail: narsa@pulso.com.
Secretaría científica: Hospital Traumatología i Rehabilitació Vall d´Hebron. Srta. Anna (2.ª planta). Passeig Vall d´Hebron, 119-129. 08035 Barcelona. Tel.: 934 893 480. Fax: 934 893 412. E-mail: anavarro@vhebron.es.
Primer Congreso Iberoamericano de Enfermería Geriátrica y Gerontológica
VI Jornadas Nacionales de la Sociedad Española de Enfermería Geriátrica y Gerontológica
Tercer Simposio Nacional sobre Úlceras por Presión
Logroño, 7 al 11 de abril del 2000.
Organizan: Grupo Nacional para el Estudio y Asesoramiento en Úlceras por Presión y Heridas Crónicas, Sociedad Española de Enfermería Geriátrica y Gerontológica y Colegio Oficial de Enfermería de La Rioja.
Secretaría científica: Colegio Oficial de Enfermería de La Rioja. Plaza Tomás y Valiente, 4 bajo. 26004 Logroño. Tel.: 941 239 240. Fax: 941 239 347. E-mail: cieg@smail.ocenf.org.
Temas:
* Úlceras cutáneas.
* Formación en enfermería.
* Valoración del anciano.
* Nutrición.
* Cuidados paliativos.
* Investigación en enfermería.
* Incontinencia.
* Cuidadores.