Es muy importante obtener un diagnóstico apropiado y precoz de la etiología de los síncopes en pacientes ancianos para reducir la morbimortalidad y mantener la situación funcional. La clave para dicho diagnóstico habitualmente depende de una correcta anamnesis del paciente y de los testigos, aunque nuestra población tiene una serie de circunstancias que pueden interferir con la realización e interpretación de dichas pruebas. A nivel terapéutico en numerosas ocasiones nos enfrentamos a situaciones complejas cuando las decisiones son invasivas. El presente caso clínico ilustra algunos de estos aspectos.
Presentamos un paciente de 86 años que ingresó en nuestro servicio de Geriatría en enero del 2011 por un cuadro sincopal. Entre los antecedentes personales destacaba: hipertensión arterial, diabetes mellitus tipo ii (sin microangiopatía objetivada), carcinoma vesical diagnosticado en el año 2004 (RTU vesical con posteriores controles normales), espondiloartrosis y una gran hernia abdominal manejada de manera conservadora de más de 10 años de evolución. Había sido intervenida de varices, colelitiasis y RTU vesical. Seguía tratamiento con ácido acetil salicílico 100mg, simvastatina 40mg, omeprazol, enalapril 5mg y repaglinida 1mg. Precisaba ayuda para baño, aseo y vestido y de un bastón para caminar. Presentaba incontinencia urinaria ocasional y no tenía deterioro cognitivo.
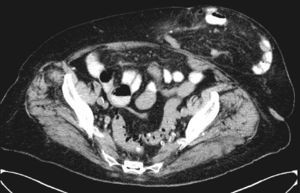
Acudía por pérdida de conocimiento de unos 5-10 minutos de duración, sin respuesta a estímulos dolorosos, sin sintomatología cardíaca, pérdida de control de esfínteres, movimientos anómalos, pródromos, cefalea previa, pérdida de fuerza focalizada o estado poscrítico. En la exploración física la paciente presenta un buen estado general, con TA 130/81mmHg (sin hipotensión ortostática), FC 81, saturación basal 94% y glucemia capilar 246mg. Las arterias temporales no estaban induradas, no presentaba bocio ni adenopatías, ni tenía ingurgitación yugular. La auscultación cardíaca era rítmica, sin claros soplos y la pulmonar era normal. En el abdomen destacaba una importante hernia periumbilical apenas reducible, sin signos de sufrimiento. No tenía edemas y la exploración neurológica era rigurosamente normal. La paciente había tenido en los 5 años previos numerosas visitas a urgencias e ingresos en diferentes servicios médicos por cuadros sincopales no filiados, estando todas las pruebas realizadas dentro del rango de la normalidad, sin explicar la etiología de dichos síncopes (TAC y RM cerebral, electrocardiograma y Holter, ecocardiograma, electroencefalograma, gastroscopia y colonoscopia, estudio analítico convencional y TAC toracoabdominal). En un ingreso previo en nuestro departamento se planteó la posibilidad de que el origen de los síncopes tuviera relación con el dolor abdominal ocasional que presentaba la paciente en relación con su herniación intestinal (ver figura 1). Por dicho motivo se derivó a Consultas Externas de Cirugía General y Medicina Digestiva, que desestimaron la posible intervención por no quedar clara la etiología del cuadro y la edad de la paciente. Durante los últimos meses la paciente debía acudir a Urgencias al menos una vez por semana por episodios sincopales y de dolor abdominal por lo que finalmente ingresó en el departamento de geriatría de nuevo. Se valoró de manera conjunta entre los departamentos de cirugía general y geriatría, optándose por intentar realizar una hernioplastia con malla control de presión intraabdominal. Tras explicar las posibilidades evolutivas a la familia finalmente se intervino, presentando durante la cirugía alteraciones ECG al manipular asas intestinales. Tras reducción del contenido herniario y monitorización de la presión intraabdominal se colocó una malla de polipropileno suprafascial fijada con puntos sueltos de polipropileno. El postoperatorio inicial fue tórpido por un cuadro de delirium hiperactivo multifactorial que se resolvió en pocos días. Desde el momento de la intervención la evolución fue excelente, desapareciendo los episodios sincopales y de dolor abdominal. Permanece asintomática 6 meses después.
El paciente descrito presenta un cuadro de recurrencia sincopal sin clara etiología tras una valoración global estructurada. La presentación de esta entidad en el anciano viene condicionada por la presencia de comorbilidad y polifarmacia1. Las principales causas de síncope en el anciano son la hipotensión ortostática, síndrome del seno carotídeo, síncope neuromediado y arritmias cardíacas2. Pueden coexistir a la vez en el mismo paciente y debemos ser conscientes de la importancia de un correcto manejo en esta población por las importantes consecuencias sobre la mortalidad y funcionalidad3. Algunos estudios demuestran la aplicabilidad de los estudios diagnósticos de manera similar a poblaciones más jóvenes incluso en pacientes mayores de 90 años4. Existen algunas características en esta población a nivel diagnóstico que debemos de tener en cuenta, como que la hipotensión ortostática no siempre es reproducible, el masaje del seno carotídeo puede ser muy útil, la prueba de mesa basculante o «tilt test» se tolera muy bien y es una prueba segura, y una interesante alternativa diagnóstica es el Holter implantable subcutáneo en caso de sospecha de arritmias no objetivadas de manera convencional. En ocasiones debemos plantearnos incluso el ingreso hospitalario para realizar un estudio completo a pacientes complejos limitados por su situación funcional, cognitiva o social5.
El paciente que hemos presentado es otro ejemplo de la importancia de una correcta colaboración entre los diferentes profesionales que atienden al paciente anciano, en este caso a nivel quirúrgico. Hay numerosos ejemplos en la literatura de pacientes que de manera repetida han sido desestimados para una intervención quirúrgica en base a la edad y que tras una correcta reevaluación e interrelación entre especialistas han podido beneficiarse de actitudes más activas y menos ageístas6. De nuevo se evidencia que la evaluación del paciente anciano con buena situación basal debe realizarse igual que en el joven2.