La polimedicación y el uso de fármacos inapropiados tienen consecuencias directas sobre los efectos adversos, sobre las interacciones, el riesgo de hospitalización, la morbilidad y la mortalidad. La medicación potencialmente inapropiada se puede definir como aquella para la cual el riesgo de un evento adverso supera el beneficio clínico.
Presentamos un estudio observacional descriptivo que consiste en estimar la prevalencia de prescripción de fármacos inadecuados en ancianos que ingresan en un hospital, utilizando los criterios de Beers1.
Se incluyó a todos los pacientes mayores de 65 años ingresados por cualquier motivo durante el mes de febrero de 2009 en unidades de hospitalización (UH) con sistema de distribución de medicamentos en dosis unitaria (SDMDU) de un hospital general. Los pacientes que cumpliendo los criterios de inclusión estaban recibiendo al menos un fármaco potencialmente inadecuado según los criterios de Beers potentially inappropriate medications (PIM), constituyeron el grupo de estudio. De cada paciente se recogió las variables de la historia clínica y farmacoterapéutica, así como del sistema de información de actividad del hospital.
Durante el período en que se realizó el estudio, ingresaron en el hospital 569 pacientes mayores de 65 años en servicios que utilizan SDMDU. La prevalencia de los pacientes ancianos que tomaron al menos un fármaco inapropiado durante el período estudiado fue de 20,5% y la prevalencia de uso de fármacos inadecuados fue del 23,2%. Al igual que Orellana2, se encuentra que la estancia media de los pacientes que tomaron fármacos inadecuados es mayor (hasta 7 días más) que el conjunto de los pacientes mayores ingresados en ese período (p<0,001). Las especialidades médicas que con mayor frecuencia prescribieron fármacos inadecuados a los ancianos ingresados fueron Medicina Interna (35% de las prescripciones inadecuadas), Traumatología (13,7%), Cirugía (13,7%), Cardiología (8,5%) y Digestivo (7,7%).
Curiosamente y al contrario que en otros estudios3, en el nuestro no se encuentra mayor prescripción inadecuada en los ancianos procedentes de residencias. Los pacientes que tomaron fármacos inapropiados tuvieron más ingresos en el último año que los que no los tomaron (0,82 frente a 0,44 de media). Sin embargo, los ancianos institucionalizados tenían menos ingresos en el último año y menor estancia media (tres días) que los procedentes de su domicilio, probablemente porque las residencias están cada vez más medicalizadas. En pacientes agudos hospitalizados, los estudios son escasos y el porcentaje de pacientes con prescripción inadecuada varía entre el 343–5 y el 10%6,7, aunque la comparación resulta difícil porque no siempre se utiliza el mismo método y las poblaciones pueden no ser similares.
En este estudio se observa que los pacientes que toman fármacos inadecuados tienen una edad media elevada, toman muchos fármacos, tienen una estancia hospitalaria muy superior al total de pacientes mayores ingresados en ese período y casi la mitad estuvieron ingresados en el hospital al menos una vez en el último año, por tanto, son pacientes geriátricos, comparables a los de los estudios de Barry5 y Laroche8. Sin embargo la prevalencia de pacientes con fármacos inadecuados en nuestro estudio es menor (20,5 frente al 345 y 66%8). Por otro lado, hay experiencias sobre la reducción de la prevalencia de medicación inapropiada del 66 al 43,6%, tras el ingreso en una Unidad de Agudos Geriátrica (UGA)8 y sobre las intervenciones farmacéuticas realizadas en una UGA2, con un seguimiento del 83% de las mismas. En nuestro estudio, los pacientes ingresaron en los distintos servicios porque Geriatría no dispone de camas para la atención de pacientes geriátricos, por lo que no contribuyó al cambio en la prescripción.
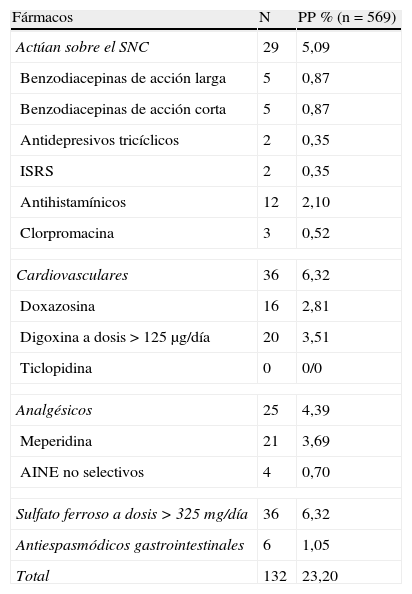
En este estudio, los fármacos inapropiados prescritos con mayor frecuencia (tabla 1) fueron similares a otros trabajos (sulfato ferroso >325mg/día6,7, digoxina >0,125mg/día en pacientes sin FA6,7 meperidina, antihistamínicos6, benzodiacepinas6,7,9, amitriptilina6,7,9 y AINE9).
Prevalencia (%) de PIM
| Fármacos | N | PP % (n=569) |
| Actúan sobre el SNC | 29 | 5,09 |
| Benzodiacepinas de acción larga | 5 | 0,87 |
| Benzodiacepinas de acción corta | 5 | 0,87 |
| Antidepresivos tricíclicos | 2 | 0,35 |
| ISRS | 2 | 0,35 |
| Antihistamínicos | 12 | 2,10 |
| Clorpromacina | 3 | 0,52 |
| Cardiovasculares | 36 | 6,32 |
| Doxazosina | 16 | 2,81 |
| Digoxina a dosis >125 μg/día | 20 | 3,51 |
| Ticlopidina | 0 | 0/0 |
| Analgésicos | 25 | 4,39 |
| Meperidina | 21 | 3,69 |
| AINE no selectivos | 4 | 0,70 |
| Sulfato ferroso a dosis >325mg/día | 36 | 6,32 |
| Antiespasmódicos gastrointestinales | 6 | 1,05 |
| Total | 132 | 23,20 |
PP %: prevalencia de PIM (medicamentos potencialmente inadecuados).
AINE: antinflamatorio no esteroideo; ISRS: inhibidores selectivos de la recaptación de serotonina; PIM: potentially inappropriate medcations; SNC: sistema cervioso central.
Los criterios de Beers1 se pueden aplicar a ancianos que viven en la comunidad, ingresados o institucionalizados. Sabemos que estos criterios tienen la desventaja de que no hay suficiente evidencia que avale la inclusión de medicamentos en los listados, o que evalúan cada medicamento de forma aislada. Se precisa de una continua revisión y actualización de criterios y existen dificultades de aplicabilidad según la diversidad de prácticas clínicas y sistemas de salud.
Un reciente estudio encuentra que el 12% de los ingresos hospitalarios se relacionan con efectos adversos de medicamentos según criterios STOPP y solo el 6% según criterios de Beers10.
A pesar de todo esto, se utilizó este método por ser sencillo de aplicar con pocos medios y que sirve para reflejar la punta del iceberg de la prescripción inadecuada.
La intervención del geriatra en este problema tan prevalente en el anciano puede contribuir a evitar problemas relacionados con los medicamentos.
Estudio realizado con ayuda de los fondos de cohesión del Ministerio de Sanidad y Política Social de 2008.