El tromboembolismo pulmonar (TEP) tiene mayor morbimortalidad en ancianos, por eso, el diagnóstico certero es importante en este grupo Etario1–3.
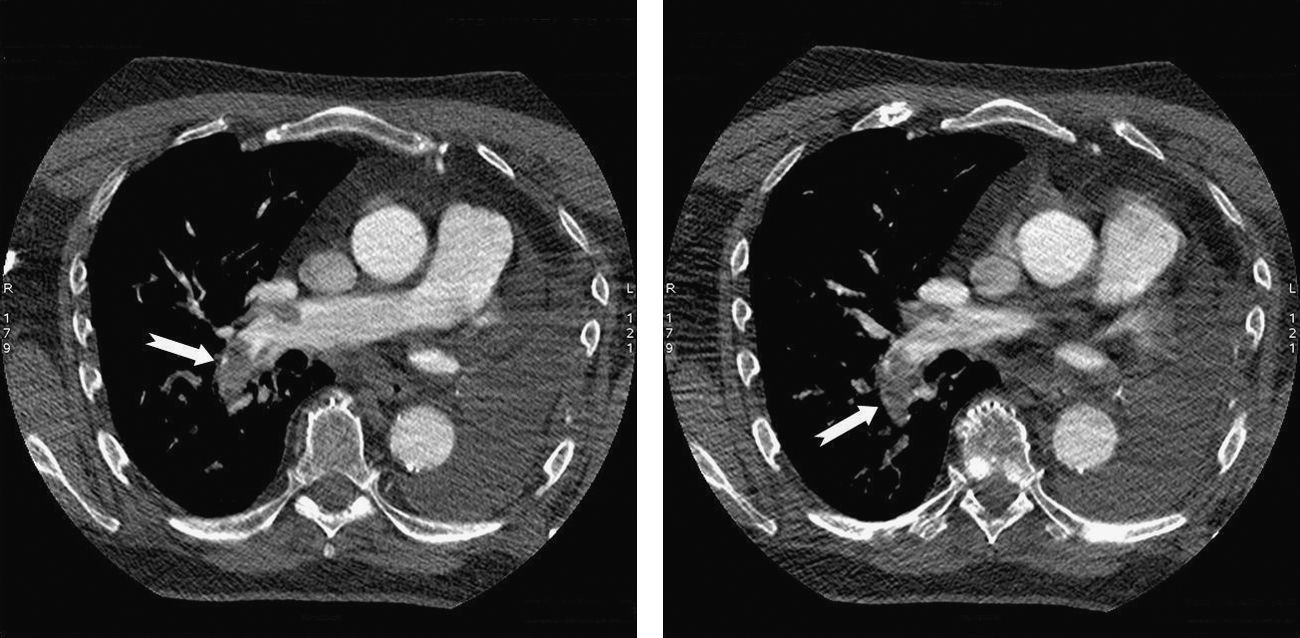
Presentamos a un hombre blanco, de 77 años, con excelente estado cognitivo, médico de profesión, jubilado, con antecedentes de hipertensión arterial (HTA) y válido e independiente para la realización de todas las actividades de la vida diaria, que había sido sometido a neumectomía izquierda por carcinoma epidermoide pobremente diferenciado y recibía quimioterapia (cisplatino). Presentaba disnea, sudoración y mareos, así como hipoxemia (PaO2: 68,0mmHg), taquicardia sinusal (137lpm), hipotensión arterial (87/49mmHg) y D-Dímero de 5.000ngr/ml. El ecocardiograma (ECO) encontró dilatación del ventrículo derecho y la arteria pulmonar, y la tomografía helicoidal informó la presencia de un TEP masivo (fig. 1).
Considerando la extensión y severidad del TEP, y la presencia de shock, administramos trombolíticos: 100mg de t-PA, 10mg en bolo y el resto en 2h.
Disminuyó la FC (88lpm), se normalizaron la tensión arterial y el ritmo diurético, mejoró la oxigenación (PaO2: 248mmHg) y el paciente fue egresado, libre de síntomas, a los 7 días del ingreso.
La incidencia estimada de TEP en España es de 60.000 casos anuales1 y se considera que la mortalidad del TEP no tratado es cercana al 25%. La mayor mortalidad, que se produce en las primeras horas a pesar del tratamiento adecuado, es cercana al 3%1.
Esta enfermedad es frecuentemente grave y el diagnóstico constituye un reto, por la falta de sensibilidad y especificidad de sus síntomas y signos. Hasta en 40–50% de los casos el TEP es asintomático1,2 y, según nuestra experiencia clínica, hasta un 60–70% de los fallecidos con necropsia mueren «con» TEP y cerca del 40%, mueren «por» TEP. El encamamiento prolongado, la presencia de insuficiencia venosa crónica, neoplasias, principalmente adenocarcinomas, embarazo o toma de anticonceptivos orales, sugieren su diagnóstico1,2.
Es más frecuente en el sexo masculino y en pacientes sometidos a cirugía1–3, y su incidencia aumenta con la edad y los factores de riesgo asociados. Los que reciben quimioterapia presentan mayor riesgo2, pues la unión de neoplasia más quimioterapia tiene un odds ratio (OR) de 6,5 y sin quimioterapia, de 4,0; por lo que se evidencia su importancia en la génesis del TEP.
Este paciente presentaba casi todos los factores de riesgo reconocidos para desarrollar TEP. El interés del caso radica en la decisión acertada de administrar fibrinolíticos, gracias a la tomografía y al cumplimiento de las guías de actuación. La americana2,4 recomienda que el tratamiento trombolítico en el TEP está indicado en: a) pacientes con evidencia de deterioro hemodinámico, a menos que existan contraindicaciones mayores por el riesgo de hemorragia (clase 1B) y b) pacientes de alto riesgo, sin hipotensión arterial, que se consideren con bajo riesgo de hemorragia (clase 2B). Y en las guías europeas5 se plantea que el tratamiento trombolítico es de primera elección en pacientes con TEP de alto riesgo y presencia de shock cardiogénico o hipotensión arterial persistente.
La anticoagulación, la trombolisis y la trombectomía quirúrgica constituyen los principales pilares del tratamiento. También se utiliza la fragmentación y extracción transluminal percutánea del trombo5.
Si bien es cierto que el riesgo de sangrado limita el uso de fibrinolíticos de forma rutinaria, hay que tener presente que existen indicaciones precisas2–5, y ante un paciente anciano con diagnóstico de TEP masivo demostrado por TAC, acompañado de deterioro hemodinámico, se hace impostergable su utilización.