Hemos leído el artículo publicado por Alonso Bouzón et al y nos han parecido de gran interés los resultados comentados sobre la intervención geriátrica en los pacientes mayores de 75 años con dependencia grave pendientes de ingreso en una unidad de agudos de un hospital terciario, en el que documentan que un programa de revaloración de ingresos por parte del servicio de geriatría evitó un 62,3% de los ingresos inicialmente cursados por los médicos de urgencias1.
En nuestro centro, el Hospital Clínico San Carlos, se ha realizado recientemente un programa piloto de valoración geriátrica en el paciente mayor de 75 años ingresado en la Unidad de Observación (UO) del Servicio de Urgencias. La UO es un área asistencial vinculada a Urgencias, donde se sitúa, en teoría, únicamente al paciente con un protocolo claramente escrito y una estancia máxima de 24h, pero la realidad dista de la teoría y en un número significativo de ocasiones se acepta a pacientes pendientes de ingreso hospitalario2,3. Nuestro programa consistió en una valoración geriátrica integral adaptada a Urgencias4 de todo paciente mayor de 75 años ubicado en dicha unidad asistencial de 8–15h y fue llevado a cabo por 2 médicos adjuntos con formación especializada en Geriatría del Servicio de Urgencias y 2 residentes del Servicio de Geriatría. La cobertura del programa era de lunes a viernes, y su duración fue de aproximadamente 2 meses.
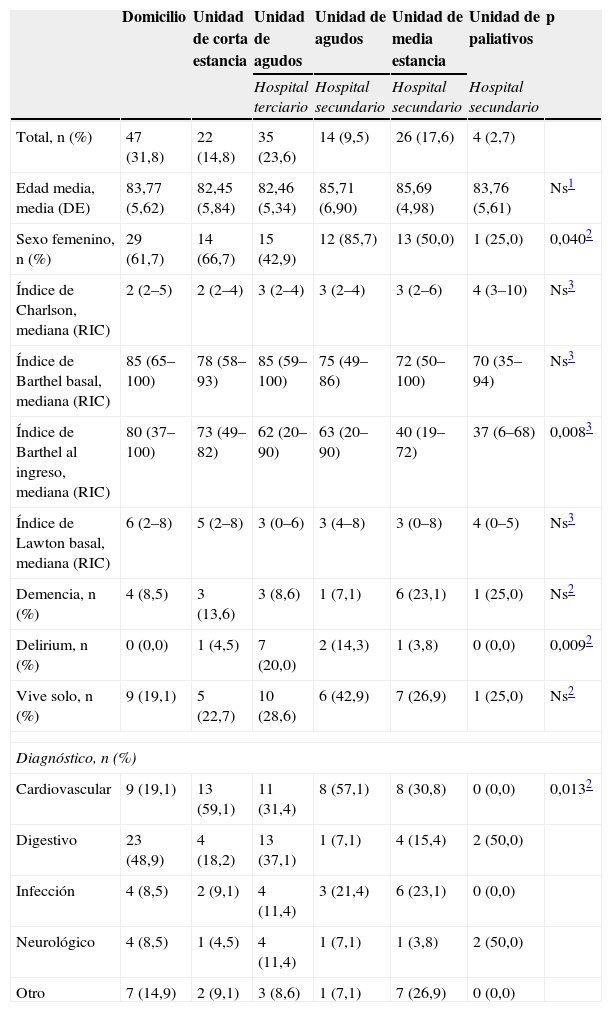
Se incluyó un total de 148 pacientes con una edad media de 87,76 años (desviación estándar de 5,61), siendo el 57,4% mujeres. El destino final de los pacientes valorados fueron alta a domicilio: 47 (31,8%); unidad de corta estancia: 22 (14,8%); derivación a hospital secundario: 44 (29,8%); (unidad de agudos: 14 [9,5%], unidad de media estancia: 26 [17,6%] y unidad de paliativos: 4 [2,7%]), e ingreso en unidad de agudos de hospital terciario: 35 (23,6%); es decir, el 76,4% de los pacientes ingresados en la UO fue dado de alta directamente desde Urgencias. En la tabla 1 se muestra cómo probablemente el motivo de ingreso, la situación funcional al ingreso y la presencia de delirium podrían condicionar el destino final del paciente.
Análisis univariado en función del destino final del paciente
| Domicilio | Unidad de corta estancia | Unidad de agudos | Unidad de agudos | Unidad de media estancia | Unidad de paliativos | p | |
| Hospital terciario | Hospital secundario | Hospital secundario | Hospital secundario | ||||
| Total, n (%) | 47 (31,8) | 22 (14,8) | 35 (23,6) | 14 (9,5) | 26 (17,6) | 4 (2,7) | |
| Edad media, media (DE) | 83,77 (5,62) | 82,45 (5,84) | 82,46 (5,34) | 85,71 (6,90) | 85,69 (4,98) | 83,76 (5,61) | Ns1 |
| Sexo femenino, n (%) | 29 (61,7) | 14 (66,7) | 15 (42,9) | 12 (85,7) | 13 (50,0) | 1 (25,0) | 0,0402 |
| Índice de Charlson, mediana (RIC) | 2 (2–5) | 2 (2–4) | 3 (2–4) | 3 (2–4) | 3 (2–6) | 4 (3–10) | Ns3 |
| Índice de Barthel basal, mediana (RIC) | 85 (65–100) | 78 (58–93) | 85 (59–100) | 75 (49–86) | 72 (50–100) | 70 (35–94) | Ns3 |
| Índice de Barthel al ingreso, mediana (RIC) | 80 (37–100) | 73 (49–82) | 62 (20–90) | 63 (20–90) | 40 (19–72) | 37 (6–68) | 0,0083 |
| Índice de Lawton basal, mediana (RIC) | 6 (2–8) | 5 (2–8) | 3 (0–6) | 3 (4–8) | 3 (0–8) | 4 (0–5) | Ns3 |
| Demencia, n (%) | 4 (8,5) | 3 (13,6) | 3 (8,6) | 1 (7,1) | 6 (23,1) | 1 (25,0) | Ns2 |
| Delirium, n (%) | 0 (0,0) | 1 (4,5) | 7 (20,0) | 2 (14,3) | 1 (3,8) | 0 (0,0) | 0,0092 |
| Vive solo, n (%) | 9 (19,1) | 5 (22,7) | 10 (28,6) | 6 (42,9) | 7 (26,9) | 1 (25,0) | Ns2 |
| Diagnóstico, n (%) | |||||||
| Cardiovascular | 9 (19,1) | 13 (59,1) | 11 (31,4) | 8 (57,1) | 8 (30,8) | 0 (0,0) | 0,0132 |
| Digestivo | 23 (48,9) | 4 (18,2) | 13 (37,1) | 1 (7,1) | 4 (15,4) | 2 (50,0) | |
| Infección | 4 (8,5) | 2 (9,1) | 4 (11,4) | 3 (21,4) | 6 (23,1) | 0 (0,0) | |
| Neurológico | 4 (8,5) | 1 (4,5) | 4 (11,4) | 1 (7,1) | 1 (3,8) | 2 (50,0) | |
| Otro | 7 (14,9) | 2 (9,1) | 3 (8,6) | 1 (7,1) | 7 (26,9) | 0 (0,0) | |
DE: desviación estándar; Ns: diferencias estadísticamente no significativas; RIC: rango intercuartílico; Test estadísticos: 1, ANOVA; 2, chi cuadrado; 3, Kruskal-Wallis.
Nuestro porcentaje de alta desde Urgencias es algo superior al del estudio de Alonso Bouzon et al1, ya que nuestra muestra engloba a todo paciente mayor de 75 años, indistintamente de su situación funcional y cognitiva, en observación o pendientes de ingreso, y no solo a los pacientes pendientes de ingreso. Además, en nuestra cohorte, el 25,7% no tenía ningún apoyo social y sólo el 1% vivía en residencia. Por último, es importante destacar que probablemente los recursos sociosanitarios de cada hospital son diferentes y esto podría condicionar la ubicación definitiva.
A pesar de ello, dichos resultados apoyan el alto porcentaje de ingresos inadecuados en unidades de agudos de un hospital terciario y demuestran la importancia de un programa de intervención geriátrica vinculado a los servicios de urgencias5 para adaptar las necesidades del paciente geriátrico al nivel asistencial más adecuado.