Hemos leído el artículo publicado por Rodríguez-Molinero et al1 y nos han parecido de gran interés los resultados comentados sobre la valoración cognitiva de los pacientes ancianos en el servicio de urgencias. Según los datos ilustrados, existe una escasa sensibilidad y falta de reconocimiento de la situación mental de los ancianos por parte de los médicos de urgencias. Por ello, queremos estudiar la importancia de conocer la situación cognitiva y afectiva de los pacientes ancianos ingresados en áreas de ingreso vinculadas a urgencias2-5.
En nuestro centro, el Hospital Clínico San Carlos, se ha realizado recientemente un programa piloto de valoración neuropsiquiátrica en el paciente mayor de 75 años ingresado en la unidad de observación (UO) del servicio de urgencias. La UO es un área asistencial vinculada a urgencias, donde se sitúa en teoría únicamente al paciente con un protocolo claramente escrito y estancia máxima de 24h, pero la realidad dista de la teoría, y en un número significativo de ocasiones se aceptan pacientes pendientes de ingreso hospitalario2. Nuestro programa consistió en una valoración neuropsiquiátrica adaptada a urgencias (CAM, SIS, 5-GDS)5,6 a todo paciente mayor de 75 años ubicado en dicha unidad asistencial de 8 a 15h, y fue llevado a cabo por 2 médicos adjuntos con formación especializada en geriatría del servicio de urgencias y 2 residentes del servicio de geriatría. La cobertura del programa era de lunes a viernes y su duración fue de, aproximadamente, 2 meses7.
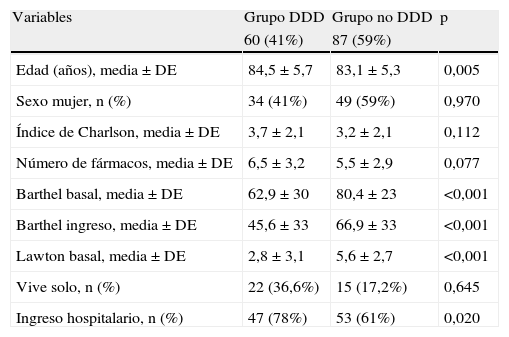
Se incluyó a un total de 147 pacientes, de los cuales 60 (40,8%) tenían delírium, depresión o probable demencia previa o de novo diagnóstico. Cuando comparamos este grupo de pacientes (grupo demencia-delírium-depresión [DDD]) con aquellos que no tenían deterioro cognitivo y/o trastorno afectivo (grupo no DDD), los primeros se asociaron de forma estadísticamente significativa a mayor edad, una tendencia a consumir más fármacos, eran más dependientes —tanto para actividades instrumentales (índice de Lawton) como básicas de la vida diaria (índice de Barthel)— y tuvieron mayor porcentaje de ingreso. No se documentaron diferencias respecto al sexo, comorbilidad, ni situación social (tabla 1). En nuestro estudio, se demostró que la presencia DDD en los pacientes geriátricos ingresados en la UO de urgencias se asociaba a un mayor grado de dependencia basal como al ingreso, polifarmacia y mayor necesidad de ingreso.
Análisis en función de la presencia de síntomas al destino final del paciente
| Variables | Grupo DDD | Grupo no DDD | p |
| 60 (41%) | 87 (59%) | ||
| Edad (años), media±DE | 84,5±5,7 | 83,1±5,3 | 0,005 |
| Sexo mujer, n (%) | 34 (41%) | 49 (59%) | 0,970 |
| Índice de Charlson, media±DE | 3,7±2,1 | 3,2±2,1 | 0,112 |
| Número de fármacos, media±DE | 6,5±3,2 | 5,5±2,9 | 0,077 |
| Barthel basal, media±DE | 62,9±30 | 80,4±23 | <0,001 |
| Barthel ingreso, media±DE | 45,6±33 | 66,9±33 | <0,001 |
| Lawton basal, media±DE | 2,8±3,1 | 5,6±2,7 | <0,001 |
| Vive solo, n (%) | 22 (36,6%) | 15 (17,2%) | 0,645 |
| Ingreso hospitalario, n (%) | 47 (78%) | 53 (61%) | 0,020 |
Estos datos demuestran la importancia de la valoración neuropsiquiátrica estructurada y adaptada a urgencias en las UO y que no hay que basarse exclusivamente en la impresión subjetiva de los médicos de urgencias, ya que es un indicador de alto riesgo de fragilidad y condiciona el plan de cuidados.