Describir las características de pacientes ancianos hospitalizados con un diagnóstico de insuficiencia cardíaca y establecer las variables asociadas con el desarrollo de deterioro funcional o defunción al alta y a los 3 meses.
Materia y métodosEstudio observacional y prospectivo en el que se incluyó a 162 pacientes con el diagnóstico de insuficiencia cardíaca que ingresaron en una unidad de agudos de geriatría entre febrero y julio de 2007. Durante la hospitalización se recogieron variables clínicas, sociodemográficas, funcionales y cognitivas, y al alta y a los 3 meses, datos sobre su estado funcional y vital.
ResultadosLa incidencia de mortalidad o deterioro funcional al alta y a los 3 meses fue del 48,8 y el 37,3%, respectivamente. En el modelo final permanecieron como predictores de deterioro funcional o defunción al alta los días de estancia hospitalaria y una peor puntuación en el cuestionario de Pfeiffer (odds ratio [OR]=1,74; intervalo de confianza [IC] del 95%, 1,33–2,29). A los 3 meses las variables relacionadas fueron la edad (OR=1,09; IC del 95%, 1,02–1,17), la hiponatremia (OR=0,85; IC del 95%, 0,77–0,94), el tamaño del QRS en milisegundos (OR=0,98; IC del 95%, 0,97–0,99), la ausencia de HVI (OR=0,42; IC del 95%, 0,19–0,94) y la prueba de Pfeiffer alterada (OR=1,40; IC del 95%, 1,13–1,73).
ConclusionesLa valoración cognitiva durante la hospitalización de un anciano por insuficiencia cardíaca facilita la selección de individuos susceptibles de deterioro funcional o defunción al alta y a los 3 meses.
To determine the characteristics of elderly persons hospitalized for congestive heart failure and identify the factors associated with functional impairment or death at discharge and 3 months later.
Material and methodsWe performed a prospective observational study that included 162 patients admitted to an Acute Geriatric Care Unit with a diagnosis of heart failure from February to July 2007. Socio-demographic, clinical, functional and cognitive factors were recorded during admission. Functional and vital measurements were reported at discharge and 3 months later.
ResultsThe incidence of mortality or functional decline was 48.8% at discharge and was 37.3% 3 months later. In the final model, predictors of functional impairment or mortality at discharge were days of hospital stay and a worse Pfeiffer test score (odds ratio [OR]: 1.74; 95% confidence interval [CI]: 1.33–2.29). Three months after discharge, independent prognostic factors were age (OR: 1.09; 95% CI: 1.02–1.17), hyponatremia (OR: 0.85; 95% CI: 0.77–0.94), length of QRS in milliseconds (OR: 0.98; 95% CI: 0.97–0.99), absence of ventricular hypertrophy (OR: 0.42; 95% CI: 0.19–0.94), and a poor result in the Pfeiffer Test (OR: 1.40; 95% CI: 1.13–1.73).
ConclusionsCognitive evaluation during hospital admission for heart failure in the elderly helps to select individuals at risk of functional impairment or death at discharge and 3 months later.
La insuficiencia cardíaca se ha convertido en un gran problema de salud pública en los últimos años, con un aumento creciente de prevalencia y carga asistencial, sobre todo hospitalaria1. La prevalencia aumenta con la edad y alcanza cifras de hasta un 9% en mayores de 80 años1. En Asturias, según un trabajo previo2, se sitúa en torno al 5%, con una marcada variación en función de la edad (<1% en sujetos menores de 50 años y 18% en los mayores de 80 años). Es la primera causa de ingreso hospitalario en mayores de 65 años (20% de las hospitalizaciones) y supone el 5% de las hospitalizaciones en población general. El 35% de los pacientes diagnosticados de insuficiencia cardíaca reingresan en el primer año tras el alta hospitalaria, con unas tasas de reingresos que pueden alcanzar el 44% a los 6 meses3.
Estudios en pacientes con insuficiencia cardíaca cifran la supervivencia en un 45–50% a los 5 años desde el momento del diagnóstico; la insuficiencia cardíaca es la tercera causa de muerte cardiovascular en España tras la cardiopatía isquémica y la enfermedad cerebrovascular. Tras un primer ingreso hospitalario, la mortalidad esperable es del 11–20% en el primer mes de seguimiento y de 30–45% al año4,5.
También la insuficiencia cardíaca tiene un gran impacto individual si se mide a través de escalas de calidad de vida o funcionales6,7. En personas mayores no siempre hay una buena correlación entre la calidad de vida y las escalas funcionales habitualmente utilizadas en este tipo de pacientes8. En el estudio de Masoudi et al9, a las 6 semanas tras un ingreso por insuficiencia cardíaca, pacientes con puntuaciones relativamente buenas en la Kansas City Cardiomyopathy Questionaire (KCCQ)10 presentaban limitaciones funcionales significativas medidas mediante la escala de la New York Heart Association (NYHA)11,12.
En insuficiencia cardíaca se han descrito múltiples marcadores de mal pronóstico, tales como edad, sexo masculino, anemia, hiponatremia, disfunción sistólica o diabetes mellitus13,14. Asimismo, la hospitalización por insuficiencia cardíaca se asocia a mortalidad, reingreso y deterioro funcional15,16.
El objetivo de este trabajo es describir en nuestra población anciana las variables asociadas a la incidencia de deterioro funcional o defunción al alta y a los 3 meses de un ingreso hospitalario por insuficiencia cardíaca. Se trata de un estudio clínico donde en el manejo asistencial rutinario recogemos factores reconocidos de mal pronóstico de insuficiencia cardíaca y observamos su relación con la presencia de deterioro funcional o mortalidad.
Material y métodosLa población de estudio está formada por todos los pacientes que ingresaron en la unidad de geriatría de agudos (UGA) del Hospital Monte Naranco de Oviedo (HMN) entre el 1 de febrero de 2007 y el 1 julio de 2007 con el diagnóstico de insuficiencia cardíaca. El hospital pertenece al Servicio de Salud del Principado de Asturias, está ubicado en el Área Sanitaria IV y su funcionamiento es el propio de un hospital asociado al Hospital Universitario Central de Asturias17, que recibe alrededor de unos 2.700 ingresos al año, de los cuales entre 450–500 son ancianos con diagnóstico al alta de insuficiencia cardíaca (CIE-9: 428; 402.91). Los pacientes ingresan procedentes del servicio de urgencias del Hospital Universitario Central de Asturias.
Los criterios de inclusión fueron los siguientes: hospitalización con el diagnóstico principal de insuficiencia cardíaca según los criterios de Framingham18, no presentar enfermedad aguda directamente incapacitante (accidente cerebrovascular agudo o fractura de cadera) y no encontrarse en situación terminal. Se excluyó a los pacientes hospitalizados por otras causas que durante el ingreso desarrollaron un proceso de insuficiencia cardíaca.
Se realizó un estudio ecocardiográfico en todos los pacientes que cumplían los criterios de inclusión y no tenían un estudio realizado durante el último año; todos se realizaron por un mismo observador, según las normas de la Asociación Americana de Ecocardiografía (ASE)19, con un HP Image Point y una sonda de 2,5 Mhz. Se definió disfunción sistólica como una fracción de eyección de 44 o menos20. Se definió hipertrofia ventricular izquierda (HVI) como la medida de un índice de masa ventricular izquierda (masa ventricular izquierda/sc) mayor o igual a 131g/m2 en varones y 101g/m2 en mujeres, según los criterios de Framingham21. Se consideró la presencia de hipertensión pulmonar por criterios ecocardiográficos cuando la velocidad de regurgitación tricuspídea era mayor de 2,8m/s, valor que equivale aproximadamente a una presión sistólica de la arteria pulmonar (PSAP) superior a 36mmHg, aunque se realizaron ajustes por edad22.
Las variables a estudio fueron:
- •
Sociodemográficas: edad, sexo y estado civil.
- •
Recursos sociales: lugar de residencia (urbano/rural), tipo de convivencia, institucionalización, apoyos formales recibidos y existencia de intervención por parte de la unidad de trabajo social durante el ingreso.
- •
Comorbilidad: diagnóstico conocido de hipertensión arterial (HTA), diabetes mellitus (DM), fibrilación auricular (FA), enfermedad pulmonar obstructiva crónica (EPOC), insuficiencia renal (IR), anemia, oxigenoterapia domiciliaria, demencia y depresión. Todos ellos fueron recogidos de la historia clínica del paciente.
- •
Estado físico y funcional: actividades básicas de la vida diaria (medidas mediante el índice de Barthel)23,24; se registró la situación de los sujetos previa al ingreso (1 o 2 semanas antes) y en el momento del alta hospitalaria; actividades instrumentales de la vida diaria (medidas a través del índice de Lawton)25 para la situación previa (1 o 2 semanas antes), y la clase funcional de la NYHA en el momento del ingreso11,12.
- •
Estado cognitivo: se evaluó mediante la prueba de Pfeiffer realizada al ingreso26.
- •
Parámetros clínicos: la primera cifra de presión arterial sistólica recogida a la llegada del paciente al servicio de urgencias y el índice de masa corporal (IMC) en las primeras 48h del ingreso.
- •
Pruebas de laboratorio: hemoglobina, creatinina, urea, sodio y potasio, recogidas de la determinación realizada en el momento del ingreso.
- •
Registro electrocardiográfico: longitud del complejo QRS y del segmento QT, expresando el resultado en milisegundos (ms), así como si el paciente era portador de marcapasos.
En el momento del alta hospitalaria se recogió la situación funcional, la existencia de pérdida funcional cualitativa y cuantitativa (diferencia entre la situación funcional del paciente previa al ingreso y su situación al alta, medidas mediante el índice de Barthel) y la mortalidad. A los 3 meses se recogieron, mediante contacto telefónico, la situación funcional del paciente (utilizando los índices de Barthel y Lawton) y la mortalidad.
Se definió como caso a todo sujeto que presentó deterioro funcional o defunción en el momento del alta hospitalaria o a los 3 meses de ésta. Se consideró deterioro funcional la presencia de una puntuación en el índice de Barthel inferior a la basal o previa al ingreso.
Análisis estadísticoLas variables cuantitativas o continuas con una distribución normal se expresan como media±desviación estándar y un intervalo de confianza (IC) del 95%; las variables cualitativas o categóricas se expresan mediante proporciones. Para comparar las diferencias se utilizaron las pruebas de la t de Student para las variables cuantitativas y de la χ2 con la prueba exacta de Fisher para las variables cualitativas.
Se realizó un análisis de regresión logística para identificar las variables asociadas de modo independiente a la presencia de deterioro funcional o defunción al alta y a los 3 meses. Los modelos de regresión fueron construidos siguiendo el procedimiento forward stepwise de incorporación progresiva paso a paso de aquellas variables independientes que habían presentado asociación en el análisis con datos crudos, con una probabilidad de entrada <0,05 y probabilidad de salida >0,10. La odds ratio (OR) se expresó para las categorías de cada variable en relación con la categoría de referencia.
Para el manejo de los datos y la aplicación del estudio estadístico se empleó el paquete SPSS 10.01 para Windows.
ResultadosEn el período de estudio ingresaron en la unidad geriátrica de agudos (UGA) 884 pacientes, de los cuales cumplieron criterios de inclusión 162 (18,3%) sujetos. Las pérdidas a los 3 meses fueron de un 2,47% (4 pacientes) por imposibilidad para establecer contacto telefónico.
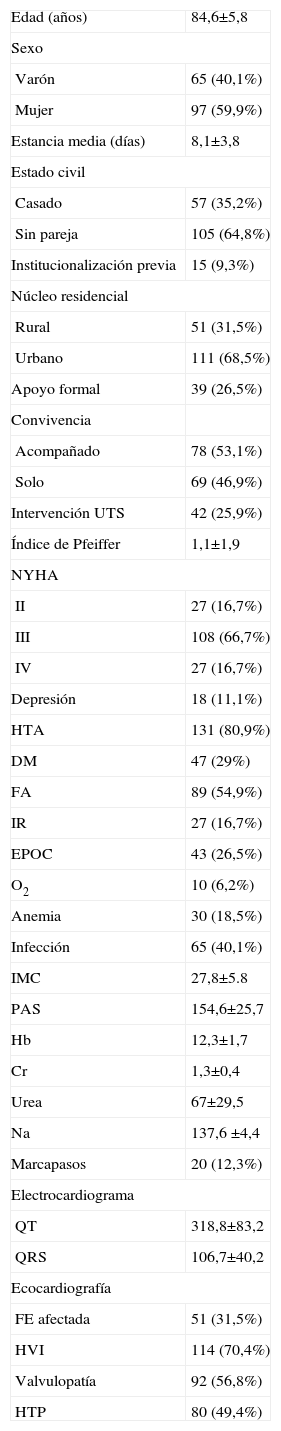
La media de edad fue de 84,56 años, con un predominio claro de mujeres (59,9%), que vivían en un área urbana (68,5%) y con HTA como antecedente destacado y mayoritario (80,9%). La situación funcional previa era buena (el 90,1% presentaba un índice de Barthel >60 y un 63,6% tenía 3 o más puntos en la escala de Lawton) y la mayoría tenía un NYHA al ingreso de III o IV (83,4%). En cuanto a la situación mental, un 16,7% presentó más de 2 errores en el cuestionario de Pfeiffer y un 11,1% tenía diagnóstico previo de depresión (tabla 1).
Características basales de la población
| Edad (años) | 84,6±5,8 |
| Sexo | |
| Varón | 65 (40,1%) |
| Mujer | 97 (59,9%) |
| Estancia media (días) | 8,1±3,8 |
| Estado civil | |
| Casado | 57 (35,2%) |
| Sin pareja | 105 (64,8%) |
| Institucionalización previa | 15 (9,3%) |
| Núcleo residencial | |
| Rural | 51 (31,5%) |
| Urbano | 111 (68,5%) |
| Apoyo formal | 39 (26,5%) |
| Convivencia | |
| Acompañado | 78 (53,1%) |
| Solo | 69 (46,9%) |
| Intervención UTS | 42 (25,9%) |
| Índice de Pfeiffer | 1,1±1,9 |
| NYHA | |
| II | 27 (16,7%) |
| III | 108 (66,7%) |
| IV | 27 (16,7%) |
| Depresión | 18 (11,1%) |
| HTA | 131 (80,9%) |
| DM | 47 (29%) |
| FA | 89 (54,9%) |
| IR | 27 (16,7%) |
| EPOC | 43 (26,5%) |
| O2 | 10 (6,2%) |
| Anemia | 30 (18,5%) |
| Infección | 65 (40,1%) |
| IMC | 27,8±5.8 |
| PAS | 154,6±25,7 |
| Hb | 12,3±1,7 |
| Cr | 1,3±0,4 |
| Urea | 67±29,5 |
| Na | 137,6 ±4,4 |
| Marcapasos | 20 (12,3%) |
| Electrocardiograma | |
| QT | 318,8±83,2 |
| QRS | 106,7±40,2 |
| Ecocardiografía | |
| FE afectada | 51 (31,5%) |
| HVI | 114 (70,4%) |
| Valvulopatía | 92 (56,8%) |
| HTP | 80 (49,4%) |
Cr: creatinina; DM: diabetes mellitus; EPOC: enfermedad pulmonar obstructiva crónica; FA: fibrilación auricular; FE: fracción de eyección; Hb: hemoglobina; HTA: hipertensión arterial; HTP: hipertensión pulmonar; HVI: hipertrofia ventricular izquierda; IMC: índice de masa corporal; IR: insuficiencia renal; Na: sodio; NS: no significativa; NYHA: New York Heart Association; O2: oxigenoterapia domiciliaria; PAS: presión arterial sistólica; UTS: unidad de trabajo social.
Las variables cuantitativas se representan mediante la media±2 desviaciones estándar y las categóricas mediante su valor y entre paréntesis su porcentaje.
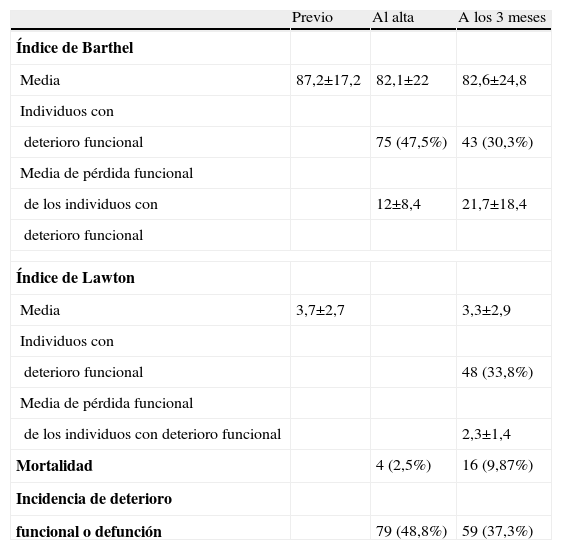
La incidencia de mortalidad o deterioro funcional al alta y los 3 meses fue del 48,8 y el 37,3%, respectivamente. Al alta, el 47,5% de los individuos presentaba una puntuación en el índice de Barthel menor a la previa, con una media de pérdida de 12 puntos. A los 3 meses, el 30,3% de los sujetos presentaba deterioro funcional pero la media de la pérdida de función fue de 21 puntos. La mortalidad fue de 16 (9,87%) individuos (4 durante el ingreso hospitalario y el resto en el período de seguimiento) (tabla 2).
Variables de estado funcional
| Previo | Al alta | A los 3 meses | |
| Índice de Barthel | |||
| Media | 87,2±17,2 | 82,1±22 | 82,6±24,8 |
| Individuos con | |||
| deterioro funcional | 75 (47,5%) | 43 (30,3%) | |
| Media de pérdida funcional | |||
| de los individuos con | 12±8,4 | 21,7±18,4 | |
| deterioro funcional | |||
| Índice de Lawton | |||
| Media | 3,7±2,7 | 3,3±2,9 | |
| Individuos con | |||
| deterioro funcional | 48 (33,8%) | ||
| Media de pérdida funcional | |||
| de los individuos con deterioro funcional | 2,3±1,4 | ||
| Mortalidad | 4 (2,5%) | 16 (9,87%) | |
| Incidencia de deterioro | |||
| funcional o defunción | 79 (48,8%) | 59 (37,3%) | |
Las variables cuantitativas se representan mediante la media±2 desviaciones estándar y las categóricas mediante su valor y entre paréntesis su porcentaje.
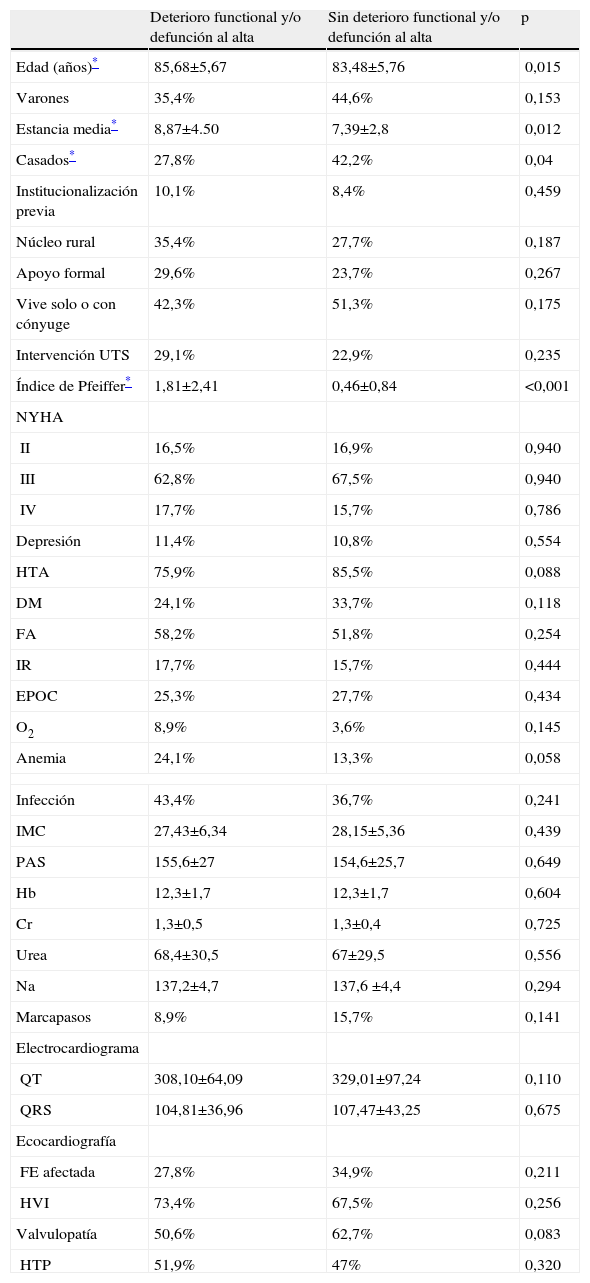
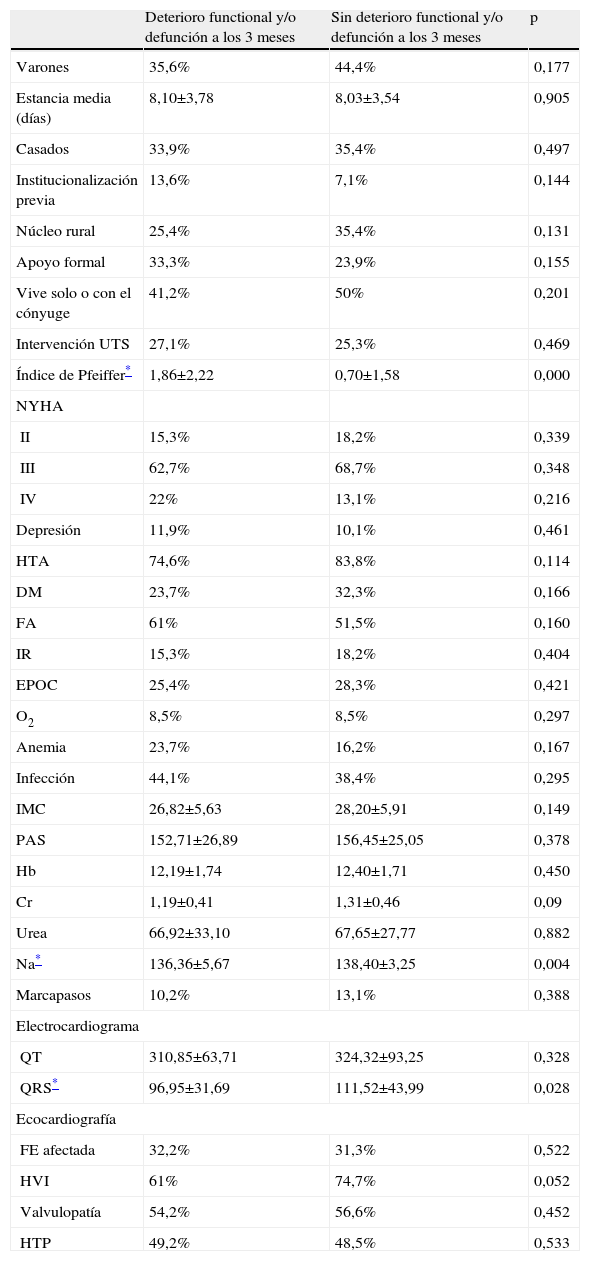
En el análisis univariante (tablas 3 y 4) encontramos variables asociadas a deterioro funcional o defunción al alta (días de estancia hospitalaria, estado civil, HTA, anemia y ausencia de valvulopatía), a los 3 meses (creatinina plasmática alta, hiponatremia, QRS estrecho y ausencia de HVI) y a ambos momentos (edad y situación cognitiva).
Deterioro funcional y/o muerte al alta. Análisis univariante
| Deterioro functional y/o defunción al alta | Sin deterioro functional y/o defunción al alta | p | |
| Edad (años)* | 85,68±5,67 | 83,48±5,76 | 0,015 |
| Varones | 35,4% | 44,6% | 0,153 |
| Estancia media* | 8,87±4.50 | 7,39±2,8 | 0,012 |
| Casados* | 27,8% | 42,2% | 0,04 |
| Institucionalización previa | 10,1% | 8,4% | 0,459 |
| Núcleo rural | 35,4% | 27,7% | 0,187 |
| Apoyo formal | 29,6% | 23,7% | 0,267 |
| Vive solo o con cónyuge | 42,3% | 51,3% | 0,175 |
| Intervención UTS | 29,1% | 22,9% | 0,235 |
| Índice de Pfeiffer* | 1,81±2,41 | 0,46±0,84 | <0,001 |
| NYHA | |||
| II | 16,5% | 16,9% | 0,940 |
| III | 62,8% | 67,5% | 0,940 |
| IV | 17,7% | 15,7% | 0,786 |
| Depresión | 11,4% | 10,8% | 0,554 |
| HTA | 75,9% | 85,5% | 0,088 |
| DM | 24,1% | 33,7% | 0,118 |
| FA | 58,2% | 51,8% | 0,254 |
| IR | 17,7% | 15,7% | 0,444 |
| EPOC | 25,3% | 27,7% | 0,434 |
| O2 | 8,9% | 3,6% | 0,145 |
| Anemia | 24,1% | 13,3% | 0,058 |
| Infección | 43,4% | 36,7% | 0,241 |
| IMC | 27,43±6,34 | 28,15±5,36 | 0,439 |
| PAS | 155,6±27 | 154,6±25,7 | 0,649 |
| Hb | 12,3±1,7 | 12,3±1,7 | 0,604 |
| Cr | 1,3±0,5 | 1,3±0,4 | 0,725 |
| Urea | 68,4±30,5 | 67±29,5 | 0,556 |
| Na | 137,2±4,7 | 137,6 ±4,4 | 0,294 |
| Marcapasos | 8,9% | 15,7% | 0,141 |
| Electrocardiograma | |||
| QT | 308,10±64,09 | 329,01±97,24 | 0,110 |
| QRS | 104,81±36,96 | 107,47±43,25 | 0,675 |
| Ecocardiografía | |||
| FE afectada | 27,8% | 34,9% | 0,211 |
| HVI | 73,4% | 67,5% | 0,256 |
| Valvulopatía | 50,6% | 62,7% | 0,083 |
| HTP | 51,9% | 47% | 0,320 |
Cr: creatinina; DM: diabetes mellitus; EPOC: enfermedad pulmonar obstructiva crónica; FA: fibrilación auricular; FE: fracción de eyección; Hb: hemoglobina; HTA: hipertensión arterial; HTP: hipertensión pulmonar; HVI: hipertrofia ventricular izquierda; IMC: índice de masa corporal; IR: insuficiencia renal; Na: sodio; NS: no significativa; NYHA: New York Heart Association; O2: oxigenoterapia domiciliaria; PAS: presión arterial sistólica; UTS: unidad de trabajo social.
Deterioro funcional y/o defunción a los 3 meses. Análisis univariante
| Deterioro functional y/o defunción a los 3 meses | Sin deterioro functional y/o defunción a los 3 meses | p | |
| Varones | 35,6% | 44,4% | 0,177 |
| Estancia media (días) | 8,10±3,78 | 8,03±3,54 | 0,905 |
| Casados | 33,9% | 35,4% | 0,497 |
| Institucionalización previa | 13,6% | 7,1% | 0,144 |
| Núcleo rural | 25,4% | 35,4% | 0,131 |
| Apoyo formal | 33,3% | 23,9% | 0,155 |
| Vive solo o con el cónyuge | 41,2% | 50% | 0,201 |
| Intervención UTS | 27,1% | 25,3% | 0,469 |
| Índice de Pfeiffer* | 1,86±2,22 | 0,70±1,58 | 0,000 |
| NYHA | |||
| II | 15,3% | 18,2% | 0,339 |
| III | 62,7% | 68,7% | 0,348 |
| IV | 22% | 13,1% | 0,216 |
| Depresión | 11,9% | 10,1% | 0,461 |
| HTA | 74,6% | 83,8% | 0,114 |
| DM | 23,7% | 32,3% | 0,166 |
| FA | 61% | 51,5% | 0,160 |
| IR | 15,3% | 18,2% | 0,404 |
| EPOC | 25,4% | 28,3% | 0,421 |
| O2 | 8,5% | 8,5% | 0,297 |
| Anemia | 23,7% | 16,2% | 0,167 |
| Infección | 44,1% | 38,4% | 0,295 |
| IMC | 26,82±5,63 | 28,20±5,91 | 0,149 |
| PAS | 152,71±26,89 | 156,45±25,05 | 0,378 |
| Hb | 12,19±1,74 | 12,40±1,71 | 0,450 |
| Cr | 1,19±0,41 | 1,31±0,46 | 0,09 |
| Urea | 66,92±33,10 | 67,65±27,77 | 0,882 |
| Na* | 136,36±5,67 | 138,40±3,25 | 0,004 |
| Marcapasos | 10,2% | 13,1% | 0,388 |
| Electrocardiograma | |||
| QT | 310,85±63,71 | 324,32±93,25 | 0,328 |
| QRS* | 96,95±31,69 | 111,52±43,99 | 0,028 |
| Ecocardiografía | |||
| FE afectada | 32,2% | 31,3% | 0,522 |
| HVI | 61% | 74,7% | 0,052 |
| Valvulopatía | 54,2% | 56,6% | 0,452 |
| HTP | 49,2% | 48,5% | 0,533 |
Cr: creatinina; DM: diabetes mellitus; EPOC: enfermedad pulmonar obstructiva crónica; FA: fibrilación auricular; FE: fracción de eyección; Hb: hemoglobina; HTA: hipertensión arterial; HTP: hipertensión pulmonar; HVI: hipertrofia ventricular izquierda; IMC: índice de masa corporal; IR: insuficiencia renal; Na: sodio; NS: no significativa; NYHA: New York Heart Association; O2: oxigenoterapia domiciliaria; PAS: presión arterial sistólica; UTS: unidad de trabajo social.
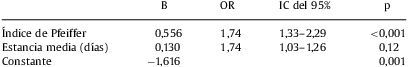
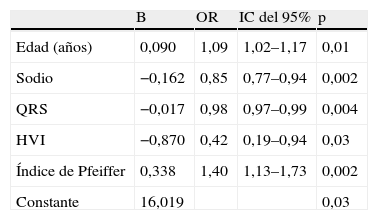
Para el análisis multivariante se consideró como variable dependiente la presencia de deterioro funcional o defunción medida en el momento del alta hospitalaria y a los 3 meses, y como variables independientes las que habían presentado asociación en el análisis univariante. En el modelo final permanecieron como predictoras de deterioro funcional o muerte al alta los días de estancia hospitalaria y el rendimiento cognitivo al ingreso, medido mediante la puntuación en el cuestionario de Pfeiffer (tabla 5); a los 3 meses, las variables relacionadas fueron la edad, la natremia, el tamaño del QRS y la ausencia de HVI, además del rendimiento cognitivo que mantuvo su relación (tabla 6).
Análisis de regresión logística. Deterioro funcional o defunción al alta
| B | OR | IC del 95% | p | |
| Índice de Pfeiffer | 0,556 | 1,74 | 1,33–2,29 | <0,001 |
| Estancia media (días) | 0,130 | 1,74 | 1,03–1,26 | 0,12 |
| Constante | −1,616 | 0,001 |
IC: intervalo de confianza; OR: odds ratio.
R2=0,235.
Análisis de regresión logística. Deterioro funcional o defunción a los 3 meses
| B | OR | IC del 95% | p | |
| Edad (años) | 0,090 | 1,09 | 1,02–1,17 | 0,01 |
| Sodio | −0,162 | 0,85 | 0,77–0,94 | 0,002 |
| QRS | −0,017 | 0,98 | 0,97–0,99 | 0,004 |
| HVI | −0,870 | 0,42 | 0,19–0,94 | 0,03 |
| Índice de Pfeiffer | 0,338 | 1,40 | 1,13–1,73 | 0,002 |
| Constante | 16,019 | 0,03 |
HVI: hipertrofia ventricular izquierda; QRS: intervalo QRS.
R2=0,32.
Los resultados de este estudio muestran que casi la mitad de los pacientes con insuficiencia cardíaca que ingresaron en el servicio de geriatría presentaron deterioro funcional al alta (47,5%). De ellos, 43 (30,3%) no recuperaron su funcionalidad previa a los 3 meses. La mortalidad en el período de seguimiento fue del 9,87% (2,4% durante el ingreso), lo que está en consonancia con lo descrito en la literatura científica4,5.
Estudios previos concluyen que la hospitalización en las personas mayores aumenta el riesgo de deterioro funcional y dependencia27–29. Es de destacar que en este trabajo fue el grupo de mayor edad (85 o más años) el que presentó mayor susceptibilidad a la pérdida funcional, tanto al alta como a los 3 meses (incidencia del 61,3%).
El deterioro cognitivo medido mediante la puntuación de la prueba de Pfeiffer se asoció a un mayor riesgo de deterioro funcional o defunción tanto al alta (OR=1,74) como a los 3 meses (OR=1,40). En la literatura científica se ha observado una asociación entre deterioro cognitivo e insuficiencia cardíaca en mayores de 65 años30, así como una correlación positiva entre la gravedad de ambas. Aunque el deterioro cognitivo o la demencia pueden coincidir en el tiempo con una insuficiencia cardíaca crónica, cada vez existe una mayor evidencia que sugiere que la disminución de la función cardíaca se asocia de forma independiente con deterioro cognitivo en varios dominios31. Una reciente revisión demuestra una tasa de prevalencia de deterioro cognitivo moderado entre el 53 y el 58% de los pacientes con insuficiencia cardíaca congestiva32. La causa y el mecanismo de esta asociación son desconocidos, aunque podría estar en relación con factores de hipoperfusión cerebral, ambientales o variables biológicas determinantes de la aparición del síndrome de fragilidad en el anciano33. Algún estudio muestra una asociación entre la aparición de deterioro cognitivo en la insuficiencia cardíaca y el grado de disfunción del ventrículo izquierdo34,35 y, aunque no se ha aportado el dato en nuestros resultados, en este trabajo no se observó correlación entre estas dos variables.
La disfunción cognitiva es el principal factor de pérdida de las actividades de la vida diaria en pacientes con insuficiencia cardíaca y no estando influido por el sexo, la edad, la comorbilidad o la medicación36,37. Los factores que determinan ese riesgo de discapacidad no están claros, ya que, por ejemplo, una limitación en la capacidad para realizar ejercicio por disnea no predice una dependencia en las actividades de la vida diaria38, aunque el propio deterioro cognitivo podría explicarlo39.
Las personas mayores con baja puntuación en las pruebas cognitivas, aunque no tengan el diagnóstico de demencia, suelen tener una peor salud y mayor probabilidad de resultados adversos que las personas con puntuaciones normales, después de ajustar por variables sociodemográficas y estado de salud30,40. Incluso en personas mayores de 65 años con deterioro cognitivo leve (puntuación en el Mini-Mental entre 24–27 puntos) se ha observado un mayor riesgo de defunción41. A la vista de los resultados de este trabajo, una prueba de cribado de deterioro cognitivo, como una prueba de Pfeiffer patológica en las primeras 24h del ingreso, puede ser un marcador pronóstico de evolución funcional en personas mayores con insuficiencia cardíaca.
Las otras variables que resultaron asociadas, tanto al alta (días de estancia hospitalaria) como a los 3 meses (edad, hiponatremia, tamaño del QRS y ausencia de HVI), ya se han descrito como relacionadas con la mortalidad a los 6 meses y al año13,14,42.
Es conocido que los pacientes con hospitalizaciones más largas tienen una mayor tasa de mortalidad42,43. La HVI es un factor de riesgo independiente de morbilidad y mortalidad cardiovascular en pacientes hipertensos, con insuficiencia cardíaca y con o sin disfunción sistólica44. No obstante, si bien se ha observado una clara asociación entre las enfermedades cardiovasculares y la defunción en personas mayores, no ocurre lo mismo cuando el resultado final es el deterioro funcional, donde los resultados no son claramente significativos45.
La concentración sérica de sodio, además de un indicador indirecto del nivel de estimulación del sistema renina-angiotensina, es un conocido predictor de muerte cardiovascular46. En 48.612 pacientes ingresados por insuficiencia cardíaca en el estudio de Gheorgiade, la hiponatremia al ingreso se asoció a más días de estancia hospitalaria y a mortalidad, y no así a los reingresos47. Además, en el trabajo de Rossi et al48 el tratamiento de la hiponatremia al ingreso en este tipo de sujetos mejora la supervivencia a los 60 días.
Llama la atención la falta de asociación de la fracción de eyección del ventrículo izquierdo y la variable resultado (mortalidad o deterioro funcional). El pronóstico de la insuficiencia cardíaca en el anciano fue estudiado en el Cardiovascular Health Study49. Entre los mayores con insuficiencia cardíaca, la función ventricular izquierda era normal en el 63%, moderadamente baja en el 15% y muy reducida en el 22%. Las tasas de mortalidad en estos grupos fueron, respectivamente, de 87 defunciones/1.000 personas/año en el primer grupo, 115 en el segundo y 154 en el tercero. Existen menos datos sobre el pronóstico de pacientes con insuficiencia cardíaca con fracción de eyección del ventrículo izquierdo preservada. Los datos del Framingham Heart Study, el VHeFT Trial y una encuesta del Cardiovascular Health Study revelaron resultados similares: la disfunción diastólica se asociaba a un mejor pronóstico que la insuficiencia cardíaca con disfunción sistólica (mortalidad anual del 8–9 frente al 15–19%)49–51. Algunos estudios posteriores han mostrado que el pronóstico a largo plazo en pacientes con y sin función del ventrículo izquierdo afectada es el mismo52. En nuestro trabajo, si consideramos como resultado final únicamente la mortalidad, una peor fracción de eyección del ventrículo se asocia a un mayor riesgo de defunción. Por lo tanto, los resultados pueden ser congruentes con la literatura científica en cuanto a la capacidad pronóstica que puede tener la disfunción ventricular en la mortalidad, y quedan por definir en nuevas investigaciones su relación con el deterioro funcional.
Para interpretar de forma adecuada nuestros resultados, debemos tener en cuenta las limitaciones de nuestro trabajo. En primer lugar, puede existir un sesgo en la selección de pacientes, dado que el servicio de urgencias se encuentra en otro hospital (Hospital Universitario Central de Asturias), que dispone de servicio de cardiología. El tiempo de seguimiento puede resultar escaso para valorar adecuadamente la pérdida funcional y los resultados de mortalidad suelen establecerse a partir de los 6 meses o, incluso, del año. Además, definir conjuntamente mortalidad y deterioro funcional como variable de resultado dificulta el establecimiento de comparaciones con otros autores. Debemos tener en cuenta que en la literatura científica se han utilizado diferentes pruebas neuropsicológicas, lo que puede distorsionar la interpretación de los resultados, además de la dificultad para evaluar correctamente el estado cognitivo en personas con insuficiencia cardíaca severa. Por último, no se ha tenido en cuenta la existencia y el grado de enfermedad cerebrovascular previa.
En conclusión, los pacientes que ingresan en un servicio de geriatría por un cuadro de insuficiencia cardíaca presentan un deterioro funcional al alta que, en el 30% de ellos, se mantiene a los 3 meses. Los resultados de este estudio indican que el deterioro cognitivo debería evaluarse en los pacientes mayores que ingresan por insuficiencia cardíaca porque es un factor de riesgo de sucesos adversos.
En la valoración del paciente anciano, en particular en aquellos ingresados por insuficiencia cardíaca, pero también en otros ingresados por cualquier causa médica o quirúrgica, la evaluación tiene que ser integral, englobando también las esferas social y cognitiva que son tan importantes en la evolución del proceso53–56. En población muy anciana, la utilización de variables funcionales frente a las de resultado clásicas (mortalidad, hospitalización, frecuentación de urgencias) podría aportar más claves para optimizar el manejo de los pacientes; el objetivo que debe conseguirse es el tiempo libre de discapacidad57. Realizar una adecuada valoración al ingreso puede ayudarnos a clasificar mejor a los pacientes, seleccionar a individuos susceptibles de deterioro funcional y poder ofrecerles un plan terapéutico individualizado, debido a que el deterioro cognitivo no sólo influye en la calidad de vida, sino también en el pronóstico de la insuficiencia cardíaca. Son necesarios otros estudios con mayor número de pacientes y mayor tiempo de seguimiento, que ahonden en estas cuestiones y nos permitan mejorar los tratamientos.