1
SÍNDROME DEL DOLOR EN EL TROCANTER MAYOR: FACTORES DESENCADENANTES Y/O PREDISPONENTES
T. Clavaguera Poch y R. Valls García
Hospital de Palamós.
Objetivo: Identificar los factores predisponentes y/o causas desencadenantes de pacientes con el síndrome del dolor del trocánter mayor (SDTM). Además se analizan sus características clínicas, las exploraciones complementarias realizadas y la respuesta a los tratamientos recibidos.
Métodos: Estudio descriptivo de 200 pacientes con un SDTM que siguieron controles en nuestro servicio entre enero 2001 y octubre 2002. El diagnóstico de SDTM se basó en los criterios clínicos de Rasmussen y Fano. Se excluyeron a los pacientes con fibromialgia. Se consideró un enfermo restituido cuando permanecía asintomático 6 meses después del tratamiento.
Resultados: De los 200 pacientes 171 (85,5%) fueron mujeres con una edad media de 60,8 años (DE + 13,5). El SDTM fue motivo de primera consulta en 80 casos (40%): 39 (60%) fueron orientados como coxalgia sólo en un caso la sospecha fue de tendinitis trocantérea. En 125 (62,5%) se identificaron unos factores desencadenantes: una lumbalgia (20%) y una gonalgia previas (16,5%) fueron los más frecuentes. Entre los antecedentes del aparato locomotor destacaron 71 discopatías degenerativas (35,5%), 41 escoliosis (20,5%) y 40 gonartrosis (20%), sólo 37 (18,5%) no tenían ninguno. El ritmo del dolor fue mecánico en 105 (52,5%) y 75 (37,5%) referían impotencia funcional. En el momento del diagnóstico 47 (23,5%) presentaron una lumbalgia y 9 (4,5%) una radiculopatía lumbar. La clínica más frecuente fue un dolor exclusivo en la zona trocantérea (48%), en 41 (20,5%) el dolor irradió a la cara lateral del muslo y en 26 (13%) la clínica fue de un síndrome de cadera. En la exploración física la mayoría (74,5%) tenían un dolor exclusivo a la presión del trocánter mayor. Otros hallazgos exploratorios fueron dolor en la abducción contrarresistencia (11%), en un 7% además en la rotación interna y en 5,5% dolor a la movilización en todos los planos. Los tratamientos realizados fueron AINE tópicos (30%), AINE vía oral (55%), infiltraciones locales con corticoides y anestésico (90,5%), fisioterapia (6,5%) y cirugía (0,5%). La media de infiltraciones fue de 1,45 (rango 1-6). 127 (75,6%) se consideraron curados con una media de 3,5 meses (rango 1-28).
Conclusiones: El SDTM es una patología muy frecuente en nuestras consultas. No suele diagnosticarse por el médico generalista. La mayoría tienen un factor predisponente y/o causa desencadenante. Las infiltraciones locales son una buena opción de tratamiento.
2
ANÁLISIS COMPARATIVO DE LA DISCAPACIDAD EN ENFERMOS DE ARTRITIS REUMATOIDE (AR) VERSUS FIBROMIALGIA (FM)
Y. León, E. Minguella, G. Ros, E. Moreno, A. Erra, C. Vidal, P. Barceló y C. Alegre de Miquel
Unitat de Reumatología Vall d'Hebron.
Introducción: Una de las controversias actuales con referencia a la FM es su discapacidad laboral. Un estudio multicéntrico reciente (1) encuentran un porcentaje de invalidez de más del 16% en la FM en comparación con el 2,2% de la población general americana.
Objetivo: En este estudio nos proponemos conocer la frecuencia de enfermos discapacitados en la FM comparándolo con otra enfermedad que ocasiona dolor crónico como es la AR.
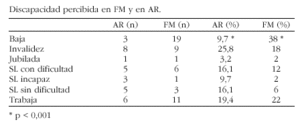
Material y método: Se estudiaron de forma trasversal 81 pacientes, mujeres entre 25 y 65 años, vistas en los últimos 3 meses con los diagnósticos definitivos de FM (n = 50) o AR (n = 31). Mediante encuesta telefónica se les preguntó sobre su actividad laboral y la capacidad percibida para realizarla, clasificándola en los siguientes grupos: 1) de Baja laboral, 2) En Invalidez, 3) Jubilada, 4) Solo trabaja en su casa: con dificultad, 5) Solo trabaja en su casa: no puede, 6) Solo trabaja en su casa: Sin dificultad, 7) Activo.
Resultados: Solo existían diferencias significativas en el grupo de baja laboral, siendo de un 38% de las FM frente un 10% de las AR, p < 0,001. Intentando agrupar los activos tanto en su trabajo como en casa, o aunando las incapacitadas y las jubiladas, tampoco hay otras diferencias estadísticas que la comentada.
Conclusiones: Esta observación verifica que la discapacidad percibida es superior a la objetivada por los medios que poseemos. La discapacidad es muy alta para ambas enfermedades, cerca de una tercera parte. Creemos necesarios métodos más objetivos para poder evaluar la discapacidad en las FM.
3
SUBGRUPOS CLÍNICO-INMUNOLÓGICOS EN EL LUPUS ERITEMATOSO SISTÉMICO. ANÁLISIS DE 600 PACIENTES CON LES
J. Font, M. Ramos Casals, J. Sentis, G. Claver, A. Bove, V. Gil, M. García Carrasco, G. De La Red, R. Cervera y M. Ingelmo
Servicio de Enfermedades Autoinmunes, Hospital Clínic.
Objetivo: Analizar la prevalencia y las características de las manifestaciones clínicas, hematológicas e inmunológicas en una serie amplia de pacientes con LES, con el fin de caracterizar la afectación de los distintos órganos/sistemas.
Pacientes y métodos: Los pacientes fueron visitados en nuestro Servicio de forma consecutiva como ingresados o en régimen ambulatorio desde 1980 hasta 2001. En todos los pacientes se realizó una anamnesis y exploración física dirigidas. Las características clínicas y analíticas de cada paciente se recogieron en un protocolo común.
Resultados: Se estudiaron 533 (89%) mujeres y 67 (11%) hombres (relación mujer:varón, 8:1), con una edad media al inicio del LES de 31 años (rango, 5-84) y en el diagnóstico de LES de 33 años (rango, 6-85). La afectación clínica más frecuente fue la articular, detectada en 498 (83%) pacientes, seguida por la hematológica en 451 (75%), afectación cutánea específica de lupus en 354 (59%) y nefropatía en 203 (34%). Los pacientes incluidos en el protocolo antes de 1991 presentaron una mayor frecuencia de afectación del SNC (27% vs 10%, p < 0,001), afectación trombótica (17% vs 9%, p = 0,003) y alteración en las parámetros hematológicos (85% vs 66%, p < 0,01), así como una menor frecuencia de afectación articular (79% vs 86%, p = 0,038), en comparación con los incluidos en el protocolo después de 1991. De acuerdo a las distintas afectaciones por órganos o sistemas, encontramos las siguientes asociaciones clínico-analíticas: la afectación cutánea específica de LES se asoció con la presencia de anticuerpos antiSm, la nefropatía con anemia hemolítica y niveles elevados de antidsDNA, la afectación del SNC con trombopenia y aCL-IgG, la trombosis con niveles bajos de CH50, presencia de aCL-IgG y anticoagulante lúpico, y la miositis con la presencia de anemia, fenómeno de Raynaud y anticuerpos antiRNP.
Conclusión: En este amplia serie de pacientes con LES controlados en un mismo Centro hemos demostrado la asociación de las diversas afectaciones de órganos/sistemas con manifestaciones hematológicas e inmunológicas, que tienden a agruparse siguiendo patrones específicos de afectación clínica según el órgano afecto. Sin duda, la adecuada valoración de estas manifestaciones clínico-analíticas contribuirá al óptimo manejo diagnóstico y terapéutico de la afectación multisistémica característica del LES.
4
COEXISTENCIA DE INFECCIÓN CRÓNICA POR EL VHC Y ENFERMEDAD AUTOINMUNE SISTÉMICA EN 155 PACIENTES HISPANOAMERICANOS. RESULTADOS DEL ESTUDIO "HISPAMEC"
M. Ramos Casals, J. M. Anaya, F. Medina, J. Font, M. García Carrasco, L. J. Jara y J. Rosas
Servicio de Enfermedades Autoinmunes, Hospital Clínic.
Objetivo: Analizar la coexistencia de enfermedad autoinmune sistémica (EAS) e infección crónica por virus de la hepatitis C (VHC), y describir sus características clínicas e inmunológicas.
Pacientes: Hemos analizado de forma retrospectiva la existencia de infección crónica por VHC en los pacientes con EAS visitados de forma consecutiva desde el año 1994 hasta el 2001 en nuestros servicios.
Resultados: Hemos estudiado un total de 155 pacientes con infección crónica por VHC que cumplían los criterios clasificatorios para las siguientes EAS: síndrome de Sjögren (n = 66), lupus eritematoso sistémico (n = 42), artritis reumatoide -AR- (n = 14), síndrome antifosfolipídico (n = 9), poliarteritis nodosa -PAN- (n = 8), esclerosis sistémica (n = 7), miopatías inflamatorias (n = 2), sarcoidosis (n = 2) y otras (n = 5). En 57 (37%) pacientes, la EAS fue diagnosticada antes de la infección VHC, que se detectó en la mayoría de casos (n = 52) por la existencia de alteración en el perfil hepático. Por otra parte, se diagnosticó una EAS en 98 (63%) pacientes ya conocidos VHC+ , siendo las principales manifestaciones clínicas que llevaron al diagnóstico de la EAS el síndrome seco (n = 35), artritis (n = 23), vasculitis cutánea (n = 17) y trombosis (n = 5). Las principales alteraciones inmunológicas fueron ANA en el 67% de pacientes, crioglobulinemia en 63%, hipocomplementemia en 56%, factor reumatoide el 54%, anticuerpos anti-músculo liso en el 52% y anticuerpos antifosfolipídicos en un 25% de caso.
Conclusión: El VHC es capaz de inducir diversas manifestaciones extrahepáticas que en algunos pacientes pueden presentarse como una EAS "definida". La existencia de síndrome seco, afectación articular, cutánea, renal o neurológica, junto a la positividad de marcadores inmunológicos como ANA, FR y AAF, puede ocasionar el cumplimiento de los criterios clasificatorios de enfermedades autoinmunes como el SS, el LES, la AR o la PAN en pacientes con infección crónica por el VHC.
5
VASCULITIS CRIOGLOBULINÉMICA QUE SIMULA ENFERMEDAD AUTOINMUNE SISTÉMICA EN PACIENTES HISPANOAMERICANOS CON INFECCIÓN POR EL VHC (GRUPO DE ESTUDIO "HISPAMEC")
M. García Carrasco, M. Ramos Casals, J. M. Anaya, L. J. Jara, J. Font, F. Medina y J. Rosas
Servicio de Enfermedades Autoinmunes, Hospital Clínic.
Objetivo: Estudiar la posible simulación de una enfermedad autoinmune sistémica (EAS) en pacientes con crioglobulinemia asociada a la infección crónica por el virus de la hepatitis C (VHC).
Pacientes: Hemos analizado las características clínicas de todos aquellos pacientes con EAS e infección por el VHC visitados en nuestros Servicios entre los años 1994 y 2000. De forma retrospectiva hemos analizado la contribución de las manifestaciones crioglobulinémicas que presentaban dichos pacientes a los criterios clasificatorios de sus respectivas EAS.
Resultados: Hemos identificado un total de 41 pacientes con crioglobulinemia asociada al VHC y una EAS definida (síndrome de Sjögren en 15 pacientes, lupus eritematoso sistémico en 10, poliarteritis nodosa en 4, artritis reumatoide en 3, síndrome antifosfolipídico en 2, miopatía inflamatoria en 2, esclerosis sistémica en 1, arteritis de Horton en 1, polimialgia reumática en 1, púrpura de Henoch-Schönlein en 1 y sarcoidosis en 1). En 15 de estos pacientes las manifestaciones crioglobulinémicas contribuyeron claramente a diagnosticar la EAS, concretamente en 9 de los 10 pacientes con LES (que presentaban un síndrome lupus-like), en los tres pacientes diagnosticados de AR (todos ellos presentaban una artritis no erosiva seropositiva) y en 2 de los 4 pacientes diagnosticados de PAN (debido a la presencia de clínica crioglobulinémica articular, renal, cutánea y neurológica).
Conclusión: La existencia de manifestaciones clínicas e inmunológicas relacionadas con un síndrome crioglobulinémico puede contribuir a realizar un falso diagnóstico de ciertas EAS (LES, AR y PAN) en pacientes VHC. Debe recomendarse una aplicación meticulosa de los criterios clasificatorios de dichas EAS en pacientes con VHC y crioglobulinemia, debido al solapamiento que existe entre la sintomatología crioglobulinémica y dichos criterios.
6
EL SÍNDROME ANTIFOSFOLÍPIDO AUMENTA LA MORTALIDAD EN PACIENTES CON LUPUS ERITEMATOSO SISTÉMICO
G. Ruiz Irastorza, J. Ugalde Espiñeira, M. V. Egurbide Arberas y C. Aguirre Errasti
Servicio de Medicina Interna. Hospital de Cruces. UPV/EHU. Bizkaia.
Las complicaciones trombóticas son una de las principales causas de mortalidad en el lupus eritematoso sistémico (LES). Sin embargo, no se ha establecido con claridad el papel del síndrome antifosfolípido (SAF) en la mortalidad a largo plazo de pacientes con lupus.
Objetivos: Determinar si el SAF aumenta la mortalidad en pacientes con LES.
Métodos: Cohorte prospectiva de 202 pacientes con LES (criterios del ACR). La presencia de SAF se estableció en función de los criterios de Sapporo. Las curvas de supervivencia de los pacientes con y sin SAF, calculadas según el método de Kaplan-Meier, se compararon mediante el log-rank test. El efecto independiente sobre la mortalidad de diversas variables clínicas ("edad al diagnóstico", "sexo", "trombopenia", "nefropatía lúpica", "lupus neuropsiquiátrico no trombótico", "afectación pulmonar", "infección" y "SAF") se estimó mediante el análisis de Cox.
Resultados: 28 pacientes cumplieron los criterios de SAF durante el seguimiento. Todos ellos presentaron algún episodio trombótico. La supervivencia acumulada a los 15 años fue del 90% en los pacientes sin SAF frente al 65% en los pacientes con SAF (p = 0,03). La presencia de nefropatía, la edad al diagnóstico y el SAF fueron las únicas variables asociadas de forma independiente a un incremento de mortalidad.
Conclusiones: El SAF se asocia a un incremento de la mortalidad en el LES.
7
ENFERMEDAD DE BEHÇET: MANIFESTACIONES DIGESTIVAS. ASOCIACIÓN HLA-CLÍNICA ARTICULAR
A. Baixauli Rubio, J. Calvo, C. Campos, Benítez, M. T. Gomis, S. Escrivá, J. M. Huguet, I. Bort, A. Jimeno, J. Bort y A. Herrera
Consorcio Hospital General de Valencia.
Objetivo: Estudiar las manifestaciones que suponen criterio diagnóstico de la enfermedad de Behçet (EB) según el Grupo Internacional para el Estudio de la Enfermedad de Behçet.
Método: Estudio retrospectivo y observacional de los enfermos diagnosticados de EB en los doce últimos años (1990-2002) en el Hospital General de Valencia.
Resultados: De los 27 enfermos con diagnóstico de EB, 16 fueron varones (59%) y 11 mujeres (41%), con una media de inicio de la enfermedad de 33 años (rango: 21-59). El síntoma de debut de la enfermedad fueron las aftas orales en 23 ocasiones (85%), las lesiones genitales lo fueron en 3 (11%) ocasiones y el eritema nodoso fue el síntoma de debut en 1 caso (4%). Las úlceras orales recidivantes aparecieron en todos los casos (100%), mientras que las úlceras genitales recidivantes se encontraron en 24 pacientes (88%). Las lesiones oculares aparecieron en 14 enfermos (52%), mostrando 4 pacientes síntomas de sequedad ocular no filiada (14%), en 6 (22%) ocasiones observamos uveítis anterior, en 4 (15%) casos se observó uveítis posterior y un (4%) caso de conjuntivitis de repetición. Las lesiones cutáneas aparecieron en 18 pacientes (66%), pseudofoliculitis se evidenció en 7 ocasiones (26%), eritema nodoso en 3 casos (26%), acné corticodependiente en 1 ocasión, (4%), pustulosis en una ocasión (4%). La prueba de patergia que sólo se realizó a 12 pacientes fue positiva en siete ocasiones. Encontramos asociación significativa (p < 0,05) entre sacroileitis y HLA-B27; entre HLA- B5 y las artralgias; se encontró relación inversa entre HLA-B5 y los episodios de sinovitis. Entre los enfermos estudiados 8 pacientes (25%) presentaron manifestaciones digestivas, 2 presentaron úlceras ileales, 2 casos de duodenitis, un caso de fisura anal y un caso de colon irritable.
Conclusiones: En nuestra serie la presencia de aftas orales es el síntoma de debut más frecuente en enfermos con EB, seguido de las aftas genitales. La asociación clínica de otras manifestaciones menos frecuentes y que aparecen Posteriormente establecen el diagnóstico de la EB. La presencia de HLA-B5 en los enfermos con EB se asocia a un incremento de los episodios de artralgias y un menor número de episodios de sinovitis. Encontramos asociación entre HLA-B27 y la presencia de sacroileitis descrita ya de forma clásica en otras enfermedades. Debemos destacar que las manifestaciones digestivas son frecuentes en la EB, siendo las manifestaciones inflamatorias intestinales en la EB muy parecidas a la enfermedad de Crohn, de forma que algunos autores, consideran que nos encontramos ante un mismo proceso a nivel intestinal. Es importante el diagnóstico precoz de las manifestaciones digestivas de la EB para prevenir sus complicaciones.
8
EFECTO DE LOS ANTIPALÚDICOS SOBRE EL DESARROLLO DE TROMBOSIS EN PACIENTES CON LUPUS ERITEMATOSO SISTÉMICO
G. Ruiz Irastorza, M. V. Egurbide Arberas, I. Villar Gómez, J. G. Erdozain Castiella y C. Aguirre Errasti
Servicio de Medicina Interna. Hospital de Cruces. UPV/EHU. Bizkaia.
Las trombosis son un importante determinante de morbimortalidad en pacientes con lupus eritematoso sistémico (LES). Estudios previos sugieren un efecto antitrombótico de los antipalúdicos.
Objetivos: Analizar el efecto del tratamiento antipalúdico en la prevención de las trombosis en pacientes con LES.
Métodos: Cohorte prospectiva de 202 pacientes con LES según los criterios del ACR. Se analizaron por separado los segmentos terapéuticos con y sin antipalúdicos de cada paciente. Cada segmento se consideraba finalizado al cambiar de tratamiento, sufrir un episodio trombótico o alcanzar los 10 años. Además, se estratificó a los pacientes según la presencia o no de anticuerpos antifosfolípido (aFL), definidos según los criterios de Sapporo.
Resultados: Se analizaron un total de 1.872 pacientes-año. La supervivencia acumulada libre de trombosis fue del 96% durante los segmentos con antipalúdicos frente al 85% en los segmentos sin tratamiento antipalúdico (p > 0,05). Las supervivencias acumuladas libres de trombosis según la presencia de aFL fueron: 100% (aFL no, antipalúdicos si), 96% (aFL no, antipalúdicos no), 91% (aFL si, antipalúdicos si), 72% (aFL si, antipalúdicos no). Ninguna de las diferencias alcanzó el nivel de significación estadística.
Conclusiones: Aunque nuestros resultados no son definitivos, apuntan a un efecto antitrombótico de los antipalúdicos, más manifiesto en los pacientes con LES y aFL.
9
TRATAMIENTO CON GABAPENTINA DE PACIENTES CON NEUROPATÍAS PERIFÉRICAS
A. Carro Martínez, E. del Valle del Val y A. Carro Martínez
Hospital La Plana, Villareal.
La Gabapentina (GP) es un fármaco antiepiléptico que se ha mostrado eficaz en el tratamiento del dolor y la interferencia del sueño asociado a la neuralgia post-herpética, neuropatía diabética y en las plexopatías asociadas a la radioterapia. El objetivo de este estudio es conocer si GP resulta útil en el tratamiento del dolor de radiculopatías cervicales y lumbares, tanto agudas como crónicas debidas a hernia discal o patología artrósica así como en el Sme de túnel carpiano.
Pacientes y método: Estudio prospectivo abierto de 102 pacientes (44 v, 58 h) diagnosticados de neuropatía periférica en extremidades. Edad 52 ± 6 años. Cada paciente fue visitado basalmente (0), al mes (1) y a los tres meses (3) en una consulta de reumatología. En cada visita se midió el dolor por Escala Visual Análoga (EVA) y se realizó una exploración neurológica. Los diagnósticos se confirmaron mediante radiografías simples de la zona dolorosa, electromiografía, TAC o RNM. El tratamiento consistió en GP 900 mg/d en monoterapia o combinada con Paracetamol hasta 3 g/d y si no resultaba suficiente la analgesia podía añadirse Celecoxib 200 mg/d. En las visitas 1 y 3 la dosis GP podía modificarse según respuesta clínica del paciente. Se preguntó sobre la aparición de efectos adversos atribuidos a la GP en cada visita. Los pacientes manifestaron el grado de satisfacción del tratamiento recibido.
Resultados: 97 pacientes completaron el estudio a los tres meses. Las patologías estudiadas fueron Sme Túnel Carpo 30 p (29%), Radiculopatía Cervical 2 p (1%) y Radiculopatía de extremidades inferiores 69 p (70%). Hubo un cambio de la puntuación media del dolor EVA al mes y a los tres meses. (EVA 0 = 8,2. EVA 1 = 6,4. EVA 3 = 5,4 p < 0,0001).
70 pacientes (68%) continuaban tomando GP al tercer mes. La GP se utilizó en monoterapia en 43 pacientes durante el estudio. En la visita 1 el Paracetamol lo tomaban 40 pacientes (39%) frente a 31 pacientes (30%) en la visita 3. Los efectos más frecuentes en la visita 1 fueron: nauseas en 11 pacientes (10%), vómitos en 3 pacientes (2%), somnolencia en 25 pacientes (24%) y mareo en 19 pacientes (18%). Hubo una tolerancia a los mismos a lo largo del estudio, excepto para la somnolencia (12%) a los tres meses. No se registró ningún efecto grave. Se modificó la dosis de GP en 11 pacientes en la visita 1 y en la visita 3 en 3 pacientes. El 74% de los pacientes que completaron el estudio refirió encontrarse mejor con el tratamiento de GP sólo o combinado con Paracetamol y Celecoxib.
Conclusión: La Gabapentina es un fármaco útil en el tratamiento del dolor neuropático periférico tanto en monoterapia como en combinación con analgésicos de uso habitual en la práctica clínica.
10
TRATAMIENTO CON GABAPENTINA EN PACIENTES CON FIBROMIALGIA
A. Carro Martínez, V. Vila Fayos y E. del Valle del Val
Hospital La Plana.
La fibromialgia es una patología frecuente en la que los intentos terapéuticos fracasan repetidamente causando frustración al paciente y al médico que le asiste. Dado que la Gabapentina (GP) aumenta el umbral del dolor y estimula la neurotransmisión de la serotonina mejorando el estado de ánimo y la calidad de vida de los pacientes, se cree justificado ensayar el tratamiento con GP en una serie de pacientes con fibromialgia y valorar si resulta útil en el tratamiento del dolor.
Pacientes y método: Estudio prospectivo abierto de 66 mujeres diagnosticadas de fibromialgia en una consulta de reumatología según criterios ACR. Edad: 54,3 ± 8,4 (27-72 años). Se realizó una visita basal (0), al mes (1) y a los tres meses (visita 3). Se midió el dolor según Escala Visual Análoga (EVA) y se preguntó por los síntomas asociados a la enfermedad (cefalea, colon irritable, hormigueos y tumefacción subjetiva de manos), en cada visita.
El tratamiento basal consistió en GP 300 mg/ 8 h y Paracetamol hasta 3g/ día. La GP pudo ajustarse en visitas posteriores según respuesta clínica o aparición de efectos secundarios. Se recogieron los efectos adversos atribuidos a la GP en cada visita. Al final del estudio las pacientes manifestaron el grado de satisfacción del tratamiento.
Resultados: Completaron el estudio 55 pacientes. Hubo un cambio significativo en la puntuación media del dolor según EVA al mes y a los tres meses (EVA 0 = 8,4 EVA1 = 7,1 EVA3 = 6) p < 0,001. A pesar de que en la visita 3 los síntomas asociados fueron menos frecuentes, no hubo significación estadística. Los efectos adversos más frecuentes fueron: 10 sufrieron náuseas (15%), 7 vómitos (10%), 16 somnolencia (24%) y 9 mareo (13%) en la visita 1, efectos que prácticamente desaparecieron en la visita 3; a excepción de la somnolencia que se mantuvo en 14 pacientes (21%). La dosis inicial de GP 900 mg/d se aumentó en el primer mes en 16 pacientes, no modificándose en la visita 3. Aunque el consumo de paracetamol fue menor en la visita 3, no hubo significación estadística. De las 46 pacientes (69%) que seguían tomando GP en la visita 3, manifestaron mejoría un 74%.
Conclusión: Dado que el médico se encuentra muy limitado a la hora de tratar pacientes con fibromialgia por la escasez de medicamentos que resultan efectivos, se puede considerar la Gabapentina un fármaco útil y de fácil manejo en el alivio del dolor de estos pacientes.
11
ARTRITIS AGUDA NO TRAUMÁTICA EN URGENCIAS
C. Tornero Ramos, C. Lope Mateo, R. Hortelano del Castillo, J.D.D. González Caballero, M. Vargas Garcia y B. García Villanueva
Hospital J.M. Morales Meseguer, Murcia.
Objetivo: Estudiar las características de la artritis aguda no traumática en Urgencias y su diagnóstico final en reumatología.
Pacientes y métodos: Se revisaron 120 pacientes que acudieron a urgencias por dolor y/o inflamación aguda articular no traumática durante 5 meses, estudiando en ellos: edad, sexo, articulación afectada, hallazgos radiológicos, artrocentesis, estudio del líquido sinovial, diagnóstico al alta, tratamiento, destino del enfermo y diagnóstico en reumatología. Se realizo estadística descriptiva.
Resultados: La edad media fue de 56,8 ± 16,41 años, siendo 51,66% hombres y el resto (48,33%) mujeres, con problemas en: rodilla (52,34%), manos (16,40%), pies (14,06%), tobillos (10,93%), caderas (2,34%), hombros (2,34%) y codo (1,56%). Al 44,96% no se le realizo radiología de urgencias, al resto (55,04%) si, siendo la mayoría normales (19,37%). Los hallazgos radiológicos fueron: artrosis (25,58%), condrocalcinosis (3,87%), osteopenia (3,10%), signos de derrame (2,32%) y calcificación de partes blandas (0,77%). No se le realizo artrocentesis al 66,12%, al resto si (33,88%) obteniendo líquido inflamatorio (17,74%), mecánico (8,06%), hemático (3,22%) y séptico (1,61%). Se apreciaron cristales en el 3,22%. Los diagnósticos en urgencias fueron: monoartritis (36,84%), artrosis (26,97%), artropatía microcristalina (18,42%), hidrartros (7,23%), poliartritis (3,94%), oligoartritis (2,63%), hombro doloroso (1,31%), artritis séptica (1,31%) y quiste de Baker (1,31%), indicándoles tratamiento con: AINEs (49,75%), paracetamol (22,92%), colchicina (9,75%), vendaje (6,34%), antiácidos (5,36%), infiltraciones (3,90%), antibióticos (1,46%) y corticoides (0,48%). El destino de los enfermos fue: centro de salud (65%), reumatología (31,66%), ingreso (1,66%) y no constaba en el 1,66%. Los diagnóstico finales de los enfermos remitidos a reumatología fueron: artropatía microcristalina (10,4%), artrosis (7,2%), artritis no filiada (4,8%), enfermedad de Still (1,6%), artropatía seronegativa (1,6%), Sjögren (0,8%), bursitis (0,8%), artritis reumatoide (0,8%) y artritis paraneoplásica (0,8%). El 7,2% de pacientes todavía esta pendiente de exploraciones en reumatología.
Conclusiones:1) La artritis aguda no traumática es frecuente en urgencias, sobre todo en hombres y 2ª a artropatía microcristalina, siendo las exploraciones diagnósticas más útiles la artrocentesis y el estudio del líquido sinovial. 2) La radiología simple tiene poca relevancia en estos problemas agudos. 3) El presente estudio refleja la importancia de poder derivar a los enfermos con artritis aguda no traumática desde urgencias a reumatología.
12
ARTROPATÍA OCRONÓTICA
A. Willisch Domínguez, L. Fernández Domínguez, M. Rodríguez Gómez, J. Reguart Aransay, M.J. López Cortiñas y J.A. Bello Giz
Complejo Hospitalario de Ourense.
Introducción: La alcaptonuria es un trastorno del metabolismo de la tirosina y fenilalanina, de transmisión autosomica recesiva. Se caracteriza por un déficit de enzima oxidasa del ácido homogentisico que da lugar a su eliminación excesiva por orina y acumulación de pigmentos derivados del mismo en tejido conectivo (piel, escleróticas, pabellones auriculares, traquea, válvulas cardiacas y cartílago articular).
Caso clínico: paciente varón con historia, de años de evolución, de raquialgias 3 segmentos vertebrales y gonalgia bilateral con derrames articulares recidivantes. Exploración física: Pérdida de lordosis lumbar fisiológica. Disminución global de la movilidad del raquis en sus 3 segmentos. Schober: 1 cm. Pigmentación ocre conjuntivas, pabellonea auriculares y pulpejos dedos manos. Soplo pansistólico II-III/VI.
Pruebas complementarias: Oscurecimiento orina a alcalinización. Elevación de ácido homogentísico en suero y presencia elevada en orina. Cristales pirofosfato cálcico en líquido sinovial. Calcificaciones discales múltiples. Irregularidad de sacroiliacas. Calcificación válvula mitral. Haces colágenos degenerados y teñidos de color ocre en histología.
Exponemos un nuevo caso de ocronosis: Primero por su rareza: un caso cada 200.000 habitantes. Segundo por su reconocimiento tardío, que puede ocasionar diagnósticos y tratamientos erróneos como sucedió en nuestro caso.
13
ESTUDIO DE ASOCIACIÓN DE LA REGIÓN GENÓMICA DE LA CRH Y LA ARTRITIS REUMATOIDE EN FAMILIAS ESPAÑOLAS
A. Julià, D. Gallardo, P. Barceló, F. Vidal, J.J. de Agustín y S. Marsal
Unitat de Reumatología, Hospital Vall d'Hebron, Barcelona.
Objetivos: La Artritis Reumatoide es una enfermedad compleja cuyo componente genético de susceptibilidad es aún poco conocido. A pesar de la existencia de numerosos estudios que avalan el papel de la región HLA, la mayor parte de la influencia genética está aún por determinar. En este sentido, las otras regiones genómicas estudiadas hasta el momento no han podido ser asociadas a la enfermedad de forma consistente. Recientemente, se ha demostrado en familias inglesas la asociación entre la AR y el haplotipo CRHRA1*10; CRHRA2*14 de dos marcadores tipo microsatélite fuertemente ligados al gen de la CRH (CRHRA1 y CRHRA2). El principal objetivo de este estudio es proporcionar un test independiente de esta asociación en población española y, de forma complementaria, investigar las características genéticas de ambos marcadores en la población general.
Métodos: Se genotiparon ambos marcadores en un total de 121 familias AR tipo simplex así como en 101 donantes de sangre sanos procedentes de la población general. Se desarrolló una PCR multiplex con primers marcados con fluorocromo de forma que ambos marcadores pudieran ser analizados simultáneamente mediante electroforesis capilar. Para determinar la asociación de cada marcador por separado y de su combinación haplotípica se utilizó el método estadístico del Transmission-Disequilibrium Test (TDT).
Resultados: En el estudio de los microsatélites CRHRA1 y CRHRA2 en la población general se observa la existencia de asociación alélica entre ambos marcadores así como la presencia de equilibrio de Hardy-Weinberg. Al realizar el estudio de asociación con el TDT las dos únicas asociaciones positivas que se observan (alelos CRHRA1*14 y CRHRA*15) no mantienen la significación cuando se aplica la corrección estadística para tests múltiples.
Sorprendentemente, el haplotipo asociado con la AR en la población inglesa (CRHRA1*10; CRHRA2*14) se transmite a los hijos afectos menos de lo esperado, indicando por tanto que dicho haplotipo sería protector en nuestra población aunque no se observó significación estadística.
Conclusión: Nuestros resultados sugieren que no existe asociación entre la región genómica de la CRH y la AR en población española. Para determinar el papel real de esta región en la susceptibilidad a la AR es necesario realizar más estudios de asociación en otras poblaciones europeas.
14
NUESTRA EXPERIENCIA CON INFLIXIMAB: ANÁLISIS DE LA EFICACIA Y LOS EFECTOS SECUNDARIOS
A. Urruticoechea Arana, F.J. Manero Ruiz, A. Pecondon Español, F. Jiménez Zorzo, M. Medrano San Ildefonso, C. Beltrán Audera y E. Giménez Úbeda
Hospital Universitario Miguel Servet de Zaragoza
Objetivos: Evaluar la eficacia terapéutica y analizar los efectos secundarios de infliximab en la artritis reumatoide y las espondiloartropatías.
55 pacientes con diferentes enfermedades reumáticas han sido tratados por la Unidad de Terapias biológicas y Parenterales en el Hospital de Día de este Centro. Inicialmente las terapias biológicas (TB) fueron utilizadas en la artritis reumatoide, pero su eficacia en otros procesos como las espondiloartropatías, vasculitis, etc. han hecho que constantemente se amplíen sus indicaciones. La disminución en la progresión de la enfermedad y la mejora de la calidad de vida del paciente, son los aspectos clínicos más relevantes.
Métodos: De los 55 pacientes con terapia biológica se estudian los que llevan tratamiento con infliximab. Son incluidos 36 pacientes con artritis reumatoide (AR), 6 con artritis psoriásica periférica (Aps) y 2 con espondiloartritis anquilosante (EA). Todos los pacientes tienen enfermedad moderada o grave y no han respondido a un mínimo de dos FAME sólos o en combinación (protocolo de la SER modificado), preferentemente metotrexate (MTX), sulfasalazyna ó leflunomida (LF). En el caso de EA, han utilizado dosis plenas de AINE. Se administra una dosis de infliximab de 3 a 5 mg/kg de peso asociado a MTX, azatioprina ó LF según protocolo habitual, a las 0, 2, 6 y cada 8 semanas. Según la respuesta se ajusta la dosis y el tiempo de infusión de infliximab.
Se recogen los datos clínicos: NAD (nº de articulaciones dolorosas), NAT (nº de articulaciones tumefactas), EAV del dolor, global y médico, DAS 28 y HAQ para la AR y la Aps. El BASDAI, BASFI Y BASMI en la EA. En 10 pacientes se aplica el cuestionario SF- 36 de valoración de la calidad de vida. Los datos analíticos recogidos fueron: VSG, PCR factor reumatoide y ANA
Resultados: 13 hombres y 31 mujeres en tratamiento con infliximab: 36 AR (7:29), 6 Aps (5:1) y 2 EA (1:1). Una edad media de 47 ± 10 años. Tiempo medio de evolución de la enfermedad de 12,2 años. Se observa en la mayoría de los pacientes una mejoría clínica y biológica con las primeras dosis del tratamiento. El DAS28 se reduce un mínimo de 1,2 puntos del inicial y el HAQ en 0,25 puntos quedando por debajo de 1,5. Han aparecido diversos acontecimientos adversos, entre los que destacan: seis infecciones (2 TBC), tres urticarias, una elevación de GPT y GOT, un infarto de miocardio, una reagudización de la poliartritis. El tratamiento se ha suspendido en 13 pacientes, bien por ineficacia, efectos adversos o por voluntad propia del paciente.
Conclusión: En nuestra experiencia la terapeútica con infliximab en pacientes con AR y espondiloartropatías inflamatorias persistentemente activas y refractarias, proporciona una ganancia clínica y biológica de la enfermedad.
15
PROTOCOLO DE PROFILAXIS DE LA TUBERCULOSIS EN PACIENTES CON TRATAMIENTO ANTI-TNF ALFA
L. Guahnon, A. Erra, E. Moreno, C. Tomás, F. Casellas, C. Pigrau, R. Vidal, P. Barceló y S. Marsal
Hospital General i Universitari Vall d'Hebron, Barcelona.
Objetivo: El TNF alfa está implicado en la patogénesis de las artropatías inflamatorias y en la respuesta inmune contra las infecciones. El objetivo de este estudio es presentar el protocolo que se utiliza en nuestro centro para valorar la necesidad de recibir profilaxis para la TBC en pacientes que van a iniciar terapia anti-TNF alfa.
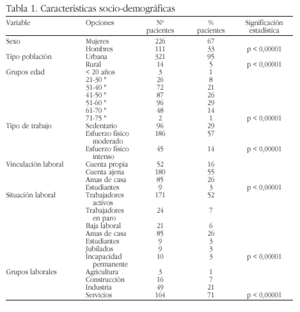
Métodos: En este estudio se incluyen 100 pacientes que reciben tratamiento con anti-TNF alfa (71 AR, 14 espondiloartropatías, 12 APs, 3 AII). Se aplico el protocolo standard (que incluye una RX de tórax y un PPD) a los primeros 66 pacientes. Sin embargo 2 pacientes con un PPD (-) desarrollaron una TBC. Por ese motivo diseñamos este nuevo protocolo: antes de iniciar el tratamiento anti-TNF alfa se realiza una radiografía de tórax, un PPD y las pruebas de inmunidad retardada (PIR) que incluyen la varidasa, la candidina y la tricofitina (ver tabla 1a).
En aquellos pacientes que requieren profilaxis, se aconseja iniciar el tratamiento anti-TNF alfa a las 4 semanas de haber iniciado la profilaxis. Esta se realiza con isoniacida 300 mg/día y rifampicina 600 mg/día durante 3 meses.
*Se descartará la presencia de TBC activa: se realizará un TAC torácico y se cursarán 3 BK en esputo (espontáneo o inducido). Si no es posible obtener una muestra de esputo, se realizará un aspirado gástrico o una broncoscopía si es preciso. Se debe esperar el resultado del cultivo (Lowestein Jensen) antes de empezar el tratamiento anti- TNF alfa.
Resultados: Hasta el momento 44 pacientes han completado el protocolo. El 43% han recibido profilaxis. La inclusión de las PIR en el protocolo produjo un incremento del 11% en el número de pacientes que recibieron profilaxis.
Conclusiones: La utilización del protocolo de profilaxis para la TBC antes de iniciar terapia anti-TNF alfa es absolutamente necesaria. Presentamos el protocolo que utilizamos en nuestro centro que incluye una radiografía de tórax, un PPD y las PIR. Las PIR permiten una mejor valoración del estado inmunitario del paciente. Desde la utilización de este protocolo, se ha incrementado el número de pacientes que reciben profilaxis y ninguno de ellos ha desarrollado una TBC.
16
EFICACIA Y SEGURIDAD DE LAS TERAPIAS ANTI-TNF EN PACIENTES CON ARTRITIS REUMATOIDE EN LA PRÁCTICA CLÍNICA: TRES AÑOS DE EXPERIENCIA
E. Moreno, A. Erra, L. Guahnon, C. Tomas, C. Alegre, C. Arnal, P. Barceló y S. Marsal
Unitat de Reumatología. Hospital General i Universitari Vall d'Hebron, Barcelona.
Introducción: La eficacia clínica de las terapias anti TNF alfa ha sido demostrada en varios estudios clínicos. Sin embargo, consideramos que es importante conocer experiencias locales para analizar el beneficio clínico real de estas terapias. El objetivo de este estudio es evaluar la eficacia y seguridad de las terapias anti TNF alfa en nuestros pacientes con AR.
Métodos: Incluímos 72 pacientes con AR activa a pesar de recibir tratamiento con metotrexate: 53 pacientes recibieron infliximab (I) (asociado a metotrexate) y 19 Etanercept (E) (en 3 casos asociado a metotrexate). La respuesta al tratamiento fue evaluada de acuerdo con los criterios de respuesta ACR. El seguimiento máximo fue de 156 semanas (n = 2) y el mínimo fue de 2 semanas (n = 5).
Resultados: Las características demográficas de nuestros pacientes fueron: media de la edad 50 años (32-77), sexo (F/M) 65/7, duración de la enfermedad 17 años (1-31), factor reumatoide positivo en el 74% de los pacientes. Los datos de eficacia se enseñan en la tabla 1. No se encontraron diferencias entre el HAQ y la VSG basal y a las 102 semanas. Sin embargo, si se seleccionan pacientes con un HAQ < 1,5 o una VSG > 30 (media 50) al inicio del tratamiento, se puede observar una diferencia significativa a las 102 semanas (HAQ 0,6 y VSG 32). Seguridad: 22 (31%) de los pacientes suspendieron el tratamiento: 1 TBC (I), 1 lupus cutáneo (E), 3 reacciones a la infusión, 1 herpes Zoster y candidiasis mucocutánea, 4 pérdida de la eficacia, 6 ineficacia, 1 leucopenia, 1 neoplasia de mama, 1 angioedema y 3 abandonos. Sólo en 9 pacientes se observó una reacción a la infusión. Los efectos adversos más frecuentes fueron: 46 infecciones del tracto respiratorio alto, 16 bronquitis agudas, 20 lesiones cutáneas y 9 leucopenias. Se diagnosticaron 2 procesos cardiovasculares (1 insuficiencia cardíaca y 1 IAM) y una paciente con TBC miliar que falleció. En comparación con nuestros resultados iniciales publicados en un grupo de 51 pacientes con AR a las 62 semanas los valores medios de los parámetros incluidos en la respuesta ACR tienden a disminuir a medida que se tratan más pacientes. Además, el porcentaje de pacientes que logran una respuesta ACR20 se ha incrementado [74% (n = 72) vs 62% (n = 51)].
Conclusiones: La terapia anti TNF alfa es clínicamente eficaz especialmente en los tres primeros meses de su administración, y esta eficacia se mantiene a lo largo del tratamiento. Las reacciones a la infusión de infliximab son leves e infrecuentes. A medida que aumenta la experiencia en el tratamiento de la AR con terapias anti TNF alfa, se puede observar una tendencia a incluir pacientes con enfermedad más leve, y en relación a esto, el número de los pacientes respondedores tiende a incrementarse.
17
FACTORES MEDIOAMBIENTALES Y FIBROMIALGIA (FM): PREVALENCIA DE LA FM Y ARTRITIS REUMATOIDE (AR) Y ANTENAS DE TELEFONÍA MÓVIL
E. Moreno, A. Erra, Y. León, S. Valero, C. Vidal, P. Barceló y C. Alegre De Miquel
Unitat de Reumatología, Hospital Vall d'Hebron, Barcelona.
Introducción: La etiología de la FM no está definida invocándose factores de múltiple naturaleza: musculares, mecanismos de transmisión del dolor, psicológicos, neuroendocrinos y otros. Algunas alteraciones medioambientales se manifiestan con síntomas parecidos a la FM como pueden ser: Cansancio, cefaleas, vértigos, alteración de la memoria y del sueño.
Objetivo: Intentamos verificar si hay diferencias en la prevalencia en los diferentes distritos de Barcelona.
Material y Métodos: Se analizó la base de datos de los pacientes que están diagnosticados de FM y su distribución por distritos. Posteriormente hicimos lo mismo con la AR para ver si la prevalencia de ambas enfermedades era similar. Posteriormente comparamos la prevalencia de ambas enfermedades con la concentración de antenas de telefonía móvil.
Resultados: Se estudiaron 1.264 pacientes con el diagnóstico de FM y 1.363 con el de AR. De estos 717 FMs y 466 AR pertenecían al área urbana de Barcelona. La distribución por los 44 distritos postales fue demasiado pequeño para ser significativos, por barrios existen diferencias en 5 de los 10.
En la curva de regresión lineal no existen relación entre el número de antenas y el número de pacientes con FM
Conclusiones: Existen diferencias en la prevalencia de la FM en los diversos barrios de la Ciudad, por lo que podríamos suponer que hay ciertas modificaciones medioambientales (económicas, sociales, culturales, etc.) en la población estudiada. No parece que las antenas de telefonía móvil tengan relación con la frecuencia de FM pero el número de distritos es relativamente escaso. Para verificar su relación sería conveniente diversificar con mayor precisión la ubicación de los pacientes como analizar otros parámetros como podrían ser la localización exacta de la antena, la orientación y la potencia.
18
INFARTOS ÓSEOS ASINTOMÁTICOS
R. Figuls Poch, M. Riera Soler y M. Casademont Vilaseca
Hospital Dos de Maig, Barcelona.
Objetivo: Ponderar el excepcional valor de la RNM para acceder al diagnóstico de Infartos Óseos asintomáticos y radiológicamente mudos.
Métodos: Ante la inesperada presencia de Infartos Óseos, solo revelados por RNM, sin clínica ni radiología que los sugiriera, procedimos a estudiar otras articulaciones asintomáticas mediante radiología convencional, RNM y gammagrafía.
Resultados: A una paciente, que acudió a la consulta por dolor en rodilla izquierda, -de tipo mecánico, con discreto malestar al caminar, con maniobras de sufrimiento meniscal positivas para el menisco interno, sin antecedentes relevantes y con un examen radiológico aparentemente normal-, se le solicitó RNM para obtener imágenes meniscales. La prueba reveló, aparte de una discreta patología en uno de estos cartílagos, varias importantes formaciones anfractuosas en ambas zonas metafiso-epifisarias: a) En los cortes frontales pueden apreciarse grandes espacios desmineralizados, con bordes mal definidos en los segmentos que limitan con el hueso esponjoso, y bien perfilados a nivel de las placas subcondrales. Estas áreas ocupan prácticamente los macizos de la meseta tibial y ambos cóndilos. En su seno se observan caóticas líneas de irregular densidad junto a imágenes nucleares densas e irregulares con aspecto de secuestros. b) En las proyecciones laterales, se confirma la anfractuosidad de las cavitaciones y la heterogénea densidad de las señales que conforman la masa patológica, probablemente formada por un conglomerado amorfo de tejidos necrosados con desvitalizadas trabéculas y serrín óseo. c) Analizando de nuevo minuciosamente las primeras radiografías, parece que podríamos identificar muy discretas irregularidades en la disposición trabecular de las metáfisis femorales, mayormente en la rodilla derecha, pero sin imágenes de condensación. d) La gammagrafía ósea mostró discretas y dispersas zonas de hiper e hipocaptación en los espacios metafisarios de las dos rodillas totalmente inespecíficas. Sorprendidos ante estos hallazgos procedimos a estudiar otras articulaciones mediante RNM y hallamos lesiones prácticamente idénticas en la rodilla derecha y mucho más discretas en ambas cabezas femorales.
Discusión: Creemos que del estudio de este caso podemos subrayar cuatro circunstancias dignas de mención: a) La RNM nos ha mostrador lesiones óses inesperadas y muy importantes. b) Estas lesiones no habian sido reveladas por la radiología convencional. c) No hemos conseguido obtener antecedentes que nos permitan sospechar su génesis. d) Ni la sintomatología actual ni pretérita sugiere su existencia.
Comentarios: Ni el interrogatorio ni las radiografías nos facilitaron el diagnóstico de Infartos Óseos, solo la fortuita RNM de una rodilla, discretamente dolorosa, nos condujo a él y a solicitar la exploración de otras articulaciones, también asintomáticas, que han resultado estar afectadas por el mismo proceso al no disponer de antecedentes significativos no podemos proponer, de momento, otro diagnóstico que el de Infartos Óseos idiopáticos. Pensamos que la falta de sintomatología clínica puede atribuirse a la indemnidad de los compartimentos articulares. El proceso necrobiótico no ha llegado a ellos, dada la mudez clínico-radiológia de este caso no es irrazonable pensar que pueden pasar inadvertidos otros que no disponen de exploraciones con técnicas de alta resolución.
19
OSTEOPROTEGERINA (OPG) SÉRICA EN LA OSTEOPOROSIS DEL VARÓN. RELACIÓN CON LOS ESTRÓGENOS SERICOS Y CON LA FUNCIÓN GONADAL
P. Peris, N. Guañabens, L. Álvarez, M. Martínez De Osaba, A. Monegal, I. Ros, B. Cerdà, I. Vázquez, F. Pons y J. Muñoz Gómez
Servicio de Reumatología. Hospital Clínic, Barcelona.
La reciente identificación de varios miembros de la familia del TNF (OPG/RANKL/RANK) ha permitido conocer las bases moleculares de la regulación del remodelado óseo. Estudiar la relación entre estos mediadores locales y factores sistémicos como las hormonas sexuales, permitirá mejorar el conocimiento de los mecanismos reguladores del remodelado óseo.
Objetivo: Analizar la concentración sérica de OPG en varones con osteoporosis establecida, así como su relación con los valores de estrógenos séricos y con la función gonadal.
Metodología: Se incluyeron 34 varones con fracturas osteoporóticas (vertebrales y/o periféricas), con una edad media de 62,15 ± 16 años (30-88). A todos los pacientes se les realizó una densitometría ósea en columna lumbar y fémur (equipo Lunar-DPX) y se les determinó en suero: OPG, 17B estradiol (E), 17B estradiol ultrasensible (Eu) testosterona total (Tt), testosterona libre (Tl), proteína transportadora (SHBG), LH y FSH. Ningún paciente tenía antecedentes de enfermedades o tratamientos previos relacionados con el desarrollo de osteoporosis. La analítica básica (hemograma, función renal y hepática, ionograma y proteínograma era normal en todos los pacientes). Los resultados se compararon con los de un grupo control de 32 varones sanos de edad similar (media: 54,7 ± 14 años, 33-79).
Resultados: Los pacientes con osteoporosis tenían valores superiores de OPG comparado con el grupo control (4,9 ± 1,9 vs 2,8 ± 0,6 pM/L, p < 0,0001). No se observaron diferencias significativas en los valores de E, Eu, Tt, Tl, SHBG, LH y FSH entre pacientes y controles, aunque los pacientes osteoporóticos tenían una tendencia a presentar una Tl más baja (42,5 ± 16% vs 52,9 ± 19%, p = 0,053). Ningún paciente presentó valores de Eu por debajo del límite inferior de la normalidad (20 pg/ml). La edad se correlacionó significativamente y de forma positiva con la concentración sérica de OPG, E, LH, FSH y SHBG, y negativa con la T y la Tl. Se observó una correlación negativa entre la OPG sérica y la concentración de T y Tl (T:r = -0,46, p = 0,01, TL: r = -0,4,4, p = 0,02) y positiva con la FSH (r = 0,58, p = 0,001). No se observó ninguna correlación entre E y Eu, ni entre el Eu con el resto de parámetros analizados.
Conclusión: Los pacientes con osteoporosis del varón analizados en este estudio no presentan una disminución de la concentración sérica de estrógenos. La osteoprotegerina sérica está aumentada en este proceso; la relación de esta proteína con la edad y con la función gonadal sugieren una respuesta compensatoria en la inhibición de la actividad osteoclástica.
20
ESTUDIO COMPARATIVO DE LA VARIACIÓN DE LOS MARCADORES ÓSEOS TRAS TRATAMIENTO CON TILUDRONATO Y RISEDRONATO EN LA ENFERMEDAD DE PAGET
N. Guañabens, L. Álvarez, D. Cerdà, S. Vidal, A. Monegal, P. Peris, I. Ros, A. Ballesta, F. Pons y J. Muñoz Gómez
Servicio de Reumatología. Unidad de Patología Metabólica Ósea. Hospital Clínic, Barcelona.
Objetivo: Comparar la evolución en la actividad de la enfermedad, analizada mediante marcadores bioquímicos del recambio óseo y gammagrafía ósea cuantificada, tras el tratamiento con dos bisfosfonatos, tiludronato y risedronato, en la enfermedad ósea de Paget (EOP).
Métodos: A 33 pacientes con EOP (64 ± 1,9 años) se les administró 400 mg de tiludronato (TLD) (3m) y a 20 pacientes con EOP (65 ± 2,5 años) 30 mg de risedronato (RSD) (2m). A todos ellos se les determinó antes de iniciar el tratamiento, y a 1, 6 y 12 meses de su finalización, fosfatasas alcalinas total (FAT) y ósea (FAO) y propéptido aminoterminal del procolágeno 1 (PINP) en suero y la excreción urinaria de hidroxiprolina (HIP) y telopéptido aminoterminal del colágeno tipo 1 (NTX). Basalmente y a los 6 meses de finalizado el tratamiento, se realizó una gammagrafía ósea cuantificada calculándose el índice de actividad gammagráfico (IAG). Se analizó la evolución de los valores y el porcentaje de variación de los marcadores y del IAG tras el tratamiento.
Resultados: No existían diferencias en los valores basales de los marcadores bioquímicos, ni en el IAG, entre los pacientes tratados con TLD y los tratados con RSD. En la tabla se muestran los porcentajes de variación (V) al 1, 6 y 12 meses tras tratamiento.
Conclusiones: El tratamiento con tiludronato y risedronato a las dosis utilizadas en este estudio, disminuyen la actividad de la enfermedad de forma similar, tanto a corto como a largo plazo.
21
FRECUENCIA DE OSTEOPOROSIS Y CARACTERÍSTICAS DEL REMODELADO ÓSEO EN LA MASTOCITOSIS
A. Monegal, I. López, P. Iranzo, N. Guañabens, L. Álvarez, S. Vidal, P. Peris, I. Ros, D. Cerdà y J. Muñoz Gómez
Servicios de Reumatología y Dermatología. Unidad de Patología Metabólica Ósea. Hospital Clínic, Barcelona.
La mastocitosis es una enfermedad caracterizada por un aumento y acumulación de mastocitos en uno o más órganos. Esta enfermedad se ha relacionado con el desarrollo de una osteoporosis de patogenia no totalmente aclarada, en la que han sido implicados diversos factores como la histamina, heparina, proteasas y citocinas producidas por los mastocitos.
Objetivo: Analizar la prevalencia de patología metabólica ósea y las características del remodelado en los pacientes con mastocitosis.
Pacientes y métodos: Se incluyeron 13 pacientes (10 hombres y 3 mujeres premenopáusicas) con mastocitosis confirmada por biopsia cutánea, controlados en el Servicio de Dermatología. Edad 42,5 ± 9,6 (rango 25-56) años. A todos los pacientes se les realizó una densitometría (DEXA) de columna lumbar y fémur y se les determinaron los valores en sangre de fosfatasa alcalina total (FAT) y ósea (FAO), fosfatasa ácida resistente al tartrato (FART) y propéptido aminoterminal del procolágeno I (PINP); y en orina de telopéptidos carboxi y amino terminal del colágeno I (b-CTX y NTx) e hidroxiprolina (HP). Los resultados de los marcadores del remodelado óseo se compararon con los obtenidos en 13 voluntarios sanos pareados por edad y sexo. Todos los sujetos incluidos en el estudio (pacientes y controles) tenían la función renal y hepática normales y ninguno presentaba otras enfermedades o había recibido fármacos que interfirieran en el metabolismo óseo. Los resultados se expresan en media ± error típico.
Resultados: Nueve pacientes (69%) presentaban una disminución de la masa ósea (3 una osteoporosis y 6 una osteopenia). Los valores medios de densidad mineral ósea fueron 1.065 ± 0,04 gr/cm2 en columna lumbar (escala T -1,39 ± 0,3, escala Z -1,42 ± 0,3) y 0,919 ± 0,02 gr/cm2 en cuello femoral (escala T -1,0 ± 0,17, escala Z -0,6 ± 0,17). Los pacientes con mastocitosis presentaban valores superiores de FAT (pacientes 176,4 ± 12 vs controles 131,1 ± 6 UI/L; p = 0,007), PINP (pacientes 41,4 ± 3 vs controles 32,5 ± 3 ng/ml; p = 0,02), NTx (pacientes 45,5 ± 4 vs controles 32,9 ± 4 nM BCE/mM; p = 0,04) e HP (pacientes 93,6 ± 13 vs controles 56,6 ± 5 nmol/mg creatinina; p = 0,002). No se observaron diferencias en los valores de los marcadores entre los pacientes que presentaban una masa ósea normal y osteoporosis u osteopenia.
Conclusiones: La mastocitosis se asocia a una elevada prevalencia de osteopenia y osteoporosis. El aumento de los marcadores bioquímicos de formación y resorción ósea sugieren un incremento del remodelado óseo en estos pacientes.
22
SEGURIDAD Y TOLERABILIDAD DE CELECOXIB EN LA PRÁCTICA MÉDICA HABITUAL
S. Fernández, J. Chaves, M. A. Muñoz y G. Hernández
Unidad Médica. Pfizer S.A., Madrid.
Objetivo: Evaluar la seguridad y tolerabilidad de Celecoxib en pacientes con artrosis bajo condiciones de uso habitual.
Metodología: Se llevó a cabo un estudio observacional prospectivo, abierto y multicéntrico en pacientes con artrosis tratados con Celecoxib de forma ambulatoria durante 12 semanas (período de reclutamiento Septiembre/00-Enero/01). La seguridad se valoró mediante registro de Acontecimientos Adversos (AA). Adicionalmente se realizó un análisis descriptivo de las variables demográficas e historia clínica basal (antecedentes clínicos y enfermedades concomitantes). El diagnóstico de HTA responde a los siguientes criterios: Antecedentes de HTA comunicado por el investigador, tratamiento antihipertensivo concomitante y/o cifras registradas de PAS >= 140 mmHg ó PAD >= 90 mmHg.
Resultados: En el análisis de seguridad se incluyeron un total 22.706 pacientes con un seguimiento medio de 2,76 meses. En el análisis demográfico fueron incluidos 20.419 sujetos con datos basales. La edad media de los pacientes fue de 63 años, un 65% fueron mujeres y la prevalencia de enfermedad cardiovascular e Hipertensión arterial (HTA) fue del 13% y 62% respectivamente.
El 68,8% de los pacientes presentaban al menos uno de los siguientes factores de riesgo gastrointestinal (GI) o antecedentes digestivos: edad >= 65 años, antecedentes de úlcera/complicaciones digestivas, intolerancia a AINE, tratamiento concomitante con corticoides, ácido-acetil salicílico a dosis cardioprotectora o anticoagulante oral.
El porcentaje de pacientes que mostraron algún AA (relacionado o no con la medicación) fue del 1,4% (AA Grave en el 0,11%, ninguno relacionado con celecoxib), siendo motivo de abandono en el 0,96% del total de los pacientes.
Por sistemas, los AA más frecuentes fueron los GIs seguidos de los cardiovasculares. La incidencia para el total de la muestra se especifica en la Tabla 1:
Conclusión: Tras casi 3 meses de tratamiento con Celecoxib y aceptando las limitaciones de este tipo de estudios, los datos obtenidos en condiciones de uso habitual muestran una baja incidencia de comunicación de AAs y un perfil de los mismos similar al descrito en su ficha técnica.
En el período más inmediato a la comercialización de Celecoxib y con anterioridad a la difusión de la guía de uso de los COXIBs, el paciente candidato a Celecoxib era ya seleccionado de acuerdo a sus antecedentes digestivos y a otros factores de riesgo GI.
23
PREVALENCIA DE OSTEOPOROSIS EN UNA POBLACIÓN URBANA DE LA CIUDAD DE GUATEMALA
C. Garcia Kutzbach, I. Castro, P. Paz y C. Castellanos
Departamento de Medicina. Universidad Francisco Marroquin. Escuela de Medicina, Guatemala Ciudad Capital.
Objetivo: Evaluar la prevalencia de osteoporosis (OP) en la población que consulta por sospecha clínica de OP en la ciudad capital de Guatemala.
Análisis: Con el desarrollo de métodos mas precisos para el diagnostico de riesgo de fractura por OP s decidimos evaluar 945 pacientes que consultaron para densitometría ósea de febrero de 1999 a diciembre 2000.
Métodos: De los 945 pacientes estudiados 441 (46,6%) tenían algún grado de osteoporosis (T-score > -3,1). De acuerdo a la fuente de referencia los pacientes fueron separados en 4 grupos: a) Instituto Guatemalteco de Seguridad Social (IGSS) b) Asociación Guatemaltea Anti-Enfermedades Reumáticas (AGAR) c) Clínica Privada de Reumatología (A.G.K.) d) Pacientes privados de otros especialistas todos los pacientes fueron evaluados por densitometría ósea con Densitometro DTX 200.
Resultado: Colectamos 945 pacientes, de estos 441: (46,6%) tenían algún grado de osteopenia, osteoporosis y alto riesgo de fractura y 504 (53,3%) fueron normales. De los 441 con osteoporosis, 402 (91%) fueron mujeres, tasa de edad mayor de 95 anos, en este grupo 151 (62,4%) eran menopausicas > 45 años. De estos 441 pacientes (T Score > -1 a 3,1) 410 (92%) fueron diagnosticados OP, 22 (4,9%) osteopenia y 9 (2%) alto riesgo de fractura. Encontramos en los 4 grupos la misma prevalencia de osteoporosis 46,7%.
Conclusiones:1) Baja masa ósea no es rara en la población urbana femenina guatemalteca (46,7%). 2) La edad de mayor riesgo para la osteoporosis es de 60 anos y menopausia mayor de 45. 3) Todos los pacientes estudiados tuvieron la misma prevalencia de OP, 43%. 4) La clase media trabajadora de sexo femenino que fue referida del IGSS tiene mayor oportunidad de un diagnostico temprano debido a que la densitometría ósea es pagada por la institución.
24
ACENOCUMAROL Y METABOLISMO ÓSEO EN VARONES. ESTUDIO DENSITOMÉTRICO Y BIOQUÍMICO
M. Ciria Recasens, L. Pérez Edo, J. Blanch Rubio, I. Aymar, I. Padró Blanch, P. Benito Ruiz y J. Carbonell Abelló
Hospital del Mar, Barcelona.
Introducción: La vitamina K es un elemento importante y necesario para la mineralización del tejido óseo. El uso de antivitamina K, como el acenocumarol, puede repercutir sobre el metabolismo óseo. Presentamos un estudio observacional transversal que tiene como objetivo valorar el efecto del acenocumarol sobre el metabolismo óseo y la densidad mineral ósea en varones.
Material y métodos: Varones en tratamiento con SINTROM desde hace más de tres años, con clase funcional I-II (Escala de Nueva York). Se excluyeron aquellos que presentavan enfermedades osteopenizantes o uso de tratamiento con influencia en el metabolismo óseo. A todos los participantes se les realizó densitometría de doble fotón con equipo Hologic QDR 4500, y analítica completa que incluyó niveles de vitamina D, parathormona intacta, fosfatasa alcalina, fosfatasa ácida tartrato resistente, osteocalcina, calcemia y calciuria de 24 horas. Como grupo control se utilizó la curva de normalidad de densidad mineral ósea para población española (SEIOMM-FOHEMO). Se realizó calibración cruzada del equipo Hologic 4500 usado para el presente estudio con el equipo Hologic 1.000 usado para la creación de la curva de normalidad. Los datos obtenidos se ajustaron según esta calibración.
Resultados: Cuarenta varones fueron incluidos en el estudio. El intervalo de edad fue de 51 a 81 años. Se dividieron en tres grupos de edad para poder comparar con la curva de normalidad. Los valores de DMO en columna lumbar y cuello femoral total de los participantes no difirió de los de su población de referencia (Tabla 1). Se observó un elevado número de hiperparatiroidismo (70%), sin que estuviera relacionado con los niveles de calcemia, vitamina D, edad ni estacionalidad. Los marcadores de remodelado óseo no se correlacionaron con los niveles de PTH-i.
Conclusiones: El uso continuado de acenocumarol puede relacionarse con hiperparatiroidismo, por mecanismos no bien conocidos. Pese a ello, en esta muestra, no se correlaciona con una baja masa ósea en columna lumbar o en cadera. Son necesarios estudios prospectivos de mayor envergadura para profundizar sobre esta relación acenocumarol-hiperparatiroidismo.
25
¿DE QUÉ DEPENDE LA INGESTA DE CALCIO EN LA DIETA?
M. Ciria Recasens, L. Pérez Edo, J. Blanch Rubió, M. Coll Batet, M. J. Robles Ortega, M. P. Lisbona Pérez y J. Carbonell Abelló
Hospital de l'Esperança, Barcelona.
Propósito: Valorar el efecto de diversos parámetros clínicos sobre la ingesta de calcio en la dieta.
Material y métodos: Se valora la ingesta de calcio mediante encuesta semicuantitativa a todas las personas remitidas para realizar una exploración densitométrica en nuestro Centro entre julio y diciembre del 2002. Se valora su relación con la densidad mineral ósea en columna lumbar y en cuello femoral (cuatro regiones de interés), índice de masa corporal, edad, grado de insolación, uso de tabaco y enol, existencia de fracturas previas en columna vertebral, antebrazo o fémur autoreferidas y su relación con realizar una primera exploración o un control. La densidad mineral ósea se midió mediante equipo Hologic QDR 1.000. El estudio estadístico incluyó valoración de la normalidad de las variables, pruebas paramétricas y no paramétricas, así como regresión lineal y pruebas de correlación.
Resultados: Se realizaron un total de 520 exploraciones. De ellas, 163 fueron primeras exploraciones, y 357 fueron controles. Los grupos fueron comparables por edad, sexo, uso de tabaco, enol e índice de masa corporal. La ingesta de calcio fue estadísticamente diferente entre las personas que realizaron una primera exploración frente a las que realizaron exploraciones de control (x = 0,623 ± 0,257 frente a x = 0,701 ± 0,305 mg/día, respectivamente; p = 0,014), así como también la masa ósea en todas las áreas de interés estudiadas excepto en trocánter, siendo más elevada en las primeras exploraciones que en las sucesivas. La existencia de fracturas previas no mostró correlación con la ingesta de lácticos, así como tampoco la densidad mineral ósea en ninguna de las áreas de interés estudiadas, el índice de masa ósea, la edad, la actividad física y el uso de tabaco. La ingesta enólica se correlacionó de forma negativa con la ingesta de calcio (r: -0,136, p = 0,002), mientras que el grado de insolación se correlacionó de forma positiva (r: 0,098, p = 0,026), aunque de forma muy débil.
Conclusiones: En nuestra muestra, la ingesta de calcio se relacionó directamente con el hecho de haberse realizado más de una densitometría. La mayor ingesta de calcio en la dieta puede estar relacionado con la asunción del diagnóstico de osteoporosis, así como con los consejos dietéticos recibidos ante tal diagnóstico, pero el hecho de ser un estudio transversal no permite afirmarlo. Cabe destacar la ausencia de correlación entre la existencia de fracturas previas y la ingesta de calcio en la dieta, así como con los valores de densidad mineral ósea. La correlación entre ingesta enólica y baja ingesta de calcio puede explicarse por la presencia de hábitos dietéticos nocivos. La asociación positiva entre exposición solar e ingesta de calcio puede deberse a la práctica de hábitos osteosaludables propugnados por la clase médica.
26
MÉDICOS DE ATENCIÓN PRIMARIA Y REUMATOLOGÍA. DIFERENCIAS ENTRE MÉDICOS JERARQUIZADOS Y NO JERARQUIZADOS
M. Ciria Recasens, A. Pros Simón, J. Blanch Rubió, A. Bisbal, P. Benito Ruiz, I. González Saavedra, M. A. Campillo Ibáñez y J. Carbonell Abelló
CAP Besós, Barcelona.
Objetivo: Valorar la patología de pacientes remitidos a un reumatólogo de área provenientes de atención primaria jerarquizada (APJ) y no jerarquizada (APNJ), así como valorar el estudio realizado en Atención Primaria por su médico generalista (AP) y por el reumatólogo.
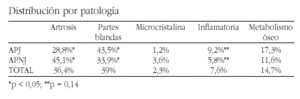
Material y métodos: Se analizan las primeras visitas realizadas durante el año 2002 en un area básica de salud (ABS) de Barcelona por un reumatólogo de área. La mitad de los médicos del ABS son APJ. Se analizan datos demográficos, patología diagnosticada tras la primera visita (artrosis axial y periférica, artritis microcristalinas, patología de partes blandas, patología inflamatoria, patología metabólica ósea), exploraciones complementarias solicitadas por AP (radiología simple, TAC, electromiografía, gammagrafía ósea, resonancia magnética nuclear, inmunología, densidad mineral ósea, analítica general, ecografía articular) y estudio practicado por el especialista de área. El análisis estadístico se realiza mediante pruebas no paramétricas con paquete estadístico SPSS 10 para Windows.
Resultados: Se realizaron un total de 514 primeras visitas. De ellas, 500 fueron remitidos por AP y 267 (53,4%) remitidos por APJ. No se observaron diferencias en la distribución por edad y sexo de los pacientes remitidos por APJ y APNJ. La patología remitida por APJ mostró diferencias significativas (Tabla 1), a expensas de la artrosis y patología de partes blandas. La mayor derivación de patología de partes blandas por parte de APJ se refleja en el mayor número de infiltraciones realizadas en sus pacientes por el reumatólogo (14,6% frente a 7,3%; p < 0,01). Los APJ solicitaron un mayor número de exploraciones complementarias que los APNJ (68,5% frente a 54,1%, p < 0,05), sobre todo radiología simple (59,2% frente a 45,9%, p < 0,05). Los pacientes remitidos por APJ, precisaron de un menor número de exploraciones por parte del reumatólogo (60,3% frente a 72,1%, p < 0,05), a expensas también de radiología simple (35,2% frente a 49,4%, p < 0,05).
Conclusiones: La patología remitida por APJ presenta una mayor complejidad y precisa de técnicas específicas, como infiltraciones locales, en un mayor porcentaje de casos.
Los APJ realizan un mayor esfuerzo diagnóstico previo a la derivación de pacientes al reumatólogo de area. Este mayor esfuerzo se traduce en una menor necesidad de realización de exploraciones sencillas por parte del reumatólogo de área, con el consiguiente ahorro de tiempo y de listas de espera.
27
ARTRITIS IDIOPÁTICA JUVENIL Y LACTANCIA MATERNA
O. López Mederos, J. A. Hernández Beriain, A. Rosas Romero, J. Orengo Valverde y E. Girona Quesada
S. de Reumatología. Hospital Insular de Gran Canaria, Universidad de Las Palmas de GC.
Objetivos: La etiopatogenia de la artritis idiopática juvenil (AIJ) no está bien definida. Entre los factores implicados en su génesis están, entre otros, los agentes infecciosos. Se ha sugerido que algunos factores tales como el tipo de lactancia pueda influir en la aparición de ciertas enfermedades como la diabetes y la AIJ y, en relación con ello, se ha propuesto que puede existir una relación epidemiológica de causalidad negativa entre la lactancia materna y la AIJ. Dada la escasez de estudios, y su inexistencia en poblaciones comparables a la nuestra, el objetivo del presente estudio es analizar esta posible relación en nuestra comunidad.
Métodos: Se seleccionó una muestra de 24 pacientes diagnosticados de AIJ, según criterios actuales. Posteriormente se seleccionó una muestra de igual número de controles comunitarios, apareados en edad, sexo y lugar de residencia con los casos, por medio de muestreo aleatorio simple. Finalmente se seleccionó una muestra del mismo número de controles hospitalarios igualmente apareados. Se realizó un cuestionario a dichos grupos con datos de filiación socio-demográficos, referidos a la enfermedad de base en los casos y acerca de la lactancia realizada. Se analizaron los datos, haciéndose estadísticas descriptivas de las variables numéricas. Del mismo modo se analizó la homogeneidad entre las muestras y finalmente se calculó la Odds-Ratio, con su intervalo de confianza.
Resultados: Se analizaron 24 pacientes y 48 controles. Un 58,5% eran niñas y el 41,3% niños. Los pacientes fueron clasificados en un 62,5% de oligoartritis, un 33,3 5 de poliartritis y el 4,2% de otras categorias. Se observó que los dos grupos de controles eran razonablemente homogéneos entre sí, con distribución de variables socio-demográficas sin diferencias significativas apreciables. El patrón de lactancia en el grupo de pacientes fue el siguiente: artificial 54,2% y materna o mixta 45,8%. Entre los controles la dsitribución fue: artificial 29,2% y materna o mixta 70,8%. De acuerdo a esta distribución en el patrón de lactancia se calculó una Odds ratio de 0,35 (0,05-0,92).
Conclusiones: Parecen existir evidencias de una posible relación epidemiológica de causalidad negativa entre lactancia materna y AIJ. Esta posible relación negativa se manifiesta en forma de una Odds ratio de 0,35 (0,05-0,92)
28
TRATAMIENTO CON INFLIXIMAB EN UVEITIS REFRACTARIA
A. García Aparicio, G. Bonilla Hernán, A. Fonseca, J. Fernández Melón, E. Martín Mola, V. Hidalgo, S. Muñoz Fernández y A. Schlincker
Hospital La Paz.
Objetivo: Evaluar el tratamiento con Infliximab (INF) en pacientes con uveitis refractaria a los tratamientos convencionales.
Material y métodos: Diseño del estudio: Prospectivo, abierto y observacional. Criterios de inclusión: Pacientes con uveítis idiopática o de base autinmune refractaria al tratamiento con corticoides y al menos dos inmunosupresores siendo alguno de ellos la ciclosporina. Se excluyeron los pacientes con uveítis anterior aguda y aquellos con uveítis asociada a neoplasia o infección. Período del estudio: De enero de 2001 a noviembre de 2002. Protocolo del estudio: Se administraron 5 mg/Kg de peso de infliximab en las semanas 0, 2 y 6. En cada infusión y posteriormente cada 6 semanas se realizó analítica de control y una exploración oftalmológica completa. Se registraron también los cambios en las dosis de corticosteroides y los acontecimientos adversos. No se permitió el cambio en la dosis ni el tipo de medicación inmunosupresora que el paciente recibía antes del infliximab.
Resultados: Durante el período señalado 5 pacientes cumplieron los criterios de inclusión (3 mujeres, 2 varones, edad media 31,4 años). De los 5 pacientes, 3 presentaban una enfermedad de Behçet (2 con panuveítis bilateral crónica y uno con panuveítis unilateral crónica), uno presentaba una panuveítis bilateral crónica idiopática y el otro una uveítis anterior crónica bilateral asociada a colitis ulcerosa y espondilitis anquilosante. Previamente al infliximab todos los pacientes habían recibido tratamiento tópico, corticoides orales equivalentes a 1 mg/kg/día de prednisona, CyA y MTX. Uno de ellos además recibió salazopirina y AZA. El tiempo de seguimiento fue de 8 a 21 meses. Todos los pacientes duplicaron la agudeza visual incluso en el ojo con secuelas en la 3ª dosis (En los 5 se llegó a conseguir una agudeza visual normal en alguno de los dos ojos). En todos los casos se normalizó el tyndall anterior en la 3ª infusión y en todos menos uno se negativizó el tyndall vítreo. En este último mejoró en un 66%. En los pacientes con vasculitis se pudo objetivar una reducción del nº de vasos afectados en el polo ior. La primera paciente con panuveítis bilateral crónica asociada a Behçet es la única que hasta ahora ha recaído tras permanecer estable 11 meses desde la última infusión. Se repitieron las 3 infusiones con la misma respuesta. El resto permanecía estable en noviembre del 2002 sin nuevos brotes. En todos los casos se han podido rebajar las dosis de corticoides orales hasta llegar por debajo del equivalente a 10 mg al día de prednisona. Como efectos adversos solamente una paciente presentó una faringitis aguda.
Conclusión: En los casos de uveitis de base autoinmune o idiopática resistente al tratamiento convencional, el infliximab puede ser una opción terapéutica.
29
FIBROMIALGIA E HIPOTIROIDISMO
J.A. Hernández Beriain, E. Girona Quesada y A. Rosas Romero
S. de Reumatología. Hospital Insular de Gran Canaria, Las Palmas de Gran Canaria.
Objetivos: La fibromialgia (Fm) y el hipotiroidismo (Ht) comparten algunos síntomas inespecíficos. Se ha señalado que entre las enfermedades a descartar al estudiar un paciente con dolor difuso debe incluirse, entre otras enfermedades, el Ht por la presencia de síntomas comunes. Este trastorno sin embargo es muy frecuente entre la población femenina y no suele provocar un dolor tan significativo como el de la Fm. Por otra parte no está bien definido el papel que pueda tener el Ht y su corrección en la evolución de los síntomas fibromialgicos. El objetivo de este estudio es evaluar esta situación clínica.
Métodos: Se identificaron 10 pacientes con Fm que al ser evaluados clínica y analíticamente fueron diagnosticados de Ht. Se registraron los datos demográficos y clínicos principales correspondientes a ambas enfermedades. Asimismo se evaluó con una escala cualitativa la respuesta de 3 síntomas principales de la Fm (dolor, rigidez y sueño) al tratamiento del Ht. Se realizó una comparación de rasgos clínicos y demográficos con un grupo control de 20 pacientes fibromialgicos sin Ht.
Resultados: Todos los pacientes eran mujeres; su edad media fue de 53,66 ± 8,70 años. El tiempo medio de evolución de la Fm fue de 6,79 años y el número de puntos gatillo registrados de 14,44 ± 1,94. Los datos clínicos y demográficos eran similares a los del grupo control. En 6 pacientes se registraron en la anamnesis datos de Ht aunque éstos eran vagos y comunes a la Fm (astenia, cansancio). El tiempo medio transcurrido entre el diagnóstico de la Fm y el Ht fue de 5 ± 4,18 meses. La situación clínica de la Fm no se modificó en 9 pacientes tras el tratamiento del Ht y tan solo 1 paciente experimentó mejoría.
Conclusiones: Los pacientes fibromialgicos con Ht presentan datos clínicos similares a los no hipotiroideos. Aunque un porcentaje significativo tiene síntomas de Ht, en la mayoría de los casos éstos son vagos e inespecíficos. La respuesta de la Fm al tratamiento del Ht es prácticamente nulo.
30
ANÁLISIS DE LA RETIRADA DE LOS TRATAMIENTOS CON INFLIXIMAB EN EL HOSPITAL SAN JORGE DE HUESCA
R. Roselló Pardo, C. Vázquez Galeano y M.D. Fábregas Canales
Hospital San Jorge, Huesca.
Objetivos: Analizar las retiradas del tratamiento con INF en nuestro centro.
Método: Durante un período de 30 meses (jul-00 a dic-02) se han incluido 50 pacientes en tratamiento con Infliximab. Se trata de 31 mujeres y 19 varones, de edades comprendidas entre los 32 y 77 años (media 58,5). Corresponden a 43 pacientes con artritis reumatoide, 6 con artropatía psoriásica y uno con espondilitis anquilosante.
Resultados: Ocho pacientes han salido de la cohorte. Se trata de 5 mujeres y 3 varones, todos ellos con artritis reumatoide.
Conclusión: Los datos obtenidos con nuestros pacientes son semejantes a los de la literatura, con un índice de retirada del 16%. Debemos señalar la ausencia de infecciones tbc. atribuible al despistaje previo mediante Rx tórax, PPD y Booster, y al tratamiento realizado en caso de positividad. Dos pacientes salieron por infecciones muy graves y otros dos pasaron a ETN dada la actividad de la AR tras 70 y 102 semanas de tto. con INF. Una paciente rechazó seguir con INF a la tercera dosis y otra no ha vuelto, a pesar de la mejoría conseguida tras la primera dosis.
31
EFICACIA Y SEGURIDAD DEL TRATAMIENTO CON INFLIXIMAB MÁS METOTREXATE EN PACIENTES CON ESPONDILITIS ANQUILOPOYETICA REFRACTARIA
E. Rejon Gieb, P. González, L. Mayordomo, S. Rodríguez, D. Giménez y J.L. Marenco
Hospital Universitario de Valme.
Infliximab, anticuerpo monoclonal anti-TNF, ha demostrado su eficacia en el tratamiento de pacientes con A. Reumatoide y E. Anquilosante. En AR se asocia a Metotrexate para potenciar su eficacia y evitar la aparición de autoanticuerpos. Los estudios de EA están realizados con dosis de Infliximab mayores a las de AR y sin metotrexate.
Objetivos: Demostrar que Infliximab a dosis de 5 mg/kg asociado a metotrexate es eficaz en el tratamiento de la EA y se acompaña de menos efectos secundarios que en los pacientes de EA tratados solo con Infliximab.
Metodología: Realizamos un ensayo clínico abierto longitudinal, de 18 meses con 10 pacientes diagnosticados de EA con los criterios modificados de N.Y. Estos pacientes habían sido tratados con AINEs a dosis plenas más metotrexate y/o salazopirina durante al menos 3 meses. Se trataron con Infliximab pauta ATTRACT y Posteriormente 5 mg/Kg. asociado a metotrexate, por ineficacia de la dosis de 3 mg. Tras cada infusión se realizaba la valoración del paciente con determinación analítica y de ANA. Se han medido los resultados en la semana 14, tras la 4ª infusión, en la 22 tras la 5ª y en la semana 38.
Resultados: Se ha obtenido una mejoría clínica y funcional comparable a la de otros estudios que han utilizado una dosis de 5 mg de Infliximab sin añadir metotrexate al tratamiento. Destacar que no se ha presentado ningún efecto adverso en ningún paciente, ni durante la infusión ni efectos secundarios tardíos. Posterior a la semana 38 un paciente ha sido diagnosticado de carcinoma de próstata. Ninguno de nuestros pacientes fue medicado antes de recibir las infusiones de Infliximab. En ninguno de los pacientes se han detectado ANA, hasta la ultima determinación en que un paciente ha presentado ANA + a titulo 1/80. El número de pacientes es insuficiente para concluir pero pensamos que el metotrexate puede estar relacionado con la ausencia de efectos secundarios.
Conclusiones: Infliximab asociado a metotrexate es un tratamiento eficaz para la E.A. refractaria. Consideramos 5 mg/Kg de peso la dosis ideal de Infliximab para el tratamiento de la EA. Destacamos la ausencia de efectos secundarios durante la administración de la infusión y el tiempo de tratamiento así como la ausencia de ANA.
32
USO Y EXPECTATIVA DE LA DENSITOMETRÍA ÓSEA DE CALCÁNEO CON TÉCNICA DEXA EN CONSULTA DE REUMATOLOGÍA: ESTUDIO PRELIMINAR
G. Santos, C. Cano*, J. Rosas y N. Llahí*
Sección Reumatología y Enfermería Reumatología*. Hospital Marina Baixa, Villajoyosa, Alicante.
Objetivos: Conocer la utilidad de la densitometría ósea (DO) periférica en calcáneo (DOC), con técnica DEXA, realizada en pacientes en seguimiento en consulta de reumatología del Hospital Marina Baixa.
Método: Estudio descriptivo prospectivo de la DOC (PIXI bone densitometer. Lunar Corporation. USA), en pacientes de la consulta de reumatología desde junio 2001 a junio 2002, con al menos un factor de riesgo para osteoporosis (OP). Se recogieron datos epidemiológicos y presencia de factores de riesgo para OP. Además se recogió la densidad mineral ósea (g/cm2) y los índices de T y Z de la DOC y de DO axial: lumbar y/o cadera (DOA) si la hubiera. Los resultados de las DO se distribuyeron en: normal (T < 0,6 desviación estándar (DE) en calcáneo y T < 1 DE en lumbar/cadera), osteopenia (T > 0,6 DE-1,6 DE en calcáneo y T > 1- < 2,5 DE en lumbar/cadera) y osteoporosis (T > 1,6 DE en calcáneo y T > 2,5 DE en lumbar/cadera).
Resultados: De los 613 pacientes a los que se realizó DOC, el 87% eran mujeres (edad media: 64 años) y el 13% restante varones (edad media: 57 años). En el 44% de los pacientes la DOC fue normal (edad media: 61 años), 31% osteopenia (edad media: 65 años) y 25% osteoporosis (edad media: 65 años). En 109 (18%) de los pacientes, se disponía de DOA (en el 12% el resultado fue normal, osteopenia en el 44% y osteoporosis en el 44% restante). Al comparar los resultados de ambas DO se obtuvo: Probabilidad pretest (Prevalencia): 88%, Sensibilidad de la DOC: 68%, Especificidad: 85%, Valor predictivo positivo: 97% y negativo: 26%. El Cociente de probabilidad de resultado positivo: 4,5 y negativo: 0,38.
Conclusiones: La DOC puede ser útil para discriminar en población de riesgo de OP por su alta especificidad y valor predictivo positivo. Sin embargo, el resultado negativo de la DOC en sujetos con factores de riesgo no puede descartar la presencia de OP al realizar una DOA.
33
INTERCONSULTAS HOSPITALARIAS A REUMATOLOGÍA: ESTUDIO DE 10 AÑOS
J. Rosas, G. Santos, N. Llahí* y C. Cano*
Sección Reumatología y Enfermería Reumatología*. Hospital Marina Baixa, Villajoyosa, Alicante.
Objetivos: Conocer las características de las interconsultas remitidas a reumatología de pacientes ingresados a cargo de otras secciones/servicios del Hospital Marina Baixa, durante un período de 10 años.
Método: Estudio descriptivo prospectivo, de las hojas de interconsultas remitidas a reumatología, de pacientes ingresados a cargo de otras secciones/servicios del Hospital Marina Baixa, desde el inicio de actividad de la sección de Reumatología en 1993 hasta el año 2002. Se recogieron: datos epidemiológicos generales de los pacientes, servicio remitente, tiempo medio en responder la consulta, días de atención y diagnóstico reumatológico principal.
Resultados: Durante el período de estudio, se cursaron 669 interconsultas a reumatología (media: 70; rango: 47-108). El 52% de los pacientes eran mujeres (edad media: 60 años; rango: 2-89 años). El tiempo medio en contestar la interconsulta fue 1,5 días (rango: 0-6 días), con media de atención al paciente de 3 días (rango: 1-13 días). Por servicios, Medicina Interna (MI) realizó el 74% de las interconsultas (Sección de MI: 21%, Digestivo: 16%, Cardiología: 14%, Neurología: 12%, Neumología: 7%, Nefrología-Hematología-Alergia: menos del 1% respectivamente), Cirugía Ortopédica y Traumatología: 9%, Cirugía General: 6%, Urología: 4%, Pediatría: 3% y los Servicios de Ginecología-Psiquiatría-Unidad de Cuidados Intesivos: 1% respectivamente. En el 52% de los casos la causa fue inflamatoria-Sistémica (25% gota, 18% colagenopatía, 15% AR, 13% seudogota), el 34,5% no inflamatoria (26% lumbalgia, 22% periartritis hombro, 21% artralgias, 18% artrosis) 7% osteoporosis, 3% infección osteoarticular y 2% neoplasia.
Conclusiones: La atención de las interconsultas es una función importante en tiempo dedicado del reumatólogo en el hospital. El 74% de las peticiones provienen de las Secciones del Servicio de MI. La causa más frecuente de interconsulta es la patología inflamatoria, especialmente artritis por cristales.
34
INFLUENCIA DE LOS ANTINFLAMATORIOS NO ESTEROIDEOS EN EL DESENCADENAMIENTO DE LA INSUFICIENCIA CARDÍACA
G. Santos, E. Gómez*, J. Rosas, J. Ivorra**, N. Llahí*** y C. Cano***
Sección Reumatología y *Medicina Interna, Hospital Marina Baixa. **Sección Reumatología Hospital Onteniente, ***Enfermería Reumatología Hospital Marina Baixa, Villajoyosa, Alicante.
Objetivos: Conocer la influencia del consumo de antinflamatorios no esteroideos (AINE) entre los pacientes que ingresan por Insuficiencia Cardíaca (IC), en el Servicio de Medicina Interna (MI) del Hospital Marina Baixa.
Método: Estudio descriptivo prospectivo, de los pacientes que igresaron en el Servicio MI por IC, durante el período de enero a junio de 2002. Se recogieron datos epidemiológicos generales, referentes al consumo de AINE y de la IC. Se diagnosticó IC si el paciente presentaba; semiología clínica, radiología o diagnóstico de IC.
Resultados: Durante el período de estudio, 167 (19%) de los 893 pacientes que ingresaron en el Servicio de MI, la causa fue por IC. El 58% eran mujeres (edad media de 77 años; rango: 37-101 años; estancia media de 7 días). Catorce (8%) pacientes tomaban AINE y 34 (20%) pacientes salicilatos a dosis antiagregante. Nueve (64%) pacientes seguían tratamiento con AINE más de 3 meses. Ciento cuatro (62%) pacientes eran hipertensos, 77 (46%) estaban diagnosticados de IC, 68 (41%) pacientes miocardiopatía, 63 (38%) arritmias, 56 (34%) eran diabéticos, 45 (27%) cardiopatía isquémica y 42 (25%) pacientes EPOC. Las causas de IC fueron: 34% infección respiratoria, 29% cardiopatía previa, 8% crisis HTA, 5% abandono del tratamiento. El 13% de los pacientes reingresaron durante el período de estudio. Al comparar los pacientes según el consumo de AINE, sólo encontramos diferencias en la presencia de hipercolesterolemia (p < 0,05, OR: 4,7) e ingesta de alcohol (p < 0,001). La presencia de HTA (p < 0,058, OR: 3,9) se acercó a la significación estadística.
Conclusiones: La IC fue la causa de ingreso en el 19% de los pacientes que ingresaron en el servicio de Medicina Interna. Sin embargo, en nuestro medio sólo el 8% de los pacientes que ingresan por IC consumían AINE. La mayoría de ellos (64%), durante más de 3 meses.
35
CONSULTA MONOGRÁFICA DE COLUMNA LUMBAR. PROTOCOLO DE INVESTIGACIÓN CLÍNICA: ¿CÓMO SON LOS PACIENTES CON LUMBALGIA CRÓNICA INESPECÍFICA?
A. Humbría Mendiola
Servicio de Reumatología. Hospital de la Princesa, Madrid.
Objetivo: Durante los últimos años se están investigando factores etiológicos y pronósticos que permitan predecir la evolución y la respuesta al tratamiento de un paciente o de un grupo determinado de pacientes con lumbalgia inespecífica. El objetivo de este estudio fue estudiar las características demográficas y laborales de los pacientes con lumbalgia crónica inespecífica que acudieron a la Consulta monográfica de Columna Lumbar entre el 3 de noviembre de 1996 hasta el 30 de junio de 1999.
Pacientes: Se recogió de forma prospectiva, la historia clínica protocolizada de los primeros 337 pacientes que acudieron a la Consulta monográfica de Columna Lumbar que cumplieran los criterios de inclusión: a) Pacientes menores de 75 años. b) Sin datos sugestivos de "rentismo" laboral. c) Sin criterios de fibromialgia. d) Sin evidencia de lumbalgia por aplastamiento vertebral lumbar reciente. La evolución de los pacientes fue recogida desde su inclusión hasta su salida de la consulta debido a alta médica o a abandono; considerándose éste cuando el paciente no había vuelto a revisión en un período igual o superior a 6 meses desde su última visita.
Métodos: Utilización de un protocolo clínico elaborado a tal efecto por la investigadora para pacientes con lumbalgia crónica. Creación de una base de datos utilizando el programa Excel (Microsoft), en la que se incluyeron 128 variables por paciente. Entre ellas se recogieron las siguientes: sexo, edad, tipo de población, profesión, tipo de trabajo, situación laboral, vinculación laboral y grupo laboral. Utilización del programa Excel para la elaboración de la estadística descriptiva.
Resultados: La mayor parte de los resultados se encuentran reflejados en la siguiente tabla.
La media de edad de los pacientes fue de 47 años, con una desviación estándar de 12 años. El perfil más frecuente de los pacientes protocolizados fue el siguiente: mujer (67%), de procedencia urbana (90%), entre 30 y 60 años de edad (76%), trabajador activo (52%), que desempeña un trabajo de esfuerzo físico moderado (57%), empleado por cuenta ajena (55%) y perteneciente al sector servicios, (71%). Los 337 pacientes se agrupaban en 82 tipos diferentes de actividad habitual.
Conclusiones: El conocimiento de las características de los pacientes que acuden a nuestras consultas, es el primer paso para intentar determinar la posible existencia de distintos subgrupos de pacientes que podrían tener pronósticos diferentes y que, por tanto, requerirían abordajes terapéuticos también diferentes. Conocer mejor a los pacientes con lumbalgia crónica inespecífica es imprescindible, tanto para mejorar nuestra asistencia terapéutica, como para el mejor aprovechamiento de los recursos.
36
VERTEBROPLASTIA PERCUTÁNEA EN EL TRATAMIENTO DE FRACTURAS VERTEBRALES POR OSTEOPOROSIS
L. Álvarez Galovich, I. de Miguel Herrero, A. Pérez Higueras, R. Rossi López, J. J. Granizo Martínez, D. Quiñones Tapia
Fundación Jiménez Díaz, Madrid.
Objetivos: Evaluar la eficacia y seguridad de la vertebroplastia percutánea en el tratamiento de las fracturas vertebrales por osteoporosis resistentes al tratamiento médico, así como su evolución en el tiempo y los factores pronósticos que influyen en el éxito de la técnica.
Métodos: Se revisan, de manera retrospectiva, las historias de 212 pacientes tratados mediante vertebroplastia desde 1995 en nuestro Centro por presentar dolor por fractura vertebral osteoporótica resistente al tratamiento médico. El resultado clínico se evalúa mediante la evolución del dolor, utilizando una escala Visual Analógica (VAS). Se realiza un estudio de las pruebas de imagen realizadas antes del procedimiento, inmediatamente después del mismo y en la última revisión. Se realiza un análisis univariable y multivariable mediante regresión logística de los posibles factores que pueden afectar el resultado final de la técnica; edad, sexo, nivel afectado, número de vértebras tratadas, porcentaje de aplastamiento, densidad mineral ósea, cambios en la RM, duración de los síntomas y presencia de fugas de cemento.
Resultados: En 212 pacientes se realizaron 325 vertebroplastias. Se trata de 161 mujeres y 51 hombres con una edad media de 72,8 años (rango, 34-90). El VAS previo era de 8,65 (rango 6-10), disminuyendo a 2,93 (rango 0-8) tras el procedimiento. Un 66% de los pacientes presentó un alivio completo del dolor (VAS < 3), y un 25% un alivio parcial del dolor (VAS 4-6). Los resultados se mantuvieron en el tiempo, salvo en los casos de nuevas fracturas. Los factores que pronostican un mejor resultado son la presencia de cambios evidentes en la RM, el aplastamiento menor del 70%, el sexo femenino, la presencia de menos de 2 vértebras afectadas, un tiempo de evolución de menos de 5 meses y un estado funcional basal con un ASA de I. En los estudios radiológicos se observó que las vértebras cementadas no sufrieron nuevos colapsos. Un 16% de los pacientes sufrieron nuevas fracturas en otros niveles. Solo un 15% de estas fueron en niveles adyacentes a las vértebras cementadas. Hubo un 7% de complicaciones leves, que se resolvieron con tratamiento médico. Se encontraron fugas de cemento en un 75% de los casos. La presencia de cemento en el espacio epidural no influyó en el resultado clínico final.
Conclusiones: Las vertebroplastias percutáneas parecen un tratamiento seguro y efectivo en el tratamiento del dolor toraco-lumbar por fracturas vertebrales osteoporóticas.
37
LA INMUNOGLOBULINA A (IGA) EN LA EVALUACIÓN DE LA ACTIVIDAD BIOLÓGICA DE LA ARTRITIS REUMATOIDE
A. Álvarez de Cienfuegos Rodríguez, P. Morales, J. Salvatierra, Y. Cabello, A. Rueda, D. Salvatierra
Hospital Clínico San Cecilio de Granada
Objetivo: Estudiar la posible asociación existente entre los valores de la IGA y la actividad biológica de la artritis reumatoide (AR).
Métodos: Seleccionamos aleatoriamente 50 casos de AR de ambos sexos y edades comprendidas entre 40 y 80 años, 4 en estadio funcional I de Steinbrocker, 22 en estadio funcional II, 19 en estadio funcional III y 5 en estadio funcional IV, en donde 28 eran inactivas y 22 activas. Y 50 controles en edades similares. Se les determino la VSG (1ª hora) por el método clásico de Westergreen y la PCR y la IGA mediante técnicas nefelométricas.
Resultados: La VSG (1ª hora) en las formas inactivas fue de 20,5 ± 8 mm y en las activas de 49 ± 12 mm, con diferencia estadísticamente significativa (p < 0,01). La PCR fue en las formas inactivas de 0,88 ± 0,3 mg/dl y en las activas de 6,2 ± 5,8 mg/dl con diferencia estadísticamente significativa (p < 0,001). La IGA fue en las formas inactivas de 231,46 ± 89,19 mg/dl y en las activas de 423,36 ± 141,78 mg/dl con diferencia estadísticamente significativa (p < 0,001). La VSG en controles fue de 12 ± 7 mm, la PCR de 0,3 ± 0,1 mg/dl y la IGA de 195 ± 51 mg/dl.
Conclusiones: En los datos obtenidos existe una buena correlación estadística con p < 0,001, para los valores de la IGA tanto en las formas activas como inactivas de la AR. Siendo un parámetro analítico de interés en la evaluación de la actividad biológica de la enfermedad.
38
EPICONDILITIS: HALLAZGOS ECOGRÁFICOS
M. Castaño Sánchez
Hospital Ibermutuamur.
Introducción: La epicondilitis es una de las patologías mas frecuentes del codo y particularmente relevante en el ambiente laboral. Clásicamente, se ha considerado que el diagnostico de la epicondilitis es fundamentalmente clínico, por lo que nuestro estudio pretende dar a conocer los hallazgos ecográficos que, con mas frecuencia, hemos encontrado en pacientes con dicha patología.
Material y métodos: Hemos revisado retrospectivamente los informes ecográficos, realizados durante el año 2002, de pacientes con sospecha clínica de epicondilitis. Durante dicho período, hemos realizado 91 estudios ecográficos de codo, de los cuales 63 habían sido solicitados por sospecha de epicondilitis, lo que supone el 69,2%.
En cuanto a la distribución por sexo, hay 49 varones (77,7%) y 14 mujeres (22,3%), todos ellos trabajadores activos, con profesiones en las que se realizan trabajos repetitivos con las manos (carpintería, albañilería, industria conservera, charcutera...). La edad de los pacientes esta comprendida entre los 34 y los 52 años, con una media de 43 años.
La epicondilitis afectaba al codo dcho en 53 pacientes (47 eran diestros) y al izquierdo los 10 restantes (todos zurdos).
A todos se les realiza una ecografía completa de codo afecto por vía anterior, posterior, epicondilo y epitroclea, con cortes longitudinales y transversales y un estudio comparativo del codo contralateral.
Resultados: Los hallazgos ecográficos encontrados en los pacientes con sospecha clínica de epicondilitis son los siguientes:
* Hipoecogenicidad tendón extensor:21 (33,3%)
* Engrosamiento tendón extensor:9 (14,2%)
* Hipoecogenicidad + Engrosamiento:13 (20,3%)
* Calcificaciones:4 (6,3%)
* Alteraciones corticales:2 (3,1%)
* Derrame articular:3 (4,7%)
* Estudio normal:11 (17,4%)
Discusión: El hallazgo ecográfico que con mas frecuencia hemos encontrado en los pacientes con epicondilitis el la hipoecogenicidad del tendón extensor común, seguido de hipoecogenicidad mas engrosamiento.
Hay que destacar que en el 17,4% de casos el estudio ecográfico es normal, dato que se aproxima al encontrado en otras series revisadas.
Conclusiones: La ecografía tiene utilidad en el diagnostico y seguimiento de la epicondilitis, así como en el estudio de lesiones asociadas.
39
SIGNIFICADO DE LOS ANTICUERPOS ANTI-SM Y ANTI-RO/SS-A EN LA ENFERMEDAD MIXTA DEL TEJIDO CONJUNTIVO
L. Cebrian Méndez, F. J. López Longo, C. M. González Fernández, I. Monteagudo Sáez, C. González Montagut, S. Gómez Castro, J. Vázquez Coleman, M. Montoro Álvarez, L. Nuño Nuño, C. Ortega De La O y L. Carreño Pérez
HGU Gregorio Marañón, Madrid.
Objetivos: Estudiar el significado de los anticuerpos anti-Sm y anti-Ro/SS-A en pacientes con enfermedad mixta del tejido conjuntivo (EMTC).
Métodos: Hemos estudiado los pacientes diagnosticados de EMTC (Kasukawa 1987) entre 1988 y 2002. Los anticuerpos se han detectado mediante ELISA (IFCI Clone Systems, Italia). Los resultados han sido analizados mediante las pruebas de Fisher y Mann-Whitney.
Resultados: Nuestra cohorte de EMTC está formada por 56 pacientes, 52 mujeres (92,9%), edad media 41 años (DS 16,5) (9-74 años) y tiempo medio de evolución 12,6 años (DS 7,6) (1-36). Se detectan anticuerpos anti-Sm en 14 pacientes (25%) y todos cumplen criterios de lupus eritematoso sistémico (LES) (Tan 1982). Se asocian con cilindros urinarios (p: 0,012; OR: 16,4), proteinuria (p: 0,011; OR: 7,12), trombopenia (p: 0,018; OR: 7,2), anti-ADN nativo (p: 0,011; OR: 10,73) e hipocomplementemia (disminución C4 p: 0,047; OR: 7,22). Se detectan anticuerpos anti-Ro/SS-A (60 kd) en 20 pacientes (35,7%), 18 con criterios de LES y 8 con síndrome de Sjögren (SS). Se asocian con SS (p: 0,018; OR: 5,3), pleuritis (p: 0,041; OR: 4,3), anti-ADN nativo (p: 0,021; OR: 5) e hipocomplementemia (disminución C3 p: 0,006; OR: 5,3). Estos pacientes tienen menos esclerodactilia (p: 0,024; OR: 3,9), miositis (p: 0,023; OR: 4,2) y disfagia (p: 0,011; OR: 10,73).
Conclusiones: Los anticuerpos anti-Sm y anti-Ro/SS-A (60 kd) forman parte del espectro de manifestaciones de LES que se combinan con hallazgos de esclerodermia y polimiositis en la EMTC.
40
REVISIÓN DEL PAPEL DE LOS ANTICUERPOS ANTICITRULINA EN EL DIAGNÓSTICO EN FASES INICIALES DE LA ARTRITIS REUMATOIDE, Y PAPEL PRONÓSTICO DEL DAÑO ARTICULAR RADIOLÓGICO A CORTO Y MEDIO PLAZO
R. Hernández Sánchez, R. Criado Pizarro, J. Uceda Montañés, C. Fernández Delgado, A. García López y A. Valenzuela Castaño
Hospital Universitario Virgen del Rocio, Sevilla.
Introducción: La Artritis Reumatoide (AR) se clasifica siguiendo los criterios del Colegio Americano de Reumatología (ACR) del año 1987. No existe un estándar oro para el diagnostico de la misma Nuevos y específicos autoanticuerpos han sido descritos para la artritis reumatoide, como los anticuerpos anticitrulina, que se unen a antígenos que contienen un aminoácido citrulinado, parte esencial de los determinantes antigénicos que reconocen los anticuerpos de la AR. Objetivos: Papel de los anticuerpos anticitrulina, en el diagnóstico precoz (menos de un año de evolución) y pronóstico a corto y medio plazo (entre dos y seis años) del daño articular radiológico en la AR .
Material y métodos: búsqueda de artículos: a) manual, b) informática en bases de datos de Medline con los siguientes límites, en inglés, humanos y sin límite de fecha. Criterios de exclusión: 1) aquellos cuyo contenido no fuera el determinado en los objetivos del estudio, 2) artículos que fueran cartas al director o revisiones. Extracción de datos :características diagnósticas del test en forma de sensibilidad (S), especificidad (E), valor predictivo positivo (VPP), valor predictivo negativo (VPN), y cociente de probabilidad positivo (CPP) y negativo (CPN).
Resultados: Las características basales de los pacientes en el grupo AR son: edad media de 52 años, un 64% mujeres y en el grupo no AR de 43 años y un 58% mujeres. La prevalencia de AR en estas muestras es de un 30%. Las características diagnósticas del test: S = 35%, E = 94,5%, VPP = 77,4%, VPN = 72,7%, CPP = 6,36, CPN = 0,68. En cuanto al factor reumatoide en estos mismos estudios los datos son: S = 60%, E = 87,6%, VPP = 73,3%, VPN = 80%, CPP = 4,8, CPN = 0,45.
No hay datos extraíbles referentes a un estudio pronóstico, ya que el único estudio encontrado se trata de un estudio de correlación.
Conclusiones: A la hora de interpretar los resultados es importante tener en cuenta que, la prevalencia de la AR en estas muestras (un 30%), es mayor que la de una consulta de Reumatología convencional o en atención primaria y que la prevalencia modifica el VPP y VPN del test. Los resultados existentes hasta ahora evidencian su alta Especificidad y su baja sensibilidad en el ámbito clínico.
41
COMPARACIÓN DE DOS MÉTODOS DE DETECCIÓN DE ANTICUERPOS ANTI-ADN NATIVO Y SU RELACIÓN CON LA SITUACIÓN CLÍNICA DEL LUPUS ERITEMATOSO SISTÉMICO
C. González Montagut Gómez, F.J. López Longo, C.M. González Fernández, L. Cebrián Méndez, M. Montoro Álvarez, C. Ortega de La O, L. Nuño Nuño, J. Vázquez Coleman, S. Sánchez Ramón, M. Rodríguez Mahou, S. Gómez Castro, I. Monteagudo Sáez y L. Carreño Pérez
HGU Gregorio Marañón, Madrid.
Objetivo: Comparar dos métodos de detección de anticuerpos anti-ADN nativo.
Métodos: Hemos estudiado sueros de 118 pacientes diagnosticados de lupus eritematoso sistémico (LES) (ACR), agrupados según la actividad de LES (SLEDAI > 4) y la presencia de nefritis (cilindros, proteinuria o biopsia), y sueros de 80 pacientes con artritis reumatoide o artrosis, como grupo control. Los anticuerpos anti-ADN nativo se han detectado por inmunoenzimoanálisis, con sistemas automáticos de ELISA (Orgen TEC, Mainz, Germany) y ELIA-UniCAP-100 (Pharmacia Diagnostics, Freiburg, Germany) y con cut-off 10 UI/ml en ambos casos. El análisis se ha realizado con un software Analyse-it (Leeds, UK).
Resultados: La mejor correlación entre ambos métodos se obtiene al comparar pacientes con "LES activo" y "LES inactivo" (Pearson, r: 0,8 vs r: 0,6). En el grupo con "LES activo y nefritis" hay una buena concordancia positiva y negativa, pero 6 de los 36 pacientes del grupo de "LES inactivo sin nefritis" tienen ELISA (+) y ELIA (-). Las sensibilidades obtenidas por ELISA y ELIA son 82,9% vs 65,9% en "LES activo" y 48,4% vs 38,7% en "LES inactivo", respectivamente. Con ELISA no hay diferencias de sensibilidad entre pacientes con o sin nefritis (60,7% vs 61,3%), diferencias que son evidentes con ELIA (67,9% vs 48,4%). La superior capacidad del sistema ELIA para diferenciar los pacientes con o sin nefritis se confirma con el análisis de las curvas ROC y del área bajo las curvas (AUC) (0,1 vs -0,03), así como con el cálculo de probabilidades (likehood ratios: 2 vs -0,3). La especificidad es excelente con ambas pruebas (> 90%).
Conclusiones: Los dos métodos de detección de anticuerpos anti-ADN nativo son muy específicos de LES y muy sensibles en pacientes con "LES activo", en los que predominan los anticuerpos de alta avidez. El sistema ELIA detecta menos positivos entre los pacientes con "LES inactivo", en los que predominan los anticuerpos de baja avidez. Además, se correlaciona mejor con la presencia de nefritis por lo que es superior a la técnica clásica de ELISA en el seguimiento de la actividad de LES.
42
SOSPECHA DIAGNOSTICA ANTE UN PIODERMA GANGRENOSO
A. Urruticoechea Arana, E. Aznar Villacampa y A. L. Morales Moya
Hospital Reina Sofía de Tudela.
Objetivos: Plantear diagnóstico diferencial ante la presencia de un pioderma gangrenoso (PdG) y estudio del proceso cutáneo. El PdG es un cuadro de base inmunológica que frecuentemente se asocia a otros procesos patológicos.
Métodos: Se realiza un estudio retrospectivo de pacientes afectos de PdG en un hospital comarcal en los últimos 8 años. El diagnóstico se realiza basándose en la clínica, anatomía patológica y exploraciones complementerias (hemograma, bioquímica, proteinograma, crioglobulinas, hormonas tiroideas, autoinmunidad, serologías virales hepatitis B,C, cultivo del exudado, Rx de tórax y estudio digestivo si procede)excluyendo otras causas de úlceras cutáneas. Se recogen los siguientes datos: edad, sexo, enfermedades asociadas, tipo clínico, localización de las lesiones, histopatología y tratamiento empleado.
Resultados: Han sido diagnosticados 5 pacientes afectos de PdG, 3 (60%) eran varones y 2 (40%) mujeres. La edad media fue de 62,4 años, con un rango entre 43 y los 85 años. El tipo clínico de PdG más frecuente fue ulcerado en 4 casos (80%) y 1 pustuloso (20%). La localización más habitual fue en extremidades inferiores 3 casos (60%) con 2 en región pretibial bilateral y 1 en muslo unilateral, 1 en hemiabdomen izquierdo (20%) y 1 en región lumbar. Se ha encontrado asociación con enfermedad interna en el 80% de los pacientes. Las enfermedades encontradas fueron: colitis ulcerosa grado moderado severo en 2 (40%), síndrome mielodisplásico de alto grado en 1 (20%) e infección respiratoria en 1 (20%). En un paciente no se identificó ninguna enfermedad asociada con un seguimiento de 7 años. Los hallazgos histopatológicos de PdG con vasculitis neutrofílica 40%, vasculitis linfocítica 20%, infiltración dérmica de neutrófilos 50% y extravasación de eritrocitos 100%. Los tratamientos empleados fueron: prednisona 60 mg/día (60%), 50 mg/día (20%) y 40 mg/día (20%), asociación a colchicina en 1, antibióticos: quinolona, amoxicilina-clavulánico, vancomicina y teicoplanina. La respuesta fue satisfactoria salvo en un paciente que falleció por sepsis.
Conclusiones: El pioderma gangrenoso (PdG) es un cuadro cutáneo poco habitual de base inmunológica, que frecuentemente se asocia a otros procesos patológicos como enfermedades hematológicas, procesos neoplásicos, infecciones, vasculitis y enfermedades autoinmunes siendo la enfermedad inflamatoria intestinal y la artritis reumatoide (Lupus) las más características. Puede presentarse también como enfermedad aislada. Por lo tanto ante un PdG habrá que realizar un cribado de enfermedades sistémicas asociadas.
43
RELACIÓN DE LA DENSIDAD MINERAL ÓSEA CON PARÁMETROS ANTROPOMÉTRICOS Y HORMONALES EN MUJERES CON OBESIDAD MÓRBIDA
J. Ivorra Cortés, R. Cámara, I. Mascarell, S. Navas, A. Abad y F. Piñón
Hospital d´Ontinyent y Hospital La Fe, Valencia.
La obesidad se considera una situación protectora frente a la osteoporosis. Sin embargo, no se conocen con exactitud todos los factores implicados en este efecto.
Objetivos: Estudiar la relación que existe entre la densidad mineral ósea y diferentes parámetros antropométricos y analíticos en un grupo de mujeres con obesidad mórbida definida como índice de masa corporal (IMC) igual o superior a 40 Kg/m2.
Pacientes y métodos: Se incluyen 50 mujeres (edad: 44 + 11 años), 26 premenopáusicas y 24 posmenopáusicas, con obesidad mórbida (IMC: 50 + 8 Kg/m2). Se evaluaron como parámetros antropométricos: el peso, la talla, el IMC, el porcentaje de grasa y masa muscular, la circunferencia de cintura y el índice cintura-cadera. Se determinaron los niveles de Ca, P, fosfatasa alcalina, calciuria, PTH, 25 (OH) D3, 1,25 (OH) 2D3, osteocalcina, androstenediona, dehidroepiandrosterona sulfato, testosterona total, 17-beta-estradiol (primera mitad de ciclo en premenopáusicas), proteína transportadora de hormonas sexuales (SHBG), índice de andrógenos libres (testosterona total x 100/SHBG) e insulina. La densidad mineral ósea (DMO) se midió en columna lumbar (L2-L4), cuello femoral y trocánter mediante densitometría dual de rayos X (norland). Para el análisis estadístico de las relaciones entre las diferentes variables se utilizó el coeficiente de correlación de Pearson (r).
Resultados: Aplicando los criterios densitométricos de la OMS, 3 (6%) pacientes se clasificaron como osteoporóticas (1 premenopáusica) y 12 (24%) como osteopénicas (5 premenopáusicas). La DMO a nivel del cuello femoral y trocánter se relacionó, con significación estadística, sólo con el índice de andrógenos libres (IAL) (r = 0,5424, p < 0,0001). La DMO a nivel de L2-L4 se relacionó con el peso (r = 0,4591, p < 0,0001), cintura (r = 0,3566, p = 0,007) e IMC (r = 0,286, p < 0,02).
Conclusiones: En este grupo de pacientes con obesidad mórbida la DMO a nivel de fémur se relacionó con el índice de andrógenos libres, en cambio la DMO a nivel lumbar mostró mayor relación con parámetros antropométricos, fundamentalmente el peso. No encontramos relación entre la DMO y el nivel de estrógenos.
44
PRESENTACIÓN DE UNA BASE DE DATOS PARA EL REGISTRO DE POLIARTRITIS DE INICIO RECIENTE
S. Reneses Cesteros, R. Hernández Sánchez y A. García López
Hospital Universitario Virgen del Rocio, Sevilla.
Introducción: Se desconoce en nuestro medio la incidencia, factores pronósticos, curso clínico y desenlace de las enfermedades reumáticas que cursan con poliartritis crónica. No hay pruebas de que unos tratamientos sean más eficaces que otros. La necesidad de trabajar con un número elevado de variables con una orientación longitudinal requiere una base de datos (BD) informatizada que permita analizar en diferentes momentos la información recogida y profundizar en el conocimiento de estos procesos.
Objetivo: Crear una BD para mantener un registro prospectivo de una cohorte de casos incidentes de poliartritis en el Área Sanitaria del HUVR que permita analizar diferentes variables seleccionadas de forma consensuada que contribuyan a esclarecer los interrogantes mencionados.
Métodos: Variables a recoger en las distintas visitas: 1) sociodemográficas: edad, sexo, estado civil, nivel educacional, ocupación, situación laboral; 2) clínicas: tiempo de evolución, manifestaciones sistémicas, comorbilidad, exploración de aparato locomotor con recuentos de articulaciones dolorosas y tumefactas, exploración física general, EVA de dolor y gravedad paciente, EVA gravedad y actividad del médico, valoraciones globales del estado salud del médico y del paciente, cambio del estado de salud del medico y del paciente; 3) de laboratorio: pruebas de rutina, y recogida de muestras de suero para congelación y estudio ior (HLA clase II y III, DNA, Acs anticitrulina y otros; 4) radiológicas: radiología de manos, pies y otras localizaciones, valoración del daño articular con el método de Sharp modificado; 5) funcionales y del estado de salud (escalas de ansiedad y depresión de Goldberg, y según el diagnostico HAQ, SLEDAI, BASDAI); 6) diagnósticos reumatológicos y comórbidos según la CIE-9; 7) terapéuticas: dosis, indicaciones, contraindicaciones, toxicidad, criterios de suspensión, medidas tomadas, criterios de actividad, respuesta al tratamiento, remisión, y, en la artritis reumatoide, asignación aleatoria de FARAL y respuesta según DAS 28, y 8) de costes: visitas médicas por artritis, visitas a otros especialistas, días de ingreso, aparatos e intervenciones de ortopedia, días de rehabilitación, asistente y adaptadores en domicilio. Estos datos son registrados directamente en una BD en Access 2000 y presentados en formularios, permitiendo realizar un análisis minucioso y ágil de las diferentes variables, mediante consultas.
Resultados: Exposición práctica del funcionamiento de la BD.
45
UTILIDAD DE LA DETERMINACIÓN DE RECEPTOR SÉRICO DE TRANSFERRINA EN PACIENTES CON POLIARTRITIS CRÓNICA
F. Pérez Ruiz y M. Calabozo Raluy
Hospital de Cruces.
Antecedentes: La determinación del receptor sérico de transferrina (RsT) ha mostrado altas sensibilidad y especificidad para el diagnóstico de la depleción de los depósitos de Fe comparada con la punción de médula ósea.
Objetivo: valorar la utilidad de la determinación de RsT en pacientes con poliartritis crónica, ya que los parámetros de ferrocinética por la actividad inflamatoria de base pueden confundir una ferropenia real de un bloqueo ferrocinético por inflamación.
Métodos: Estudio transversal de pacientes con poliartritis crónica mediante hemograma y hemocitometría, determinación de sideremia (Fe), saturación de Fe (SatFe), ferritinemia (Ferr) y RsT. Se consideraron patológicas las determinaciones fuera de los rangos establecidos por el laboratorio de hematología (Fe < 50, SatFe < 20, Ferr < 15, Hb < 12 hembras < 14 varones, RsT > 28). Se definió depleción de Fe cuando RsT > 28. En pacientes con anemia y RsT elevado se administraron sales ferrosas 2 meses y se repitieron las determinaciones.
Resultados: 57 pacientes, 42 a. reumatoide y 15 a. soriásica, de 55 años de edad media, con 7,9 ± 5,8 años. Los niveles de RsT se encontraban elevados en 15/57 (26%) pacientes. Asimismo, 15 pacientes mostraban anemia y 9 de ellos tenían ferropenia definida por niveles de RsT, mientras que la microcitosis o la Ferr sólo habrían detectado 2/15. En pacientes con PCR > 1 mg/dl la presencia de anemia fue más frecuente (13/23 vs. 2/34), pero también la elevación de RsT (12/23 vs. 3/34), ambas p < 0,005). La microcitosis o la hipoferritinemia mostraron una sensibilidad del 6%, con especificidad 100%, mientras que la SatFe mostró una sensibilidad del 80% y una especificidad del 71%. En los pacientes con anemia, la administración de sales ferrosas redujo los niveles de RsT y aumentó los de Hb y SatFe de forma significativa.
Conclusiones: La depleción de depósitos de hierro es frecuente en pacientes con poliartritis; en la mayoría de los casos con anemia y poliartritis activa, que se hubiera atribuido a actividad inflamatoria, se detecta depleción de Fe mediante la determinación del RsT; la SatFe es el parámetro de ferrocinética más útil en estos pacientes para detectar depleción de depósitos; la administración de sales ferrosas mejora los parámetros alterados, lo que indica que la depleción de depósitos era uno, al menos, de los mecanismos causales.
46
ANTICUERPOS ANTI-PÉPTIDO CITRULINADO CÍCLICO Y ANTICUERPOS ANTI-SA EN PACIENTES CON ARTRITIS REUMATOIDE
L. Cebrián Méndez, F. J. López Longo, S. Sánchez Ramón, C. M. González Fernández, S. Gómez Castro, M. Rodríguez Mahou, I. Monteagudo Sáez, C. González Montagut Gómez, J. Vázquez Coleman, M. Montoro Álvarez, L. Nuño Nuño, C. Ortega de la O y L. Carreño Pérez
HGU Gregorio Marañón, Madrid.
Objetivos: Determinar si el factor reumatoide (FR) y los anticuerpos anti-péptido citrulinado cíclico (PCC) y anti-Sa aparecen conjuntamente en sueros de pacientes con artritis reumatoide (AR) (ACR).
Métodos: Hemos estudiado 3 grupos de sueros, seleccionados aleatoriamente de nuestra seroteca: 1) sueros de 28 pacientes con AR y anticuerpos anti-Sa; 2) sueros de 28 pacientes con AR sin anticuerpos anti-Sa; 3) sueros controles de 11 pacientes con lupus eritematoso sistémico (LES), 11 con artrosis y 6 con fibromialgia. Los anticuerpos anti-PCC de clase IgG se han detectado por técnicas de ELISA con PCC sintético (Euro-Diagnostica Inmunoscan RA, Medeon, Sweden). El corte idóneo de positividad determinado por curvas ROC fue 25 U/ml. Se consideraron títulos elevados los superiores a 100 U/ml. El factor reumatoide se ha cuantificado por nefelometría (IMMAGE, Beckmann-Coulter) y los anticuerpos anti-Sa se han confirmado en los grupos 1 y 2 por inmunotransferencia utilizando un extracto mitocondrial de placenta humana como antígeno. Los resultados han sido analizados mediante la prueba exacta de Fisher y pruebas no paramétricas (Mann-Whitney) debido al tamaño pequeño de la muestra.
Resultados: Los valores de sensibilidad y especificidad de los anticuerpos anti-PCC para la AR son 92,8% y 93,7%, respectivamente, con un valor predictivo positivo de 96,5%. La prevalencia de los anticuerpos anti-CCP es significativamente mayor en pacientes con FR (93,7% vs 75%) (p < 0,01), pero no encontramos diferencias entre los grupos con y sin anticuerpos anti-Sa (96,4% vs 85,7%; respectivamente). Los títulos elevados de anticuerpos anti-PCC se correlacionan con la presencia de FR (+) (p < 0,01) y anticuerpos anti-Sa (p < 0,01).
Conclusiones: El FR se relaciona con una mayor prevalencia y con mayores títulos de anticuerpos anti-PCC. Los pacientes con anticuerpos anti-Sa presentan títulos significativamente elevados de anticuerpos anti-PCC, pero se detectan títulos menores anti-PCC en el 75% de los pacientes sin anticuerpos anti-Sa, probablemente por la mayor sensibilidad de las técnicas de ELISA.
47
CREACIÓN DE UNA UNIDAD DE POLIARTRITIS DE INICIO RECIENTE
S. Reneses Cesteros, R. Hernández Sánchez y A. García López
Hospital Universitario Virgen del Rocio, Sevilla.
Introducción: Se desconoce en nuestro medio la incidencia, factores pronósticos, curso clínico y desenlace de las enfermedades reumáticas que cursan con poliartritis crónica. No hay pruebas de que unos tratamientos sean más eficaces que otros.
Objetivo: Crear una cohorte de casos incidentes de poliartritis en el Área Sanitaria del HUVR que permita mejorar la calidad de la atención, realizar un diagnóstico y tratamiento precoces, evaluar longitudinalmente medidas clínicas y de desenlace, y desarrollar estudios clínicos y de investigación.
Métodos: Requisitos: infraestructura para incluir, sin demoras, pacientes de toda el Área Sanitaria. Criterios de inclusión: > 16 años, > ó = 2 articulaciones inflamadas, < 1 año de evolución. Criterios de exclusión: artrosis y artritis por microcristales, infecciosas y paraneoplásicas. Consultas: meses 0, 2 y 4, y trimestrales en adelante. Base de datos (BD): Access 2000. Variables registradas: 1) sociodemográficas; 2) clínicas; 3) de laboratorio; 4) radiológicas; 5) del estado de salud y funcionales según el diagnostico; 6) diagnósticos reumatológicos y comórbidos según la CIE-9; 7) terapéuticas y 8) de costes.
Resultados: En 6 meses se han incluido 82 de 165 pacientes remitidos: 55 con Artritis Reumatoide, 3 con Lupus Eritematoso Sistémico, 4 con Artritis Psoriásica, 2 con Espondiloartropatia Inflamatoria, 1 con Poliartritis y Vasculitis nodular, y 17 con Poliartritis indiferenciadas. Se presenta el funcionamiento de la unidad en sus primeros 6 meses y los resultados de las diferentes variables en la visita basal y a los 6 meses, por grupos de diagnóstico.
48
DEBE Y HABER EN LA FORMACIÓN POSGRADO: GUÍA DE FORMACIÓN POR OBJETIVOS EN REUMATOLOGÍA
A. Olive Marqués
Hospital Universitari Germans Trias i Pujol. Badalona.
Se conoce como evaluación formativa aquella evaluación pensada específicamente como servicio al aprendizaje del alumno. Se utiliza la evaluación como método para aprender más y mejor. La formación por objetivos puede utilizarse en la formación de posgrado. Para poner en práctica este sistema de formación es fundamental elaborar una guía de formación por objetivos.
Objetivo: Crear una guía de formación por objetivos
Métodos: Basándose en el documento de la Comisión nacional de especialidad y en la experiencia, el tutor de residentes de Reumatología redactó un documento inicial. Las especialidades médicas abordadas fueron las incluidas en la formación como reumatólogo en nuestro centro: reumatología, dermatología, inmunología, medicina interna, medicina de familia, radiología ósea, rehabilitación, cuidados intensivos, nefrología, cirugía ortopédica y clínica del dolor. El documento se entregó a los tutores de las diferentes especialidades receptoras de los residentes de reumatología, así como a los tutores de especialidad cuyos residentes rotan por la sección de Reumatología, tanto los tutores como el staff de reumatología, añadieron ideas y comentarios. Se elaboró un documento final teniendo en cuenta la opinión del resto de tutores.
Resultados: En la guía de formación por objetivos participaron 11 tutores de especialidades y el staff de la sección de Reumatología (3 miembros). La guía de formación por objetivos incluye: objetivos formativos, objetivos docentes, objetivos humanos y relación de conocimientos de cada una de las especialidades abordadas.
Conclusión: La elaboración de una guía de formación con la colaboración del resto de tutores es un instrumento formativo ideal para implementar la formación por objetivos. Actualmente se entrega a los residentes de reumatología así como a aquellos residentes que rotan en la sección de Reumatología para guiar su formación.
49
DOCENCIA POSGRADO EN REUMATOLOGÍA: CUATRIENIO 1999-2002
A. Olive Marqués, M. Sanmartí, M. Valls, M. Sallés, D. Vázquez, A. Lafont, S. Holgado y X. Tena
Hospital Universitario Germans Trias i Pujol. Badalona.
Objetivo: Describir la educación médica de posgrado efectuada en una Sección de Reumatología acreditada para la docencia en el cuatrienio 1999-2002, identificando las características principales así como las áreas de conocimiento abordadas.
Métodos: Estudio descriptivo retrospectivo y transversal que recoge todas las sesiones docentes realizadas durante el cuatrienio 1999-02 y realizadas en cualquier día laboral. Se revisa el calendario docente analizando todas las sesiones docentes efectuadas. No se contabilizó el pase de visita semanal. De la hoja del registro mensual del programa de formación, se extrajeron las siguientes variables: fecha actividad, tipo de sesión, profesional docente, y contenido de actividad.
Resultados: El número total de sesiones planificadas fue de 411. Se efectuaron 405 sesiones (cumplimiento: 95,7%). La media de sesiones por mes fue de 8,4 sesiones. Tipos de sesión: Radiología 82 (20%), Anatomía patológica 42 (10%), bibliográficas 80 (19,6%), temáticas 66 (16%), miscelánea 68 (16%) casos problema 38 (9,3%) casos cerrados 17 (4%), y iconografía 12 (2,9%),
Conclusión: En el cuatrienio 1999-2002 el cumplimiento de las sesiones del programa docente fue elevado. La cadencia de las sesiones se consideró asimismo como buena. Las sesiones de radiología, temáticas y bibliográficas fueron las más frecuentes
50
SATISFACCIÓN O DESESPERACIÓN: DOCENCIA POSGRADO EN REUMATOLOGÍA
A. Olive Marqués, M. Sanmartí, M. Valls, D. Vázquez, M. Sallés, A. Lafont y S. Holgado, X. Tena
Hospital Universitari Germans Trias i Pujol. Badalona.
Objetivo: Evaluar el sistema docente impartido en una Sección de Reumatología acreditada para la docencia. El sistema docente está coordinado por un miembro del staff, mensualmente se elabora un calendario de sesiones, éstas tienen un horario estipulado durante todo el período docente. Las sesiones efectuadas durante el cuatrienio 1999-2002 fueron 405.
Métodos: Durante el cuatrienio 1999-2002 se efectuaron 2 encuestas bianuales anónimas a todos los miembros de la Sección (4 staff, 4 residentes). Se examinaba la satisfacción de las sesiones, la necesidad de hacer más o menos. Se evaluaron puntuando del 0 (peor) al 10 (mejor), horario, y comentarios adicionales.
Resultados: La encuesta fue contestada en todos los casos percibiéndose una satisfacción del staff y residentes. El staff no deseaba hacer mas sesiones, por el contrario los residentes deseaban tener mas sesiones. Los días y horarios se consideraron como adecuados en todos los casos. La valoración de las sesiones fue: Radiología 9, iconografía 9, casos problema 8, casos cerrados 8, temáticas 7,7, bibliográficas 7, Anatomía patológica 7 y reporte de congresos: 6,9. Los comentarios sirvieron para realizar cambios en la frecuencia y en el tipo de sesiones.
Conclusión: La encuestas a cerca de la docencia posgrado son una herramienta útil para conocer y mejorar el sistema docente. Las sesiones de radiología y de iconografía son las mejor valoradas. Los comentarios hechos sirvieron para: aumentar algún tipo de sesiones (casos cerrados), elaborar un libro de sesiones anual y fomentar las sesiones organizativas (orden interno) de la sección.
51
INHIBICIÓN DE LA PRODUCCIÓN DE CITOCINAS POR MTX. RELACIÓN CON LA RESPUESTA CLÍNICA Y POLIMORFISMOS GENÉTICOS
P. Sabina, M. E. Miranda, J. Martin, M. Pascual, D. Pascual Salcedo, A. Balsa, F. Arribas y E. Martín Mola
Hospital La Paz, Madrid y CSIC, Granada.
Introducción: En el líquido sinovial de pacientes con Artritis Reumatoide (AR) en tratamiento con MTX se ha descrito una disminución en los niveles de TNFa. Uno de los mecanismos de acción del MTX podría implicar la inhibición de la enzima Metilentetrahidrofolato Reductasa (MTHFR). Recientemente se han descrito dos polimorfismos en esta enzima (A1298T y C677T), que podrían condicionar la respuesta clínica al MTX.
Objetivo: Determinar si los polimorfismos en la MTHFR (A1298T y C677T) están relacionados con la producción de citocinas "in vitro" y con la respuesta clínica al MTX "in vivo".
Material y métodos: Se han estudiado 23 pacientes con AR de inicio y 23 controles sanos. La sangre diluida 1/10 en medio Iscove's se cultivó en presencia de 1 mg/ml de anti-CD3 y 1 mg/ml de anti-CD28, con o sin MTX (0,152 a 625 ng/ml) (L. Aarden, comunicación personal). Como control, el efecto del MTX fue revertido con ácido folínico (3 mg/ml). Las concentraciones de TNFa, IFNg e IL-6 fueron medidas por ELISA tanto en el suero de los pacientes, como en los sobrenadantes de los cultivos tras 72 horas de incubación. Los polimorfismos en la MTHFR fueron determinados por PCR-RFLP. La respuesta clínica de los pacientes se evaluó mediante el índice DAS, a los 6 meses del inicio del tratamiento. La DI-50 se definió como la concentración de MTX que produce un 50% de inhibición.
Resultados:1) La producción de citocinas fué similar entre pacientes y controles, tanto en condiciones basales como bajo estímulo de anti-CD3 y anti-CD28. 2) El MTX (40 ng/ml) inhibió significativamente la producción de TNFa, IFNg e IL-6 por los linfocitos T estimulados con anti-CD3 y anti-CD28 (p < 0,001). 3) Se encontró una correlación estadísticamente significativa (p < 0,05) entre la DI-50 para el TNFa y la mejoría clínica, determinada mediante el % de descenso en el DAS a los 6 meses. La DI-50 para el TNFa no estuvo correlacionada con ningún polimorfismo presente en la enzima MTHFR. (p = 0,076). La mediana de la DI-50 fue 27,13 para el TNFa (percentil 25 = 18,5 y percentil 75 = 34,16) y 19,75 para el IFNg (percentil 25 = 13,08; percentil 75 = 24). 4) La DI-50 del IFNg fue menor en individuos homozigotos en 1.298 (AA) (p < 0,05), pero no estuvo asociada con la respuesta clínica. No se encontró ninguna asociación estadísticamente significativa con el polimorfismo en la posición 677.
Conclusiones: El MTX inhibe la producción de citocinas por las células T estimuladas. Las diferencias individuales en la inhibición de la producción de citocinas por el MTX "in vitro" podrían ayudar a predecir la respuesta clínica al fármaco. El polimorfismo A1298A estuvo asociado con una menor respuesta al MTX "in vitro".
Patrocinio: Este trabajo ha sido financiado por Shering-Plough
52
ESTUDIO FAMILIAR GENEALÓGICO DE PROCESOS REUMÁTICOS
M. Medrano San Ildefonso, A. Urruticoechea Arana, F. J. Manero Ruiz y J. I. Labarta Aizpún
Hospital Universitario Miguel Servet, Zaragoza.
Objetivos: Existen diferentes procesos del aparato locomotor con cierta agregación familiar. En este trabajo se estudia la asociación de enfermedades reumáticas dentro de un mismo marco familiar. Se presenta una familia con múltiples miembros afectos de diferentes patologías valorando si existen determinados factores o si es debido al azar.
Métodos: Se realiza un estudio genealógico en tres generaciones de pacientes partiendo de una niña de 8 años con dolores óseos generalizados y fracturas de repetición. Se realiza una historia clínica recogiendo datos de semiología y exploración reumática a los diferentes miembros de la familia.
Resultados: En la paciente de 8 años se diagnostica una osteogénesis imperfecta acompañada de una escoliosis, fenómeno de Raynaud y un HLA B 27 sin clínica de espondilitis. El hermano de 8 años de edad presenta dentinogénesis imperfecta, una espondiloartropatía indiferenciada con HLA B 27 negativo y un retraso psicomotor moderado. La madre con una espondilitis anquilosante (EA) HLA B 27 positivo y fenómeno de Raynaud. El padre resulta ser sano; una tía paterna presenta fenómeno de Raynaud y dentinogénesis imperfecta, y su hermano fracturas frecuentes. Así mismo una tía materna con fracturas frecuentes, fenómeno de Raynaud y su hermano fracturas frecuentes, una EA B 27 positivo y psoriasis. Numerosos miembros de la 2ª y 3ª generación presentan dentinogénesis imperfecta. En el marco familiar presentado se encuentran uniones familiares cosanguíneas.
Conclusiones: Existen asociaciones frecuentes entre las diferentes entidades reumáticas pero las que se relacionan en estas familias no corresponden a las habituales. Ello se explica por la cosanguiniedad encontrada. En nuestra muestra familiar de tres generaciones, hemos encontrado el fenómeno de Raynaud en gran número de ellos de ambos sexos, espondilitis anquilosante, espondiliartopatía indiferenciada, osteogénesis imperfecta y dentinogénesis imperfecta.
53
TRATAMIENTO CON INFLIXIMAB EN PACIENTES CON ESCLERODERMIA COMPLICADA CON FENÓMENO DE RAYNAUD
J. L. Marenco, E. Rejon, S. Rodríguez, P. González y L. Mayordomo
Valme.
Objetivo: Evaluar la eficacia de infliximab en pacientes con esclerodermia. Los parámetros analizados fueron: contaje articular, escala analógica visual para fenómeno de Raynaud, test de Rodnan y test SF 36.
Pacientes:Caso 1: Mujer de 25 años diagnosticada de esclerodermia SCL-70 (+) desde hacía 7 años. Requirió ingreso durante dos años consecutivos para tratamiento de Raynaud complicado, con prostaglandinas iv. Presentaba además, poliartritis seronegativa con deformidad articular severa que no había respondido a tratamiento con drogas modificadoras de la enfermedad incluido metotrexato. Ha recibido 3 infusiones con infliximab (5 mgr/Kg.) refiriendo mejoría. Caso 2: Mujer de 43 años con Sd de Crest diagnosticada desde hacía 5 años. Requirió tratamiento intensivo ambulatorio durante 2 años consecutivos por Raynaud severo. Ha recibido 6 infusiones con infliximab (5 mgr/Kg.) refiriendo mejoría. Caso 3: Mujer de 51 años diagnosticada de esclerodermia difusa. Se trató con ciclofosfamida durante 2 años. Requirió tratamiento con prostaglandinas iv y bloqueo simpático continuo por úlceras en dedos de las manos. Tras la primera infusión con infliximab, comenzó con síntomas sugestivos de insuficiencia cardiaca, demostrándose en la ecocardiografía realizada una miocardiopatía restrictiva. Se suspendió el tratamiento.
Resultados: Sólo los pacientes 1 y 2 se tuvieron en cuenta para evaluar eficacia. EAV para Raynaud, disminuyó un 40% en el paciente 2. Ninguna de ellas ha precisado nuevos ingresos por complicaciones de su Raynaud. En la calidad de vida evaluada con el cuestionario SF-36 se obtuvo (porcentaje): función física 25%, rol físico 12,5%, dolor corporal 36%, vitalidad 10%, función social 37,5% y salud mental 20%. No diferencias significativas en contaje articular, escala de Rodnan y EAV de paciente ni médico.
Conclusiones: Sólo 1 paciente ha presentado mejoría en el Fenómeno de Raynaud medido mediante EAV. Sin embargo, ninguno ha precisado nuevos ingresos por este problema. El SF-36 mejoró en la mayoría de sus items. No se demostraron diferencias ni en el contaje articular ni en el test de Rodnan. El caso número 3, nos alerta sobre la posibilidad de que exista una míocardiopatía subclínica relacionada con esclerodermia que se ponga de manifiesto con la terapia con infliximab.
54
HIPERURICEMIA EN PACIENTES CON ARTRITIS PSORIÁSICA
R. Morlà Novell y J. Pujol Costa
Hospital de Sant Pau i Santa Tecla. Barcelona.
Objetivo: Conocer si es cierta la impresión clínica de aumento de la prevalencia de hiperuricemia (HU) en pacientes con Artritis Psoriásica (APs).
Pacientes y métodos: Se ha revisado en la literatura los resultados de HU en población sana (3,8%) y en pacientes con APs (13%). Se han estudiado dos grupos de pacientes de la Unidad: todos los pacientes con APs (criterios de Weight and Moll) y todos los pacientes con Artritis Reumatoide (AR) (criterios ACR). Han sido excluidos del estudio los pacientes con insuficiencia renal u otras enfermedades hiperuricemiantes y los que tomaban algún fármaco que podía interferir en los niveles de uricemia. Los valores stándar de uricemia del laboratorio son de 2-6 mg/dl (mujeres) y 3,5-7,2mg/dl (hombres). Se han recogido las dos últimas determinaciones de uricemia y la cifra media ha sido la valorada en el estudio. Se han realizado tres comparaciones de valores porcentuales, del grupo de APs de nuestra unidad con: el grupo de AR, con el grupo de APs reflejado en la literatura y con el de población sana revisado. Para ello se ha utilizado el test estadístico de comparación de proporciones.
Resultados: Un total de 136 pacientes han sido estudiados, 23 de los 65 pacientes con APs (23/65:35,5%) y 13 de los 71 pacientes de AR (13/71:18,30%) han mostrado niveles altos de uricemia. Los test comparativos entre estos dos valores, y los del grupo de APs con los dos restantes de revisión (3,8% y 13%) han mostrado una diferencia significativa, con una p > 0,05.
Conclusión: Se confirma que nuestros pacientes con APs presentan niveles más elevados de HU.
Bibliografía
Taccari E., Gigante M.C., Sorgi M.L., Giacomello A. Serum uric acid levels in psoriatic arthritis. Scandinavian Journal of Rheumatology 14 (1): 94, 1985.
Lambert J.R., Wright V. Serum acid levels in psoriatic arthritis. Annals of the Rheumatic Diseases 36 (3): 264-67, 1977.
55
PATOLOGÍA DE LA ARTICULACIÓN TEMPOROMANDIBULAR
R. Morlà Novell, J. A. Tormo Tormo y I. Reñaga Rubin
Hospital de Sant Pau i Santa Tecla. Barcelona.
Objetivo: Conocer la patología más frecuentes de los pacientes con dolor en la articulación temporomandibular (A.T.M.), con afecciones propias y otras de patología reumática generalizada.
Material y métodos: Se han estudiado todos los pacientes con clínica de dolor en A.T.M. vistos en la Unidad, propios o remitidos desde otros servicios (O.R.L. y cirugía maxilofacial), durante 6 meses. Se les ha practicado una resonancia magnética nuclear como prueba diagnóstica y se ha recogido la existencia y tipo de patología reumática previa.
Los pacientes han sido agrupados según diagnósticos: grupo 1 (patología degenerativa: artrosis), grupo 2 (patología inflamatoria: derrame articular sin patología meniscal ni degenerativa), grupo 3 (patología funcional: luxaciones y limitación de apertura, sin cambios degenerativos) y grupo 4 (normalidad estructural y funcional).
Resultados: Se ha obtenido un total de 25 pacientes, 11 (44%) pertenecían al grupo 1, 1 (8%) al grupo 2, 7 (28%) al grupo 3 y 6 (24%) al grupo 4. Los diagnósticos reumatológicos previos recogidos son: Artrosis generalizada (6/25), Artritis Reumatoide (2/25), Fibromialgia (5/25) y ninguno en 12.
Conclusiones: La patología local más frecuente (11/25:44%) ha sido la artrosis y en la mitad de estos pacientes (6/11:54%)se halla también una artrosis generalizada. Si consideramos la suma de pacientes con normalidad y con alteraciones del funcionalismo éstos forman el grupo mayoritario (12/25:48%).
56
VALORACIÓN DEL EFECTO SOBRE LA DENSIDAD MINERAL ÓSEA DE LA PÉRDIDA DE PESO TRAS CIRUGÍA BARIÁTRICA EN PACIENTES OBESOS
R. González Molina, C. Marras Fernández Cid, E. Soriano Navarro, J. Moreno Morales, L. Linares Ferrando, A. Bermúdez Torrente y P. Castellón De Arce
Hospital Universitario Virgen de la Arrixaca, Murcia.
Introducción: La pérdida voluntaria de peso secundaria a la realización de restricciones dietéticas por pacientes obesos se relaciona con un descenso de la densidad mineral ósea (DMO). En los pacientes obesos sometidos a cirugía bariátrica se obtienen pérdidas de peso mayores y a más corto plazo que con la dieta y el ejercicio físico, y pocos estudios valoran su efecto sobre la DMO.
Objetivo: Este estudio pretende la valoración del efecto sobre la DMO de la pérdida de peso secundaria a la cirugía bariátrica en pacientes obesos.
Material y método: Se incluyen 6 pacientes, 5 mujeres y 1 varón, con un Índice de Masa Corporal ó IMC > 40 kg/m2, a los que se somete a cirugía como tratamiento de su obesidad. En todos los casos se mide la DMO lumbar y femoral mediante DEXA antes y después de la operación. Finalmente se comparan los resultados mediante la t de Student para datos apareados y el test de regresión lineal.
Resultados: Al cabo de una media de 8,8 ± 2,7 meses del intervencionismo quirúrgico se produce una disminución del peso y del IMC. Así mismo, son menores los valores de DMO lumbar en 5 de los 6 casos y de DMO femoral en 3 de los 6 casos, sin ser éstos, en ningún caso, indicativos de osteoporosis (el T score no alcanza valores de -2,5 ds.). Los datos no son estadísticamente significativos debido al reducido tamaño de la muestra aunque, en el estudio estadístico, la correlación entre los cambios en el peso y los de la DMO lumbar es sugestivamente mayor (r = 0,89) que con los de la DMO femoral (r = 0,22).
Conclusión: Parece existir cierta relación entre la pérdida de peso en pacientes obesos sometidos a cirugía bariátrica y el descenso de la DMO lumbar. El estudio, de todos modos, aún sigue abierto.
57
INFORMACIÓN Y AUTONOMÍA EN PACIENTES REUMÁTICOS
R. Morlà Novell, J. Martínez Montautí y M. Casado
Hospital de Sant Pau i Sta. Tecla, Observatori de Bioética i Dret (UB).
Objetivo: Conocer el grado de autonomía (capacidad de decisión) de una serie de pacientes reumáticos, aspecto de Bioética poco explorado en Reumatología.
Pacientes Y Métodos: Se ha diseñado una encuesta cerrada de 9 preguntas, en las que se valoran aspectos relevantes en Bioética: relación médico-pacientes, información y grado de autonomía de los pacientes. La encuesta se administró a todos los pacientes que acudieron durante tres días consecutivos a consultas externas de la Unidad. Previamente se realizó un pre-test a 5 pacientes. Se excluyeron aquéllos con analfabetismo funcional y con deficiencias sensoriales.
Resultados: Se han recogido las encuestas de 54 pacientes, de edades entre 21 y 88 (media: 60,7), 14 hombres (25,9%) y 40 mujeres (74,1%), con niveles de estudios más frecuentes de primaria (29/54, 53,7%) y con una enfermedad reumática (artrosis, la más frecuente en 19/54, 35,1%. Se analizan las tres preguntas (6, 7 y 8) de interés referentes a la información y a la autonomía.
Preg.6: En caso de enfermedad crónica grave, ¿cómo quisiera que fuera la información dada por su médico?
* Toda (40/54:74,1%) "Alguna, sin aspectos angustiosos (6/54:11,1%).
* Alguna, pero los aspectos negativos mejor los dijeran a familiares (3/54:5,6%).
* No saber nada (2/54:3,7%).
Preg.7: En caso de efectos secundarios graves a fármacos o complicaciones de intervenciones, ¿quiere ser informado de ellos?
* Si, de todos (48/54: 88,9%).
* Sólo los más frecuentes y graves (4/54:5,6%).
* No quiero saberlos (1/54:1,9%).
Preg.9: Ante situación de gravedad extrema que precisara de medidas médicas agresivas, ¿cómo le gustaría que se actuara?
* Decisión propia con voluntades anticipadas (18/54:33,3%).
* Confiar en los profesionales médicos (14/54:25,9%).
* Decisión de una persona allegada (15/54:27,8%).
Conclusiones: Los resultados no son concluyentes en un sólo sentido. Aunque queda clara la voluntad de los pacientes de conocer todos los aspectos de su enfermedad, no queda clara la voluntad de decisión propia en situaciones de gravedad extrema.
58
CARACTERÍSTICAS RADIOLÓGICAS INICIALES EN LA ARTRITIS REUMATOIDE PRECOZ
A. Balsa, S. Muñoz, D. Pascual Salcedo, J. L. Vicario, J. M. Tarrio, A. García Aparicio y E. Martín Mola
Hospital Universitario La Paz.
Objetivo: Estudiar las características radiológicas de la artritis reumatoide (AR) de reciente comienzo.
Pacientes y Métodos: Se han estudiado 115 AR de inicio (< de 6 meses). En la primera visita se recogieron variables demográficas y se valoró la actividad por medio del dolor, la valoración del paciente y el médico, rigidez matutina, articulaciones dolorosas (NAD) y tumefactas (NAT), índice de Ritchie, VSG, PCR y HAQ. Se determinó la presencia del factor reumatoide (FR), los Ac anti péptidos citrulinados de segunda generación (CCP), los AC anti queratina (AKA) y el factor antiperinuclear (FAP) y los alelos HLA de clase II (DR y DQ) por biología molecular. Las radiografías se valoraron por el método de Sharp-van der Heijde.
Resultados: 45 pacientes (39%) tenían erosiones al inicio, 28 (62%) en los pies y 24 (53%) en las manos. La presencia y el número de erosiones se relacionó con el tiempo de evolución (12 ± 8 semanas en las no erosivas vs 18 ± 7, p = 0,001) y r = .43, p = 0,0001. No hubo diferencias en la puntuación radiológica (erosiones o global) en relación con ninguna variable de actividad o capacidad funcional. Aunque los pacientes con FR, Ac CCP, AKA, FAP y la presencia del epítopo compartido en el HLA DR, tenían mayores puntuaciones la diferencia no fue significativa.
Conclusiones: El tiempo de evolución de la AR es uno de los principales factores que influyen en el desarrollo de erosiones por lo que es fundamental en estos pacientes un diagnóstico precoz para mejorar su evolución.
59
SITUACIÓN GEOGRÁFICA Y SOCIAL DE LA REUMATOLOGÍA EN MURCIA
J. Moreno Morales
Hospital Universitario Virgen de la Arrixaca, Murcia.
Objetivo: Crear un mapa de la situación de la Reumatología en la Región de Murcia, describiendo su situación geográfica y social.
Material y métodos: Partimos de la base del estudio EPISER (20 municipios de la geografía española, incluido el municipio murciano de Yecla), y aplicamos el estudio al censo poblacional de la Región de Murcia del año 2000, teniendo en cuenta la división en áreas de salud de la asistencia sanitaria y el número de Reumatólogos existentes en la sanidad pública murciana (distribuidos por hospitales y áreas de salud).
Resultados: El número de Reumatólogos, que ejerce como tal, en el sistema público de salud de la Comunidad de Murcia en enero 2003 es de 16. La población censada en la Comunidad de Murcia en el año 2000 era de 1.149.328 habitantes, con lo que aplicando la prevalencia obtenida de los datos del estudio EPISER, estaríamos hablando de 514.899 casos de lumbalgia, 13.792 casos de Artritis Reumatoide, 117.231 casos de artrosis de rodilla, 22.986 casos de Fibromialgia, y 39.077 casos de osteoporosis. De los 1.149.328 habitantes, la distribución geográfica quedaría distribuida en áreas de salud de la siguiente forma:
Áreas I y VI: 612.587 habitantes, 11 reumatólogos, ratio 1/55.690.
Área II: 288.272 habitantes, 4 reumatólogos, ratio 1/72.068
Área III: 133.774 habitantes, 1 reumatólogo.
Área IV: 64.522 habitantes, 0 reumatólogo.
Área V: 50.169 habitantes, 0 reumatólogo.
Conclusiones: La asistencia Reumatológica en la región de Murcia se encuentra demasiado centralizada como para ser efectiva. A medida que, geográficamente, nos alejamos de la capital, disminuye el número de Reumatólogos, quedando algunas áreas sin asistencia. A pesar de que el número de Reumatólogos parece elevado, queda alejado de las recomendaciones internacionales: EE.UU.: 1/44.492; OMS: 1/60.000; ILAR: 1/21.277.
60
LOS FIBROBLASTOS HUMANOS DÉRMICOS Y SINOVIALES EXPRESAN SIMULTÁNEAMENTE LOS RECEPTORES DE ANGIOTENSINA II, AT1 Y AT2
M. Galindo Izquierdo, B. Santiago Martín, G. Palao Bastardés y J.L. Pablos Álvarez
Servicio de Reumatología y Unidad de Investigación, Hospital 12 de Octubre, Madrid.
Antecedentes: La angiotensina II (AT II) participa en la patogenia de la arteriosclerosis y de las nefropatías crónicas mediante efectos hemodinámicos y celulares locales, autocrinos y paracrinos. La AT II ejerce su acción a través de los receptores AT1 y AT2, en general con efectos contrapuestos y diferente regulación. Estudios previos sugieren la participación de la ATII en la fibrosis esclerodérmica y el la patogenia de la inflamación reumatoide. Este trabajo analiza la expresión de ambos tipos de receptores, AT1 y AT2 en los fibroblastos dérmicos (FD) y sinoviales (FLS) en cultivo, así como su regulación diferencial por citoquinas y según el estado de crecimiento.
Métodos: La expresión basal de AT1 y AT2 se analizó en FD y FLS en cultivo por western blot. Se estudió el efecto del estado de crecimiento celular y de diferentes citoquinas sobre la expresión de AT1 y AT2. Estudiamos los efectos de la ATII sobre la proliferación, apoptosis y síntesis de colágeno en presencia o ausencia de inhibidores selectivos AT1 (losartan) o AT2 (PD123319).
Resultados: Tanto los FD como los FLS expresan ambos receptores AT1 y AT2. Encontramos que AT1 se induce en crecimiento y AT2 en quiescencia obtenida por deprivación de suero. El tratamiento previo con TNF-α o TGF-ß induce AT1 y TNF-α, TGF-ß e IFN-γ inducen AT2. El tratamiento con ATII no indujo síntesis de colágeno, proliferación ni apoptosis en FD ni en FLS. El pretratamiento con losartan o PD123319 tampoco modifica la respuesta a la ATII.
Conclusiones: Los fibroblastos humanos dérmicos y sinoviales expresan simultáneamente los receptores de AT II, AT1 y AT2 un fenómeno no descrito en fibroblastos de otros órganos. La coexpresión de ambos receptores en nuestro estudio se asocia a una falta de respuesta celular a la ATII que podría explicarse por la heterodimerización de ambos tipos de receptores. Nuestro estudio sugiere que este fenómeno puede representar una vía de resistencia natural a la ATII que explicaría la pobre respuesta antiinflamatoria o antifibrótica de los antagonistas de la ATII en la esclerodermia o la artritis reumatoide.
61
ACTIVIDAD ASISTENCIAL EN REUMATOLOGÍA: ATENCIÓN PRIMARIA URBANA FRENTE A CONSULTA EXTERNA DE UN HOSPITAL COMARCAL RURAL
M. Ciria Recasens, S. Boniquet, I. González Saavedra, A. Parramón Bregolat
Sant Hospital Seu d'Urgell.
Objetivo: Valorar las diferencias en las características de los pacientes remitidos a la consulta de un reumatólogo en Atención Primaria de una gran ciudad (Barcelona) y en un hospital comarcal de una comarca rural (Alt Urgell), así como analizar la patología remitida en ambos ámbitos.
Material y métodos: Se analizan los pacientes remitidos a un reumatólogo de referencia para Atención Primaria en Barcelona (CAP Besós) y en un hospital comarcal (Sant Hospital Seu d'Urgell), así como los diagnósticos reumatológicos de dichos pacientes. En ambos casos la actividad de atención especializada se implantó "de novo" al inicio del año 2002, asumiendo la patología reumatológica de su área de influencia. Los diagnósticos se codificaron mediante sistema ICD9 y para su análisis se clasificaron en cinco grandes apartados: 1) artrosis axial y periférica, 2) patología de partes blandas, 3) patología microcristalina, 4) patología inflamatoria, 5) enfermedades metabólicas óseas. Las diferencias entre ambas consultas se estudian mediante Ji cuadrado.
Resultados: Se realizaron un total de 514 primeras visitas en el CAP Besós (1,6% de la población) y 194 primeras visitas en el Sant Hospital (0,98% de la población; p < 0,001). No se apreciaron diferencias significativas en la edad de los pacientes derivados, aunque sí en su distribución por sexo. Los diagnósticos difirieron entre ambos centros, con mayor presencia en la consulta del hospital comarcal de patología inflamatoria y una mayor presencia de artrosis y patología de partes blandas en CAP Besós (Tabla 1).
Conclusiones: El grado de frecuentación de primeras visitas fue menor en la consulta externa del hospital comarcal que en atención primaria de Barcelona, debido posiblemente a una menor accesibilidad geográfica en la comarca de l'Alt Urgell o por un mayor control de la patología reumatológica degenerativa por parte de los médicos de Atención Primaria. El porcentaje de mujeres fue mayor en el CAP Besós, aunque en ambos centros significó más de las tres cuartas partes de las primeras visitas realizadas. Se aprecia una mayor prevalencia de patología inflamatoria entre los pacientes derivados al hospital comarcal, posiblemente debido a las mismas razones.
62
TRATAMIENTO CON INFLIXIMAB EN ESPONDILOARTROPATÍAS REFRACTARIAS
A. García Aparicio, S. Muñoz Fernández, G. Bonilla Hernán, J. Fernández Melón, M. Pombo, T. Cobo, A. Hernández, E. De Miguel y E. Martín Mola
Hospital Universitario La Paz. Universidad Autónoma de Madrid.
Objetivo: Evaluar la eficacia y seguridad de infliximab (INF) en pacientes con espondiloartropatías (SPA) refractarias al tratamiento convencional.
Material y métodos: Criterios de inclusión: pacientes con espondiloartropatías activas y refractarias a tratamiento convencional según los criterios de actividad y refractariedad propuestos por la SER. Período de inclusión de los pacientes: noviembre 2001 a enero de 2003. Se administraron 5 mg/Kg de infliximab en las semanas 0, 2, 6 y cada 8 semanas, solicitando el permiso por escrito de los pacientes y según el protocolo de uso compasivo de medicación del Ministerio de Sanidad. En cada infusión se realizó una analítica completa con VSG, PCR y ANA además de una valoración clínica que incluía: BASDAI, BASFI, BASMI, rigidez matutina, HAQEA, evaluación global por parte del paciente y recuento de articulaciones dolorosas y tumefactas. Para el estudio estadístico se empleó la prueba de Wilcoxon. Para mostrar resultados homogéneos de los pacientes, en este estudio se presentarán los datos hasta la semana 14 de tratamiento.
Resultados: Se incluyeron 13 pacientes (8 varones y 5 mujeres, edad media 44,8): 4 con artropatía psoriásica, 4 con espondilitis anquilosante (EA) B 27 positivo, 2 con SPA asociada a enfermedad inflamatoria intestinal, 2 con SPA indiferenciada y 1 con EA B 27 negativo. De los 13 pacientes, 10 tenían afectación axial y periférica, 1 sólo axial y 2 sólo artritis periférica. Todos habían recibido AINE a dosis plenas y salvo en un caso, uno o más FAME (11 metotrexate, 7 salazopirina, 1 AZA y 1 ciclosporina). Se observó una mejoría estadísticamente significativa entre el período basal y las semanas 2, 6 y 14 en el HAQEA (p = 0,018), la VSG (p = 0,012), la valoración por el paciente (p = 0,012) y la PCR (p = 0,018). Actualmente hay cuatro pacientes que han llegado a la semana 34 manteniendo esta mejoría. En el resto de variables se observó una tendencia hacia la mejoría que no fue estadísticamente significativa probablemente por el tamaño de la muestra. Un paciente presentó una dermatitis liquenoide después de la sexta infusión que no impidió continuar con el tratamiento. En ninguno se observó la aparición de ANA o antiDNA.
Conclusión: En los casos de espondiloartropatías activas y refractarias a tratamiento convencional el infliximab puede ser una opción terapéutica eficaz y segura.
63
ACTIVIDAD LABORAL Y NIVEL DE ESTUDIOS EN LA ESPONDILITIS ANQUILOSANTE (EA): RELACIÓN CON SÍNTOMAS DE ANSIEDAD Y DEPRESIÓN
M. J. Moreno Ramos y L. F. Linares Ferrando
Hospital Santa María del Rosell. Cartagena, Hospital Virgen de la Arrixaca. El Palmar. Murcia.
Objetivos: Evaluar la relación entre la actividad laboral y el nivel de estudios y la presencia de síntomas de ansiedad y depresión en la Espondilitis Anquilosante (EA).
Material y métodos: Estudio transversal en 115 pacientes ambulatorios con EA (97 varones y 18 mujeres), diagnosticados según los criterios modificados de Nueva York. Los síntomas de depresión se valoraron mediante la versión española del GDS (Escala de Depresión Geriátrica), y la ansiedad por el Inventario de Ansiedad Estado-Rasgo (STAI, versión española). La capacidad laboral se valoró según se encontrasen los pacientes realizando una actividad laboral remunerada en el momento de la entrevista, o en situación de invalidez laboral. El nivel de educación (estudios) se valoró por el grado de escolarización de cada paciente. El análisis estadístico se realizó mediante SPSS versión 6.0, 1.
Resultados: El 23% mostró síntomas depresivos (puntuación ? 8 en el GDS) y el 31% presentó síntomas de ansiedad (puntuación ? 8 en STAI). El 59% (68 pacientes) continuaba realizando una actividad laboral remunerada en el momento de la entrevista, mientras que el 41% restante (47 pacientes) presentaba algún tipo de invalidez. En cuanto al nivel de estudios, 7 pacientes eran analfabetos funcionales (6%), 17 habían estado escolarizados (15%), 46 (41%) habían completado estudios primarios, 25 (22%) habían terminado Bachiller, y el 16% (18 pacientes) completaron estudios universitarios. En cuanto a la situación laboral, en aquellos pacientes que realizaban una actividad laboral remunerada, las puntuaciones medias de los cuestionarios GDS y STAI fueron de 3,9 ± 3 puntos y de 5,5 ± 2,4 puntos respectivamente; en aquellos en situación de invalidez, las puntuaciones medias fueron de 6,6 ± 3,7 y de 7 ± 2 puntos para GDS y STAI respectivamente. En ambos casos, las diferencias alcanzaron significación estadística (p < 0,001). En la Tabla 1 se presentan las puntuaciones medias de estos cuestionarios de ansiedad y depresión según el nivel de estudios.
Conclusiones: Los resultados de este estudio indican que la situación laboral y el nivel de educación (estudios) son dos importantes predictores del desarrollo de síntomas de ansiedad y depresión entre nuestros pacientes con EA.
64
AQUAPORINAS EN EL CARTÍLAGO ARTICULAR HUMANO; MODIFICACIONES EN ARTROSIS Y ARTRITIS REUMATOIDE
E. Trujillo Martín, P. Martín Vasallo, A. Mobasheri, B. Masrani, D. Marples y T. González García
Hospital Universitario de Canarias, Tenerife.
Las Aquaporinas son un grupo funcionalmente definido de proteínas-canal trasportadoras de agua. Las interacciones entre el agua y los cationes confiere a la matriz del cartilago su poder de resistir las cargas. En este trabajo estudiamos la expresión de las Aquaporinas 1, 2 y 3 (AQP1, AQP2, AQP3) en el cartílago articular humano y comparamos la expresión de AQP1 entre el cartílago sano y el obtenido de pacientes afectos de artrosis (OA) y artritis reumatoide (AR).
Material y Método: Hemos utilizado las técnicas de inmunohistoquímica e inmunofluorescencia para detectar Aquaporinas en cartílago humano, usando anticuerpos policlonales especie-específicos contra AQP1, AQP2 y AQP3. Empleamos Immunoblott y inmunocitoquímica para comparar la expresión de AQP1 en condrocitos humanos aislados frescos y una línea celular de condrocitos derivados de cartílago humano. Para comparar la expresión de AQP1 en cartílago normal y afecto de OA y AR, usamos el análisis de las imágenes imagenes obtenidas con microscopio de inmunofluorescencia laser confocal.
Resultados: Los resultados de la inmunohistoquímica muestran que AQP1 se expresa abundantemente en todo el espesor del cartílago humano y que AQP3 se expresa débilmente en las áreas de superficie y medias. Sin embargo, la expresión de AQP1 se reduce significativamente en condrocitos aislados frescos y desaparece en los condrocitos de la línea celular. No hemos encontrado evidencia de presencia de AQP2 en condrocitos. No hubo diferencias de expresión de AQP1 entre el cartílago sano y el afecto de OA, sin embargo hay una significativa reducción de su expresión en el cartílago afecto de AR.
Discusión: Este estudio muestra que AQP1 se expresa en los condrocitos humanos in situ pero no en los condrocitos aislados ni en los de una línea celular. La presencia de AQP1 hace suponer que juega un papel en el transporte de agua de los condrocitos dentro del cartílago y su reducción o ausencia de expresión en condrocitos aislados o derivados de una línea celular sugiere que estos carecen de los requerimientos fisiológicos para el transporte de agua mediado por AQP1.
65
ESTUDIO SOBRE CONCOMITANCIA FARMACOLÓGICA EN LAS FRACTURAS DE CUELLO DE FÉMUR
R. Valls García
Hospital de Palamós.
Objetivo: Se estudian 42 pacientes ingresados durante el año 2002 en el Hospital Comarcal de Palamós por padecer fracturas del cuello femoral. El objetivo es valorar los fármacos que los pacientes estaban tomando en el momento de la fractura, el tipo de fractura y, si Posteriormente iniciaron tratamiento antiresortivo y/o estudio de osteoporosis.
Material y métodos: Se trata de un estudio observacional retrospectivo que abarca un período de 6 meses y que incluye a 42 pacientes. Dichos pacientes fueron intervenidos por presentar fractura de fémur. Se recogen los datos demográficos de los pacientes, el tipo de fractura y la concomitancia farmacológica.
Resultados: El promedio de edad de los pacientes fue de 80,7 años. El sexo predominante fue el femenino (relación 5:1). El porcentaje de exitus en el primer año fue del 14,2%. El 57,1% de los enfermos padecían trastornos neurológicos del tipo demencia senil, Enf. de Alzheimer y síndrome depresivo. El 42,8% tomaban psicofarmacos, muchas veces en asociación. Sólo el 4,7% recibían tratamiento antiosteoporótico. El 57,1% recibían tratamiento antihipertensivo. El 21,4% recibían analgésicos y 7,1% se trataban con AINES.
Conclusiones: La fractura de cuello de fémur acontece predominantemente en pacientes de sexo femenino, con antecedentes de enfermedad neurológica y que reciben tratamiento con psicofármacos, muchas veces en asociación. Mayoritariamente no han recibido tratamiento antiosteoprótico.
66
EVOLUCIÓN DE AMILOIDOSIS SECUNDARIA A ENFERMEDADES INFLAMATORIAS CRÓNICAS EN TRATAMIENTO CON INFLIXIMAB
E. Tomero Muriel, I. González Álvaro, A. Laffon Roca, A. Ortiz García, E. Ciruelo Monje y R. García Vicuña
Hospital General de Segovia.
Introducción: La amiloidosis secundaria (AS) es una complicación relativamente frecuente en artropatías inflamatorias crónicas, y suele aparecer en pacientes con una enfermedad severa, de larga evolución y con mal control de su proceso de base. La inflamación crónica produce un incremento de la producción hepática de los reactantes de fase aguda incluida la proteína amiloidea A (SAA), precursora del depósito de amiloide. El diagnóstico de esta enfermedad ensombrece el pronóstico de estos pacientes cuando existe afectación visceral, principalmente del riñón. La respuesta a las diferentes terapias utilizada hasta el momento es pobre, y tan sólo un mejor control da la enfermedad de base puede mejorar el pronóstico. El tratamiento con Infliximab (IF) ha demostrado ser una terapia eficaz para el tratamiento de diferentes artropatías inflamatorias crónicas. Uno de los efectos del bloqueo del factor de necrosis tumoral (TNF-a) es el rápido descenso de los niveles de IL-6 y secundariamente de la proteína C reactiva (PCR). Puesto que ha sido demostrado el comportamiento paralelo de la proteína SAA y de la PCR, IF podría ser un tratamiento eficaz para detener la progresión de la amiloidosis secundaria al disminuir la oferta del precursor de la proteína amiloidea A.
Objetivo: Describir la evolución de una población de pacientes con amiloidosis secundaria a artropatías inflamatorias crónicas tras un año de tratamiento con IF.
Método: Se administró IF a 12 pacientes según las pautas establecidas para cada enfermedad. Antes de cada infusión se recogieron los siguientes datos: número de articulaciones inflamadas (NAT28) y dolorosas (NAD28), escala analógica visual del dolor (EAV), PCR (mg/dl) o VSG (mm Hg), valoración global de la enfermedad por médico (VGM) y paciente (VGP), test de HAQ, BASDAI y BASFI para espondiloartropatías, fosfatasa alcalina (FAL) y parámetros de función renal: creatinina en sangre (Cr), aclaramiento de creatinina (Ccr) y proteinuria (PR) en orina de 24 horas. Se evaluó el índice de actividad de la enfermedad (DAS 28) para las poliartritis en cada infusión según los criterios de respuesta EULAR a los 6 y 12 meses desde el inicio del tratamiento. Se realizó análisis comparativo a los seis y doce meses mediante test estadístico Mann Whitney. Se registraron los efectos adversos durante el tratamiento.
Resultados: Se incluyeron 7 artritis reumatoide (AR), 3 artropatías psoriásica (APS) y 2 espondilitis anquilosante (EA). El 75% son mujeres y la edad media es 58,5 años (42-85). El tiempo de evolución de la enfermedad son 17,5 (3-48) años. Han recibido tratamiento con una media de 3,92 (± 2,1) fármacos modificadores de la enfermedad y un 50% han estado en tratamiento con clorambucil (en tres se suspendió por ineficacia, y en el resto por toxicidad medular). Se han diagnosticado de amiloidosis hace 53,2 meses (± 41,6), y 10 de ellos tienen afectación visceral: 2 tienen afectación hepática, 7 renal, 1 vesical, 1 intestinal, 1 polineuropatía. De los datos analizados tuvieron siginificación estadística (p < 0,05) NAT, NAD, VGP, VGM, HAQ, la PCR, los niveles de proteinuria y el DAS 28 tanto a los 6, como a los 12 meses del inicio del tratamiento. El resto de variables analizadas no tuvieron suficiente significación estadística, pero en todas ellas se apreció mejoría en los resultados.
Los efectos secundarios detectados fueron: 2 infecciones respiratorias leves, 1 infección urinarias, 2 herpes simple, 1 sinusitis maxilar, 1 celulitis y 1 reacción cutánea durante la infusión.
Conclusiones: IF mejora los parámetros de actividad clínicos y funcionales en artropatías inflamatorias refractarias, detiene el deterioro de la función renal. Además disminuye los niveles de PCR lo que supone control de la respuesta inflamatoria de fase aguda y disminución de producción de proteína amiloide. Todavía son necesarios más estudios sobre el papel de IF en AS, pero podría ser la terapia que estamos buscando para mejorar el pronóstico estos pacientes.
67
MEDIDAS DE CALIDAD DE VIDA RELACIONADA CON LA SALUD EN PACIENTES CON ARTRITIS Y ARTROSIS
M. Núñez, E. Núñez, J. del Val, D. Muñoz y J. Muñoz
Hospital Clínic, Barcelona.
Objetivos: Comparar medidas genéricas con medidas específicas de calidad de vida relacionada con la salud (CVRS) en pacientes con artritis reumatoide (AR) y artrosis de rodilla (OA) para valorar su utilidad en la practica clínica.
Pacientes: 170 pacientes, 70 diagnosticados de AR, 20 hombres y 50 mujeres, edad media 51,8 años (DE: 16,03) y 100 diagnosticados de OA, 71 mujeres y 29 hombres, edad media 72 años (DE: 8,00).
Métodos: Estudio descriptivo transversal. Se determinaron las siguientes variables: edad, sexo, capacidad funcional y dolor medidas a través de los cuestionarios HAQ para las AR, WOMAC (L K 3.0) para las OA y las subescalas función física, rol funcional y dolor del cuestionario SF-36. Análisis estadístico: Se calculó la media y la desviación estándar para cada una de las variables y análisis de correlación para la relación de las variables.
Resultados: Para la AR, la correlación entre HAQ y SF-36 fue estadísticamente significativa (p < 0,01), y de relevancia para HAQ-dolor corporal (66,9%), HAQ-función física (73%) y HAQ-rol físico (69,1%), siendo la correlación inversa para todos ellos. En la OA aunque la correlación entre WOMAC y SF 36 fue estadísticamente significativa (p < 0,05) no superó en ningún caso el 50%.
Conclusiones: La correlación entre los cuestionarios específicos y el SF-36 para las dos enfermedades en estudio es estadísticamente significativa. En la AR se podría prescindir del cuestionario específico dado que la correlación entre ambos cuestionarios es elevada y podría recomendarse la utilización del cuestionario SF-36 ya que aporta más información relativa a la calidad de vida. En la OA la correlación es baja por lo que la decisión de utilizar un cuestionario u otro o la combinación de ambos vendrá determinada por el tipo de evaluación que se precise.
68
CALIDAD DE VIDA RELACIONADA CON LA SALUD EN PACIENTES EN LISTA DE ESPERA PARA ARTROPLASTIA TOTAL DE RODILLA
M. Núñez, E. Núñez, L. Quinto, F. Macule, J. Segur y C. Vilalta
S. Reumatología ICAL Hospital Clínic.
Fundamentos: Un estudio previo demostró que los pacientes en lista de espera para artroplastia de rodilla presentaban un importante deterioro de su calidad de vida relacionada con la salud (CVRS). Un programa de intervención en este período podría mejorar o minimizar el impacto de dicha situación.
Objetivos: Evaluar, utilizando medidas de CVRS, el efecto de dos pautas terapéuticas, tratamiento convencional (TC) grupo 1 versus TC más educación terapéutica y readaptación funcional (ERF) grupo 2, en pacientes diagnosticados de gonartrosis que permanecen en lista de espera para colocación de prótesis total de rodilla.
Pacientes: 100 pacientes (71 mujeres, edad media 72 (50-86), tiempo medio de evolución de la enfermedad 9,24 * 7,93 meses.
Métodos: Estudio longitudinal de 6 meses de seguimiento. Los pacientes fueron randomizados en dos grupos. El grupo 1 recibió tratamiento (farmacológico) convencional (n = 50). El grupo 2 recibió educación terapéutica y readaptación funcional además del tratamiento convencional (n = 50). Se determinaron las siguientes variables: socidemográficas, clínicas, radiológicas y medidas de CVRS (WOMAC y SF-36). Las relaciones se analizaron usando modelos de regresión lineal.
Resultados: Los pacientes que recibieron educación terapéutica, grupo 2, mostraron un significativa mejoría en las dimensiones dolor y función física medidas con el cuestionario SF-36 (p = 0,048 y p = 0,050 respectivamente) y así mismo también mejoraron el dolor y la incapacidad funcional medidas con el cuestionario WOMAC (p = 0,005 y p = 0,017). Los pacientes del grupo 1 empeoraron con respecto a la situación basal.
Conclusiones: La calidad de vida de los pacientes que recibieron educación terapéutica además del tratamiento convencional mejoró significativamente mientras que el grupo que recibió solamente tratamiento farmacológico empeoró.
69
SÍNDROME DE MÜELLER-WEISS: UNA CAUSA POCO CONOCIDA DE TARSALGIA
M.J. Martínez Blasco, M. Fernández Espartero y J. de la Mata
Hospital de la Zarzuela.
Introducción: El síndrome de Müeller-Weiss (SMW) es un trastorno poco frecuente que se caracteriza por la osteonecrosis uni o bilateral del escafoides tarsal del adulto. Generalmente se acompaña de signos inflamatorio externos, por ello puede ser fácilmente confundido con una artritis de tarso.
Objetivos: El objetivo del presente trabajo es revisar las características epidemiológicas, clínico-radiológicas y pronósticas de una serie de 7 pacientes afectadas de SMW.
Pacientes y métodos: Los datos epidemiológicos, clínicos, antropométricos, analíticos, radiológicos y pronósticos de 7 pacientes con SMW que acudieron a nuestra consulta en el período de 1997-2002, fueron revisados retrospectivamente.
Resultados: Todos los pacientes fueron mujeres posmenopáusicas de edad media 60 años (52-73). El motivo de consulta fue dolor y tumefacción de más de 6 meses en uno (43%) o ambos tarsos (53%). La mitad de ellas tenían antecedentes de uno o más factores de riesgo cardiovascular y/o habían padecido fractura de stress u osteonecrosis previa. El 43% de las mujeres tenían sobrepeso y el 57% pie plano valgo. En ningún caso se detectaron alteraciones analíticas pero a todas las pacientes se les detectó algún grado de osteoporosis. La resonancia magnética (RMN) fue diagnóstica con independencia de la duración de los síntomas. El patrón radiológico típico de "coma" sólo apareció en el 43% de las pacientes, y siempre en casos de > 2 años de evolución. A los 6 meses del diagnóstico, la mitad de las pacientes experimentaron mejoría o desaparición del dolor con tratamiento.
Conclusiones: EL SMW es una entidad que podría estar infradiagnosticada en la práctica clínica por su clínica poca específica y un patrón radiológico tardío. Mujeres de edad madura, obesas, con algún factor de riesgo cardiovascular, pie plano valgo, osteoporosis y tarsitis de > 6m de evolución podrían ser subsidiarias de una RMN de pie.
70
EFICACIA Y SEGURIDAD A LARGO PLAZO DE LA VERTEBROPLASTIA PERCUTÁNEA EN EL TRATAMIENTO DE FRACTURAS VERTEBRALES OSTEOPORÓTICAS
M. Coll Batet, N. Segalés Plana, M. Ciria Recasens, L. Pérez Edo, J. Serra Burgés, P. Benito Ruiz, J. Carbonell Abelló y J. Blanch Rubió
Servicio de Reumatología. Hospital del Mar y de la Esperanza. IMAS. Barcelona.
Introducción: La osteoporosis es la enfermedad metabólica ósea más prevalente cuya complicación más frecuente es la fractura vertebral. Esta fractura altera la capacidad funcional y la calidad de vida. La vertebroplastia percutánea (VP) es una técnica poco invasiva cuya finalidad principal es mejorar el dolor. Consiste en la inyección de polimetilmetacrilato guiada por técnica de imagen (TAC) en el cuerpo vertebral patológico.
Objetivo: Valorar la eficacia y seguridad de la VP a corto y largo plazo en pacientes con fractura vertebral osteoporótica refractaria al tratamiento analgésico habitual y su impacto en la calidad de vida relacionada con la salud.
Pacientes y métodos: Estudio prospectivo y abierto que incluye pacientes con fracturas vertebrales de origen osteoporótico con puntuación en la Escala visual analógica del dolor (EVA) superior a 50 mm tras un mes de tratamiento analgésico habitual. Se determinan los cambios en el tiempo en las puntuaciones de las escalas de dolor EVA y Escala de McGill-Melzack (McG-M) y del cuestionario de calidad de vida relacionada con la salud Perfil de Salud de Nottingham (PSN versión española). Estas escalas se aplicaron antes de la intervención, a las 24 horas (EVA), al mes, dos, tres, seis y doce meses. Análisis estadístico: se realizó estudio estadístico mediante paquete SPSS 10 para Windows. La variable McGill-Melzack, (verbal) se ha analizado como contínua, al ser valores correlativos y de gravedad creciente.
Resultados: Fueron incluidos 21 pacientes (edad: 71,7 ± 9,79 años). El tiempo de evolución medio de la fractura fue de 8 semanas. En dos pacientes se realizó VP de dos cuerpos vertebrales en la misma intervención. De 23 vértebras tratadas, 15 fueron dorsales y 8 lumbares, siendo las más frecuentes D12 (5) y L1 (4). Los pacientes con doble VP no presentaron diferencias basales respecto a las VP únicas. Las diferencias en la puntuación de las escalas en cada control se presentan en la tabla I. No se han evidenciado efectos adversos relacionados con la técnica. Durante el seguimiento, una paciente presentó una nueva fractura vertebral no adyacente a la vértebra tratada al mes de la VP; otra sufrió una caída casual con fractura ilio-isquiopubiana previa al control anual. Un paciente fue exitus debido a su patología renal de base.
Conclusiones: La vertebroplastia es una técnica eficaz y segura en el control sintomático del dolor de fracturas vertebrales refractarias al tratamiento habitual. La dis0minución del dolor se demuestra desde las primeras 24 horas, y se mantiene durante todo el seguimiento. Esta mejoría se correlaciona con un incremento de la calidad de vida. No se han evidenciado efectos secundarios relacionados directamente con la VP.
71
ANGIOMATOSIS BACILAR: ENFERMEDAD EMERGENTE CON MANIFESTACIONES OSTEOARTICULARES
V. Ortiz Santamaría, M. Valls Roc, M. Sanmartí, S. Holgado, C. Tural, J. Romeu, A. Olivé y X. Tena
Hospital Universitari Germans Trias i Pujol. Badalona, Barcelona.
La angiomatosis bacilar (AB) es una enfermedad infecciosa causada por Bartonella spp. Se caracteriza por afectar a enfermos inmunodeprimidos y cursar con manifestaciones cutáneas y osteoarticulares.
Objetivo: Describir los casos de angiomatosis bacilar registrados en una sección de reumatología desde el año 1983 al 2003.
Métodos: Lugar: Hospital Universitario. Referencia: Área de 700.000 habitantes. Diseño: Retrospectivo. Muestra: enfermos infectados por el virus de la inmunodeficiencia humana (VIH) con manifestaciones osteoarticulares. La angiomatosis bacilar se confirmó mediante tinción de Warthin-Starry y microscopía electrónica.
Resultados: Se describen 2 enfermos varones, ambos de 41 años de edad, de los 125 enfermos infectados por el VIH con manifestaciones osteoarticulares.
Conclusiones: La AB se presenta en estadios avanzados de la infección por el VIH y se caracteriza por lesiones osteolíticas. Las lesiones óseas de AB no siempre subyacen a les lesiones cutáneas. Pueden coexistir lesiones cutáneas de SK y óseas de AB, siendo más habitual la afección ósea en la AB que en el SK.
72
ARTRITIS SÉPTICAS: ESTUDIO DE LOS CASOS EN NUESTRO SERVICIO EN 2002. COMPARACIÓN DE RESULTADOS RESPECTO A LOS OBTENIDOS EN LOS ÚLTIMOS 6 AÑOS
M. Santisteban Bocos, J.M. Gorordo Olaizola, I. Torre Salaberri, M.R. Expósito Molinero, E. Ucar Angulo y J.M. Aranburu Albizuri
Hospital Basurto Bilbao.
Objetivo: Estudiar las características clínicas de las Artritis Sépticas (A.S.) en nuestro Servicio en el 2002 y comparar los resultados obtenidos en un estudio previo en nuestro medio en los últimos 6 años (1995-2001).
Material y métodos: Se analizaron prospectivamente todos los pacientes ingresados con sospecha de A.S. en nuestro Servicio durante el 2002 según protocolo que incluía las siguientes variables: sexo, edad, localización, microorganismo implicado, factores de riesgo y evolución.
Resultados: Se identificaron 13 casos de A.S. Del total de la muestra 10 pacientes fueron hombres (77%) y 3 mujeres (23%). La edad media fue de 58 años (29-84). La localización más frecuente fue la articulación de la rodilla (38%). El microorganismo responsable del mayor número de casos fue el S. aureus (46%). Los pacientes con antecedentes de intervención quirúrgica. o artrocentesis previa con 6 casos supone el grupo de riesgo más numeroso. La evolución con antibioterapia, artrocentesis de repetición e inmovilización fue satisfactoria en el 85% de los casos.
Conclusiones: Se observaron diferencias respecto al estudio previo realizado durante los 6 años anteriores objetivándose, un mayor número de casos en varones, un aumento de la edad media de los pacientes y destacando sobretodo que la realización de artrocentesis previa se convierte en el factor de riesgo más determinante para padecer una A.S., frente a la enfermedad crónica de base, que fue el grupo de riesgo más numeroso en nuestra revisión previa.
73
PATOLOGÍA NO TRAUMÁTICA DEL APARATO LOCOMOTOR ATENDIDA EN URGENCIAS DE UNA MUTUA DE ACCIDENTES DE TRABAJO
M. Castaño Sánchez, M. J. Rubira Pérez, M. Pina Pérez, M. Villalon Pla y J. Moreno Morales
Servicio de Reumatología. Hospital Ibermutuamur, Murcia.
Objetivos: Demostrar que en el ámbito laboral es muy frecuente la patología del aparato locomotor de etiología no traumática.
Métodos: Hemos revisado las historias clínicas de todos los pacientes que consultaron en el servicio de urgencias del Hospital Ibermutuamur en el año 2002 (con y sin baja medica) y los hemos distribuido según el diagnostico CIE-9 MC que consta en la historia clínica de urgencias, rechazando todos los casos en que existía un desencadenante traumático de la patología.
Resultados: El total de pacientes atendidos en nuestro Servicio de Urgencias en el año 2002 asciende a 25.401. De ellos, 9.682 presentaban patología no traumática del aparato locomotor, lo que supone el 38,11% del total de la población del estudio.
La distribución de la patología no traumática del aparato locomotor en este estudio es la siguiente:
* Cervicalgia:846
* Dorsalgia:558
* Lumbalgia:2.381
* Lumbociatica:471
* Hombro doloroso:1.749
* Epicondilitis/Epitrocleitis:283
* Bursitis/artritis de codo:104
* Tendinitis muñeca/mano:863
* Gonalgia:1.382
* Neuropatías por atrapamiento:236
* Artritis:208
* Patología muscular:196
* Otros:405
Conclusiones: Algo mas de un tercio de toda la patología laboral tratada en nuestro centro tiene una etiología no traumática, destacando la patología de la columna vertebral, seguida de la hombro y rodilla.
74
MICROALBUMINURIA EN LA ARTRITIS REUMATOIDE
V. Ortiz Santamaría, M. Valls Roc, M. Sanmartí, M. Sallés, S. Holgado, J. Teixidó, C. Biosca, A. Olivé y X. Tena
Hospital Universitari Germans Trias i Pujol, Badalona, Barcelona.
Objetivo: Determinar los valores de microalbuminuria en pacientes con artritis reumatoide (AR) como posible predictor de nefropatía.
Métodos: Lugar: Hospital Universitario. Referencia: Área de 700.000 habitantes. Diseño: Transversal. Se determinaron los valores de microalbuminuria en orina de 24 horas en pacientes con AR (criterios ACR), habiéndose descartado aquellos que padecían diabetes mellitus (glicemia > 140 mg/dl), HTA (TA > 140/90) y/o insuficiencia cardíaca, insuficiencia renal (creatinina sérica > 1,3 mg/dl, urinoanálisis patológico, proteinuria > 150 mg/día) y sin tratamiento en los últimos 6 meses con sales de oro o penicilamina.
Resultados: Se analizaron 42 pacientes con AR (36 mujeres y 6 varones) con edad media de 56,8 ± 12,6 años (límites 26-82). El tiempo medio de evolución de la AR fue de 11,7 ± 19,4 años (límites 2-53). El valor medio de proteína C reactiva fue de 19,6 ± 42,3 mg/l (límites 3-230) y la creatinina plasmática fue de 0,95 ± 0,14 mg/l (límites 0,71-1,3). En 40 casos la microalbuminuria* fue negativa, con valor medio de 8,45 ± 5,65 mg/24 horas (límites 2,9-24,6). En 2 casos fue positiva con valores de 87,5 y 51,9 sin hallar por ahora causa de una posible afección renal.
*El valor normal de microalbuminuria es < 28 mg/24horas.
Conclusiones: La microalbuminuria en la AR es muy poco frecuente. Su utilidad queda por determinar en estudios longitudinales.
75
HALLAZGOS INMUNOLÓGICOS Y CAPILAROSCÓPICOS EN 32 PACIENTES CON FENÓMENO DE RAYNAUD INFANTIL
J.J. Bethencourt Baute, S. Bustabad Reyes, A. Álvarez Pio, A. Arteaga González, I.A. Ferraz Amaro, J.C. Quevedo Abeledo, S. Machín García, B. Rodríguez Lozano, M.A. Gantes Mora, J.F. Díaz González, E. Trujillo Martín y T. González García
Hospital Universitario de Canarias.
El fenómeno de Raynaud (FR) es un hallazgo poco frecuente en la infancia. El FR se asocia a conectivopatías, principalmente esclerodermia o lupus eritematoso sistémico y es a menudo el síntoma inicial de estas enfermedades llegando a preceder a otras manifestaciones incluso en años.
Objetivos: Estudiar el FR de comienzo infantil, antes de los 16 años de edad, sin otra sintomatología, y su relación con los hallazgos inmunológicos y capilaroscópicos.
Método: Se estudiaron 32 pacientes con FR entre el año 200 y el 2002 (29 mujeres y 3 varones) en edades comprendidas entre los 10 y los 16 años (edad media 14,5 años), no seleccionados y consecutivos, sin otra sintomatología. El tiempo medio de evolución de los pacientes fue de 3,6 años (rango 1-12 años). A todos los pacientes se les realizó un estudio inmunológico y capilaroscópico además del estudio evolutivo.
Resultados: La localización más frecuente del FR fue en manos (78,1%) siendo en un 84,37% monofásico. Desarrollaron conectivopatía 10 pacientes (31,2%): 4 LES (12,5%), 3 EMTC (9,4%), 1 conectivopatía indiferenciada (3,1%) y 2 pre-esclerodermia (6,2%). Los 3 varones presentaron FR con ANA negativo. El tiempo de evolución del FR fue superior (media 5,4 años) en los pacientes con ANA positivos que en los pacientes con FR y ANA negativos (media 4,4 años). Los ANA resultaron positivos en un 40,6% de los pacientes: 84,6% patrón moteado, 7,7% homogéneo y 7,7% centrómero, a títulos superiores a 1/160. Los patrones capilaroscópicos fueron de conectivopatía en 9 pacientes (28,1%), de esclerodermia en 3 (9,6%) y un patrón funcional hipohémico en 6 pacientes (18,7%); siendo la capilaroscopia normal en 12 pacientes (37,5%). Todos los pacientes con FR y un patrón capilaroscópico funcional hipohémico tenían ANA negativos.
Conclusiones: El FR infantil predomina en niñas con una edad media de presentación de 14,5 años, diagnosticándose una conectivopatía en el 31,2% de los pacientes. Se observó un patrón capilaroscópico de conectivopatía/esclerodermia en los pacientes con FR y ANA positivos, confirmando el diagnóstico de conectivopatía en el seguimiento. El patrón capilaroscópico funcional hipohémico se relacionó de forma significativa con FR y ANA negativos.
76
IMPACTO DE LA REUMATOLOGÍA EN ASISTENCIA PRIMARIA. CODIFICACIÓN DIAGNÓSTICA: EXPERIENCIA DE 8 AÑOS
A. Lafont, S. Holgado, M. Sanmartí, M. Valls, A. Olivé y X. Tena
Hospital Universitari Germans Trias i Pujol. Badalona.
Objetivo: Describir la prevalencia de los diagnósticos realizados en una consulta de reumatología en asistencia primaria durante 8 años.
Métodos: La población de referencia es de 127.000 habitantes. Durante 8 años se realizan 28.028 visitas (4.741 primeras visitas y 23.287 sucesivas). Se recogen de forma prospectiva: la filiación del paciente, fecha de nacimiento, fecha de primera visita, edad en el momento de la primera visita, sexo, procedencia del paciente y diagnósticos principal y secundarios según la versión modificada de lanomenclatura y clasificación del American College of Rheumatology.
Resultados: El 72% de los pacientes visitados fueron mujeres y el 28% varones de edades comprendidas entre los 3 y los 95 años. El 53,5% fueron derivados por el médico de cabecera, el 32% por el traumatólogo y el 14,5% por otros facultativos. El 94,7% de los diagnósticos corresponden a patología no inflamatoria: 31,3% afecciones de la columna vertebral, 22,6% artrosis, 14,2% reumatismo de partes blandas y 6,2% osteoporosis. Las enfermedades inflamatorias suponen el 5,3%: 2,3% artritis cristalinas, 1,5% conectivopatías y 0,8% espondiloartropatías. El porcentaje de pacientes remitidos al hospital para ingreso es inferior al 0,1%.
Conclusiones: Los pacientes visitados en el CAP II de nuestra zona son remitidos por el médico de cabecera, suelen ser mujeres de mediana edad, con más de un diagnóstico reumatológico. Las patologías más frecuentes son las afecciones de la columna vertebral, la artrosis, los reumatismos de partes blandas y la osteoporosis. El porcentaje de patología inflamatoria es del 5,3%. El número de pacientes con neoplasias fue muy bajo, a lo largo de este tiempo no se detectó ninguna infección.
Comentarios: No hemos encontrado en la literatura médica española ningún estudio de estas características. En el destaca la elevada prevalencia de patología no inflamatoria.
77
¿ES DIFERENTE LA PATOLOGÍA DIAGNOSTICADA EN ATENCIÓN PRIMARIA RESPECTO A LA DE UNA CONSULTA EXTERNA HOSPITALARIA?
A. Lafont, A. Oriol, S. Holgado, M. Sanmartí, M. Valls, D. Vázquez, M. Sallés, O. Oria, A. Olivé y X. Tena
Hospital Universitari Germans Trias i Pujol. Barcelona.
Objetivo: Comparar los diagnósticos reumatológicos en una consulta de atención primaria con los de la consulta externa del hospital de referencia en el mismo período de tiempo.
Métodos: Se recogen de forma prospectiva y a lo largo de 8 años (1 de febrero de 1994 a 1 de febrero del 2002) en 7.971 pacientes visitados en el hospital y 3.818 en asistencia primaria los siguientes datos: filiación, edad en el momento de la primera visita, sexo, fecha de nacimiento, fecha de la primera visita y diagnósticos, principal y secundarios, acorde con la versión modificada de la nomenclatura y clasificación del American College of Rheumatology. Para comparar ambas bases de datos se utilizará la prueba T de Student para variables cuantitativas y la prueba de chi cuadrado para variables cualitativas.
Resultados: El porcentaje de patología inflamatoria diagnosticada en el hospital en el período de 1994-2002 es del 31% frente al 5,7% de atención primaria. En el hospital la patología inflamatoria se reparte de la siguiente forma: 1.027 (9,34%) conectivopatías, 407 (3,7%) espondiloartropatías, 233 (2%) infecciones osteoarticulares, 1.396 (12,7%) afecciones metabólicoendocrinas y 380 (3,4%) artritis no filiadas. En atención primaria la patología inflamatoria sigue la siguiente distribución: 83 (1,5%) conectivopatías, 45 (0,8%) espondiloartropatias, 170 (3%) afecciones metabólicoendocrinas y 25 (0,47%) artritis no filiadas.
Conclusiones: Los datos preliminares indican que existen diferencias entre la prevalencia de las enfermedades reumáticas vistas en atención primaria y en el hospital de referencia. Conviene valorar si las diferencias se mantienen una vez ajustemos por variables pronósticas.
78
FRACTURAS ÓSEAS EN PACIENTES TRATADOS CON INFLIXIMAB. ¿MÁS FRECUENTE DE LO ESPERADO?
C. Albaladejo Domínguez, I. Vázquez De Las Heras, J.R. Rodríguez Cros, J. D. Cañete Crespillo, S. García, J. Muñoz Gómez y R. Sanmartí Sala
Unitat d´Artritis. Servicio de Reumatología (ICAL). Hospital Clínic, Barcelona.
Las reacciones a la infusión y las infecciones se constituyen como los efectos adversos más frecuentes asociados al uso del infliximab. No se han descrito un incremento de fracturas óseas en pacientes tratados con dicho fármaco.
Objetivo: Analizar la prevalencia acumulada de fracturas óseas en pacientes tratados con infliximab.
Material y métodos: se analizó la presencia de fracturas óseas con expresión clínica en todas las mujeres tratadas en el Hospital de Día de Reumatología desde enero del 2000 hasta junio del 2002 y que habían recibido tratamiento con infliximab, como mínimo durante seis semanas. Se determinó la existencia de fracturas (vertebrales o periféricas) tras iniciar el tratamiento con infliximab, así como antes de iniciar dicha terapia biológica, con el mismo período de observación para cada paciente. Se comparó la prevalencia acumulada de fracturas en ambos períodos de observación (pre- y post-infliximab).
Resultados: Se incluyeron 51 mujeres, con una edad media de 50,5 años (rango: 23-74) y una media de 10 años de evolución de la artritis. 39 tenían artritis reumatoide, 8 artritis psoriásica, 3 espondilitis anquilosante y una espondiloartropatía indiferenciada. Cuarenta y seis recibieron infliximab a la dosis de 3mg/kg y cinco a 5mg/kg, a las 0, 2 y 6 semanas y después cada 8 semanas. En 21 casos se realizó alguna modificación de la dosis (incremento a 5mg/kg). Recibían terapia concomitante con metotrexato 27 pacientes y con corticoides (prednisona < 10 mg/día) 40 pacientes. Durante el período de observación (media de 35.5 semanas, rango 6-112 sem) se identificaron 10 episodios de fracturas en 8 pacientes (prevalencia acumulada 15.7%) mientras que sólo se objetivó un episodio en el mismo período de observación previo al tratamiento con infliximab (prevalencia acumulada del 1.9%, p < 0.01). La fracturas se localizaron en: vértebras (5), rama isquiopubiana (2), plataforma tibial (1), tercio proximal fémur (1) y húmero (1). Todas recibían tratamiento con prednisona (5-10 mg/día de prednisona), todas, excepto una, tenían más de 65 años, 5 tenían historia previa de fracturas y 5 habían sido diagnosticadas anteriormente de osteoporosis por densitometría. Las fracturas aparecieron al cabo de 2 a 64 semanas de iniciar el tratamiento con infliximab, aunque en cinco casos durante las primeras 16 semanas de terapia.
Conclusiones: Las mujeres tratadas con infliximab presentan una mayor frecuencia de fracturas óseas de lo esperado, tras el inicio del tratamiento. Se desconoce su mecanismo, aunque no se descarta, que pueda ser debido a la realización de una actividad física mayor o inusual asociada a la mejoría clínica.
79
PROTOCOLO DE TRATAMIENTO CON LEFLUNOMIDA EN LA ARTRITIS REUMATOIDE EN LA COMUNIDAD VALENCIANA. RESULTADOS DE EFICACIA Y SEGURIDAD
J.J. Alegre Sancho, C. Fernández Carballido, J.A. Román Ivorra, P. Trenor, J. Rosas, G. Santos, V. Vila, C. Julia, T. Buades, J. A. Castellano, F. Pérez Torres, A. Gracia y A. Pérez Torres
Hospital Universitario Dr Peset, Valencia. Hospital La Ribera, Alzira. Hospital Villajoyosa, Hospital Vinaroz, Hospital Malvarrosa, Valencia. Hospital Valencia al Mar, Hospital Arnau de Vilanova, Valencia. Hospital Requena, Hospital Sagunto
Objetivo: Evaluar eficacia y seguridad de Leflunomida (LFN), en monoterapia o en combinación con metotrexato (MTX), como DMARD en pacientes con Artritis Reumatoide (AR) activa en la Comunidad Valenciana.
Material y métodos: Estudio observacional, abierto, no controlado, prospectivo, de un año de duración, multicéntrico, en condiciones asistenciales reales. Se realizaron controles clínicos y analíticos mensuales hasta los 6 meses y, luego, cada 2 meses. Se evaluó eficacia a los 4, 12, 24 y 52 semanas (criterios ACR) y se recogieron los acontecimientos adversos (AA).
Resultados: Se incluyeron 62 pacientes (13 v, 49 m; edad media: 55 + 12 años), con una media de evolución de la AR de 8,2 (0,8-48) años. 69,4% eran seropositivas, 64% erosivas, 15% nodulares, 24,2% con Sd Sjögren 2º, y 3,2% con fibrosis pulmonar. La media de DMARDs previos fue de 2,4 + 1,7 (87% habían recibido MTX, y 6,5% Infliximab). 43 pacientes iniciaron LFN en monoterapia, y 19 en combinación con MTX (7,5-20 mg/s). Completaron el estudio 39 pacientes; recogiéndose 18 retiradas (29%): 7 por ineficacia (11,3%). Respuesta a los 12 meses: 51,6% ACR20, 30,6% ACR50 y 17,7% ACR70. La combinación LFN + MTX fue más eficaz a partir del 3º mes. Se observó una reducción de los nódulos (nº y tamaño) en 4 pacientes. También se comprobó una mejoría en pacientes con fibrosis pulmonar asociada a la AR (dosis menores de corticoides, GaB). Los AA fueron generalmente leves y en los primeros meses de tratamiento, obligando a la retirada en 7 casos (11,3%): 1) Elevación de ALT/AST (18%): ALT > AST. Elevaciones > 2-3x sólo al asociar isoniacida (ISN), no con MTX. Resueltas espontáneamente o al reducir LFN y/o MTX, sin retirada de LFN. No fue superior en pacientes con antecedentes de suspensión de MTX por hepatotoxicidad (7). 2) HTA (15%): TAS > TAD. Retirada en 1 caso. Se detectó un riesgo aumentado de elevación de TA en pacientes con HTA conocida (RR 8,0; 95% CI 2,25-28,35; p < 0,05). 3) Infecciones leves de vias altas (8%). 4) Diarrea (8%): No sólo con "dosis de carga". Retirada en 2 casos. 5) Alopecia (6%), resuelta al reducir LFN. Se recogió un AA grave, que obligó a retirada y lavado: aplasia medular con sepsis en una paciente con LFN + MTX. Resto de retiradas: impotencia sexual (1), reacción urticariforme (1), y dolor abdominal (1). Un hallazgo analítico frecuente fue la hipofosfatemia, sin repercusión clínica.
Conclusiones:1) La LFN es un fármaco eficaz y de acción rápida en el tratamiento de la AR, especialmente en combinación con MTX. 2) LFN puede reducir y/o eliminar los nódulos, y quizás mejorar la función respiratoria en pacientes con AR y fibrosis pulmonar. 3) El perfil de seguridad de la LFN no difiere de estudios previos. 4) La combinación LFN + ISN es más hepatotóxica que LFN + MTX. 5) La hepatotoxicidad con MTX no es predictiva de complicaciones hepáticas con LFN. 6) Los pacientes con HTA conocida tienen un riesgo aumentado de elevación de TA con LFN.
80
EFICACIA Y SEGURIDAD DE LAS TERAPIAS ANTI-TNF ALFA EN PACIENTES CON ESPONDILITIS ANQUILOSANTE: 1 AÑO DE EXPERIENCIA
A. Erra, E. Moreno, L. Guahnon, C. Tomas, P. Barceló y S. Marsal
Hospital General i Universitari Vall d'Hebron.
La espondilitis anquilosante (EA), es una enfermedad inflamatoria crónica de etiología desconocida. Recientemente, se han realizado varios estudios que implican al TNF en la patogenia de la EA, así como algunos ensayos clínicos que evalúan la eficacia de las terapias anti-TNF en la EA.
Objetivos: El objetivo de este estudio es analizar de forma retrospectiva la seguridad y eficacia de las terapias anti-TNF en nuestros pacientes con EA.
Métodos: Se incluyen 18 pacientes con EA activa: 5 pacientes recibieron etanercept (25 mg/2 semana) (1 con MTX) y 13 infliximab (5mg/kg a las semanas 0, 2, 6, 14 y cada 8 semanas) asociado a MTX. El día de la administración de infliximab se realizó una analítica de rutina que incluía ANA y anti-DNA, además de una valoración clínica completa. En los pacientes que recibían etanercept se mantuvo esta misma periodicidad. Se recogieron todos los efectos adversos y se anotó el tratamiento con AINEs y corticoides (GC). El seguimiento máximo ha sido de 54 semanas (n = 2) y el mínimo de 6 semanas (n = 6).
Resultados: Las características de los pacientes fueron: edad 45 + 12 a (18-60); sexo (M/F) 5/1; duración de la enfermedad 22 + 10 a; 11 (61%) pacientes tenían artritis periférica.
El valor medio de la VSG fue de 31 (S0), 9 (S2) y 6 (S54). Si seleccionamos aquellos pacientes que a la S0 tenían una VSG > 30 la mejoría fue más evidente: 72 (S0), 14 (S2), 2 (S30). Los datos más relevantes de la eficacia clínica se enseñan en la tabla 1. En el subgrupo de pacientes con artritis periférica el valor medio del NAT fue 2,2 en la S0, 1 en la S2 y 0 en la S22. La dosis de MTX fue de 7,5 mg/semana en la forma axial y de 17,5 mg/semana en la forma mixta. Los AINEs se retiraron en el 50% de los pacientes y la dosis de GC se pudo reducir en todos. En el grupo de pacientes que recibía infliximab no se observó en ningún caso una reactivación de la enfermedad antes de la siguiente infusión.
Seguridad: Se retiró el tratamiento con infliximab en 1 paciente (TBC pulmonar). El resto de los efectos adversos fueron: 4 infecciones virales de vías respiratorias altas, 1 orquitis, 1 leucocitopenia transitoria, y solo un paciente con etanercept presentó reacciones en el sitio de la inyección. Se observó una positivización de los ANA en 5 pacientes y no se detectaron anticuerpos anti-DNA.
Conclusiones: Las terapias anti-TNF en pacientes con EA tienen una marcada eficacia clínica de forma muy precoz que se mantiene a lo largo del seguimiento. En nuestra serie, un paciente desarrolló una TBC pulmonar, pero el resto de los efectos adversos fueron infrecuentes y leves. La asociación de MTX e infliximab en nuestro grupo de pacientes ha sido muy efectiva para mantener una pauta de administración de infliximab de cada 8 semanas. Sin embargo se precisan más estudios para determinar el beneficio clínico de la asociación de MTX (7,5 mg/sem) en la forma axial.
81
VALORACIÓN GANMAGRÁFICA RADIOLÓGICA Y ECOGRÁFICA EN PACIENTES CON GONARTROSIS PRIMARIA. ESTUDIO PRELIMINAR
M. Romero Gómez, P. Caricol, T. García, A. Rueda, J. Salvatierra y D. Salvatierra
Hospital San Cecilio, Granada.
Objetivo: Describir en pacientes con artrosis de rodilla, porcentaje y correlación entre diferentes patrones ganmagraficos, estadiaje radiológico y existencia de liquido sinovial evidenciado por ecografía.
Métodos: Estudio sobre una muestra de 20 pacientes (18 m, 2 v) con edad media de 58 (50-70) años en seguimiento por osteoartritis de rodilla. Se excluyeron pacientes con cirugía previa de rodilla, fractura de miembros inferiores y patología inflamatoria articular. Los datos demográficos y exploraciones complementarias (radiografía en carga AP y L) se obtuvieron de las historias clínicas. A todos ellos se realizo ganmagrafía ósea y ecografía de rodillas, midiendo en esta última técnica existencia o ausencia de líquido sinovial, entre otros parámetros. Para la valoración Rx se utilizó la gradación de Kellgren y los patrones ganmagráficos se clasifican en base a captación: localizada, global y lineal.
Resultados: De 6 pacientes (30%) con grado radiológico I todos presentaron captación ganmagráfica localizada, objetivándose liquido sinovial por ecografía en la mitad de ellos. 9 pacientes (45%) con grado radiológico II, 7 presentaron captación ganmagráfica localizada, 5 de ellos con ausencia de liquido sinovial y solo en dos de ellos se visualizó derrame articular; los otros dos pacientes con grado Rx II presentaron captación lineal sin evidencia de liquido en ninguno de ellos. 4 pacientes (20%) presentaron grado III en Rx, de ellos, 2, captación ganmagráfica localizada, y cada uno de los otros presentaron captación global y lineal respectivamente; en los que presentaron captación localizada se visualizo liquido libre sinovial y en el resto no se observó. Por último un único paciente con grado Rx IV con captación global y ausencia de derrame articular.
Conclusión: En la serie de pacientes estudiados, la mayoría presentan grado Rx precoz (I y II) y captación localizada; y solo obtuvimos patrón de captación global con grado Rx avanzado. Así mismo, observamos en la tabulación de los datos la ausencia de liquido sinovial por ecografía en la mayoría de los pacientes; de los que presentan derrame, en mayor frecuencia, como es lógico corresponde a estadios Rx III-IV. Un seguimiento de estos pacientes y un mayor tamaño muestral nos proporcionará información sobre el posible papel pronóstico-diagnóstico de la ganmagrafía y ecografía con estudios estadísticos concluyentes.
82
SÍNDROME SAPHO: TRATAMIENTO CON PAMIDRONATO
M. Sanmartí, M. Valls Roc, S. Holgado, V. Ortiz Santamaria, M. Sallés, D. Vázquez, A. Lafont, A. Olivé y X. Tena
Hospital Universitari Germans Trias i Pujol. Badalona.
Objetivo: Determinar la eficacia y seguridad del tratamiento con pamidronato endovenoso en el síndrome SAPHO (sinovitis, acné, pustulosis, hiperostosis y osteítis) refractario al tratamiento convencional.
Métodos: Estudio abierto. Los pacientes fueron diagnosticados según criterios de Kahn. Se administraron durante 2 horas 60 mg de pamidronato endovenoso en 250 cc de suero fisiológico en los días 1, 7, 14, 28 y 56. Se valoró el dolor mediante la escala analógica visual. Los parámetros de laboratorio incluyeron velocidad de sedimentación glomerular, proteína-C-reactiva y calcemia. Se realizó gammagrafía ósea con 99mTc-MDP. La valoración clínica, los parámetros de laboratorio y las gammagrafías óseas se determinaron antes de iniciar y después de finalizar el tratamiento.
Resultados: Todos los pacientes completaron el ciclo de tratamiento. De 44 pacientes diagnosticados de síndrome SAPHO en la sección de reumatología de un hospital universitario, 6 (13,6%) fueron refractarios al tratamiento convencional, 4 mujeres y 2 varones; edad media 31 años (16-47); duración media de la enfermedad 5,5 años (1-12). Se constató mejoría clínica del dolor (tabla). La puntuación media descendió de 9,16 (8-10) antes del tratamiento a 3,91 (1-6) después del mismo. La gammagrafía ósea no demostró modificaciones significativas en cuanto a extensión ni grado de actividad osteogénica. Los parámetros analíticos evaluados antes y después del tratamiento no se modificaron de forma significativa. Dos pacientes presentaron flebitis en la zona de venopunción y uno fiebre después de la segunda y tercera dosis de tratamiento. Ninguno presentó síndrome gripal ni artralgias después de las infusiones.
Conclusiones: Los resultados del estudio ponen de manifiesto que el tratamiento con pamidronato endovenoso mejora el dolor en los pacientes con SAPHO refractario a tratamiento convencional. El tratamiento es bien tolerado, sin graves efectos secundarios. No se observaron cambios significativos en la gammagrafía ósea ni en los parámetros biológicos.
83
EFECTO A LARGO PLAZO DEL TRATAMIENTO CON TILUDRONATO EN LA ACTIVIDAD DE LA ENFERMEDAD ÓSEA DE PAGET (EP)
D. Cerdà Gabaroi, L. Álvarez, N. Guañabens, P. Peris, A. Monegal, A. Ballesta y J. Muñoz Gómez
Hospital Clínic, Barcelona.
Los nuevos bisfosfonatos han mostrado una gran eficacia en el tratamiento de la EP. Sin embargo, es necesario conocer el efecto a largo plazo de la administración de estos tratamientos sobre la actividad de la enfermedad.
Objetivo: Analizar la evolución de la actividad de la enfermedad en pacientes con enfermedad ósea de Paget que recibieron 3 meses de tratamiento con tiludronato.
Pacientes y métodos: Se incluyeron 26 pacientes (14 hombres y 12 mujeres) con EP. La edad (media ± error típico) era de 61,88 ± 1,93 (rango 42-73 años). Todos ellos recibieron tratamiento con 400 mg/d de tiludronato durante 3 meses. Se determinaron los siguientes marcadores bioquímicos de recambio óseo: fosfatasa alcalina total (FAT), fosfatasa alcalina ósea (Fao) y el telopéptido amino terminal del colágeno I (NTX) antes, a los 6 meses (nadir de respuesta) y 30 meses de haber finalizado el tratamiento. Se consideró que los pacientes presentaban una respuesta al tratamiento cuando la disminución del marcador era superior a su diferencia crítica (35% para FAT, 30% para Fao, 45% para NTX). A los 30 m de tratamiento se compararon los pacientes con respuesta persistente al tratamiento (aquellos con FAT > 35%) (Grupo 1) respecto a los que no presentaban una disminución superior a la diferencia crítica (Grupo 2).
Resultados:
A los 30 meses el 31% de los pacientes tenían una disminución de la FAT superior a la diferencia crítica. Este porcentaje era superior al 50% cuando se analizaban la Fao y el NTX (Fao 53%, NTX 52%). Los pacientes que presentaban una disminución persistente de la FAT a los 30 meses del tratamiento tenían valores basales superiores de FAT (Grupo 1: 1.079,8 ± 263 vs Grupo 2: 491,7 ± 111 UI/L, p = 0,005); FAo (Grupo 1: 162,5 ± 45 vs Grupo 2: 58,8 ± 16 ng/ml, p = 0,000 y NTX (Grupo 1: 450,5 ± 114 vs Grupo 2: 196,8 ± 23 nM BCE/mM, p = 0,009).
Conclusión: Un tercio de los pacientes presenta una respuesta persistente al tratamiento con tiludronato a los 30 meses de su administración. Este porcentaje alcanza el 50% cuando se analizan marcadores más sensibles como la Fao o el NTX. Los pacientes con mayor actividad de la enfermedad son los que presentan una respuesta al tratamiento más prolongada.
84
CAPACIDAD FUNCIONAL Y ANSIEDAD Y DEPRESIÓN EN LA ESPONDILITIS ANQUILOSANTE (EA) TRAS UN AÑO DE SEGUIMIENTO
M.J. Moreno Ramos y L.F. Linares Ferrando
Hospital Santa María del Rosell. Cartagena. Hospital Virgen de la Arrixaca, El palmar, Murcia.
Objetivos: Comprobar la estabilidad de los síntomas de ansiedad y depresión y la capacidad funcional en pacientes con EA tras un año de seguimiento.
Material y métodos: Estudio longitudinal en 67 pacientes ambulatorios (59 varones y 8 mujeres) diagnosticados según los criterios modificados de Nueva York.
La capacidad funcional se valoró mediante el Cuestionario HAQ en su versión española validada para la EA (HAQEA), los síntomas de depresión mediante la versión española abreviada de la Escala de Depresión Geriátrica (GDS), y los de ansiedad por la Escala de Ansiedad-Rasgo de la Versión Española del Cuestionario Estado-Rasgo (STAI). Se realizaron dos valoraciones, una basal y otra al año.
Método estadístico: Mediante el paquete estadístico SPSS 6.0,1 se analizaron los datos usando análisis de correlación.
Resultados:
Depresión:
Puntuación media GDS1 (basal): 4,5 ± 4 puntos.
Puntuación media GDS2 (1 año): 4,8 ± 4 puntos.
La concordancia existente entre las puntuaciones efectuadas por un mismo paciente tras un intervalo de 1 año fue de 0,68.
Ansiedad:
Puntuación media STAI1 (Basal): 5,55 ± 5,50 puntos.
Puntuación media STAI2 (1 año): 5,31 ± 6 puntos.
La concordancia existente, en un mismo paciente, entre ambas puntuaciones fue de 0,78.
Capacidad funcional (HAQEA):
Puntuación media HAQEA1 (Basal): 1,13 ± 1,09 puntos.
Puntuación media HAQEA2 (1 año): 1,09 ± 1,09 puntos.
La concordancia entre ambos resultados para un mismo paciente fue de 0,87.
Conclusiones: En nuestro estudio, los síntomas de ansiedad y depresión y la capacidad funcional permanecen estables tras un año de seguimiento en nuestros pacientes espondilíticos.
85
ACTIVACIÓN DE LOS FACTORES DE TRANSCRIPCIÓN NFºB Y AP-1 EN CÉLULAS MONONUCLEARES DE SANGRE PERIFÉRICA EN PACIENTES CON ARTRITIS REUMATOIDE
C. Bordoy Ferrer, R. Largo Carazo, M. Alcalde Villar, M.Á. Álvarez Soria, O. Sánchez Pernaute, J.C. Acebes Cachafeiro y G. Herrero Beaumont
Fundación Jiménez Díaz. Madrid.
Introducción: En la artritis reumatoide (AR) las células mononucleares procedentes de sangre periférica son las principales responsables del inicio y mantenimiento de la respuesta inflamatoria en el tejido sinovial a través de la síntesis de citoquinas, moléculas de adhesión, factores de crecimiento y mediadores inflamatorios. Los factores de transcripción factor nuclear kappa B (NFºB) y proteína activadora 1 (AP-1) están implicados en el control de la transcripción de numerosos de estos genes inducibles y se ha demostrado su activación local en patologías inflamatorias como la AR. Sin embargo, no se conoce aún si las células mononucleares circulantes presentan también una activación de estos factores de transcripción en los enfermos con AR.
Objetivo: Estudio de la activación de los factores de transcripción NFºB y AP-1 en las células mononucleares de sangre periférica de pacientes con AR respecto a sujetos sanos.
Métodos: Se estudiaron 17 pacientes con AR activa y 4 controles sanos, de forma transversal. Se realizó un lavado previo de fármacos potencialmente inhibidores de los factores de transcripción. A continuación, se aislaron las células mononucleares de sangre periférica. En los pacientes se evaluó la actividad de la enfermedad mediante exploración de las articulaciones inflamadas (NAI), la valoración global por el paciente (EVA), velocidad de sedimentación (VSG) y proteína C reactiva (PCR). La activación de los factores nucleares NFºB y AP-1 se determinó mediante ensayo de retardo de movilidad electroforética. Se emplearon la T de Student y la prueba de correlación de Pearson para comparar los grupos, considerando significativos valores de p < 0,05.
Resultados: Los pacientes mostraron un grado de actividad de la enfermedad moderado-alto: NAI = 17,8 ± 2 (media ± SEM); valoración global por el paciente = 5,8 ± 0,6; VSG = 47,6 ± 5,3; PCR (mg/dl) = 5,6 ± 1,3. El grado de activación de NFºB y de AP-1 fue significativamente mayor en los pacientes que en los controles (p < 0,001 y p < 0,005 respectivamente). El 53% y el 43% de los pacientes presentó una activación mayor del 150% sobre los valores normales de NFºB y de AP-1, respectivamente. Solamente el 15% de los pacientes presentó activación simultánea de ambos factores de transcripción. No se observó correlación entre la activación de los factores de transcripción y los parámetros de actividad de la enfermedad.
Conclusiones: Nuestro estudio demuestra que los factores de transcripción NFºB y AP-1 se encuentran activados de forma sistémica en la AR respecto a la población control. No obstante, esta activación no parece constituir un marcador de actividad de la enfermedad en un corte transversal.
86
MULTITEST EN PACIENTES CON ARTRITIS REUMATOIDE COMO SCREENING DE TUBERCULOSIS
P. Caricol Pérez, M. Romero Gómez, T. García Contreras, Y. Cabello, P. Morales y D. Salvatierra Ríos
Servicio de Reumatología. Hospital San Cecilio, Granada.
Las nuevas terapias biológicas suponen un gran avance en el tratamiento de la artritis reumatoide. El Infliximab es una de ellas y se trata de un anticuerpo monoclonal (ACM) quimérico frente al TNFa. Uno de los efectos adversos más relevantes de éste son las infecciones y entre ellas la tuberculosis, por tanto, antes de iniciar el tratamiento se debe descartar infección tuberculosa activa ó latente mediante la realización de Mantoux y placa de torax.
Objetivo: Determinar la positividad del Mantoux en pacientes con artritis reumatoide y discriminar los pacientes anérgicos a fin de evitar reactivación tuberculosa durante el tratamiento con Infliximab.
Material y métodos: Realizamos un estudio descriptivo retrospectivo de un grupo de 50 pacientes con artritis reumatoide elegidos al azar (de ellos 14 en tratamiento con Infliximab), a los que se les realizó Multitest, consistente en la inyección intradérmica de 0,1 ml de tuberculina, 0,1 ml de toxoide tetánico y 0,1 ml de candidina y lectura a las 48 horas del diámetro de las induraciones.
Resultados y Conclusiones: De los 50 pacientes (45 mujeres, 5 varones) con edad media 50 ± 6,47 (94,4%) dieron Mantoux negativo (diámetro de la induración < 5 mm); 2 pacientes (5%) resultaron anérgicos y 1 paciente (1%) dió Mantoux positivo. La negatividad del Mantoux puede deberse a una anergia cutánea y no descarta la existencia de infección tuberculosa activa ó latente. El Multitest es una técnica fácil y sencilla que realiza el personal de nuestra sala y que elimina los falsos negativos del Mantoux. Un Mantoux positivo obliga a descartar en los pacientes que van a iniciar tratamiento con Infliximab TBC activa, mediante realización de placa de torax, baciloscopia y cultivos de orina y esputo. En ausencia de TBC activa y Mantoux positivo (> 5mm) en los pacientes que van a ser tratados con Infliximab es obligada la Quimioprofilaxis con Isoniacida durante 9 meses.
87
EVOLUCIÓN DE LA AFECCIÓN CERVICAL EN PACIENTES CON ARTRITIS REUMATOIDE EN TRATAMIENTO CON ANTI-TNF
N. Vázquez Fuentes, C.O. Sánchez González, S. Rodríguez Rubio, O. Illera Martín, A.C. Zea Mendoza y J. Orte Martínez
Hospital Ramón y Cajal. Madrid.
Objetivos: La Artritis Reumatoide (AR) se caracteriza por una sinovitis inflamatoria persistente que puede afectar a la región cervical. Las citocinas, interleukina-1 (IL-1) y factor de necrosis tumoral alfa (TNF-±), juegan un papel clave en la patogenia de la enfermedad. Las nuevas terapias biológicas, entre ellas los anti-TNF, han demostrado ser eficaces en la reducción de la inflamación sinovial con la consiguiente mejoría en los criterios de respuesta. Nuestro objetivo es estudiar la evolución de la afección cervical en pacientes con AR y tratamiento con anti-TNF.
Métodos: Realizamos un estudio descriptivo a partir de la base de datos de la Consulta de AR de nuestro hospital desde enero de 1985 hasta diciembre de 2002. Incluimos a los pacientes en tratamiento con anti-TNF que presentaban afección cervical clínica y/o radiológica previa a éste. Se recogieron parámetros demográficos, de evaluación inicial y tratamientos previos. La evolución clínica de la afección cervical fue medida mediante Escala Analógica Visual, y la radiológica mediante estudio comparativo con radiología simple y/o Resonancia Magnética Nuclear (RMN) antes y después del tratamiento anti-TNF.
Resultados: De 65 pacientes con AR y tratamiento anti-TNF, 10 presentaban afección cervical (9 mujeres y 1 hombre) con una edad media actual de 57,1 años, edad media al diagnóstico de 38,8 años y tiempo medio de evolución de la enfermedad de 18,1 años. Todos eran AR seropositivas y habían presentado en algún momento de la evolución aumento de VSG, autoinmunidad o erosiones radiológicas. Todos habían recibido tratamiento con diversos AINEs, dosis variables de corticoides y uno o más fármacos de acción lenta (FARAL). Todos cumplían los criterios del Comité de Expertos de AR de la Sociedad Española de Reumatología (SER) para el inicio de tratamiento con anti-TNF. Antes del inicio del tratamiento con anti-TNF, 8 de los 10 pacientes presentaban cervicalgia y los otros 2 afección radiológica asintomática. El tiempo medio de tratamiento con anti-TNF fue de 27,7 meses. Tras este período observamos empeoramiento de la cervicalgia con respecto a la evaluación inicial y aparición de la misma en los pacientes previamente asintomáticos, así como progresión radiológica (radiología simple o RMN) llegando a precisar cirugía 3 de ellos.
Conclusiones: Hemos observado que los pacientes con AR y afección cervical que inician tratamiento anti-TNF empeoran clínica y radiológicamente, presentando progresión sintomática y aumento de afección radiológica, sobre todo subluxación atloaxoidea, que en algunos casos precisa cirugía inmediata por riesgo de compresión medular debida a laxitud ligamentaria a dicho nivel. Consideramos necesario en pacientes con AR que van a ser tratados con anti-TNF realizar evaluación clínico-radiológica, así como seguimiento posterior de la afección cervical. Creemos aconsejable la realización de nuevos estudios que confirmen nuestra observación.
88
ESTUDIO DE LA VARIANTE DEL GEN "PROGRAMMED CELL DEATH 1" QUE PREDISPONE A LUPUS ERITEMATOSO SISTÉMICO EN PACIENTES NÓRDICOS, NORTEAMERICANOS Y MEJICANOS
I. Ferreirós Vidal, J. García Meijide, F. Barros, Á. Carracedo, P. Carreira, J. L. Vicario, J. J. Gómez Reino y A. González
Hospital Clínico Universitario de Santiago.
Objetivos: Comprobar si la variante genética que impide la unión del factor de transcripción RUNX-1 en el gen inmunomodulador y proapoptótico "programmed cell death 1" (PDCD1) participa en la susceptibilidad a LES. Esta variante, denominada PD1.3A, se ha identificado por estudios de ligamiento y de asociación, publicados recientemente, como factor de predisposición a LES en pacientes de Suecia y otros países nórdicos, en estadounidenses de origen europeo y en mejicanos. Según estos estudios el riesgo relativo asociado a PD1.3A sería de 2,2-5,3.
Métodos: Se han estudiado 194 pacientes con LES según los criterios de la ACR y 127 controles. Los alelos de PD1.3 se determinaron mediante análisis de la curva de hibridación por el método FRET en el sistema de PCR en tiempo real LightCycler de Roche. La técnica se validó secuenciando una veintena de muestras con los tres genotipos en el ABI-Prism 3100-Avant de Applied Biosystems. Se compararon las frecuencias alélicas mediante el likelihood ratio test y se determinó la potencia estadística post-hoc con el programa Gpower.
Resultados: No se encontraron diferencias significativas en las frecuencias alélicas de PD1,3 entre los controles y los pacientes con LES. De hecho la frecuencia del alelo que impide la unión de RUNX-1 parece menor en los pacientes. La potencia estadística del estudio para excluir un efecto de magnitud similar al menor observado previamente (RR de 2,2) es del 0,76.
Conclusión: El estudio publicado en diciembre de 2002 que implica a la variante PD1.3A del gen inmunoregulador PDCD1 con la susceptibilidad a padecer LES es uno de los más serios y sólidos publicados, incluyendo evidencias de ligamiento y de asociación de este polimorfismo con LES en cuatro grupos de pacientes de tres poblaciones diferentes. Sin embargo, nuestros resultados no confirman este efecto e incluso parecen indicar una menor frecuencia en los pacientes del alelo incapaz de unir RUNX-1. Si esta menor frecuencia se confirma indicaría que PD1.3 no es el polimorfismo causal sino que se encontraría en desequilibrio de ligamiento con el mismo. Para distinguir entre esta y otras posibilidades (heterogeneidad en las poblaciones, insuficiente potencia para detectar un efecto débil, posible asociación limitada a un subgrupo de pacientes) se va a ampliar el estudio con la inclusión de pacientes y controles de un tercer hospital.
Agradecimientos: Este trabajo es posible por la generosa contribución de los pacientes y de los miembros de los Servicios de Reumatología de los hospitales participantes. Financiado por el proyecto FIS 01/3138.
Bibliografía
1. L Prokunina, C Castillejo-López, F Öberg, et al. A regulatory polymorphism in PDCD1 is associated with susceptibility to systemic lupus erythematosus in humans. Nat Genet, 2002, 32:666-669.
89
LA ANEMIA EN LA ARTRITIS REUMATOIDE
M.D. Toledo, D. Soria, F. García, M. J. Hernández, L. Santos, C. De Cos, J. Bernal, C. E. Risueño, S. García, N. Chozas y J. A. Muñoz
H.U. Puerta del Mar de Cádiz.
AR: Clínica y Tratamiento
La artritis reumatoide (A.R) es una poliartritis crónica de predisposición genética que, en ausencia de tratamiento, es progresiva y produce incapacidad funcional. El tratamiento tiene cuatro objetivos: eliminar la inflamación articular, evitar el daño estructural, mantener la función y normalizar la vida del paciente. Este último aspecto se ve influenciado por la presencia de anemia, cuyo patrón habitual es el de anemia de trastorno crónico (ATC). La introducción de nuevos parámetros diagnósticos nos permite definir mejor estos cuadros anémicos e instaurar el tratamiento mas adecuado. Presentamos 62 pacientes afectos de A.R seguidos en nuestro Hospital en los que valoramos aspectos diagnósticos con el fin de establecer terapias antianémicas lo mas efectivas posibles. Estudiamos 62 pacientes (16 varones y 46 mujeres) de edades comprendidas entre 12 y 78 años, a los que realizamos hematimetria, metabolismo del hierro (sideremia, transferrina, ferritina y receptor soluble de la transferrina), citocinas (IL6 y TNF) y EPO. Igualmente hemos valorado aspectos clínicos (Nº de articulaciones dolorosa y/o inflamadas y rigidez matutina). 24 pacientes (39%) no presentaron anemia y 38 (61%) tienen diversos tipos de anemias hiporregenerativas sin evidencia de hemólisis: 13 anemias ferropénicas (AF), 11 ATC y 14 ATC con ferropenia (ATC + F). La categorización diagnóstica nos permite tratar adecuadamente los pacientes con ATC + F y valorar, individualmente, la utilización de EPO en los pacientes que presentan una secreción inadecuada de la misma; pero el tratamiento antianémico debe ir acompañado del tratamiento integral de la enfermedad base.
Conclusiones:1) Hay correspondencia entre la afectación hematológica y las manifestaciones clínicas. 2) La categorización diagnóstica de la anemia en la A.R debe incluir el estudio del receptor soluble de la transferrina. 3) La dosificación de EPO es, así mismo, necesaria para valorar si añadimos o no esta hormona al tratamiento. 4) El tratamiento de la anemia de la A.R. debe encuadrarse en el tratamiento integral de la misma.
90
EVALUACIÓN DE LA RELACIÓN ENTRE LOS NIVELES DE HEMOGLOBINA Y LA AFECTACIÓN DE LA RODILLA EN PACIENTES CON ARTRITIS REUMATOIDE
G. Morote Ibarrola, F. G. Martínez Sánchez, P. Font Ugalde, J. Vacas Pérez, M. D. L. Á. Aguirre Zamorano, M.D.C. Castro Villegas, V. Pérez Guijo, M. D. Miranda García y E. Collantes Estévez
H.U. Reina Sofía. Córdoba.
Introducción: La anemia es la manifestación extrarticular más frecuentes de la artritis reumatoide, afectando al 50-60% de los pacientes.
Objetivos: Demostrar si existe relación entre la afectación artrítica de la rodilla y los niveles de hemoglobina (Hb) en pacientes con Artritis Reumatoide.
Material y método: Estudio transversal observacional de 116 casos de Artritis Reumatoide en el que se determinaron los niveles de hemoglobina, la afectación de la rodilla, el tiempo de evolución, la VSG, PCR, número de articulaciones dolorosas e inflamadas, la positividad del FR, EVA global, DAS 28. Las variables cuantitativas se expresaron como media (±) desviación típica, indicando el valor máximo y mínimo. Las variables cualitativas (escala nominal) se expresaron mediante frecuencias y porcentajes correspondientes. Para las variables cualitativas medidas en escala ordinal se calculó el valor de la mediana y se indicó el valor mínimo y máximo. Para relacionar 2 variables cualitativas entre sí se realizó la prueba X2. Se utilizó la prueba U de Mann Whitney para contrastar las variables cualitativas medidas en escala ordinal. Mediante la prueba T de Student para datos independientes se compararon las medias aritméticas de las variables cuantitativas. Además se calcularon los correspondientes intervalos de confianza para cada una de las diferencias observadas. Se aplicó la corrección de Bonferroni cuando se realizaron contrastes múltiples. Todos los contrastes fueron bilaterales y se consideraron significativos cuando p < 0,05.
Resultados: Se evaluaron 79 mujeres y 37 hombres, con una edad media de 60,42 ± 13,97 años, el 72,4% FR positivo. Un 79,3% no tenía artritis de rodilla. El 34,5% tenía niveles de Hb de hasta 12gr/dl. El tiempo medio de evolución fue de 1,01 ± 1,25 años. Resultaron estadísticamente significativas (p < 0,05) las relaciones entre los niveles de Hb y la afectación de la rodilla dif = 40,7% (IC95% 19,3/62,1), entre los niveles de Hb y los de VSG dif = 33% (IC95% 15,5/50,6) así como entre los niveles de Hb y los de PCR dif = 27,7% (IC 95%7/48,3). No se encontró relación estadísticamente significativa (p > 0,05) entre los niveles de Hb y el tiempo de evolución dif = 3,2 años (IC95%-14,8/21,1), el DAS 28 dif = 7% (IC95% -15/ 28,8), la positividad del FR dif = 11,2% (IC95% -9/31,4) el número de articulaciones inflamadas dif = 0,83 articulaciones (IC95%-0,56/2,21) y dolorosas dif = 1,10 articulaciones (IC 95%-0,78/3) y la EVAG dif = -0,56 (IC95%-11,65/10,52).
Conclusiones: Los niveles de hemoglobina fueron menores de 12 gr/dl en el grupo con afectación de rodilla No podemos afirmar que los niveles de Hb se relacionen con la presencia de FR, el número de articulaciones inflamadas, el DAS 28 y el tiempo de evolución. Se debe reconsiderar en los recuentos articulares de las medidas clinimétricas de actividad la importancia de esta articulación.
91
EFICACIA CLÍNICA DE LEFLUNOMIDA, INFLIXIMAB Y ETANERCEP EN PACIENTES DIAGNOSTICADOS DE ARTRITIS REUMATOIDE ACTIVA
R. Criado Pizarro, R. Hernández Sánchez, J. Uceda Montañés, C. Fernández Delgado, N. Cid Boza, A. García López y A. Valenzuela Castaño
Hospital Universitario Virgen del Rocio, Sevilla.
Objetivo: Evaluar la eficacia clínica de los nuevos fármacos antirreumáticos de acción lenta en pacientes con artritis reumatoide (AR) activa.
Material y método: Revisamos todas las historias clínicas de los pacientes con AR activa, en los que se han utilizado los nuevos antirreumáticos, en seguimiento en las consultas de reumatología de los Hospitales Universitarios Virgen del Rocío. Período de observación: 01/07/99 a 31/01/03.
Criterios de eficacia clínica: Remisión Completa (Rc): Ausencia de manifestaciones sistémicas. Ausencia de inflamación articular y tendosinovial. Reducción de esteroides y AINES en al menos un 50%. VSG < 30 mm/h ± 1,5. Remisión Parcial (Rp): Ausencia de manifestaciones sistémicas. Inflamación en 2 o menos articulaciones y reducción de al menos de un 50% del número de articulaciones inflamadas. VSG < 45 mm/h ± 2. Mejoría (M): Ausencia de manifestaciones sistémicas. Reducción del número de articulaciones inflamadas en al menos de un 50%, con más de 2 articulaciones inflamadas. Para incluir al paciente en una de estas categorías de eficacia clínica, debía permanecer en la misma, al menos un 25% del período de observación. Criterios de fracaso terapéutico: Efecto secundario que obliga a retirar el fármaco. Falta de eficacia clínica. Rechazo del paciente.
Resultados: Se estudio a un total de 81 pacientes, con la siguiente distribución: 13 en tratamiento con Etanercept, 34 con Infliximab, y 34 con leflunomida. Las características basales de los pacientes fueron: media de edad 49,2, sexo 84% mujeres, el 74% factor reumatoide positivo, la media de duración de la AR 11,1 años, y de FARAL previos 3,9. Los resultados del análisis por subgrupos de tratamiento, de la eficacia clínica, (Rc, Rp, M) expresado en porcentajes son: Etanercept (7,7, 30,7, 30,7). Infliximab (8,8, 33,3, 5,9). Leflunomida (0, 17,6, 3). Los efectos adversos incluyen: poliartritis séptica, derrame pericárdico severo, una vasculitis cutánea, síndrome nefrótico, neumonía necrotizante, sepsis por E coli, y una candidiasis urinaria dentro del grupo Infliximab. En el subgrupo de leflunomida: dos pacientes con hipertransaminemia, una toxicodermia, y un psoriasis universal. Ninguno en el grupo Etanercept.
92
NUESTRA EXPERIENCIA EN EL TRATAMIENTO CON INFLIXIMAB EN ARTRITIS REUMATOIDE: RESULTADOS CLÍNICOS Y DE CALIDAD DE VIDA A 30 SEMANAS
M. Castro Villegas, V.C. Pérez Guijo, A. Escudero Contreras, M.A. Caracuel Ruiz, G. Morote Ibarrola, D. Miranda García, F.G. Martínez Sánchez, P. Font Ugalde, M. Muñoz Villanueva y E. Muñoz Gomariz
H.U. Reina Sofía (Córdoba).
Objetivo: Presentamos nuestra experiencia sobre eficacia y seguridad del tratamiento con infliximab en condiciones de práctica clínica habitual en pacientes con formas severas y refractarias de AR. Como objetivo secundario se planteó medir el impacto sobre la calidad de vida de dicho tratamiento
Pacientes y métodos: Estudio prospectivo abierto con 27 pacientes (22 mujeres/5 hombres) con AR refractarias a tratamiento con más de dos FARAL. La media de edad fue 52 ± 12 años (rango 30-71), el tiempo medio de evolución 13,7 ± 7 años y la mediana de FARAL usados previamente sin éxito fue 3. Se administra infliximab 3 mg/kg peso a 0, 2, 6 y después cada 8 semanas. Para evaluar la eficaca se midieron las siguientes variables: a) de actividad biológica: VSG, PCR y Alfa1glicoproteína ácida; b) de actividad clínica: recuento de articulaciones dolorosas e inflamadas (RAD, RAI), evaluación global de la enfermedad por paciente y médico y del dolor por paciente (EVAGEp, EVAGEm y EVADp); y c) capacidad funcional (mediante HAQ). Se valoró la respuesta según el índice DAS28. Para valorar la calidad de vida se utilizó un cuestionario genérico tipo SF-36.
Resultados: La tabla muestra los resultados a semana 30, expresados como media ± desviación estándard, así como el porcentaje de paciente que alcanzaron respuesta según DAS28. No aparecieron efectos adversos graves. Las medias se compararon mediante un ANVAR, y se usó el test de Friedman en caso de no normalidad. Se consideran significativos valores de p < 0,05. Se alcanzaron respuestas ACR20 en el 66,7% a semana 6, 40,7% a semana 22 y 40,7% a semana 30. Respecto a la calidad de vida, se observó una mejoría clínica en los dominios de función social, vitalidad, salud general y evolución de la salud, aunque las diferencias no resultaron estadísticamente significativas.
Conclusión: El tratamiento con infliximab ha de considerarse en el rescate de pacientes con formas activas y refractarias de AR, ya que ha demostrado beneficio sin aparición de efectos adversos relevantes. La mejoría más acusada se obtiene al inicio del tratamiento, aunque la mejoría clínica, sobre todo en los recuentos articulares, tiende a mantenerse a lo largo del seguimiento, alcanzándose tasas de respuesta aceptables en más de la mitad de los pacientes, según el índice DAS28.
93
TOXICIDAD Y ESTUDIO DE SUPERVIVENCIA DEL TRATAMIENTO CON LEFLUNOMIDA EN LA ARTRITIS REUMATOIDE
E. Sirvent, D. Reina, C. García Gómez, C. Gómez Vaquero y J. Valverde
Servicio de Reumatología. Hospital Universitari de Bellvitge.
Objetivos: Analizar la toxicidad de la leflunomida y su relación con el abandono del tratamiento en una serie de pacientes afectos de artritis reumatoide (AR). Determinar la supervivencia del tratamiento.
Métodos: En una cohorte de pacientes afectos de AR diagnosticados según los criterios de la ARA y tratados con leflunomida se registraron todos los efectos adversos comunicados por los pacientes y su relación con el abandono del tratamiento. Los pacientes estaban incluidos en un estudio de eficacia de la leflunomida y se asignaron a este tratamiento de forma consecutiva durante un año. Todos los pacientes tomaron 100 mg de leflunomida durante tres días y después, 20 mg/día. Las evaluaciones se realizaron a los 3 y 6 meses del inicio del tratamiento. Se les practicó una analítica general que incluía VSG, PCR y función hepática y se determinaron los parámetros habituales de eficacia; en cada evaluación, se preguntó específicamente a los pacientes acerca de la aparición de efectos adversos. Los datos se recogieron en una base de datos Access 97 y se analizaron con el programa estadístico SPSS para Windows 9.0. Los datos se presentan como media ± desviación estándar. La supervivencia se analizó mediante el test de Kaplan-Meier.
Resultados: Se incluyeron 36 pacientes (26 mujeres y 10 hombres) con una edad media de 57 ± 9 años y una duración media de la AR de 8 ± 9 años. El factor reumatoide fue positivo en el 81% de los pacientes. Todos los pacientes tomaban AINE y glucocorticoides (dosis media: 6 ± 2 mg/día) de forma habitual. El 47% de los pacientes había tomado previamente otro FAME. Cinco pacientes (14%) abandonaron el tratamiento: dos por HTA, uno por diarreas, uno por alopecia y uno por mucositis. Otros efectos adversos que se registraron pero no causaron abandono del tratamiento fueron: diarreas en 9 pacientes (28%), alteraciones de la bioquímica hepática en tres pacientes (8%) y alopecia en un paciente. Diecinueve pacientes (53%) no presentaron ningún efecto adverso. El tiempo medio de supervivencia del tratamiento fueron 22 semanas (IC 95%: 20-24). Ninguna de las variables descriptivas recogidas antes del inicio del tratamiento se relacionó con el abandono del mismo; tampoco hubo diferencias en las variables de eficacia entre los pacientes que abandonaron el tratamiento y los que no lo hicieron.
Conclusiones: El tiempo de supervivencia del tratamiento con leflunomida es largo y pocos pacientes la abandonan. La causa de abandono suele ser la toxicidad y no la ineficacia. Algunos efectos adversos menores son frecuentes.
94
EFICACIA DEL TRATAMIENTO CON LEFLUNOMIDA EN LA ARTRITIS REUMATOIDE
D. Reina, E. Sirvent, C. García Gómez, C. Gómez Vaquero y J. Valverde
Servicio de Reumatología. Hospital Universitari de Bellvitge.
Objetivo: Determinar la eficacia del tratamiento con leflunomida en pacientes afectos de artritis reumatoide (AR).
Métodos: De forma prospectiva, los pacientes diagnosticados de AR según los criterios de la ARA (1980) y visitados en el Servicio de Reumatología de un Hospital Universitario durante el período de un año (desde octubre 2001 a octubre 2002) se valoraron como candidatos a tratamiento con leflunomida. La indicación del tratamiento fue AR activa de inicio o ausencia de respuesta a otro FAME. Todos los pacientes tomaron 100 mg de leflunomida durante tres días y después, 20 mg/día. En la visita inicial, se recogieron los datos referentes a edad, sexo, años de evolución de la AR, factor reumatoide e ingesta previa o no de algún tratamiento de segunda línea. Las evaluaciones se realizaron a los 3 y 6 meses del inicio del tratamiento: se les practicó una analítica general que incluía VSG y PCR; se determinaron el número de articulaciones tumefactas (NAT) y dolorosas (NAD), se valoró el dolor mediante una escala analógica visual (EVA), se aplicó el MHAQ y se calculó el DAS28. Los datos se recogieron en una base de datos Access 97 y se analizaron con el programa estadístico SPSS para Windows 9.0. Los datos se presentan como media ± desviación estándar. Los cambios longitudinales de los parámetros de eficacia se transformaron en porcentaje del valor inicial y se compararon mediante la prueba t de Student para datos apareados.
Resultados: Se incluyeron 36 pacientes (26 mujeres y 10 hombres) con una edad media de 57 ± 9 años y una duración media de la AR de 8 ± 9 años. El factor reumatoide fue positivo en el 81% de los pacientes. Todos los pacientes tomaban AINE y glucocorticoides (dosis media: 6 ± 2 mg/día) de forma habitual. El 47% de los pacientes había tomado previamente otro FAME. Los resultados medios de las variables de eficacia al inicio, 3 y 6 meses se presentan en la siguiente tabla; los datos estadísticamente significativos se muestran en negrita.
Ninguna de las variables descriptivas recogidas antes del inicio del tratamiento se relacionó con las variables de eficacia.
Conclusiones: El tratamiento con leflunomida en los pacientes afectos de AR reduce de forma estadísticamente significativa los parámetros de actividad de la enfermedad excepto los reactantes de fase aguda.
95
EL EFECTO DE LA CRIOPRESERVACIÓN EN LA VIABILIDAD, PROLIFERACIÓN Y EXPRESIÓN GÉNICA DE CONDROCITOS HUMANOS
B. Caramés, M.E. Rendal Vázquez, M.J. López Armada, E. Maneiro, M. Lires Dean, B. Cillero Pastor, M.C. de Andrés, Á. Bonilla, M. Rodríguez Cabarcos, O. Fernández Mallo, C. Andión Núñez y F.J. Blanco García
Unidad de Investigación. Banco de Tejidos. C.H.U. Juan Canalejo. A Coruña
Introducción: El autotrasplante de condrocitos humanos es un tratamiento terapéutico alternativo para lesiones focales de cartílago. Durante el proceso de aislamiento y cultivo de condrocitos pueden surgir algunos problemas que impidan la implantación de dichas células. Por este motivo y por seguridad, algunas células deben ser almacenadas usando criopreservación.
Objetivos: Analizar el efecto de la criopreservación en la viabilidad celular, proliferación y expresión génica de los condrocitos humanos.
Material y métodos: El cartílago osteoartrítico humano (n = 23) fue obtenido y trasferido a un frasco estéril que contenía medio de cultivo DMEM y antibióticos. Los condrocitos fueron aislados, cultivados durante 3-4 semanas y congelados en DMEM que contenía 10% suero humano y 10% DMSO usando tres protocolos diferentes. En el protocolo I las células fueron congeladas directamente a -80ºC. En el protocolo II, las células se almacenaron directamente a -80ºC y 24 horas más tarde se introdujeron en nitrógeno líquido. En el Protocolo III, las celúlas fueron congeladas con controles de congelación usando una relación de congelación de -1ºC/min hasta una temperatura de -40ºC, 2ºC/min. hasta una temperatura de -60ºC y 5ºC/min hasta -150ºC. A continuación, las células se mantuvieron criopreservadas durante dos semanas, transcurrido este tiempo se descongelaron y se mantuvieron en cultivo durante siete días, momento en el cual se evaluó la proliferación celular y la expresión génica mediante RT-PCR.
Resultados: La criopreservación tuvo un efecto negativo en la supervivencia y proliferación de los condrocitos. La supervivencia después de la criopreservación usando los tres protocolos fue de un 70/75%. No hubo diferencia significativa entre los métodos usados para criopreservar (p = 0,4117). Sin embargo, si se observó una diferencia significativa entre los donantes (p = 0,0111). La proliferación celular de los condrocitos fue reducida por criopreservación (p = 0,024). La relación de proliferación de los diferentes grupos fue: Muestras control: 6,56; Protocolo I: 4.66; Protocolo II: 4,69 y Protocolo III: 5,58. Los análisis estadísticos mostraron que el protocolo programado fue el mejor método para conservar las funciones celulares. La criopreservación no afectó a la expresión de los genes de matriz extracelular como colágeno I y II. Asimismo no alteró la presencia de genes constitutivos como COX-1 y GADPH. Además de no modificar los genes constitutivos, la criopreservación tampoco afectó a genes proinflamatorios como COX-2 e iNOS.
Conclusiones: La criopreservación modificó la supervivencia y proliferación de los condrocitos. De todos los protocolos utilizados para criopreservar, el protocolo programado parece ser la mejor técnica. La criopreservación no modifica la expresión de los genes analizados.