Introducción
La AR es una enfermedad sistémica caracterizada por una inflamación articular de evolución crónica que se puede acompañar de un amplio abanico de manifestaciones extraarticulares, entre las cuales se encuentran las complicaciones renales. Éstas son relativamente frecuentes1 y, en la mayoría de las ocasiones, suelen estar relacionadas con tratamientos recibidos --nefropatía por antiinflamatorios no esteroideos, GM por sales de oro o D-penicilamina-- o bien son complicaciones de la enfermedad con amiloidosis o vasculitis. Por otro lado, se ha postulado la existencia de una lesión glomerular específica en la AR. Esto se ha confirmado en estudios con biopsias y autopsias, donde se han encontrado diversos tipos de lesiones glomerulares2-6, que incluyen glomerulonefritis mesangiales7-10, proliferativas4, membranosas7,11-17 y membranoproliferativas18 sin aparente relación causal con terapias antirreumáticas ni con amiloidosis o vasculitis reumatoide. Presentamos un caso de glomerulonefritis en una paciente con AR seronegativa que no había sido tratada con ningún fármaco antirreumático de acción lenta.
Caso clínico
Mujer de 62 años de edad, hipertensa, afectada de AR seronegativa de 20 años de evolución. Su enfermedad se ha expresado en forma de poliartritis simétrica con afección de pequeñas articulaciones de las manos, las muñecas, los codos, las rodillas y las caderas, con limitación funcional progresiva por deformidades características, y precisó un recambio protésico de la cadera izquierda. Posteriormente, presentó un compromiso cervical, con erosiones en la apófisis odontoides y pinzamientos en las articulaciones occipito-atloaxoidea y atlanto-axoidea. La paciente sólo ha recibido tratamiento con analgésicos y antiinflamatorios no esteroideos por propia decisión, a pesar de aconsejarse tratamiento con diferentes FARAL por presentar criterios clínicos y analíticos de actividad de su enfermedad. Para el control de su hipertensión arterial ha recibido tratamiento con torasemida, enalapril, lecarnidipino y doxazosina.
En los últimos 2 años se observó, de forma persistente, la presencia de proteinuria, que alcanzó cifras de 1,9 g en orina de 24 h. La paciente ingresó para el estudio de dicha proteinuria. Las pruebas de laboratorio evidenciaron una velocidad de sedimentación globular de 78 mm en la primera hora, un fibrinógeno de 520 mg/dl y una creatinina de 0,7 mg/dl (aclaramiento de creatinina de 77 ml/min). El examen urinario demostró proteinuria de 0,64 mg/min (0,9 g/24 h), 2.500 leucocitos/min y 3.000 hematíes/min; no se observaron cilindros. El estudio inmunológico constató la negatividad del factor reumatoide observado desde el inicio de la enfermedad y un título de anticuerpos antinucleares de 1/80. Los anticuerpos anti-ADN y ENA fueron negativos. El estudio del complemento estuvo dentro del rango normal. Las serologías para virus hepatotropos (VHB, VHC y citomegalovirus) sólo evidenció una infección antigua, no activa por el virus de la hepatitis B.
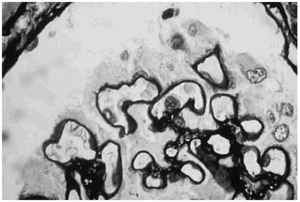
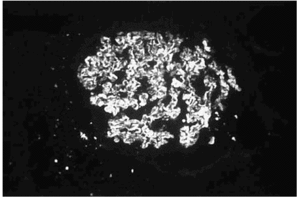
Se practicó una biopsia renal, en la que se observaron paredes capilares engrosadas con luces capilares libres en todos los glomérulos estudiados. Se identificaron abundantes depósitos proteicos fuchinófilos de localización subepitelial. No se observó proliferación mesangial ni depósito de material amiloide. Los túbulos, los vasos y el intersticio no presentaron alteraciones histológicas valorables (fig. 1). El estudio por inmunofluorescencia directa demostró la presencia de depósitos generalizados de IgG (3+), C3 (1+), pequeños y regulares en asas capilares periféricas, todo ello compatible con nefropatía membranosa (fig. 2).
Figura 1. Asas capilares glomerulares que presentan numerosas proyecciones de la membrana basal separando y/o englobando depósitos subepiteliales (plata metenamina ×1.100).
Figura 2. Inmunofluorescencia directa que demuestra la presencia de depósitos granulares en asas capilares periféricas de IgG (IF ×300).
Se realizó un cribado de posible cuadro neoplásico mediante TC toracoabdominal, mamografía y exploración ginecológica, cuyos resultados fueron negativos.
Actualmente, la paciente se mantiene asintomática desde el punto de vista nefrológico, mantiene una buena función renal y una discreta proteinuria no nefrótica, sin que se haya modificado el tratamiento que tomaba con anterioridad.
Discusión
La AR es una entidad clínica definida por una inflamación articular crónica que puede acompañarse de muy diversas manifestaciones extraarticulares, incluidas las renales. Estas alteraciones suelen ser poco sintomáticas y, aunque podemos encontrarnos con cualquier síndrome renal, consisten generalmente en hematuria y proteinuria1. Cuando la proteinuria no es de rango nefrótico, la amiloidosis, la GM y la glomerulopatía mesangial aparecen con la misma frecuencia, muchas veces asociadas al empleo de FAME. La amiloidosis es la etiología más común cuando hay síndrome nefrótico5,7. Casi dos tercios de los pacientes con AR y hematuria tienen una glomerulonefritis mesangial, aunque también podemos encontrarnos con amiloidosis, GM o casos de hematuria idiopática5,8,9.
Se han propuesto varios posibles mecanismos patogénicos desencadenantes de la nefropatía en la AR, la mayoría de ellos basada en los hallazgos morfológicos encontrados en estudios de autopsias y biopsias1,3, como la nefrosclerosis inespecífica o la hipercelularidad mesangial, que podrían estar provocadas por diversos mediadores químicos como las prostaglandinas. No obstante, es difícil comprobar si estos mecanismos son puestos en marcha por la propia AR o por otros estímulos, como la medicación empleada.
Es bien conocida la relación existente entre el tratamiento con diferentes FAME, como las sales de oro y la D-penicilamina, y el desarrollo de nefropatía membranosa en pacientes con AR 19-22; sin embargo, en los años setenta, algunos estudios de biopsias renales plantearon la hipótesis de una lesión glomerular propia de la enfermedad con independencia de la medicación recibida.
En 1975, Row et al23 describieron el caso de un paciente afectado de AR que desarrolló GM sin haber recibido previamente tratamiento con oro ni penicilamina. Este hallazgo fue confirmado posteriormente por otros autores5,6,8,10-17; algunos de ellos sugieren que la afección renal es expresión de la enfermedad reumatoide13.
En contraposición a estos resultados, otros autores sólo encuentran casos de GM en pacientes que previamente hubieran sido tratados con sales de oro o D-penicilamina3,7,9.
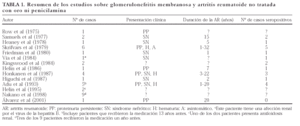
En la bibliografía revisada encontramos un total de 36 casos de GM en pacientes con AR no tratada con sales de oro o D-penicilamina, de los que podrían excluirse 3 que habían recibido tratamiento y lo habían suspendido al menos un año antes del desarrollo de la afección renal, otro con lesión renal producido por el virus de la hepatitis B y otro más que presentaba depósito de amiloide en la biopsia renal.
El tiempo de evolución de la artritis desde su diagnóstico hasta el desarrollo del cuadro nefrólogico fue muy variable, entre uno y 32 años. La aparición de nefropatía fue más frecuente en las formas seropositivas. En los casos de AR con GM revisados, la determinación sérica del factor reumatoide fue positiva en 21 de 24 de los casos en los que se consigna su valor. La glomerulonefritis cursó con proteinuria (con frecuencia de rango nefrótico) y/o hematuria; no encontramos ningún caso que desarrollara insuficiencia renal (tabla 1). El curso evolutivo de este tipo de glomerulonefritis suele ser benigno y, tras años de seguimiento, los pacientes conservan una buena función renal13,17.
En el caso de nuestra paciente, la enfermedad articular llevaba 20 años de evolución, era seronegativa y reunía los criterios de clasificación del American College of Rheumatology para AR. El cuadro renal se expresó en forma de proteinuria persistente sin síndrome nefrótico. La paciente mantuvo en todo momento una buena función renal.
Para concluir, en nuestra revisión bibliográfica hemos encontrado casos de GM en pacientes con AR que no habían recibido tratamiento con sales de oro ni D-penicilamina; no obstante, no existen estudios controlados que permitan afirmar que la glomerulonefritis sea el resultado de la misma actividad de la AR, es decir, que se trate de una glomerulonefritis reumatoidea.