Sr. Director: Hemos leído con gran interés la segunda actualización del consenso de la Sociedad Española de Reumatología sobre la terapia biológica de la artritis reumatoide (AR), de Rodríguez-
Valverde et al1. En dicho documento se establece que el antecedente de infección en una prótesis articular que no se ha retirado es una contraindicación a la terapia con dichos agentes.
Presentamos el caso de una mujer de 59 años con AR grave, erosiva, con positividad para el factor reumatoide, de 11 años de evolución y refractaria a múltiples fármacos modificadores de enfermedad (sales de oro, metotrexato, cloroquina, salazopirina, ciclosporina y diversas combinaciones de éstos), a la que se le implantó una prótesis total de rodilla derecha en agosto de 2001. En noviembre de 2001 fue diagnosticada, mediante cultivo de líquido sinovial, de infección de la prótesis por Staphilococcus aureus sensible a la meticilina. Fue tratada con cefazolina intravenosa durante 3 semanas, limpieza quirúrgica de la articulación, preservación de la prótesis y 6 meses de antibioterapia oral con ciprofloxacino y rifampicina.
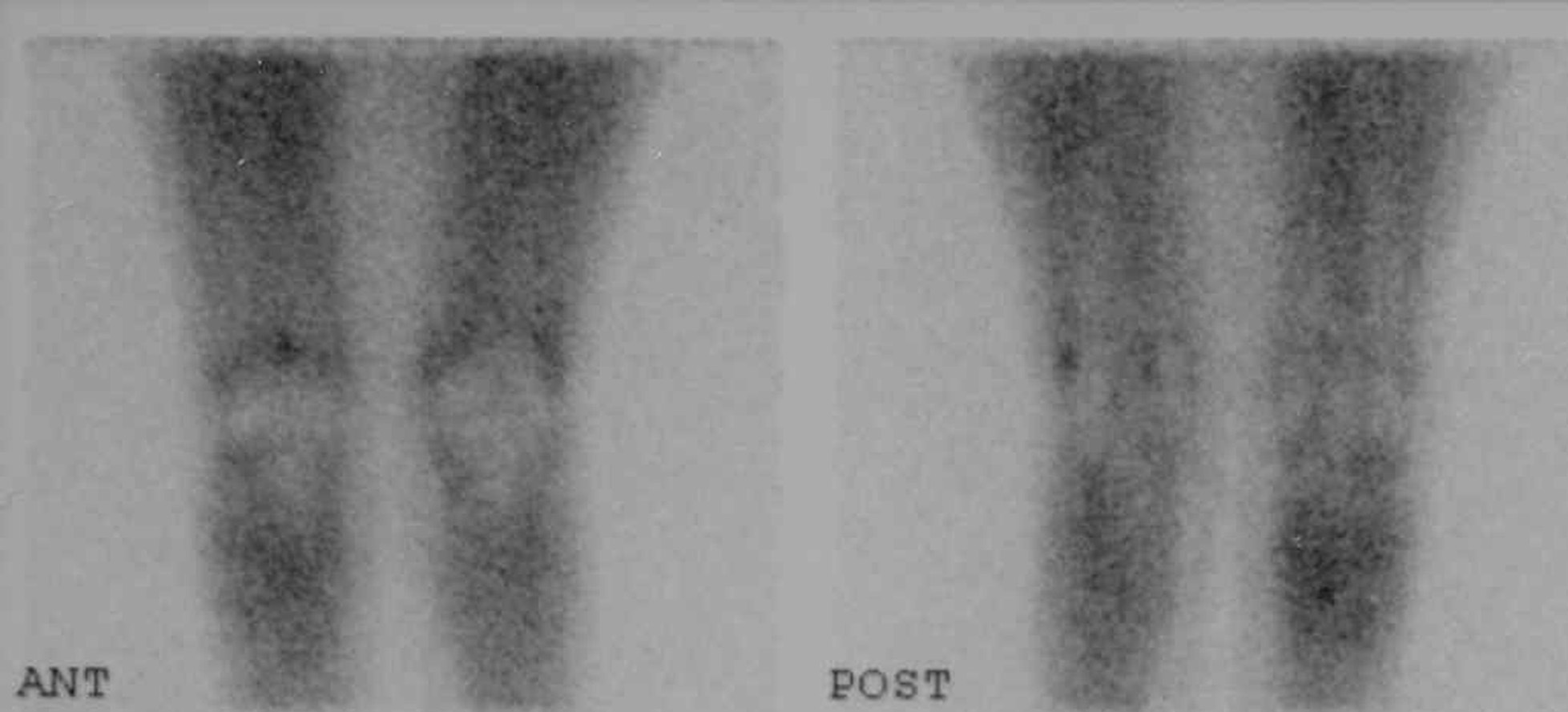
En febrero de 2002, la AR seguía activa, a pesar del tratamiento con leflunomida, celecoxib y prednisona a dosis bajas. Presentaba 10 articulaciones tumefactas y 15 articulaciones dolorosas, rigidez matutina de 3 h una velocidad de sedimentación globular de 93 mm en la primera hora. Se le propuso tratamiento con infliximab, y se le explicó el riesgo de activación de un potencial foco infeccioso latente en la rodilla derecha. La paciente aceptó el riesgo y se inició tratamiento con infliximab. Tras 2 años y medio de terapia con 3 mg/kg/día de infliximab cada 8 semanas, la enfermedad está controlada, con tumefacción residual indolora en ambos carpos y una velocidad de sedimentación globular de 23 mm en la primera hora. La rodilla derecha permanece asintomática, sin derrame clínico ni ecográfico, y sin captación gammagráfica sugestiva de os-teomielitis (fig. 1).
Figura 1. Gammagrafía ósea con citrato de galio-67 en la que no se observan datos de actividad inflamatoria en la región periprotésica de ambas rodillas.
El tratamiento con agentes antagonistas del factor de necrosis tumoral (TNF) aumenta el riesgo de infecciones serias2, por lo que es necesario extremar la vigilancia para la detección temprana de infecciones por gérmenes inespecíficos, así como de los procesos originados por gérmenes cuya biopatología implica la infección intracelular o la formación de granulomas; este es el caso de la tuberculosis3,4, la histoplasmosis5, la coccidiodomicosis6 o la listeriosis7.
La decisión de tratar a nuestra paciente con infliximab fue difícil, debido al riesgo de reactivación de la infección sobre prótesis cuando ésta no se ha retirado. Parece claro que la decisión de instaurar un agente antagonista del TNF en este marco clínico debe ser individualizada, y es necesario hacer participar al paciente de la toma de decisiones. Tras la aparición del artículo de Rodríguez-Valverde et al1, la paciente ha rechazado interrumpir el tratamiento con infliximab y ha asumido el riesgo de una situación clínica que no se ajusta, a posteriori, a las recomendaciones de la Sociedad Española de Reumatología.