Existen cada vez más posibilidades terapéuticas en la patología de la pared abdominal; ello conlleva una mayor necesidad de información anatómica. La tomografía computarizada multidetector (TCMD) se ha convertido en la técnica más utilizada, debido a la extensa información que proporciona de toda la cavidad abdominal y pélvica, así como por su rapidez de adquisición.
La TCMD ayuda a establecer un diagnóstico eficaz de las hernias de pared abdominal y región inguinal, diferenciándolas de otras situaciones que simulan hernias. Además es útil para determinar con exactitud el tamaño y la morfología del orificio herniario gracias a las reconstrucciones multiplanares y tridimensionales, lo que permite realizar la clasificación de la patología herniaria de acuerdo a los criterios recientes de la European Hernia Society. Esta información puede ser relevante en pacientes con grandes hernias o eventraciones que presentan una «pérdida del derecho a domicilio».
La TCMD permite una valoración completa de la musculatura de la pared abdominal, identificando zonas de atrofia, rotura, desinserción muscular u otras complicaciones. También puede demostrar falsas eventraciones que no requieran de intervención quirúrgica, como diástasis de los rectos en línea media o debilidades de la pared.
Es importante realizar esta exploración con maniobras funcionales que aumenten la presión intraabdominal (Valsalva, decúbito lateral) para disminuir el número de falsos negativos.
Así pues, la TCMD es la técnica de elección en la valoración de complicaciones herniarias y de complicaciones posquirúrgicas, siendo de gran utilidad en la valoración prequirúrgica de grandes herniaciones y eventraciones.
There are increasing therapeutic possibilities in the pathology of the abdominal wall. This implies an increasing need for anatomical information. Multidetector computed tomography (MDCT) has become the most commonly used technique due to the extensive information that provides of the entire abdominal and pelvic cavity, as well as for its speed of acquisition.
MDCT helps to establish an efficient diagnosis of abdominal wall hernias and inguinal region, differentiating them from other situations that simulate hernias. It is also useful for accurately determining the size and morphology of the hernial orifice through multiplanar and three-dimensional reconstructions, allowing classification of the hernia pathology according to recent criteria of the European Hernia Society. This information may be relevant in patients with large hernias that present a «loss of the right of domain».
MDCT allows a full assessment of the abdominal wall musculature, identifying areas of atrophy, rupture, muscle detachment or other complications. It can also show false hernias that do not require surgery, as diastasis of the rectus abdominis in the midline or weaknesses of the wall.
It is important to do this exploration with functional maneuvers that increase intra-abdominal pressure (Valsalva, lateral decubitus) to reduce the number of false negatives.
Thus, MDCT is the technique of choice for assessing hernia complications and postoperative complications, being very useful in the presurgical evaluation of large hernias.
El diagnóstico de eventraciones y hernias de la pared abdominal es, en la mayoría de los casos, clínico. En casos dudosos o de difícil valoración, como en pacientes obesos, multioperados o con hernias de localización atípica, las técnicas de imagen pueden confirmar, sin duda, dicho diagnóstico; aunque la indicación más habitual de pruebas de imagen en la patología herniaria se ha ceñido a la sospecha de complicaciones, incluyendo incarceración, obstrucción o perforación intestinal.
Actualmente, la creación de unidades quirúrgicas especializadas en la patología de la pared abdominal y el desarrollo de nuevos materiales y prótesis han ampliado las posibilidades terapéuticas. Esto ha provocado la demanda creciente de una información precisa y detallada que permita planificar y elegir la mejor aptitud terapéutica. Las técnicas de imagen pueden aportar dicha información abarcando el estudio de los sacos y orificios herniarios, el estado y calibre de los músculos de la pared o, incluso, información cuantitativa sobre los volúmenes herniados.
Entre las técnicas de imagen, la tomografía computarizada con los equipos multidectectores (TCMD) de última generación se ha convertido en la técnica de imagen más utilizada en esta patología, debido a la extensa información volumétrica que proporciona de toda la cavidad abdominal y pélvica, con una extraordinaria rapidez de adquisición en pocos segundos1,2. Además, puede realizarse con maniobras funcionales de aumento de presión abdominal (como la maniobra de Valsalva) que reproduce las alteraciones de la pared de forma similar a como se manifiestan en bipedestación, mejorando su valoración3,4. La resonancia magnética y la ecografía, esta última especialmente en el área inguinal, son también técnicas de alta eficacia diagnóstica en la patología herniaria.
Anatomía y patología de la pared abdominalLa pared abdominal representa el límite de la cavidad abdominal. Está formada anteriormente por los músculos rectos abdominales, lateralmente por tres planos musculares que constituyen los músculos oblicuos externos, oblicuos internos y transversos, y, dorsalmente, por diferentes grupos musculares (paraespinales, cuadrado lumbar, serrato inferior, dorsal ancho…). Entre estos músculos se forman diferentes vainas aponeuróticas, como la línea alba entre los músculos rectos o la línea semilunar entre los rectos y el grupo lateral5. En ausencia de cirugía previa, la mayor parte de las hernias se originan en estas vainas aponeuróticas. En la región posterior también se delimitan áreas de mayor debilidad, como el triángulo de Petit entre las inserciones musculares del grupo lateral, la pala ilíaca y el cuadrado lumbar (fig. 1).
A), B) y C) Visión anterior, lateral y posterior de la pared abdominal en reconstrucciones tridimensionales realizadas con TCMD, para la valoración de la musculatura y de las inserciones aponeuróticas. (Cabeza de flecha: línea alba; flecha: línea semilunar; *: triángulo de Petit).
Las hernias de pared abdominal y región inguinal constituyen un hallazgo frecuente en las pruebas de imagen, en ocasiones asintomáticas y no sospechadas ni por el clínico ni por el paciente (fig. 2). Los estudios de TCMD establecen el diagnóstico eficazmente y lo diferencian, además, de otras situaciones que simulan hernias o eventraciones, por ejemplo, las asimetrías, los hematomas o los tumores de la pared (fig. 3). La TCMD permite una valoración global de la musculatura abdominal, el conocimiento del grosor, la longitud o la sustitución grasa de las fibras producida por denervaciones o miopatías. Incluso se puede valorar la integridad de las vainas aponeuróticas y las inserciones tendinosas, identificando orificios o desgarros, hasta en ausencia de sacos herniarios.
Imágenes tridimensional (A) y multiplanares (transversal [B], coronal [C] y sagital [D]) de estudio de TCMD, en paciente con hernia umbilical (*). Las imágenes demostraron también una eventración posterior izquierda (flechas) no sospechada, con una atrofia del grupo muscular lateral (cabezas de flecha) secundario a una nefrectomía.
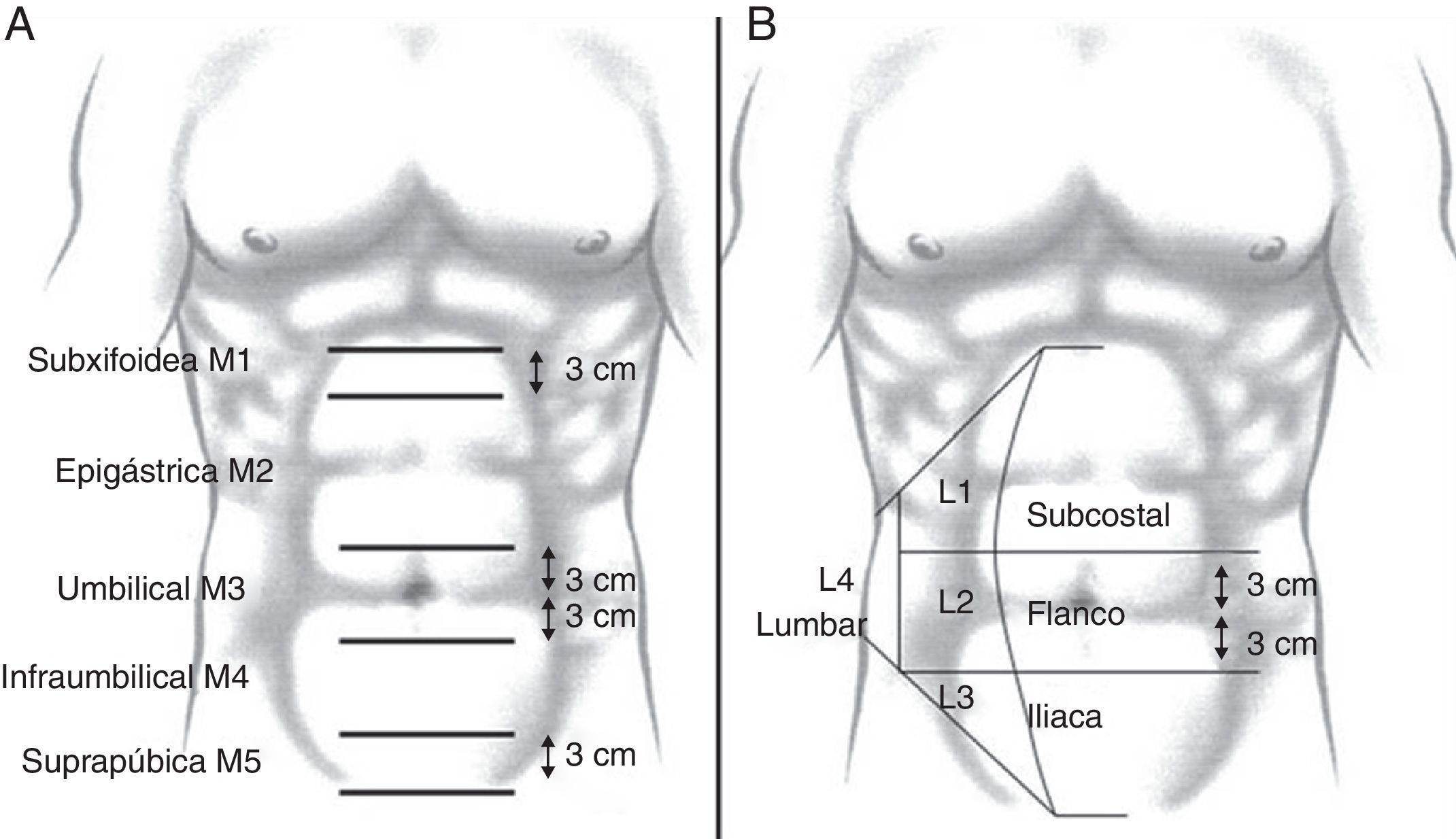
Las hernias de la pared abdominal se clasifican en primarias e incisionales, estas últimas también denominadas eventraciones posquirúrgicas. Aunque existen numerosas clasificaciones, la reciente clasificación de la European Hernia Society establece una denominación práctica y fácil, basada en su localización anatómica y tamaño de los orificios herniarios6.
Como se puede comprobar en la tabla 1, las hernias primarias se clasifican, según su localización, en hernias de línea media (epigástricas y umbilicales) y laterales (lumbares y hernias de Spiegel), y según su tamaño, en pequeñas (<2 cm), medianas (2-4 cm) y grandes (>4 cm).
La clasificación de las hernias incisionales o eventraciones posquirúrgicas es más compleja debido a su diversidad, aunque también se basa en los criterios de localización y tamaño. De esta manera, las hernias incisionales se dividen en eventraciones de línea media (M), subdivididas en 5 áreas que abarcan desde el ápex xifoides hasta el pubis; y, en laterales (L), que se subdividen en 4 áreas como se muestra en la figura 4. Además, en función del diámetro máximo transversal se catalogan (tabla 1) como W1 (<4cm), W2 (≥4–10cm) o W3 (>10cm).
Clasificación de la European Hernia Society (EHS) de las hernias primarias e incisionales de la pared abdominal
| Clasificación EHS | Hernias primarias | Eventraciones o hernias incisionales | ||
| Localización anatómica | ||||
| Línea media | Epigástrica | M1 | Subxifoidea | |
| M2 | Epigástrica | |||
| Umbilical | M3 | Umbilical | ||
| M4 | Infraumbilical | |||
| M5 | Suprapúbica | |||
| Laterales | Spiegel | L1 | Subcostal | |
| L2 | Flanco | |||
| L3 | Ilíaca | |||
| Lumbar | L4 | Lumbar | ||
| Diámetro transverso | Pequeñas | <2cm | W1 | <4cm |
| Medianas | ≥2-4cm | W2 | ≥4-10cm | |
| Grandes | >4cm | W3 | >10cm | |
Las hernias primarias suelen presentar un orificio herniario esférico cuyo diámetro transversal y longitudinal es, habitualmente, similar. En cambio, en las eventraciones los orificios son irregulares, motivo por el que es importante determinar los diámetros máximos (tanto transversal como longitudinal). Los estudios obtenidos con TCMD permiten reconstrucciones multiplanares y tridimensionales que determinan con exactitud el tamaño y la morfología del orificio herniario. Además, no es infrecuente identificar varios orificios en las eventraciones posquirúrgicas. En estos casos se debe especificar la localización y el tamaño de cada orificio, aunque si se localizan adyacentes se deben determinar los diámetros como si se tratara de un gran y único defecto, como se muestra en la figura 5.
Las hernias de localización inguinal, tanto directas como indirectas y femorales, pueden diagnosticarse y clasificarse adecuadamente con las técnicas de imagen como ilustramos en las figuras 6–87. Además de la TCMD, otras técnicas como la ecografía y la resonancia magnética también han demostrado una elevada eficacia diagnóstica en la región inguinal8–10.
Imagen transversal de TCMD que muestra una hernia inguinal directa ocupada por grasa abdominal. Las hernias directas presentan el orificio herniario (flecha) anterior y medial a los vasos epigástricos inferiores profundos. El saco herniario se extiende en dirección caudal desplazando el conducto inguinal y sus componentes lateralmente, formando el signo de la semiluna (coloreado en amarillo). CI: conducto inguinal; HD: hernia inguinal directa; VE: vasos epigástricos; VF: vasos femorales.
Imagen transversa de TCMD que muestra una hernia inguinal indirecta. Las hernias indirectas presentan su orificio herniario en el anillo inguinal, localizado lateral a los vasos epigástricos. El saco puede extenderse hasta el escroto o los labios mayores, por el interior del conducto inguinal. En la imagen se observa la herniación de un asa intestinal de íleon (flecha) a través del anillo inguinal. VE: vasos epigástricos; VF: vasos femorales.
Imágenes transversales de TCMD que muestran una hernia femoral. Las hernias femorales son más laterales que las inguinales directas e indirectas, y se original por debajo de los vasos epigástricos. En la imagen A se observa el saco herniario, que contiene un asa de íleon (flecha). En un corte inferior, en la imagen B, se puede ver el saco herniario (flecha) en contacto con los vasos femorales comunes y el conducto inguinal desplazado. CI: conducto inguinal; HF: hernia femoral; VF: vasos femorales.
La especialización de las técnicas quirúrgicas de la pared abdominal y la disponibilidad actual de diferentes materiales protésicos permiten obtener buenos resultados quirúrgicos incluso en grandes y complejas eventraciones. Pero esto requiere de una adecuada planificación basada en una información, lo más precisa posible, sobre los diferentes defectos y orificios herniarios. Además, existe una creciente necesidad de conocer la relación de volúmenes en las grandes herniaciones, el grosor y el estado de la musculatura, la vascularización de la pared y la existencia de comorbilidad que pueda modificar el pronóstico y la pauta quirúrgica5.
Por otra parte, el desarrollo tecnológico de los equipos de TCMD en los últimos años ha generado unos equipos con capacidad de escanear, en escasos segundos, grandes volúmenes corporales utilizando un grosor de adquisición (colimación) de 1mm o inferior. Esto proporciona gran cantidad de información con imágenes de alta calidad en cualquier plano en el que se reconstruyan (transversal, sagital, coronal, oblicuo) e, incluso, permite obtener imágenes tridimensionales de gran realismo similares a las que se podrían obtener con una cámara fotográfica (fig. 9). Además, estos datos volumétricos pueden procesarse con ayuda de diversos programas informáticos (software) o con sencillas fórmulas de volumen, que nos permiten calcular los diámetros y los volúmenes de los sacos herniarios y de la propia cavidad abdominal (fig. 10). En una reciente publicación, Tanaka et al. muestran una forma fácil de obtener cálculos volumétricos aproximados, a partir de los 3 diámetros espaciales, aplicando fórmulas de volumen del elipsoide que consideran que es la figura geométrica que más se semeja a los sacos herniarios o incluso a la cavidad abdominal11.
A) Reconstrucción tridimensional con TCMD que representa la imagen estética de un paciente con una eventración suprapúbica. B) Imagen sagital que demuestra la eventración, con herniación de asas intestinales y grasa mesentérica en un saco herniario limitado por una malla quirúrgica previa (flecha). El músculo recto anterior del abdomen se observa con solución de continuidad (*) por una desinserción del pubis.
Esta información cuantitativa de volúmenes, en pacientes con grandes hernias o eventraciones que presentan una «pérdida del derecho a domicilio», puede ser relevante a la hora de tomar decisiones como la utilización de neumoperitoneos terapéuticos o tratamientos con toxina botulínica5,12-14, con el objetivo de aumentar el volumen de la cavidad abdominal.
Hallazgos de relevancia quirúrgicaEl estado de la musculatura de la pared abdominal es un factor determinante en el éxito de las intervenciones de las hernias y eventraciones. No es infrecuente que existan zonas de atrofia muscular5, provocadas por la denervación de cirugías previas o la rotura –parcial o completa– de músculos, no solo en el lugar de la eventración sino también en áreas adyacentes donde haya que fijar las prótesis (fig. 11). La TCMD permite una valoración completa de la musculatura de la pared abdominal, identificando zonas de atrofia, rotura, desinserción muscular u otras complicaciones. También puede demostrar falsas eventraciones que no requieran de intervención quirúrgica, como diástasis de los rectos en línea media o debilidades de la pared (fig. 12).
A) Reconstrucción tridimensional de la pared abdominal que muestra un abombamiento en la pared lateroinferior izquierda (flecha). B) y C) Imagen transversal y coronal de TCMD que demuestra una debilidad de la pared abdominal, provocada por una desinserción de los músculos transverso y oblicuo interno (*) de la cresta ilíaca, aunque sin eventración, al estar contenido por el oblicuo externo.
Otras patologías abdominales o pulmonares5 se encuentran con alta prevalencia en estos pacientes, tales como la enfermedad pulmonar obstructiva crónica, el enfisema o el aneurisma de aorta. Esta comorbilidad puede modificar el pronóstico e, incluso, la actitud terapéutica. Las técnicas de imagen, realizadas para la planificación quirúrgica, pueden detectarlas. Asimismo, también pueden valorar el resto de órganos abdominales y asas intestinales, pudiendo detectar otras patologías no sospechadas previamente que hayan provocado o favorecido las herniaciones, como tumoraciones intraabdominales o grandes formaciones quísticas (renales, anexiales) o incluso patologías que pueden agravarse tras la reparación de la eventración, como hernias de hiato o debilidades de la pared o de la región inguinal.
Protocolo de adquisición de imagenLa mayoría de los equipos de TCMD de última generación utilizan un grosor de adquisición inferior a 1mm, por lo que se dispone de gran cantidad de datos para la reconstrucción de imágenes multiplanares. Nosotros recomendamos reconstruir imágenes transversales y sagitales de entre 3 a 5mm. En caso de eventraciones de la pared lateral del abdomen también es recomendable obtener reconstrucciones coronales.
Es importante resaltar que, a pesar de este espectacular aumento de la información obtenida por los equipos de TCMD, esta prueba no supone un aumento de exposición de los pacientes a las radiaciones ionizantes. Se dispone de herramientas de control de dosis de radiación (reconstrucciones iterativas, filtros de exposición, mejores detectores) que no aumentan e, incluso, disminuyen la dosis recibida en comparación a los antiguos equipos de TC.
Las imágenes reconstruidas en planos transversales, sagitales o coronales proporcionan la mayor parte de la información requerida, aunque se recomienda realizar la medición de los diámetros de los orificios herniarios y la cuantificación de volúmenes con programas informáticos que utilicen ese volumen tridimensional de datos tomográficos, para obtenerlos con mayor exactitud (fig. 13).
La posición habitual en decúbito supino sobre la mesa de exploración de TC puede provocar falsos negativos o disminuir el volumen y el contenido herniado en las eventraciones. Es importante realizar esta exploración con maniobras funcionales que aumenten la presión intraabdominal, como la maniobra de Valsalva u otras maniobras posturales (posicionamiento en decúbito lateral) que reproduzcan las condiciones de aumento de presión abdominal que suceden en bipedestación1,3,4.
La administración de medios de contraste intravenoso es necesaria para la valoración de la vascularización o cuando se sospechan complicaciones abdominales, sin embargo, su uso no es necesario en estudios rutinarios de pared abdominal. En cambio, sí es recomendable el uso de contrastes orales positivos1 para una mejor identificación de las asas intestinales (tabla 2).
Protocolo de estudio de pared abdominal con TCMD-256
| Área de estudio | Desde cúpulas diafragmáticas a sínfisis púbica |
| Estudio funcional | En maniobra de Valsalva |
| Tiempo de adquisición | 5s |
| Técnica radiológica | 120kV |
| ∼160mAs con modulación automática | |
| Colimación 0.6mm×128 detectores | |
| Reconstrucción imágenes | Volumen de datos a 0.8mm |
| Serie transversal: 3mm | |
| Serie sagital: 3mm | |
| Contraste intravenoso | No se requiere |
| Contraste oral positivo | Sí (Gastrografín® o sulfato de bario) |
| Dosis de radiación | 4-8mSv |
En el pasado, la principal indicación de la TC en la patología de la pared abdominal ha sido la valoración tanto de posibles complicaciones asociadas a las hernias como de complicaciones que se producen tras la cirugía. Las complicaciones más frecuentes de las hernias son la obstrucción intestinal, la estrangulación y la incarceración1. Estas complicaciones suelen presentarse como urgencias, y en la mayoría de los casos requieren pruebas de imagen rápidas para establecer un diagnóstico adecuado y preciso (fig. 14). La TC con contraste intravenoso ha demostrado ser el estudio de elección, prueba que valora la vascularización mesentérica y ayuda a descartar isquemia.
Tras la cirugía, las complicaciones más frecuentes son la recurrencia de la eventración, hematomas, seromas, fístulas enterocutáneas, oclusión intestinal e infecciones15,16. En el área quirúrgica las colecciones son habituales (20%) y pueden no ser fáciles de distinguir de una eventración recidivada en la exploración física. Las técnicas de TC permiten la detección precoz y el diagnóstico de las complicaciones postoperatorias (fig. 15).
ConclusiónLa TC es una técnica rápida, precisa y muy eficaz, y es la técnica de elección en la valoración de complicaciones herniarias y de complicaciones posquirúrgicas. Pero, además, la TCMD puede ser una herramienta de gran utilidad en la valoración prequirúrgica de grandes herniaciones y eventraciones, porque valora de forma exhaustiva y detallada los diferentes orificios herniarios, el estado de la musculatura de la pared abdominal, el contenido y volumen del saco, la vascularización y otros factores que ayudan a la planificación quirúrgica. La utilización de estudios dinámicos (maniobra de Valsalva y posicionamiento en decúbito lateral) aumenta la fiabilidad diagnóstica al reproducir las condiciones de la bipedestación y optimiza la información para la toma de decisiones terapéuticas.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.





















![Imágenes tridimensional (A) y multiplanares (transversal [B], coronal [C] y sagital [D]) de estudio de TCMD, en paciente con hernia umbilical (*). Las imágenes demostraron también una eventración posterior izquierda (flechas) no sospechada, con una atrofia del grupo muscular lateral (cabezas de flecha) secundario a una nefrectomía. Imágenes tridimensional (A) y multiplanares (transversal [B], coronal [C] y sagital [D]) de estudio de TCMD, en paciente con hernia umbilical (*). Las imágenes demostraron también una eventración posterior izquierda (flechas) no sospechada, con una atrofia del grupo muscular lateral (cabezas de flecha) secundario a una nefrectomía.](https://static.elsevier.es/multimedia/22552677/0000000100000004/v1_201310290922/S2255267713000303/v1_201310290922/es/main.assets/thumbnail/gr2.jpeg?xkr=ue/ImdikoIMrsJoerZ+w96p5LBcBpyJTqfwgorxm+Ow=)













