HISTORIA Y EVOLUCIÓN DE LA MOVILIZACIÓN PRECOZ
A principios de 1917, Harper, en la Boston Medical and Surgical Journal, describió su técnica quirúrgica en la reparación de los flexores, apostando por una movilización activa temprana. No obstante, en los años sucesivos, fue el grafting, descrito por Sterling Bunnel, el tratamiento de elección en la zona 2.
En 1960, un gran número de autores defendieron una reparación primaria con nuevas suturas. Basados en la creencia de que el proceso de nutrición y reparación dependía de la formación de adherencias, en el posoperatorio optaban por una inmovilización de 3 a 6 semanas, durante las que se creía que se producía la cicatrización y se fortalecía la sutura (actualmente, cuando se opta por un protocolo de inmovilización posquirúrgica, muñeca y metacarpofalángica [MCF] en flexión, interfalángica proximal [IFP] y distal [IFD] extendidas, el período oscila entre 3 y 4 semanas).
Por otro lado, Kleinert et al1, inicialmente, y Duran y Houser2, más tarde, aportaron buenos resultados con los protocolos de movilización inmediata en la zona 2 (fig. 1).
Fig. 1. Movilización pasiva tipo Duran.
En el protocolo original de Kleinert, la muñeca viene inmovilizada en 45° de flexión y las MCF en 10-20° (modificada posteriormente hasta los 4° de flexión en 1975), las articulaciones interfalángicas se permiten extender completamente y unas bandas elásticas mantienen los dedos en flexión. A diferencia del protocolo inicial de Duran, las bandas están integradas como parte de los ejercicios. Cada hora, el paciente deberá extender los dedos al menos 10 veces en contra de la resistencia del elástico hasta donde le permite la férula, haciendo que los elásticos realicen el movimiento de vuelta. Además, los elásticos provocan un trabajo de resistencia a los extensores extrínsecos, lo cual, en teoría, debería inducir a una relajación de los antagonistas disminuyendo el estrés sobre la sutura. No obstante, mientras que el trabajo de Lister et al defiende esta teoría, dos estudios posteriores demuestran que no hay una relajación de los flexores, y establecen una relación entre la existencia opuesta por los elásticos y la prevalencia de una cocontracción de los flexores con los extensores3.
Duran y Houser apostaban por una movilización manual pasiva en flexión y extensión.
En el protocolo original de Duran y Houser se realizaba una inmovilización dorsal con la muñeca a unos 20° de flexión y dedos relajados en una posición inespecífica y se ataba una banda elástica a la uña del paciente manteniendo el tendón acortado. Se pretendía que el paciente realizara cada 2 h una serie de ejercicios que empujaban al tendón proximal y distalmente. La movilización pasiva en flexo-extensión de la IFD, mientras que la IFP y la MCF están en flexión provoca un deslizamiento del flexor profundo (FDP) con relación a su vaina, al hueso y al flexor superficial (FDS), mientras que una movilización pasiva en F-E de la IFP permaneciendo la IFD y la MCF en flexión, moviliza tanto el flexor superficial como el profundo en las estructuras adyacentes. Sus autores observaron en quirófano que estos ejercicios provocaban un deslizamiento pasivo del tendón de 3 a 5 mm, considerándolo suficiente para prevenir las adherencias.
Fueron Strickland y Glogovac4 los que introdujeron el concepto de Duran modificado que hoy día es utilizado por numerosos terapeutas. Consiste en la utilización de una férula dorsal que mantiene la muñeca y MCF en flexión, mientras que la IFP e IFD, permanecen en extensión (mantenidas con un velero durante los intervalos de las sesiones de ejercicios). Dichos ejercicios consisten en la realización de una movilización pasiva en flexión seguida de una extensión activa hasta donde permite la férula, lo cual origina un mayor deslizamiento pasivo del flexor que el protocolo original de Duran.
En términos generales, la movilización temprana se refiere a algún tipo de movilización que implique la zona del tendón reparada en las primeras semanas.
Existe suficiente evidencia en la literatura médica actual sobre los beneficios de la movilización temprana en la primera semana posquirúrgica5.
No obstante, todavía hoy existen puntos de desacuerdo sobre cuándo es el período óptimo para iniciar la movilización.
Los protocolos de movilización pasiva temprana implican una flexión pasiva y una extensión pasiva o activa.
Movilización activa inmediata se refiere a una movilización activa sea en extensión o en flexión de los dedos implicados en la lesión. Existe una subcategoría dentro de la movilización activa inmediata que es place and hold, que consiste en flexionar pasivamente los dedos y pedir al paciente que mantenga la postura mediante una contracción activa de la musculatura implicada6.
MOVILIZACIÓN INMEDIATA
Al mismo tiempo que se realizaban estudios sobres los efectos de la movilización inmediata, otros autores estudiaban la irrigación y nutrición tendinosa.
Esto nos lleva a una serie de evidencias que podemos tener en cuenta para estudiar la posibilidad de iniciar una movilización activa inmediata.
Las estructuras tendinosas intrasinoviales (como ocurre en la zona 2) se nutren por vía vascular intrínseca y por perfusión a través del líquido sinovial. Esto significa que no es necesario que el tendón forme adherencias alrededor del mismo para recibir un aporte adecuado de nutrientes. Además, estas estructuras tendinosas pueden cicatrizar intrínsecamente por la actividad de epitenon, al mismo tiempo que pueden hacerlo extrínsecamente vía endotenon.
Dado que la formación de adherencias limitan el deslizamiento tendinoso, una óptima función tendinosa requiere evitar estas adherencias, o elastificar aquellas que ya se han formado para mantener la extensibilidad de los tejidos.
La movilización inmediata evita la formación de adherencias y ayuda a elastificar aquellas que ya se han podido formar. Además, acelera el proceso de revascularización y cicatrización, incrementa la fuerza de las estructuras reparadas y ayuda a recuperar el deslizamiento del tendón.
No obstante, la movilización inmediata evoluciona hacia la movilización activa más que la pasiva. Entre otras cosas, porque en la movilización pasiva el tendón es empujado proximalmente, y las estructuras tendinosas están diseñadas para tirar, no para empujar.
Empezando por Allen et al7, en Estados Unidos, y siguiendo con Cullen et al8 y Small et al en el Reino Unido, son muchos los autores que proponen protocolos de movilización activa inmediata, dando buenos resultados en los casos en los que la sutura es lo suficientemente fuerte.
Ventajas de la movilización activa
El control de la adherencias y la mejora de la cicatrización son algunas de la ventajas que se observan en diversos estudios experimentales y clínicos9,10.
Biomecánicamente, la inmovilización origina una pérdida de la fuerza de tensión en el tendón en las primeras 2 semanas de la reparación, y la pérdida de la capacidad de deslizamiento ocurre en los primeros 10 días11.
Numerosos estudios de deslizamiento tendinoso realizados en la zona 2 en la última década defienden la movilización activa frente a la pasiva. Se recomienda componente de movilización activa para favorecer un deslizamiento real en las poleas A3 A4, donde el deslizamiento es muy pobre en los protocolos de movilización pasiva12.
Mejor deslizamiento y mejores resultados de la excursión en la falange proximal y media, con la movilización activa respecto a la pasiva13.
Kubota et al14, en 1996, realizaron un estudio en el que compararon la actividad celular de la zona reparada con la movilidad y la tensión, realizando varias combinaciones: con movilización sin tensión, con tensión sin movilización y con tensión y movilización así como sin movilización y sin tensión. Encontraron que la mayor actividad celular se producía con la combinación movilización y tensión y la menor con la inmovilización. Desde entonces, una serie de estudios han demostrado que la movilización pasiva en tendones flexores de caninos manteniendo la muñeca en flexión disminuye la fuerza de tensión aplicada a la zona reparada, pero produce una mínima excursión, con la muñeca en extensión, la excursión es mayor, pero también es mayor la fuerza a la que se somete la reparación, mientras que una movilización sinérgica nos proporciona mayor excursión y menor fuerza de aplicación a la zona de sutura15.
En los programas de movilización pasiva, el tendón es empujado en sentido proximal. Es como si el tendón se plegara o se agrupara en lugar de deslizarse. La movilización activa temprana requiere una contracción activa del flexor dañado, "tirando" del tendón de forma proximal. Lógicamente, esto debería provocar un mejor deslizamiento tal como desarrollaremos más adelante.
ASPECTOS QUE CONSIDERAR ANTES DE ELEGIR UN PROTOCOLO POSQUIRÚRGICO
Es necesario que el fisioterapeuta conozca la anatomía, biomecánica, nutrición, fisiología, etc. no sólo de las estructuras implicadas en la lesión, sino también de las adyacentes, antes de elegir un protocolo en concreto.
Además, la comunicación con el cirujano nos permitirá obtener información adicional al respecto.
El tipo de sutura utilizada y el calibre de la misma nos pueden dar una idea aproximada de la resistencia inicial de la zona reparada16.
Una de las primeras cosas que se debe tener en cuenta antes de iniciar un protocolo de movilización activa inmediata controlada es que esta movilización vendrá realizada sobre una lesión reciente, con unas estructuras tendinosas edematosas, a lo que hay que añadir un vendaje compresivo más o menos ligero aplicado en quirófano.
Considerando también la extravasación sanguínea debida a la propia intervención, que permanece en las estructuras adyacentes, podemos llegar a la conclusión de que el deslizamiento sobre las estructuras vecinas es casi imposible.
Son numerosos los protocolos de tratamiento posquirúrgicos descritos hoy día. La mayor diferencia entre los diferentes protocolos utilizados estriba en cómo viene tratado el tendón en las primeras 3 semanas posoperatorias.
La inexistencia de un protocolo estándar para tratar un tendón reparado obliga a los terapeutas de la mano a elegir cuál de ellos es el más idóneo en cada caso, a saber por qué lo utiliza y cuándo.
Tal como concluyen estudios realizados en la Clínica Mayo en Estados Unidos, es necesario crear protocolos adaptados a cada tipo de pacientes y lesión para optimizar los resultados.
Así, por ejemplo, en lesiones en las que exista un alto riesgo de adherencias pero cuya reparación del FDP no sea muy fuerte, podríamos beneficiarnos de un programa de movilización pasiva donde el deslizamiento se produce bajo un mínimo estrés a la sutura. En casos de mala cicatrización, como ocurre en la diabetes, podría ser mejor utilizar un programa tipo Duran modificado en el que no se somete a estrés la sutura a pesar de que la excusión será mínima y allí donde exista alto riesgo de adherencia y se haya realizado una sutura fuerte, nos podemos beneficiar de protocolos de movilización activa temprana o place and hold con movilizaciones sinérgicas en la muñeca.
Sin embargo, no podemos olvidar que una sutura fuerte no es la medida real de la calidad de un tendón reparado. Antes de romperse, el tendón se estira, y una cicatriz alongada podría provocar un resorte y bloquear el movimiento17. No se trata sólo de recuperar el deslizamiento tendinoso sin causar la rotura, sino también de prevenir la deformación del tendón reparado, para evitar que pierda eficiencia mecánica.
CONSIDERACIONES EN LA INMOVILIZACIÓN POSQUIRÚRGICA
Independientemente del protocolo posquirúrgico que se decida emprender en cada caso en particular, debemos tener en consideración el tipo de inmovilización y ser cuidadosos a la hora de realizarla, ya que pequeñas variaciones podrían ser la causa de futuras retracciones o fracasos en el tratamiento.
Es de sobra conocido que una de las mayores complicaciones en la reparación de los flexores en zona 2 es la contractura en flexión de la IFP. Son múltiples las causas que pueden originarla; sin embargo, en los casos estudiados, hemos observado como en los protocolos donde se utilizaba la banda elástica para favorecer la movilidad pasiva en flexión, no se tenía en cuenta la tensión del elástico. Ésta es mayor conforme se va estirando, haciendo más difícil la extensión de los últimos grados; no ocurre esto si se realiza una férula que permite al paciente su retirada entre las series de ejercicios y durante las horas nocturnas, manteniendo las IFP en extensión completa mediante la utilización de velcros fijos (fig. 2). Otra razón para mantener las interfalángicas en extensión durante la noche o el reposo es que si el flexor superficial y el profundo fueron dañados cuando los dedos estaban en flexión, la proximidad de ambas reparaciones hace que sea más probable que se adhieran, si los dedos permanecen en flexión. Sin embargo, con las interfalángicas en extensión, la reparación del FDP quedaría más distal que la del superficial.
Fig. 2. Alternancia de elástico y velcros que mantienen la extensión completa durante la noche.
Respecto a la posición de la MCF en flexión, existe poca mención al respecto en la literatura médica, sólo que mantiene el tendón acortado.
Gratton6 apuntó que el mantener las MCF en flexión favorecía el que las interfalángicas permanecieran en extensión.
En un artículo publicado por Elliot18 en 2002, se hablaba de la necesidad de aumentar de los 30 a los 40° de flexión en la MCF en los protocolos de movilización activa, porque eso facilitaba el mantener la completa extensión de las interfalángicas.
Ciertamente, este hecho es observado por los terapeutas, y puede ser atribuido a una contracción de la musculatura lumbrical e interósea, así como a una redirección de la fuerza de los extensores extrínsecos de la MCF a las IF. No obstante, esto no nos dice cuál es la posición óptima para inmovilizar las MCF.
Otras publicaciones recientes de movilización activa inmediata recomiendan 90° de flexión. Esta posición es incómoda y podría causar inflamación en los primeros estadios.
No hay que olvidar que la musculatura lumbrical flexiona las MF y extiende las IF. Es frecuente observar cómo un paciente extiende los dedos intentando extender una muñeca débil, o flexiona la muñeca intentando flexionar los dedos. De manera similar, algunos pacientes intervenidos de los flexores causan una cocontracción de los lumbricales e interóseos excesiva con el objetivo de cerrar el puño (enslaving effect).
Cuando los flexores están adheridos, el resultado puede ser una flexión de las MCF con una extensión de las IF al continuar la contracción la musculatura intrínseca, a pesar de no haber excursión de los flexores.
Éste es un fenómeno muy frustrante para los pacientes, que deben ser reeducados mediante biofeedback o técnicas de reeducación muscular.
Otra desventaja al inmovilizar las MCF en excesiva flexión incluye la posibilidad de provocar un estrés excesivo a la zona reparada durante la flexión activa y no favorece el deslizamiento de la musculatura intrínseca en pacientes con lesiones en la zona 319.
Burge y Brown20 sugieren no inmovilizar a más de 20° de flexión las MCF para disminuir así el efecto del aumento de la resistencia de las bandas elásticas en los últimos grados de extensión, favoreciendo así la extensión completa de las IFP.
De todas formas, recordemos que una inadecuada flexión de las MCF acompañada de una falta de flexión de la muñeca provocaría un estrés excesivo en la zona de sutura durante la movilización pasiva y activa.
Respecto a la posición de la muñeca, se ha observado como existe una tendencia a disminuir los grados de flexión de la misma en el inmediato posoperatorio. Son múltiples las posibles causas de esta tendencia. A pesar de que no existen datos bibliográficos, los terapeutas hemos observado que los pacientes no se sienten cómodos con una flexión de muñeca pronunciada y que en ocasiones aparecen sintomatologías compatibles con síndrome del túnel del carpo.
En 1987, Savage21 demostró que, con la muñeca a 45° de extensión, era menor la fuerza necesaria para vencer la fuerza pasiva de la musculatura extensora extrínseca, y que con la muñeca a 0°, existía una mayor resistencia a la flexión, pero no mucha más que si la muñeca estaba en 45° de flexión.
PROTOCOLO DE MOVILIZACIÓN ACTIVA INMEDIATA: PROTOCOLO EFECTUADO EN LAS PRIMERAS 3 SEMANAS POSOPERATORIAS
Estudios experimentales sostienen iniciar la movilización activa en los primeros 5 días después del posoperatorio y han demostrado mejoras en la eficacia de la cicatrización. Si esta movilización se retrasa unos días más, se pierde capacidad para realizar la flexión, entre otras cosas, por el edema posquirúrgico que no se ha controlado. El radio óptimo para iniciar el protocolo se ha fijado en 5 días posoperatorio y el peor 7 días tras la intervención.
Los pacientes deben ser controlados en las primeras 24 h para iniciar el control del edema mediante vendajes de tipo cobam, y realizar una férula apropiada para evitar entre otras cosas la contractura en flexión de la interfalángica proximal.
En nuestro estudio hemos iniciado la movilización activa entre los 3 y 5 días tras la intervención, una vez que la inflamación se ha controlado, asegurándonos de realizar una verdadera excursión del tendón.
El paciente acude a consulta a diario durante las primeras 3 semanas posoperatorias. Los objetivos en esta fase son:
Control del edema.
Control de la inmovilización.
Favorecer el deslizamiento tendinoso/evitar la formación de adherencias.
Mantener la movilidad pasiva y el rango articular del preoperatorio.
Detección precoz de complicaciones (algoneurodistrofia, sudeck, etc.)
Evitar la contractura en flexión de la IFP.
Aprendizaje y realización correcta de los ejercicios.
Dichos ejercicios se realizan bajo supervisión del fisioterapeuta en la consulta y se ejecutan a domicilio al menos 3 veces al día en series de 10 repeticiones. Se instruye al paciente sobre la importancia de seguir el protocolo que se impone, y sobre la necesidad de realizar, al menos, una serie de ejercicios durante las horas nocturnas.
El programa de ejercicios que han seguido los pacientes sometidos a este protocolo en nuestro centro ha sido el siguiente:
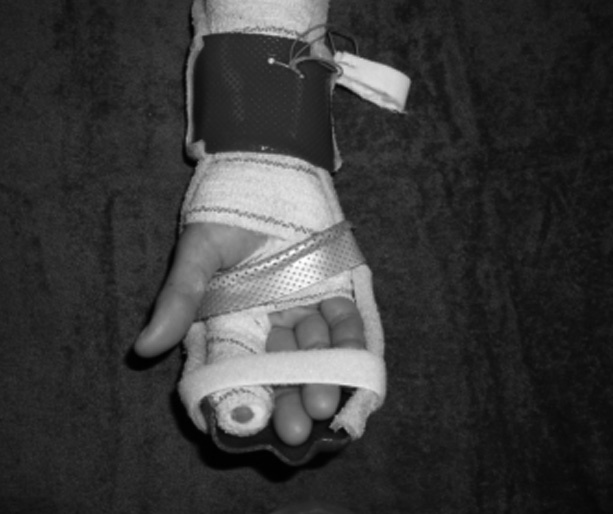
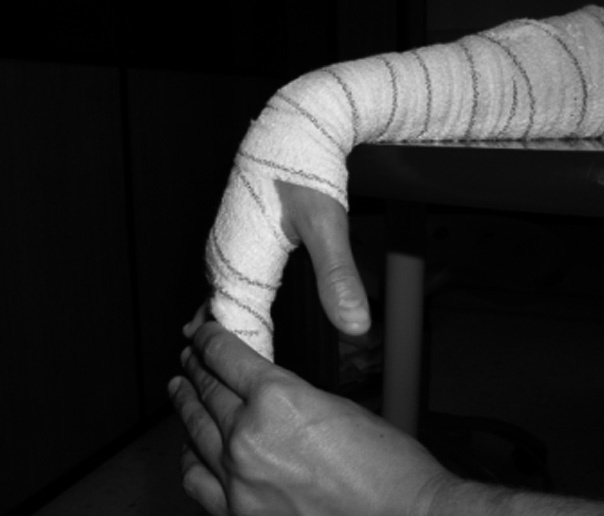
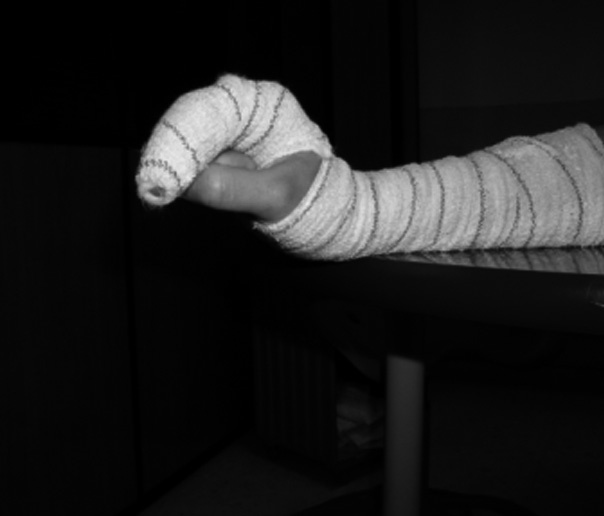
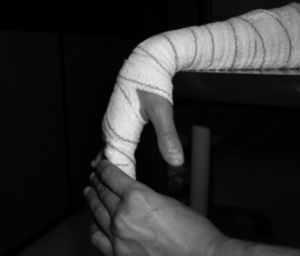
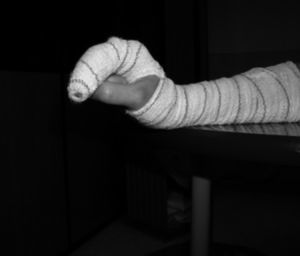
Ejercicios activos en tenodesis de muñeca: el paciente flexiona activamente la muñeca por fuera de la mesa mientras extiende los dedos. Una vez que se ha llegado al final del recorrido articular se le pide que pasivamente extienda por completo la IFP ayudándose con la otra mano, para evitar que permanezca en flexión (fig. 3). Posteriormente, se le pide la extensión activa de la muñeca unida a una flexión de dedos hasta donde permite el vendaje. Una vez conseguida la máxima flexión de dedos activa, se aumenta le flexión pasivamente con la otra mano y se le pide mantener la posición obtenida de forma activa (place and hold) (fig. 4).
Fig. 3. Extensión autoasistida de las IFP.
Fig. 4. "Place and hold". Ejercicios activos.
Ejercicios place and hold con la muñeca flexionada al menos 30°, de las MCF e interfalángicas.
Cada hora se le pide al paciente de realizar 10 extensiones activas venciendo la resistencia del elástico hasta donde le permite la férula.
Estos ejercicios deben ser realizados en ausencia de dolor, lentamente, y manteniendo 5-6 segundos la posición final. El retroceso se realiza lo más lento posible pero con un movimiento fluido.
RESULTADOS
Hemos comparado en los siguientes gráficos (figs. 5 y 6) los resultados obtenidos con este protocolo, comparándolos con un grupo control de características similares e intervenidos por el mismo equipo médico.
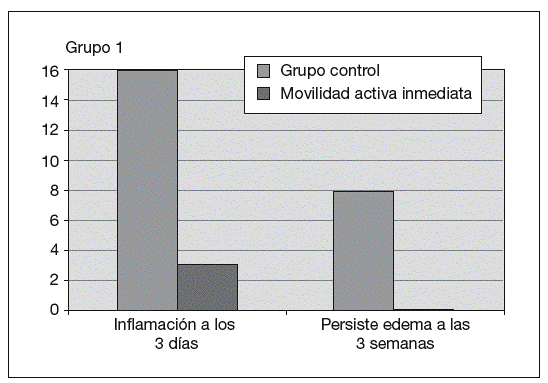
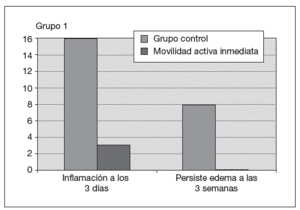
Fig. 5. Resultados en el control del edema.
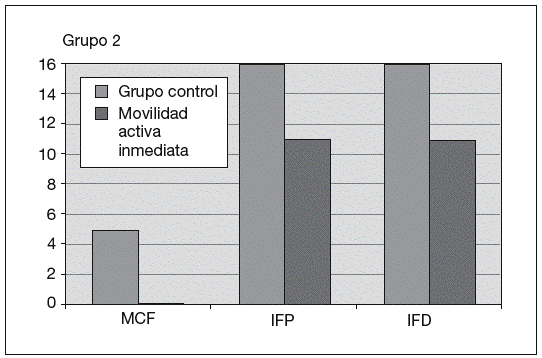
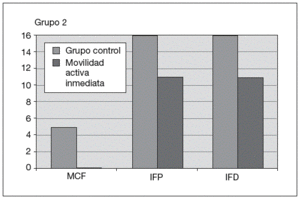
Fig. 6. Comparación de resultados en la movilidad activa. MCF: metacarpofalángica; IFP: interfalángica proximal; IFD: interfalángica distal.
Protocolo de movilización pasiva inmediata: grupo de 22 pacientes con edades entre los 20 y los 48 años. Lesión tendinosa aislada/traumática (16 casos zona 2, resto en zona 5-6).
Protocolo de movilización activa inmediata: grupo de 12 pacientes: edades entre los 20 y los 48 años. Lesión tendinosa aislada/traumática. Todos en la zona 2.
La inflamación a los 5 días de la intervención era 5 veces mayor en el grupo donde se optó por el protocolo de movilización pasiva. Asimismo, la inflamación persistía en 8 de los casos estudiados, donde se optó por una movilización pasiva (fig. 1).
Respecto al estudio de la movilidad activa, podemos decir, que en general se obtienen mejores resultados a medio plazo con la movilidad activa inmediata (fig. 2). El límite de movilidad activa en la MCF en el grupo seguido con el protocolo de movilización pasiva era de 57° de media.
En la IFP, 12 casos presentaban retracción en flexión (una media de 45°) y límite en la flexión activa de la misma (media de 50°)
A la octava semana de la intervención, el grupo donde se siguió un protocolo de movilización activa inmediata, no presentaba límite de movilidad activa en la MCF. Sólo en uno de los casos, se observó una retracción en flexión de la IFP de 10°, que podría ser debido a una mala colocación de la férula que no mantuviera la extensión completa durante las fases de reposo, o bien, a una excesiva tracción del elástico.
La movilidad en esta articulación era de 86° de media, y de 60° de media en la IFD.
DISCUSIÓN
Sería necesario ampliar el estudio a cada zona en concreto e introducir más variables tales como la fuerza, destreza, etc., para poder determinar la eficacia de este protocolo.
Además, es necesario establecer una relación entre los ejercicios, el número de repeticiones y la eficacia para optimizar los resultados.
No hemos encontrado publicaciones donde se establezca una relación sobre el tipo de sutura empleada, zona de la lesión y tensión aplicada al elástico de la férula, por lo que la tensión aplicada ha sido calculada en función de la fuerza de flexión de la mano sana y permitiendo la extensión completa mediante el movimiento activo. Y esto no se puede considerar una medida objetiva.
CONCLUSIONES
Los protocolos de movilización activa inmediata tras la intervención de los flexores no pueden ser utilizados de forma aleatoria. Es necesario estudiar cada caso en particular y conocer el acto quirúrgico antes de decidir unas pautas concretas de actuación.
Podemos concluir tras nuestro estudio que, mediante la aplicación de un protocolo de movilización activa inmediata, es posible controlar la inflamación en el posoperatorio, favoreciendo desde el inicio la movilización de tejidos blandos y manteniendo el patrón normal de movimiento.
La comparación de la variable estudiada en ambos grupos, movilidad activa, nos permite deducir que los protocolos de movilización pasiva que actualmente se están realizando en la mayoría de los centros están ocasionando numerosos problemas de retracciones y límite de movilidad que llevan en la mayoría de los casos a una tenolisis. Mientras que con el protocolo propuesto de movilización activa, se podrían reducir enormemente el número de reintervenciones. La movilidad activa a las 8 semanas de la intervención mediante este protocolo es mayor.