El síndrome del ovario poliquístico (SOP) es un trastorno endocrino común y heterogéneo propio de las mujeres en edad reproductiva. La acupuntura Tung, un tratamiento de la Medicina Tradicional China (MTC), se utiliza ampliamente en Asia oriental para SOP, aunque la evidencia sobre su eficacia es rara. El objetivo de este ECA fue examinar si la acupuntura Tung podría constituir un método de tratamiento complementario para SOP.
MétodosUn total de 60 pacientes de SOP fueron aleatoriamente asignadas a un grupo de acupuntura Tung (n=30), o a un grupo de acetato de ciproterona /etinilestradiol (CPA/EE) (n=30). Cada participante recibió tratamiento durante 12 semanas, para evaluar la eficacia del tratamiento a corto plazo, realizándose un seguimiento de otras 12 semanas para evaluar la eficacia del tratamiento a largo plazo. El resultado primario examinado fue el cambio del ratio hormona luteinizante (HL) / hormona folículoestimulante (FSH); el resultado secundario examinó los cambios de índice de masa corporal (IMC), HL, FSH, testosterona total (TT), volumen ovárico, número de ovarios poliquísticos y frecuencia menstrual.
ResultadosAmbos grupos reflejaron reducciones significativas del ratio HL/FSH, HL y TT tras el tratamiento de 12 semanas (p<0,001) y el seguimiento de 12 semanas (p<0,05). No se encontraron diferencias significativas entre los dos grupos (p>0,05). Ambos grupos reflejaron una mejora significativa en cuanto a IMC, frecuencia menstrual y número de ovarios poliquísticos tras el tratamiento de 12 semanas (p<0,05).
ConclusiónEn comparación con CPA/EE, la acupuntura Tung no reflejó ninguna mejora del ratio HL/FSH para SOP, aunque podría reducir el mismo. La acupuntura Tung podría tener algún efecto sobre el control del peso y la frecuencia de la menstruación a largo plazo. Se recomienda la realización de más estudios, que aborden las limitaciones de este estudio.
Polycystic ovary syndrome (PCOS) is a common and heterogeneous endocrine disorder in reproductive-age women. Tung's acupuncture, a Traditional Chinese Medicine (TCM) treatment, is widely used for SOP in East Asia, but evidence on its efficacy is rare. The aim of this ECA study was to examine whether the Tung's acupuncture could be a complementary treatment method for PCOS.
MethodsA total of 60 PCOS patients were randomly assigned to a Tung's acupuncture group (n=30) or a cyproterone acetate/ethinylestradiol (CPA/EE) group (n=30). Each participant received treatments for 12 weeks to assess the short-term treatment efficacy and then followed up for another 12 weeks to assess the long-term treatment efficacy. The primary outcome examined was change in the ratio of luteinizing hormone (HL) to follicle-stimulating hormone (FSH); the secondary outcomes examined were changes in body mass index (BMI), LH, FSH, total testosterone (TT), ovarian volume, polycystic ovary number and menstrual frequency.
ResultsBoth groups showed significant reductions in the LH/FSH ratio, LH and TT after 12-week treatment (p<0.001) and 12-week follow-up (p<0.05). No significant differences existed between the two groups (p>0.05). Both groups showed significant improvement in IMC, menstrual frequency and polycystic ovary number after 12-week treatment (p<0.05).
ConclusionCompared with CPA/EE, Tung's acupuncture showed no better improvement on HL/FSH ratio for PCOS although it could reduce the ratio. Tung's acupuncture might have some effect on long-term weight control and menstruation frequency. Further studies addressing this study's limitations are recommended.
El síndrome del ovario poliquístico (SOP) es un trastorno endocrino heterogéneo común, propio de las mujeres en edad reproductiva, con una tasa de incidencia del 6% al 10%1. Se caracteriza por un conglomerado de hiperandrogenismo (bien clínico o bioquímico), anovulación crónica, y ovarios poliquísticos2. Existe una asociación marcada del SOP a la resistencia a la insulina, dislipidemia, obesidad, diabetes gestacional, diabetes tipo 2 y enfermedades coronarias3. Además, SOP es una causa establecida de hiperplasia endometrial, y por tanto está vinculado al cáncer de endometrio3. Las pacientes con SOP necesitan frecuentemente tratamiento farmacológico de larga duración. La terapia de primera línea para SOP son los anticonceptivos orales, que pueden mejorar eficazmente las irregularidades menstruales y aliviar el hirsutismo y acné; sin embargo, esto puede afectar de manera adversa a la tolerancia a la glucosa, la coagulabilidad y fertilidad4. Por tanto, se necesitan claramente tratamientos más seguros para SOP, y una de las alternativas potenciales podría ser la acupuntura.
Como parte integral de la Medicina Tradicional China, y siendo un tratamiento relativamente seguro5, el tratamiento de acupuntura para SOP ha acaparado cada vez más atención en los últimos años. La acupuntura Tung es un tratamiento especial de acupuntura que pertenece al linaje familiar tradicional de la Medicina china. La acupuntura Tung tiene un sistema teórico completo que incluye sus puntos únicos, métodos diagnósticos y técnicas de punción propios, que es diferente a la acupuntura tradicional de 14 canales6. El principio teórico sigue la ley de los cinco elementos (wu xing) y los cinco canales zang (wu zang). La acupuntura Tung enfatiza la aplicación de las técnicas de acupuntura holográfica para las diferentes partes del cuerpo. La distribución de los puntos Tung se realiza topográficamente por zonas anatómicas, en lugar de canales. Este sistema de acupuntura se caracteriza por su conjunto único de puntos sin canales, técnicas simples de punción, uso amplio de la terapia de sangrado, y uso amplio de puntos distales6.
Diane-35 contiene 2mg de acetato de ciproterona (una progestina anti-androgénica) y 0,035mg de etinilestradiol (CPA/EE), pudiendo tratar los signos clínicos del hiperandrogenismo tales como acné, seborrea, e hirsutismo. CPA/EE se utiliza comúnmente para tratar el hiperandrogenismo y los trastornos menstruales en China7, pero debido al riesgo de toxicidad hepática y tromboembolismo venoso planteado por las autoridades regulatorias, debe utilizarse con indicación estricta. Los estudios previos han reflejado que la ingesta de CPA/EE durante tres ciclos puede regular significativamente el ciclo menstrual, reducir la testosterona total, reducir la hormona luteinizante sérica (HL), y regular el ratio HL/ hormona folículoestimulante (FSH) en los diferentes tipos de SOP8. Por ello, la elección de Diane-35 para el grupo control podría ilustrar con eficacia el efecto de la acupuntura Tung.
Un meta-análisis reciente reportó que la acupuntura podría mejorar significativamente los ciclos menstruales y reducir el índice de masa corporal (IMC), la testosterona total (TT), y los niveles de HL en mujeres con SOP9,10, y reflejó que la acupuntura abdominal era eficaz para restaurar la función endocrina y metabólica normal de los pacientes con obesidad de tipo SOP. Otros dos ECAs reflejaron que los tratamientos repetidos de acupuntura originaban una frecuencia de ovulación superior en mujeres delgadas/con sobrepeso con SOP, siendo más eficaz que acudir simplemente a los terapeutas11, y que el tratamiento de electro-acupuntura de baja frecuencia podría reducir los niveles séricos de hormonas antimülleriana y el volumen ovárico12–14. Un estudio de caso15 revelo que la acupuntura Tung podría ayudar al tratamiento de enfermedades obstétricas y ginecológicas. Sin embargo, no existe ningún ECA sobre acupuntura Tung para el tratamiento de SOP.
Por tanto, utilizando un diseño ECA, tratamos de analizar si la acupuntura Tung podría ser un método de tratamiento complementario para SOP, comparándolo con CPA/EE.
MétodosDiseño del estudioEl estudio fue un ensayo de grupo paralelo, con control de fármacos, y aleatorio, para examinar la eficacia y seguridad de la acupuntura Tung para las hormonas sexuales, comparada con los anticonceptivos orales (CPA/EE) en pacientes con SOP. Dicho ensayo se realizó en el departamento de acupuntura y ginecología del Hospital de Medicina Tradicional China y Occidental Integradas de Beijing. Las participantes fueron reclutadas mediante anuncios en periódicos locales y posters. Se obtuvo consentimiento informado escrito de todas las participantes. El estudio fue registrado en ClinicalTrials.gov (ID: NTC02729545), y aprobado por el comité de ética del Hospital de Medicina Tradicional China y Occidental Integradas de Beijing. Los resultados del estudio fueron reportados conforme a Consolidated Standards of Reporting Trials16 (CONSORT). El estudio tuvo una duración de 28 semanas, de abril de 2016 a marzo de 2018, incluyendo un periodo de encuesta basal de 4 semanas, un periodo de tratamiento de 12 semanas, y un periodo de seguimiento de 12 semanas.
ParticipantesSOP se diagnosticó conforme a los criterios de Rotterdam17: ovarios poliquísticos verificados mediante ecografía (≥12 folículos de 2–9mm y/o volumen ovárico ≥10ml en uno o varios ovarios), oligomenorrea, o signos clínicos de hiperandrogenismo (hirsutismo o acné). La oligomenorrea fue definida como un intervalo intermenstrual de >35 días o <6 sangrados menstruales en el año anterior, y la amenorrea como la ausencia completa de sangrado menstrual en los 90 días previos. Las participantes fueron consideradas elegibles si cumplían las condiciones siguientes: 1) nacionalidad china; 2) 18–45 años de edad; 3) criterio diagnóstico de síndrome del ovario poliquístico; 4) no planificación de embarazo en los seis meses siguientes; 5) voluntad de unirse a esta investigación, y aportar consentimiento informado escrito previo a recibir el tratamiento.
Los criterios de exclusión incluían: 1) pacientes hipertensas con presión arterial superior a 160/100mmHg; 2) antecedentes de trombosis, enfermedad cerebrovascular, cáncer, enfermedad hepática o alteración de la función hepática, hiperlipidemia (valores de triglicéridos o colesterol 2 veces superiores a lo normal), hiperglucemia (glucosa en sangre en ayunas ≥7mmol/L), trastorno mental, o infección grave; 3) haber seguido cualquier tratamiento farmacológico que afectara al sistema endocrino reproductivo; 4) haber recibido acupuntura en los tres meses previos; 5) fumar más de 15 cigarrillos diarios; 6) llevar marcapasos, tener alergia al metal, o miedo severo a la acupuntura.
Aleatorización y ocultamientoLas participantes elegibles fueron aleatoriamente asignadas al grupo de acupuntura (grupo tratamiento) o al grupo CPA/EE (grupo control) a un ratio 1:1, mediante una secuencia de ubicación aleatoria, generada por ordenador (con SPSS 13.0). El número aleatorio y la asignación de grupo fueron sellados en un sobre. La aleatorización fue realizada por un administrador independiente, que no desempeñaba ningún otro rol en este estudio. El procedimiento de aleatorización fue ocultado a pacientes, facultativos, y asesores. En este estudio, el acupuntor no pudo actuar a ciegas debido a la naturaleza de la intervención. El acupuntor tenía que conocer la asignación de grupo, debido a la manipulación. La recopilación, introducción y análisis de los datos fueron realizados mediante ocultación al grupo de estudio. Aparte de las diferencias en cuanto a métodos de tratamiento entre los dos grupos, todos los sujetos fueron tratados de la manera más similar posible.
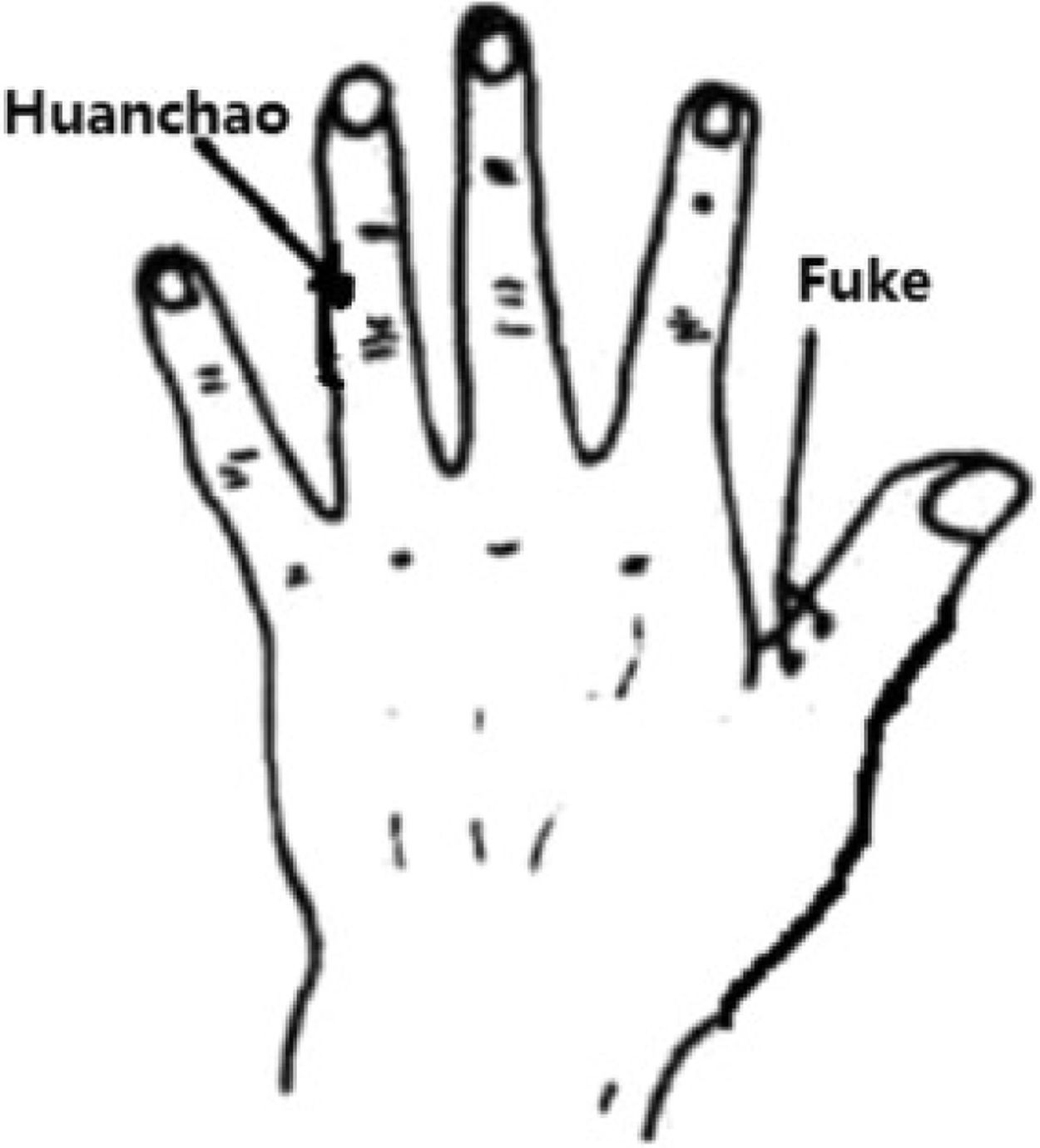
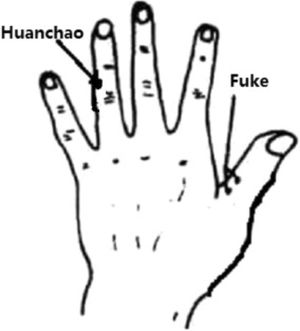
Protocolo del tratamientoGrupo acupuntura (grupo tratamiento): dos acupuntores, con 24 y 11 años de experiencia, respectivamente, se responsabilizaron del tratamiento de acupuntura. El grupo acupuntura recibió tratamientos de acupuntura dos veces por semana, durante 12 semanas. En caso de menstruaciones espontáneas, se interrumpía el tratamiento durante cinco días. Se utilizaron agujas de marca Huatuo (tamaño 0,2mm×25mm, 0,2mm×40mm, fabricadas por Suzhou Medical Appliance, Suzhou, Provincia de Jiangsu, China) junto con Electro-Acuestimuladores SDZ-V (Suzhou Medical Appliance, Suzhou, Provincia de Jiangsu, China). El estudio utilizó los siguientes acupuntos Tung: Fuke, Huanchao, Tianhuang, Renhuang, así como los acupuntos Guanyuan tradicionales: (CV4) y Zigong (EX-CA1). Las localizaciones de dichos acupuntos cumplían las recomendaciones de Tung's Acupuncture13. El punto Fuke (fig. 1) se sitúa en el lado ulnar de la articulación proximal del pulgar. Existen dos puntos por encima y por debajo, a 1/3 de distancia de la articulación interfalángica. El punto Huanchao se sitúa en el medio de la articulación central, en el lado ulnar del dedo anular. El punto Tianhuang se sitúa en la misma localización que Yin Lingquan (SP9), en el lado medial de la pierna, en el borde inferior del cóndilo medial de la tibia. El punto Renhuang se sitúa en la misma localización que San Yinjiao (SP6), en el lado medial de la pierna, 3 cun directamente por encima del extremo del maléolo medial, en el borde posterior del aspecto medial de la tibia. Las manipulaciones específicas fueron: Fuke insertado verticalmente cerca del hueso (profundidad,7,5mm) con agujas de 0,2mm×25mm, Huanchao insertado verticalmente cerca del hueso (profundidad, 5–7,5mm) con aguja de 0,2mm×25mm; los puntos fueron utilizados alternativa y bilateralmente (es decir, Fuke izquierdo con Huanchao derecho, Fuke derecho con Huanchao izquierdo). Los Tianhuangs y Renhuangs bilaterales se insertaron verticalmente a una profundidad de 20–30mm, estimulándose manualmente rotando la aguja para evocar qi (definido como entumecimiento, pesadez, presión, malestar, o cosquilleo). La inserción de CV4 y EX-CA1 se realizó directamente al músculo abdominal hasta lograrse la sensación de la aguja. Los puntos EX-CA1 bilaterales fueron conectados a un estimulador eléctrico con onda continua de 20Hz, incrementándose lentamente la intensidad de corriente al sentir un ligero temblor en el abdomen. Al mismo tiempo, se administró una caja de moxa mediante un bastoncillo sin humo en el abdomen inferior, durante 30min.
Grupo CPA/EE (grupo control): CPA/EE (Diane-35, Bayer Healthcare Co. Ltd). Una píldora oral al día desde el 8° día del ciclo menstrual, o cualquier día para las pacientes con amenorrea. Las píldoras fueron administradas durante 21 días consecutivos. A continuación las pacientes dejaban de tomar las píldoras durante siete días, retomando la ingesta al octavo día durante tres ciclos menstruales (ciclos de 28 días). Se solicitó a las pacientes que acudieran al médico cada ciclo menstrual para que les administrara la medicación para el ciclo siguiente, y recolectar información sobre su situación física. También se solicitó a las pacientes que acudieran al médico en caso de molestias durante este periodo.
Medidas del resultadoNormalmente se observa un ratio HL/FSH elevado en las pacientes de SOP. Se ha reportado una variación étnica del patrón metabólico y endocrino en SOP18. La proporción de la elevación del ratio HL/FSH fue relativamente baja (39,8-60%) en países europeos y americanos, y más elevada en Japón (cerca del 81,9%)18–20. Las razas china y japonesa son parecidas, y comparten manifestaciones clínicas similares de SOP. Además, el nivel de testosterona guarda una relación próxima con el nivel de HL y el ratio HL/FSH, pudiendo contribuir la disminución del ratio HL/FSH a la mejora del hiperandrogenismo. Un estudio clínico reciente reflejó que el incremento de los niveles de insulina y testosterona guardó relación con el incremento de los niveles de HL y los ratios HL/FSH21. Por tanto, el cambio del ratio HL/FSH desde el inicio al final del tratamiento fue considerado el resultado primario en este estudio. El resultado secundario incluyó los cambios de IMC, FSH, HL, TT, volumen ovárico, número de ovarios poliquísticos, y frecuencia menstrual a la 12ª y 24ª semanas desde el inicio. Las muestras de sangre fueron medidas al 2° o 3er día del ciclo menstrual durante el periodo basal, tras el último tratamiento, y en el periodo de seguimiento de 12 semanas, respectivamente. Durante el periodo de encuesta basal de 4 semanas, de no existir menstruación espontánea, las pacientes tomaron didrogesterona durante siete días (10mg dos veces al día), y realizaron una prueba de hormonas sexuales al 2°-3er día del sangrado de privación. Si las pacientes menstruaban al acercarse el final del tratamiento en el grupo acupuntura, las muestras de sangre se tomaron al 2°- 3er día de dicha menstruación. En caso de no existir menstruación espontánea, las medidas se tomaron al 10° día, tras finalizar el tratamiento o el seguimiento de 12 semanas. Las hormonas sexuales se analizaron mediante inmunoensayo de micropartículas quimioluminiscentes en el laboratorio médico del Hospital de Medicina Tradicional China y Occidental Integradas de Beijing.
El número de ovarios poliquísticos y el volumen se midieron mediante ecografía. El número de ovarios poliquísticos se midió a la vez que el IMC y la frecuencia menstrual, a los 3–7 días de la menstruación durante el periodo basal, tras el último tratamiento, y durante el seguimiento de 12 semanas. De no producirse ovulación o sangrado durante el periodo, las medidas se tomaron al cabo de una semana tras la finalización del tratamiento, y durante el seguimiento de 12 semanas. El número de ovarios poliquísticos se definió como el número de ovarios con quistes/folículos (≥12 quistes). El volumen ovárico se midió en tres dimensiones por parte de un ecografista experimentado, a quien se ocultó el grupo, siendo la fórmula de cálculo 0,5 × largo×ancho×profundo.
La evaluación de seguridad incluyó: (1) episodios adversos relacionados con la acupuntura, tales como hematoma, desvanecimiento, dolor severo, molestias post-tratamiento, e infección local durante y después de la acupuntura; (2) episodios adversos relacionados con CPA/EE, tales como vómitos, náuseas, cefalea y reacciones cutáneas durante la ingesta de las píldoras.
Tamaño de la muestraEl cálculo del tamaño de la muestra se basó en la reducción del ratio HL/FSH desde el inicio hasta el final del tratamiento siendo 1,68 (DE, 0,2) en el grupo de acupuntura Tung, y 1,2 (DE, 0,8) en el grupo CPA/EE, conforme a los resultados de nuestro estudio piloto22 y a estudios previos10,23. Con arreglo al método de cálculo del estudio de superioridad, necesitamos 24 pacientes en cada grupo (basándonos en el 80% de potencia estadística y prueba bilateral con α=0,05) para establecer la potencia del estudio. Se reclutaron 6 pacientes adicionales en cada grupo para permitir una tasa de atrición del 20%, logrando la muestra total de 60 pacientes.
Análisis estadísticoEl análisis estadístico se realizó utilizando SPSS 13.0 (SPSS Inc, Chicago, IL, E.E.U.U.). Al analista de los datos se le ocultó la asignación de grupos. Incluimos a todos los sujetos con datos procedentes de al menos un tratamiento en los grupos aleatorios. Se utilizó la prueba Kolmogorov-Smirnov para probar la normalidad de las variables de distribución no continuas. Las variables continuas se presentaron como medias (desviación estándar) cuando la distribución era normal, o medianas con rango intercuartílico cuando la distribución no era normal. Se utilizó el enfoque intención de tratar (ITT) para analizar el grupo de estudio. Se utilizaron pruebas t de muestra pareada o pruebas de rango con signo de pares equiparados de Wilcoxon para examinar las diferencias de los índices antes y después del tratamiento en el mismo individuo. Se utilizó una prueba t de muestras independientes o una prueba U de Mann-Whiney para examinar la diferencia de los cambios de la variable de los resultados entre grupos.
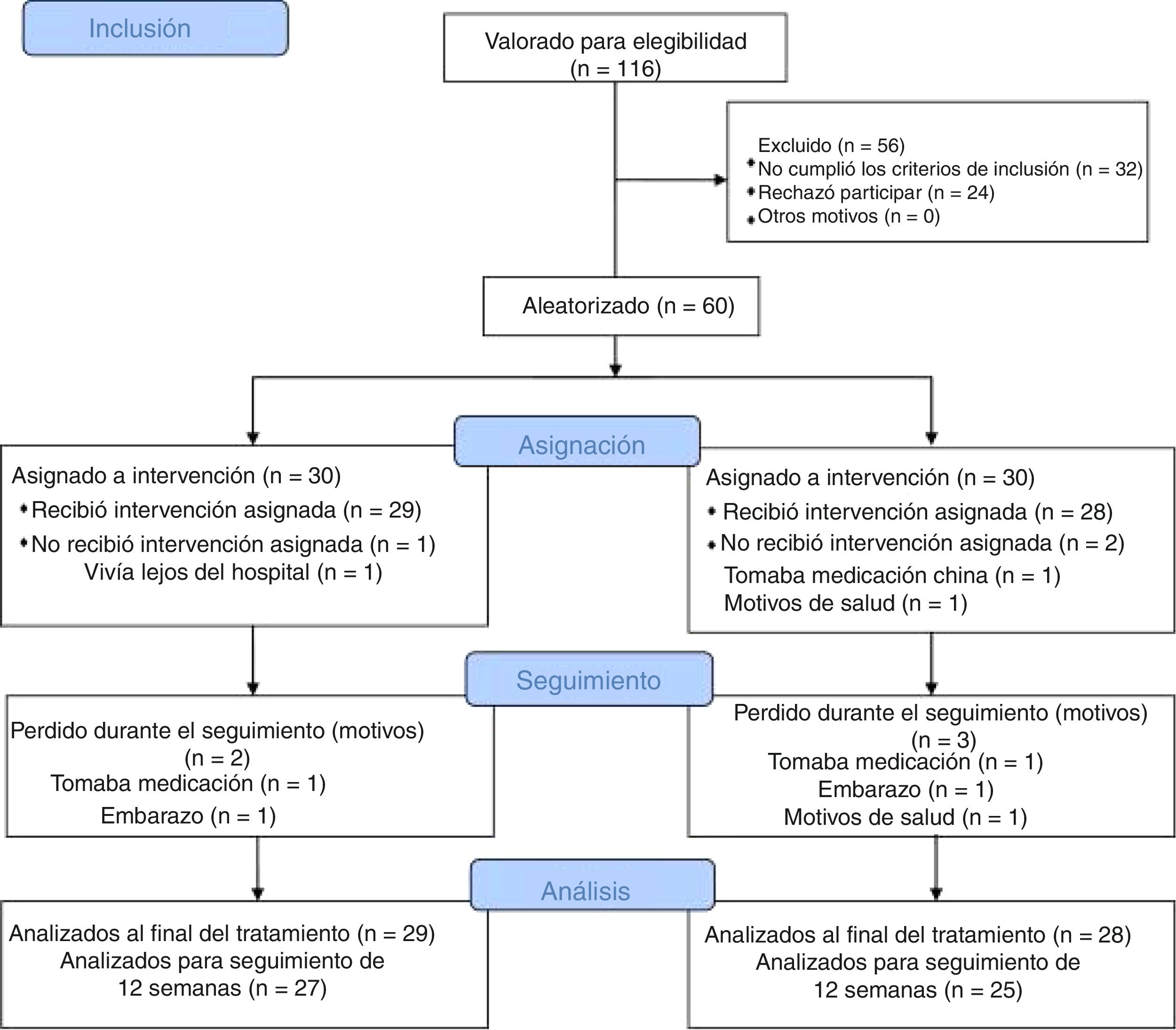
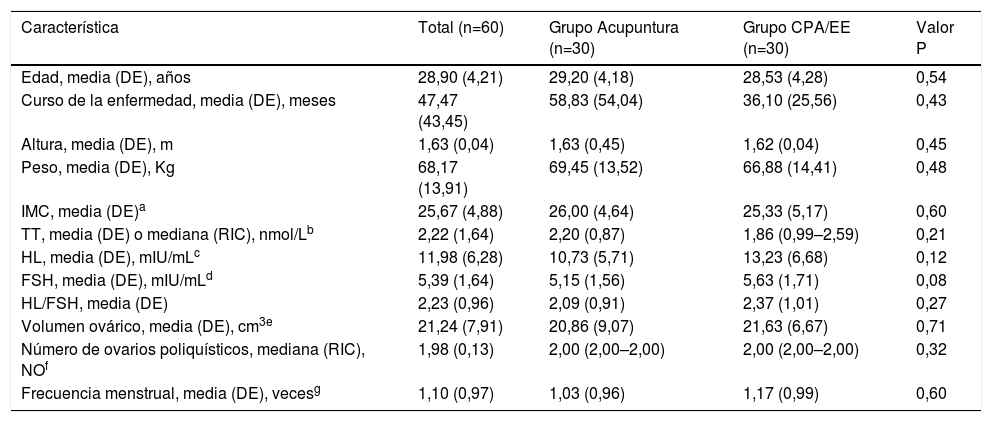
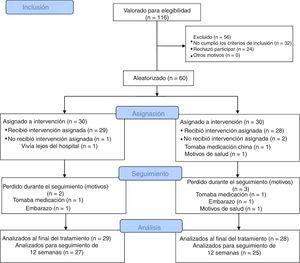
ResultadosDe los 116 individuos inicialmente reclutados para este ensayo, 56 fueron excluidos, porque se hallaban fuera del rango de edad de 18–45 años, no cumplieron los criterios de Rotterdam, no pudieron asistir a las sesiones de tratamiento, rechazaron la aleatorización, o habían utilizado anticonceptivos orales en un periodo de tres meses (fig. 2). Sesenta participantes fueron aleatoriamente asignadas al grupo acupuntura (n=30) o al grupo CPA/EE (n=30). Durante el periodo de estudio, tres participantes del grupo acupuntura y cinco del grupo CPA/EE abandonaron el mismo. La tasa de atrición (13,3%) fue inferior al nivel esperado (20%) utilizado para calcular el tamaño de la muestra. Al inicio, no existieron diferencias significativas en cuanto a características demográficas e indicadores relacionados con SOP entre los dos grupos (P>0,05) (tabla 1). La edad media fue de 28,9 (DE, 4,21) años, la duración media de SOP fue de 47,47 (43,45) meses, y el IMC medio fue de 25,67 (4,88). En total, 18 de las 60 participantes (30%) eran obesas. El valor medio de HL/FSH y TT fue de 2,23 (0,96) y 2,22 (1,64), respectivamente.
Características basales de los pacientes
| Característica | Total (n=60) | Grupo Acupuntura (n=30) | Grupo CPA/EE (n=30) | Valor P |
|---|---|---|---|---|
| Edad, media (DE), años | 28,90 (4,21) | 29,20 (4,18) | 28,53 (4,28) | 0,54 |
| Curso de la enfermedad, media (DE), meses | 47,47 (43,45) | 58,83 (54,04) | 36,10 (25,56) | 0,43 |
| Altura, media (DE), m | 1,63 (0,04) | 1,63 (0,45) | 1,62 (0,04) | 0,45 |
| Peso, media (DE), Kg | 68,17 (13,91) | 69,45 (13,52) | 66,88 (14,41) | 0,48 |
| IMC, media (DE)a | 25,67 (4,88) | 26,00 (4,64) | 25,33 (5,17) | 0,60 |
| TT, media (DE) o mediana (RIC), nmol/Lb | 2,22 (1,64) | 2,20 (0,87) | 1,86 (0,99–2,59) | 0,21 |
| HL, media (DE), mIU/mLc | 11,98 (6,28) | 10,73 (5,71) | 13,23 (6,68) | 0,12 |
| FSH, media (DE), mIU/mLd | 5,39 (1,64) | 5,15 (1,56) | 5,63 (1,71) | 0,08 |
| HL/FSH, media (DE) | 2,23 (0,96) | 2,09 (0,91) | 2,37 (1,01) | 0,27 |
| Volumen ovárico, media (DE), cm3e | 21,24 (7,91) | 20,86 (9,07) | 21,63 (6,67) | 0,71 |
| Número de ovarios poliquísticos, mediana (RIC), NOf | 1,98 (0,13) | 2,00 (2,00–2,00) | 2,00 (2,00–2,00) | 0,32 |
| Frecuencia menstrual, media (DE), vecesg | 1,10 (0,97) | 1,03 (0,96) | 1,17 (0,99) | 0,60 |
DE: desviación estándar; RIC: rango intercuartílico. Todas las variables son continuas. Su normalidad fue examinada mediante la prueba Kolmogorov Smirnov. Las variables fueron presentadas como media (desviación estándar) si su distribución era normal, o mediana con rango intercuartílico si su distribución no era normal.
Fórmula de conversión: concentración (nmol/L)×28,84 =ng/dL.
Los valores P para la comparación inter-grupos fueron calculados utilizando la prueba t de dos muestras independientes, o la prueba U de Mann-Whiney U.
a IMC: índice de masa corporal.
b TT: testosterona total. Rango normal: 0,38–1,97nmol/L.
c HL: hormona luteinizante. Rango normal: 1,8–11,78mIU/mL (fase folicular).
d FSH: hormona folículoestimulante. Rango normal: 3.03–8.08 mIU/mL (fase folicular).
e El volumen ovárico fue la suma del valor de tamaño ovárico bilateral, siendo la fórmula de cálculo de un lado 0,5 × largo×ancho×profundo.
f El número de ovarios poliquísticos se definió como el número de ovarios con quistes/folículos (≥12 quistes).
g Definida como la frecuencia de menstruación durante 3 meses, desde el inicio.
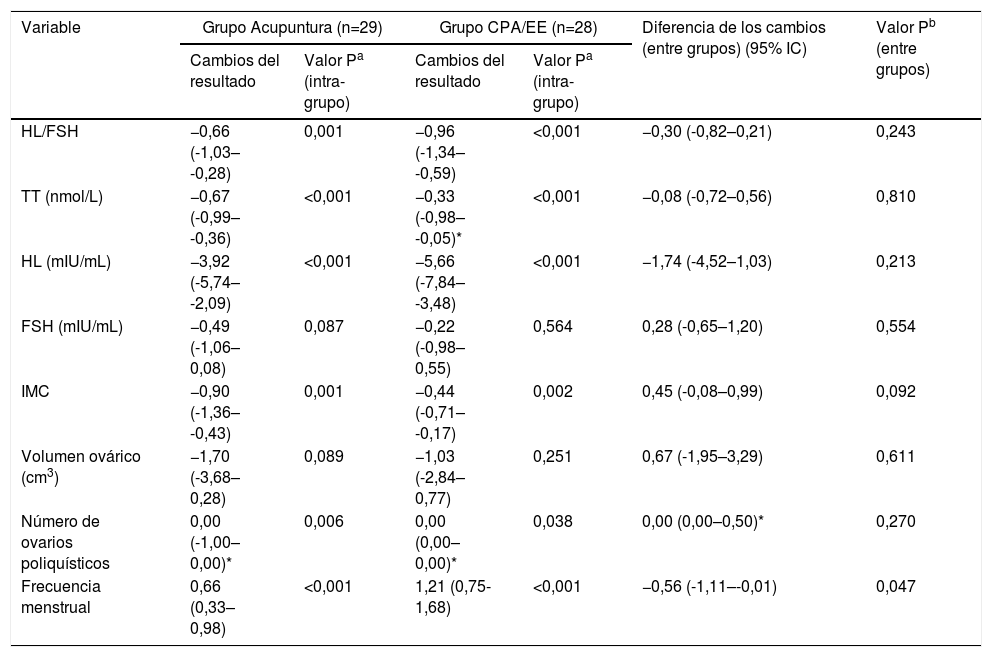
En comparación con el periodo basal, ambos grupos reflejaron una reducción significativa del ratio HL/FSH al final del tratamiento (grupo acupuntura: −0,66, P=0,001; grupo CPA/EE: −0,96, P<0,001). Este descenso siguió siendo significativo tras el seguimiento de 12 semanas, aun cuando disminuyó el grado de descenso (grupo acupuntura: −0,39, P=0,043; grupo CPA/EE: −0,44, P=0,039) (Tablas 2,3). La diferencia inter-grupo para los cambios del ratio HL/FSH fue de −0,3 (95% IC, −0,82 a 0,21, P=0,243) tras 12 semanas de tratamiento, y de -0,04 (-0,59 a 0,5) tras el seguimiento de 12 semanas (tablas 2 y 3).
Cambios de las medidas del resultado desde el inicio a la 12ª semana directamente tras el tratamiento
| Variable | Grupo Acupuntura (n=29) | Grupo CPA/EE (n=28) | Diferencia de los cambios (entre grupos) (95% IC) | Valor Pb (entre grupos) | ||
|---|---|---|---|---|---|---|
| Cambios del resultado | Valor Pa (intra- grupo) | Cambios del resultado | Valor Pa (intra-grupo) | |||
| HL/FSH | −0,66 (-1,03– -0,28) | 0,001 | −0,96 (-1,34– -0,59) | <0,001 | −0,30 (-0,82–0,21) | 0,243 |
| TT (nmol/L) | −0,67 (-0,99– -0,36) | <0,001 | −0,33 (-0,98– -0,05)* | <0,001 | −0,08 (-0,72–0,56) | 0,810 |
| HL (mIU/mL) | −3,92 (-5,74– -2,09) | <0,001 | −5,66 (-7,84– -3,48) | <0,001 | −1,74 (-4,52–1,03) | 0,213 |
| FSH (mIU/mL) | −0,49 (-1,06– 0,08) | 0,087 | −0,22 (-0,98– 0,55) | 0,564 | 0,28 (-0,65–1,20) | 0,554 |
| IMC | −0,90 (-1,36– -0,43) | 0,001 | −0,44 (-0,71– -0,17) | 0,002 | 0,45 (-0,08–0,99) | 0,092 |
| Volumen ovárico (cm3) | −1,70 (-3,68– 0,28) | 0,089 | −1,03 (-2,84– 0,77) | 0,251 | 0,67 (-1,95–3,29) | 0,611 |
| Número de ovarios poliquísticos | 0,00 (-1,00– 0,00)* | 0,006 | 0,00 (0,00–0,00)* | 0,038 | 0,00 (0,00–0,50)* | 0,270 |
| Frecuencia menstrual | 0,66 (0,33– 0,98) | <0,001 | 1,21 (0,75-1,68) | <0,001 | −0,56 (-1,11–-0,01) | 0,047 |
Los cambios en el resultado son iguales a los valores de los indicadores tras el tratamiento de 12 semanas, menos los valores basales correspondientes. La prueba de normalidad de todos los datos fue realizada utilizando la prueba Kolmogorov Smirnov, la distribución normal fue representada por la media (DE), la distribución no normal fue representada por la mediana (RIC), y fue marcada con *.
a Los valores P para la comparación antes y después del tratamiento en el mismo grupo fueron calculados utilizando la prueba t de muestras pareadas o la prueba de rangos con signo de pares equiparados de Wilcoxon.
b El valor P para la comparación entre el grupo acupuntura y el grupo CPA/EE, fue calculado utilizando la prueba t de dos muestras pareadas independientes o la prueba U de Mann-Whitney.
Cambios de las medidas del resultado desde el inicio al final del seguimiento de 24 semanas
| Variable | Grupo Acupuntura (n=27) | Grupo CPA/EE (n=25) | Diferencia de los cambios (entre grupos) (95% CI) | Valor Pb (entre grupos) | ||
|---|---|---|---|---|---|---|
| Cambios en los resultados | Valor Pa (intra- grupo) | Cambios en los resultados | Valor Pa (intra-grupo) | |||
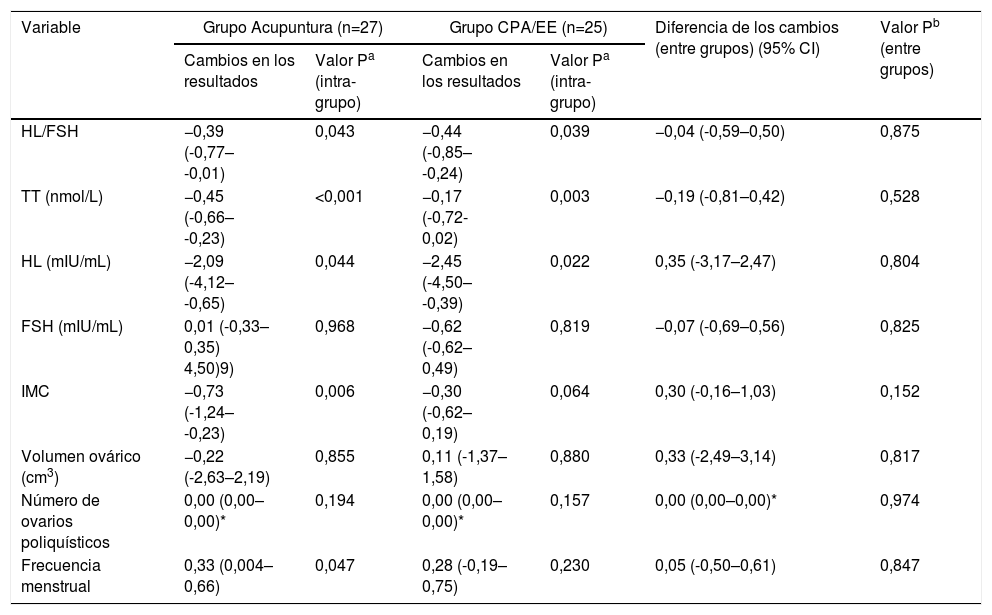
| HL/FSH | −0,39 (-0,77– -0,01) | 0,043 | −0,44 (-0,85– -0,24) | 0,039 | −0,04 (-0,59–0,50) | 0,875 |
| TT (nmol/L) | −0,45 (-0,66– -0,23) | <0,001 | −0,17 (-0,72- 0,02) | 0,003 | −0,19 (-0,81–0,42) | 0,528 |
| HL (mIU/mL) | −2,09 (-4,12– -0,65) | 0,044 | −2,45 (-4,50– -0,39) | 0,022 | 0,35 (-3,17–2,47) | 0,804 |
| FSH (mIU/mL) | 0,01 (-0,33–0,35) 4,50)9) | 0,968 | −0,62 (-0,62– 0,49) | 0,819 | −0,07 (-0,69–0,56) | 0,825 |
| IMC | −0,73 (-1,24– -0,23) | 0,006 | −0,30 (-0,62– 0,19) | 0,064 | 0,30 (-0,16–1,03) | 0,152 |
| Volumen ovárico (cm3) | −0,22 (-2,63–2,19) | 0,855 | 0,11 (-1,37– 1,58) | 0,880 | 0,33 (-2,49–3,14) | 0,817 |
| Número de ovarios poliquísticos | 0,00 (0,00–0,00)* | 0,194 | 0,00 (0,00–0,00)* | 0,157 | 0,00 (0,00–0,00)* | 0,974 |
| Frecuencia menstrual | 0,33 (0,004–0,66) | 0,047 | 0,28 (-0,19– 0,75) | 0,230 | 0,05 (-0,50–0,61) | 0,847 |
Los cambios en los resultados son iguales a los valores de los indicadores tras el tratamiento de 12 semanas, menos los valores basales correspondientes. La prueba de normalidad de todos los datos fue realizada utilizando la prueba Kolmogorov Smirnov, la distribución normal fue representada por la media (DE), la distribución no normal fue representada por la mediana (RIC), y fue marcada con *.
a Los valores P para la comparación antes y después del tratamiento en el mismo grupo fueron calculados utilizando la prueba t de muestras pareadas o la prueba de rangos con signo de pares equiparados de Wilcoxon.
b El valor P para la comparación entre el grupo acupuntura y el grupo CPA/EE, fue calculado utilizando la prueba t de dos muestras pareadas independientes o la prueba U de Mann-Whitney.
Los resultados de los indicadores del resultado secundario se muestran en la tabla 2, tabla 3. En comparación con el valor basal, TT y HL disminuyeron significativamente tras el tratamiento de 12 semanas y el seguimiento de 12 semanas, no encontrándose ninguna diferencia significativa en los cambios de TT y HL entre los grupos.
Ni la acupuntura Tung ni CPA/EE reflejaron una mejora significativa en términos de FSH y volumen ovárico a corto y largo plazo. Aunque el número de ovarios poliquísticos mejoró tras el tratamiento de 12 semanas, el efecto del tratamiento desapareció tras el seguimiento de 12 semanas; no se encontró ninguna diferencia entre grupos en cuanto a cambio del número de ovarios poliquísticos. Ambos grupos reflejaron grandes mejoras en cuanto a IMC y frecuencia menstrual desde el inicio al final del tratamiento de 12 semanas, y el efecto del tratamiento en el grupo de acupuntura Tung siguió siendo significativo tras el seguimiento de 12 semanas.
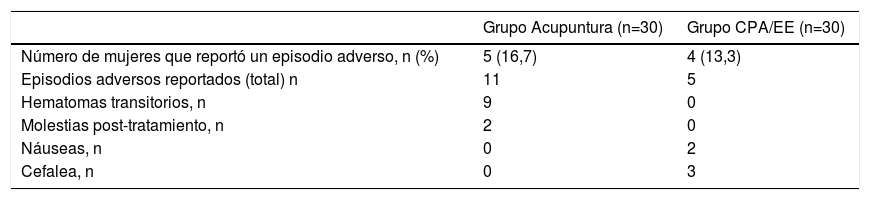
Episodios adversosLa acupuntura es un tipo de tratamiento invasivo, por lo que es posible sufrir hematomas o dolor de distensión tras el tratamiento. En el grupo acupuntura se reportaron once episodios adversos en cinco pacientes, incluyendo nueve episodios de hematomas en los lugares de inserción de la aguja, y dos molestias post-tratamiento (tabla 4); dichos episodios son transitorios y auto-regenerativos. Durante el tratamiento de acupuntura, no se produjeron náuseas o desvanecimientos. En el grupo CPA/EE se reportaron cinco episodios adversos leves en cuatro pacientes, incluyendo dos episodios de náuseas y tres de cefalea. Tres pacientes de este grupo toleraron el fármaco gradualmente, y una paciente abandonó el tratamiento de CPA/EE y tomó medicación china por su cuenta. No observamos ningún caso de trombosis venosa, enfermedades cardiovasculares o insuficiencia hepática durante el periodo de estudio.
Episodios adversos relativos al tratamiento durante el periodo del mismo
| Grupo Acupuntura (n=30) | Grupo CPA/EE (n=30) | |
|---|---|---|
| Número de mujeres que reportó un episodio adverso, n (%) | 5 (16,7) | 4 (13,3) |
| Episodios adversos reportados (total) n | 11 | 5 |
| Hematomas transitorios, n | 9 | 0 |
| Molestias post-tratamiento, n | 2 | 0 |
| Náuseas, n | 0 | 2 |
| Cefalea, n | 0 | 3 |
Los hallazgos de nuestro ensayo controlado aleatorio no muestran ninguna diferencia significativa en cuanto a la eficacia de la mejora de las hormonas sexuales en SOP entre acupuntura Tung y CPA/EE. Ambos grupos reflejaron un descenso significativo del nivel de TT, HL, y el ratio HL/FSH al final del tratamiento, así como mejoras significativas en términos de IMC y frecuencia menstrual tras el tratamiento. El grupo acupuntura Tung tuvo una mejora duradera en los últimos dos ítems, tras las 12 semanas de seguimiento. El efecto de la regulación de la menstruación y hormonas fue similar al de ensayos clínicos previos, que reportaron que la acupuntura inducía ciclos menstruales y ovulación regulares, y reducía los altos niveles circulatorios de HL y testosterona en mujeres con SOP11,24–26. Los estudios previos han sugerido también que la pérdida de peso puede mejorar la sensibilidad a la insulina y las funciones ováricas27,28, y mejorar las tasas de ovulación29,30. Se produjo una reducción del número de ovarios poliquísticos tras el tratamiento en ambos grupos, aunque no observamos ninguna reducción del volumen ovárico en los grupos, lo cual no concordó con el estudio de Stene-Victorin E12. Esta diferencia puede deberse al uso de ecografía para detectar los cambios ováricos, que no es tan precisa como la prueba de imagen de resonancia magnética12. La mejora de la frecuencia menstrual en el grupo CPA/EE fue mejor que en el grupo acupuntura. Sin embargo, el grupo CPA/EE recibió un tratamiento hormonal cíclico que derivaría en sangrado por deprivación, mientras que el pequeño sangrado en el grupo acupuntura fue espontáneo y promovió la hemorragia ovulatoria.
La disfunción menstrual y el hiperandrogenismo se tratan normalmente con anticonceptivos orales, aunque se ha encontrado que la combinación de anticonceptivos orales está asociada a un incremento del riesgo de trombosis venosa, dependiendo de la dosis de estrógenos y el tipo de progestogena31. En este estudio, salvo las náuseas y cefaleas leves, no se produjeron otros efectos secundarios. Considerando esta seguridad, el tratamiento de acupuntura podría tener significación clínica, aunque su efecto no es superior al del fármaco.
El protocolo de acupuntura utilizado en el presente estudio fue diseñado para mejorar la función reproductiva y endocrina. Los puntos Fuke y Huanchao de la acupuntura Tung son efectivos para trastornos ginecológicos e infertilidad, de acuerdo con la investigación previa13,14,32. Un estudio coreano33 utilizó estos puntos para aliviar el síndrome premenstrual y la dismenorrea en estudiantes universitarias, con resultados satisfactorios. Otro estudio clínico34 realizado en China reflejó un efecto definitivo de regulación de la menstruación, realizando una inserción en los puntos Fuke y Huanchao con otros dos puntos. De acuerdo con la teoría de la acupuntura Tung, los puntos Huanchao conectan el meridiano de hígado y riñón, por lo que podrían regular el Qi del hígado, y estimular el riñón35. Los puntos Fuke son la región correspondiente del útero, sobre la base de la teoría holográfica, y podrían jugar un gran papel en la regulación de la menstruación y la promoción del embarazo. La acupuntura podría tratar SOP con efectividad, utilizando el mecanismo siguiente: (1) modular la secreción simpática mediante reflejos espinales; (2) afectar a los ejes hipotalámico pituitario adrenocortical e hipotalámico pituitario ovárico, incrementando las β-endorfinas centrales36; (3) afectar más vías de señalización funcional relacionadas con la sensibilidad a la insulina3738.
LimitacionesEste estudio tiene siete limitaciones notables. En primer lugar, considerando que SOP es un trastorno endocrino, el diseño operativo del ensayo clínico se centró en la observación de la función ovárica, como HL/FSH, HL, FSH, el recuento de folículos antrales, y la frecuencia menstrual. La mejoría clínica de los síntomas no fue examinada en este estudio. Los resultados mostraron únicamente la significación estadística de la mejora de las hormonas sexuales, no pudiendo ilustrar si esta mejora hacía relación a la mejoría de los síntomas clínicos. La observación de estradiol y progesterona no se incluyó en el estudio, pudiendo tener la acupuntura y CPA/EE cierto impacto sobre estas dos hormonas. Además, las medidas metabólicas como índices de resistencia a la insulina y lípidos sanguíneos no fueron evaluadas en este estudio. En segundo lugar, medimos testosterona con testosterona total y no probamos otros indicadores tales como androstenediona, sulfato de dehidroepiandrosterona y globulina fijadora de hormonas sexuales, que podrían pasar por alto el cambio sensible de hiperandrogenemia. En tercer lugar, como trastorno heterogéneo, SOP tiene diferente fenotipo, así como severidad y pronóstico variables. En este estudio no clasificamos a las participantes en cuanto a diferentes tipos de gravedad. En cuarto lugar, dado que algunas hormonas sin menstruación espontánea fueron probadas al 10° día tras la finalización del tratamiento o el seguimiento de 12 semanas, no se extrajo sangre a todas las mujeres en fase folicular, lo cual podría haber afectado a los resultados tratados anteriormente. En quinto lugar, como nuestro estudio comparó los resultados terapéuticos entre acupuntura Tung y píldora anticonceptiva oral, el estudio debería haber sido diseñado como Equivalencia o No inferioridad, en lugar de ser un estudio de Superioridad. En sexto lugar, el estudio no estableció un grupo control en blanco, lo cual es importante para observar la eficacia clínica de la acupuntura en SOP. En séptimo lugar, a pesar de la individualización de la práctica de la acupuntura en el “mundo real”, el protocolo de acupuntura de este estudio no permitió que la individualización evaluara mejor la eficacia de la acupuntura en SOP. Por tanto, la interpretación de los resultados se limita a este protocolo particular de acupuntura.
ConclusiónComparada con CPA/EE, la acupuntura Tung no reflejó ninguna mejora del ratio HL/FSH para SOP, aunque podría reducir dicho ratio. La acupuntura Tung podría tener algún efecto en el control del peso y la frecuencia menstrual a largo plazo. Se recomiendan más estudios que aborden las limitaciones de este estudio.
Contribuciones de los autoresConceptualización: YC ZL.
Conservación de los datos: YC JF XY.
Análisis formal: YC ZF.
Investigación: YC LZ.
Metodología: HC ZL.
Administración del proyecto: YC LZ RX XZ SC.
Recursos: LZ XZ SC RX.
Supervisión: YC XY.
Redacción±borrador original: YC.
Redacción±revisión y edición: ZL HC.
ReconocimientosQueremos expresar nuestro agradecimiento a Dña. Zhilan Feng por su consulta estadística, al Dr. Danyang Zhao, Dr. Li Zhang, Dr. Shumin Chen, Dr. Xinmin Zhou y Dr. Ronghua Xiao por su ayuda en la organización y entrega de la intervención del ensayo, al Dr. Xiaogang Yu por su supervisión del estudio, y a todas las mujeres que participaron en el mismo.
FinanciaciónEste estudio fue respaldado por el proyecto de fondos de desarrollo tecnológico y científico de medicina china tradicional de Beijing (N° JJ2015-42). Los financiadores no desempeñaron ningún papel en términos de diseño del estudio, recopilación y análisis de los datos, decisión de publicar, o preparación del documento.
Conflicto de interesesLos autores declaran la ausencia de conflicto de intereses.
Este artículo es una republicación autorizada de Complementary Therapies in Medicine (Complementary Therapies in Medicine. 2019;44:182-188). Cualquier cita de este artículo debe atribuirse a la publicación original, disponible online con el siguiente DOI: https://doi.org/10.1016/j.ctim.2019.04.016