INTRODUCCIÓN
Concebir ha sido una cuestión de suma importancia desde los orígenes de la humanidad. Este tema se trata desde las primeras civilizaciones, como la egipcia, la mesopotámica, la hindú y la hebrea, así como en libros sagrados, como la Biblia, el Corán, etc. En la antigua Grecia y también en Roma se invocaban numerosos dioses para aumentar la fertilidad, como es el caso de Afrodita (Venus), Príapo y Dionisio (Baco).
Alrededor del 10-15% de las parejas tienen dificultad para tener hijos; en ellas, el factor masculino se ve afectado en la mitad de los casos2,3.
La prevalencia de la infertilidad es del 9%, aunque ésta varía de un país a otro y entre grupos de un mismo país, debido a las condiciones de vida, alimentación, atención sanitaria, educación, herencia genética y uso de medicamentos. En Estados Unidos se diagnostican 3 casos por minuto, 228 por hora, 5.479 por día, 38.461 por semana, 166.666 por mes y 2 millones por año. En su tratamiento se gastan 18 mil millones de dólares anualmente4-6.
Entre sus principales causas, se encuentra el varicocele, entidad presente en el 15% de la población masculina y se diagnostica en el 35% de los varones con infertilidad primaria y en un 75-85% de aquéllos con infertilidad secundaria. Respecto al varicocele, se ha establecido claramente que provoca un daño progresivo y dependiente del tiempo en los testículos; además, puede conducir a una disminución en los valores séricos de testosterona y a un aumento en las cifras de la hormona estimulante de los folículos (FSH). Esto constituye un claro reflejo del daño en la espermatogénesis7,8.
También se han invocado en su origen la criptorquidia, los traumatismos testiculares, las enfermedades sistémicas, las infecciones genitales y las alteraciones genéticas9-12.
La infertilidad masculina ha ido en aumento durante los últimos 50 años en los países occidentales. De eso ya no hay dudas. Estudios efectuados por organismos internacionales de salud, por ejemplo, indican que en 1940 los varones eran capaces de producir, en promedio, 113 millones de espermios por milímetro cúbico, cifra que decae estrepitosamente a 66 millones en 199013,14.
En la actualidad muchos estudios han mostrado un declinar en la calidad del semen humano y un riesgo incrementado de subfertilidad masculina. Se ha planteado como probable causa de este fenómeno la posible acción nociva que en los órganos reproductores parecen tener algunos factores ambientales, como las radiaciones ionizantes, la temperatura elevada, el tabaco, el alcohol y el uso de pesticidas, solventes y otros15,16.
Hoy día se discute si muchas sustancias químicas producidas por la humanidad, en especial los pesticidas, que tienen un amplio uso en la agricultura, pueden ser dañinos para la salud reproductiva. Éstos pueden dañar directamente los espermatozoides, alterar las funciones de las células de Leydig y de Sertoli o provocar una disrrupción endocrina en cualquier etapa de la regulación hormonal (síntesis, liberación, transporte, almacenamiento y eliminación). También pueden perturbar el reconocimiento y la unión de las hormonas a sus receptores, así como la función tiroidea y del sistema nervioso central17,18.
Estos mecanismos se han descrito en relación con los efectos de la exposición a los pesticidas en animales de laboratorio, in vitro e in vivo. En los estudios epidemiológicos, se han reseñado las acciones en la calidad del semen y el tiempo necesario para concebir. Se describen efectos evidentes en la fertilidad masculina sólo en el caso de exposiciones a algunos compuestos determinados y de forma individual, como es el caso del dibromocloropropano y el etinil dibromide. Pero los efectos de exposiciones a múltiples agentes químicos agrícolas, sobre todo en circunstancias profesionales, no están del todo esclarecidos. Los resultados de investigaciones recientes son inconsistentes y no llegan a conclusiones uniformes sobre los efectos de estos compuestos en la reproducción masculina19,20.
En la provincia de Pinar del Río se ha descrito con anterioridad una frecuencia alta de exposición a los pesticidas en los pacientes consultados por infertilidad. En esta población se encontró también una disminición en la media de los principales parámetros seminales21.
El presente trabajo es la continuación de la investigación en la cual el primer autor ha estado trabajando durante más de 10 años y se espera que constribuya a esclarecer al menos algunos de los numerosos interrogantes que sobre el tema existen en la comunidad científica.
Problema científico
No se conoce con certeza si la exposición a múltiples pesticidas en determinadas circunstancias laborales produce alteraciones, tanto de los parámetros seminales como hormonales, y si constituye un factor de riesgo de infertilidad masculina.
Objeto de la investigación
El efecto de los pesticidas en la fertilidad del varón.
Hipótesis
La exposición a múltiples pesticidas aumenta la frecuencia de aparición de alteraciones seminales y hormonales.
Objetivos
General
Evaluar el efecto de la exposición a los pesticidas en la fertilidad masculina.
Específicos
Describir los principales ambientes laborales relacionados con las exposiciones profesionales a los pesticidas.
Precisar el efecto de estos agentes químicos agrícolas en las principales hormonas que regulan la función reproductiva.
Valorar si la exposición a los pesticidas incrementa la aparición de alteraciones seminales.
MÉTODO
Se efectuó un estudio transversal analítico, tipo expuesto-no expuesto, en la provincia de Pinar del Río, durante los años 2005-2007. Se consideraron los aspectos siguientes.
Población de referencia
Varones que formaban parte de las parejas que acudieron a consulta por infertilidad en los Hospitales Abel Santamaría Cuadrado, León Cuervo Rubio y Comandante Pinares, que brindan asistencia a los 14 municipios de la provincia. Se reciben aquí tanto a varones con espermograma normal, considerados fértiles, como varones con el estudio seminal alterado, considerados infértiles.
Criterios de inclusión
Edad comprendida entre 20 y 50 años. Residencia en la provincia de Pinar del Río. Ausencia de enfermedades sistémicas con posible impacto en la fertilidad.
Criterios de exclusión
La presencia de azoospermia o necrozoospermia total en el seminograma. Tratamiento previo para la infertilidad, ya sea médico, quirúrgico o ambos.
Características de la muestra
Se utilizó un muestreo aleatorizado simple. El cálculo del tamaño muestral mínimo necesario se basó en estudios pilotos previos y se tuvieron en cuenta los elementos siguientes:
- Frecuencia aproximada de la enfermedad en los no expuestos: 15%.
- Oddsratio prevista: 3.
- Grado de seguridad: 95%.
- Poder estadístico: 80%.
El cálculo final mostró que era necesario seleccionar a un total de 170 participantes.
Análisis hormonales
Para la determinación de las concentraciones séricas de la FSH, la prolactina (PRL) y la hormona luteinizante (LH) se utilizaron los métodos IRMA-FSH, IRMA-PrL e IRMA-LH, respectivamente. Estos son, en esencia, ensayos inmunoradiométricos de doble sitio.
Análisis seminal
Las muestras de semen se obtuvieron por masturbación y recolección en frasco estéril, con un período de abstinencia sexual de 5 días. El volumen seminal se midió en una pipeta graduada. La concentración de espermatozoides se determinó después de una dilución apropiada, la motilidad se evaluó con observación directa con un microscopio (× 400) y la morfología se obtuvo también con observación directa en el microscopio (× 1.000). Se siguieron los criterios de la Organización Mundial de la Salud, que recomienda la nomenclatura siguiente:
- Normozoospermia: concentración de espermatozoides igual o mayor a 20 millones/ml.
- Oligozoospermia: concentración de espermatozoides inferior a 20 millones/ml.
- Astenozoospermia: menos del 50% de espermatozoides con progresión lineal (movilidad a + b) o menos del 25% con progresión rápida (movilidad a).
- Teratozoospermia: menos del 30% de espermatozoides con morfología normal.
- Azoospermia: ausencia de espermatozoides en el eyaculado.
- Aspermia: ausencia de eyaculado externo.
- Leucocitospermia: presencia de más de un millón de leucocitos/ml.
Cuando se constató la presencia de leucocitospermia en el espermograma, se efectuó cultivo del semen. A todos los pacientes se les realizó examen físico y ultrasonido escrotal.
Consideraciones éticas
Previa información general, se solicitó a cada participante la firma de un acta de consentimiento informado.
Evaluación de las exposiciones
Se utilizó un método cualitativo indirecto, en este caso un cuestionario, que se anexó a cada historia clínica y en el cual se recogieron los datos de interés.
El grado de las exposiciones se valoró desde la entrevista inicial con una historia detallada de los empleos actuales y pasados, así como los hábitos y estilos de vida. Se examinaron las recomendaciones de los principales artículos publicados en el ámbito internacional y la opinión de expertos en esta materia. Se tuvieron en cuenta los aspectos siguientes:
1. Duración de la exposición
Se interrogó a los varones sobre su contacto con sustancias químicas en los 5 años previos y se consideraron expuestos a pesticidas (herbicidas, fungicidas, insecticidas, rodenticidas), por un período mínimo de un año.
2. Frecuencia y escenario de la exposición
Se aceptaron como válidas para el estudio las exposiciones continuas y en circunstancias ocupacionales.
Se determinaron las labores principales relacionadas con la exposición profesional a los pesticidas.
Análisis estadísticos
La comparación entre los grupos expuestos y no expuestos se efectuó mediante tablas de contingencia, el test de la χ2 y la razón de disparidad (odds ratio [OR]) para las variables seminales categorizadas. Para la valoración de los factores de riesgo se llevó a efecto una regresión logística binaria.
Para el estudio de las variables consideradas cuantitativas (edad, índice de masa corporal, FSH, LH y PrL), se ejecutó la prueba de la t de Student. En el caso de la FSH y la LH, se utililizó la transformación del logaritmo de 10 para obtener la normalidad en la distribución, y ésta se comprobó mediante el test de Kolmogorov-Smirnov. Los análisis se realizaron con la ayuda del software SPSS al 95% de certeza.
RESULTADOS
Características generales de la población estudiada
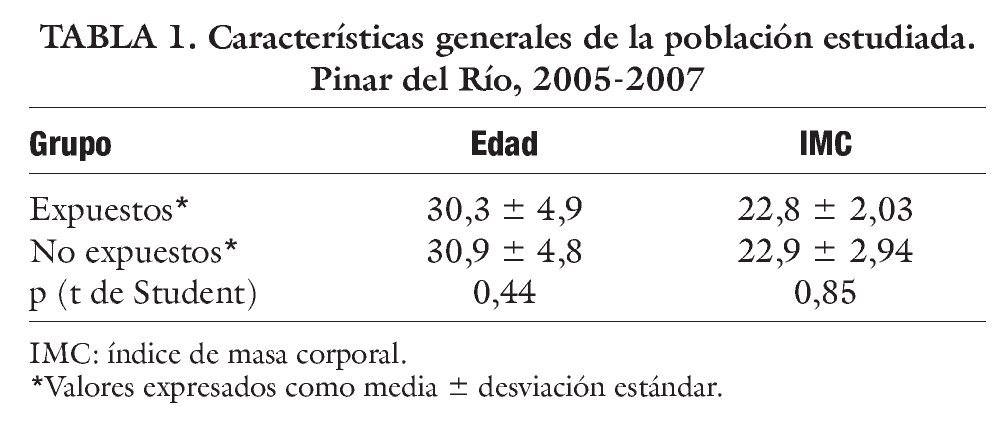
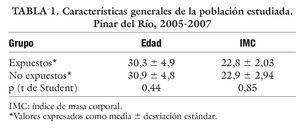
La edad promedio en la muestra estudiada fue de 30,3 años en el grupo de expuestos y de 30,9 años en los no expuestos, el índice de masa corporal (IMC) de 22,8 y 22,9 para expuestos y no expuestos, respectivamente, sin diferencia significativa en ambos grupos (tabla 1).
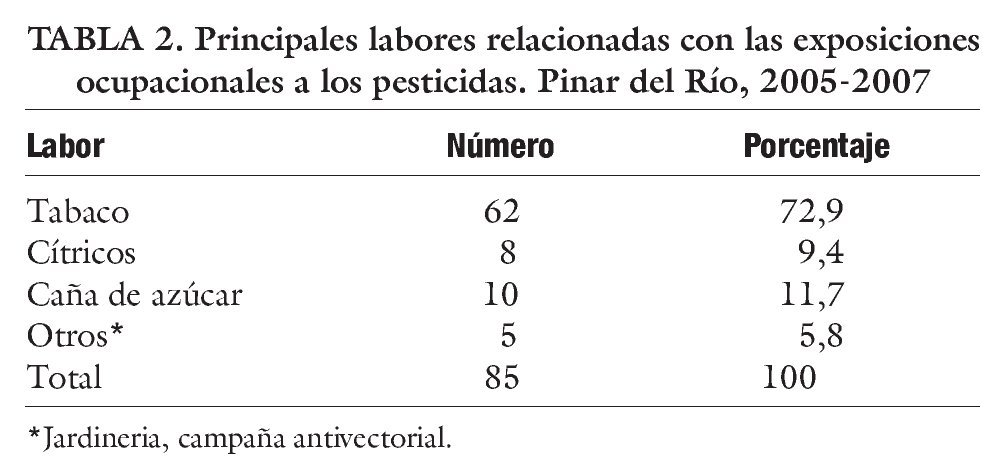
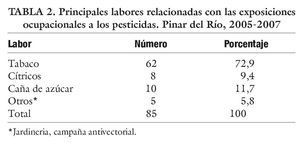
En la tabla 2 y la figura 1 se muestran las principales labores relacionadas con la exposición profesional a los pesticidas. La inmensa mayoría de las exposiciones (72,9%) están vinculadas al sector tabacalero, son menos frecuentes el cultivo de cítricos, caña de azúcar y otros.
Figura 1. Principales labores relacionadas con las exposiciones ocupacionales a los pesticidas.
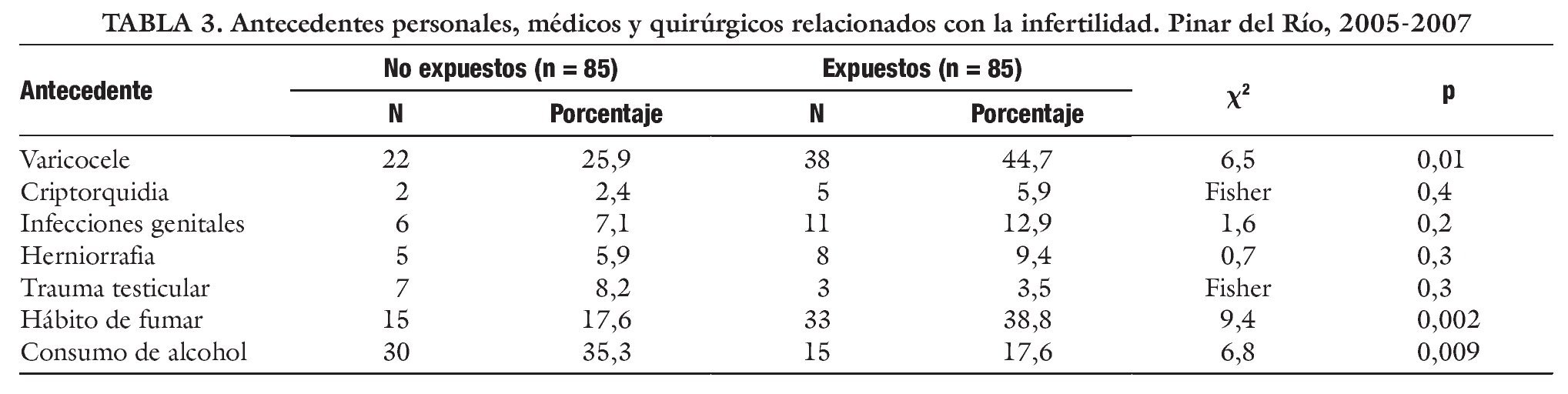
En la tabla 3 se indican los antecedentes personales, médicos y quirúrgicos con posible impacto en la fertilidad, y aquí el varicocele ocupa el primer lugar (44,7% de los expuestos), seguido del hábito de fumar. El consumo de alcohol predominó en los no expuestos (35,3%). No se encontraron diferencias significativas entre ambos grupos en el caso de la criptorquídea, las infecciones genitales, la herniorrafia y los traumatismos de los testículos.
En cuanto a las infecciones predominaron las orquiepididimitis y las epididimitis, seguidas de la infección seminal, en cuyo caso los cultivos de semen arrojaron un 15,1% de gérmenes gramnegativos, un 8,6% de gérmenes grampositivos y un 76,3% de cultivos negativos, o sea, la mayoría de los realizados (datos no mostrados).
La estadística de la hernia inguinal se refiere a los casos operados de esta enfermedad que pudiese conducir a un daño en las estructuras funiculares, sobre todo el conducto deferente, con su ulterior repercusión en la fertilidad.
Efectos de la exposición a pesticidas en los parámetros hormonales
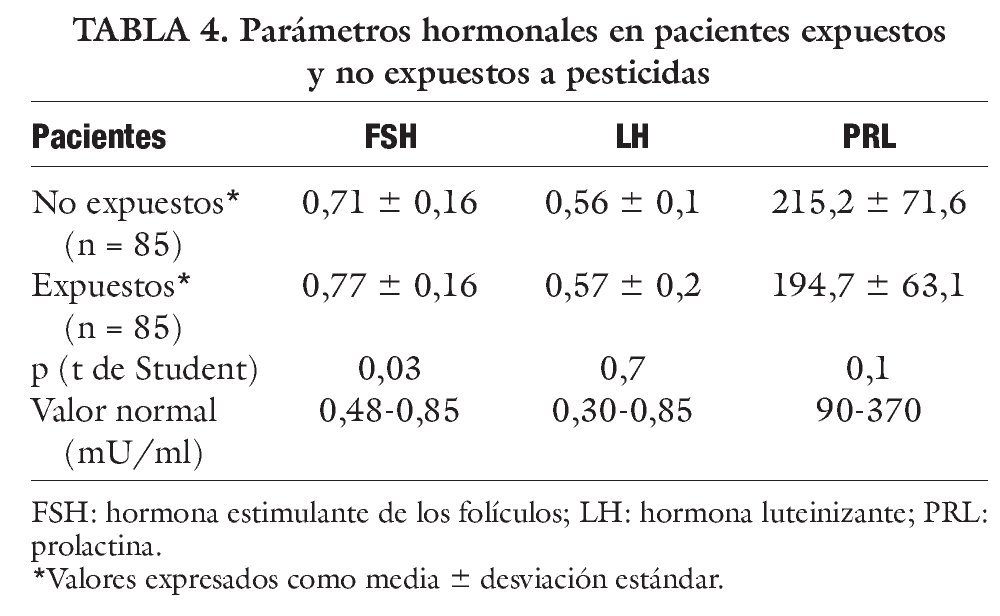
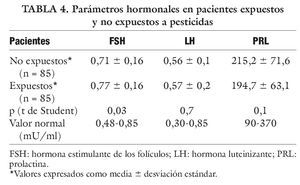
En la tabla 4 se muestran las concentraciones hormonales en ambos grupos de pacientes. Es en el caso de la FSH, en la que se encuentran diferencias significativas en ambos grupos. Aunque la media se encuentra en los valores normales, ésta es superior en los expuestos a pesticidas, siendo el contraste aun mayor y muy significativo en los cultivadores de tabaco donde la media se halla en el límite superior de la normalidad (tabla 5).
Efectos de la exposición a pesticidas en los parámetros seminales
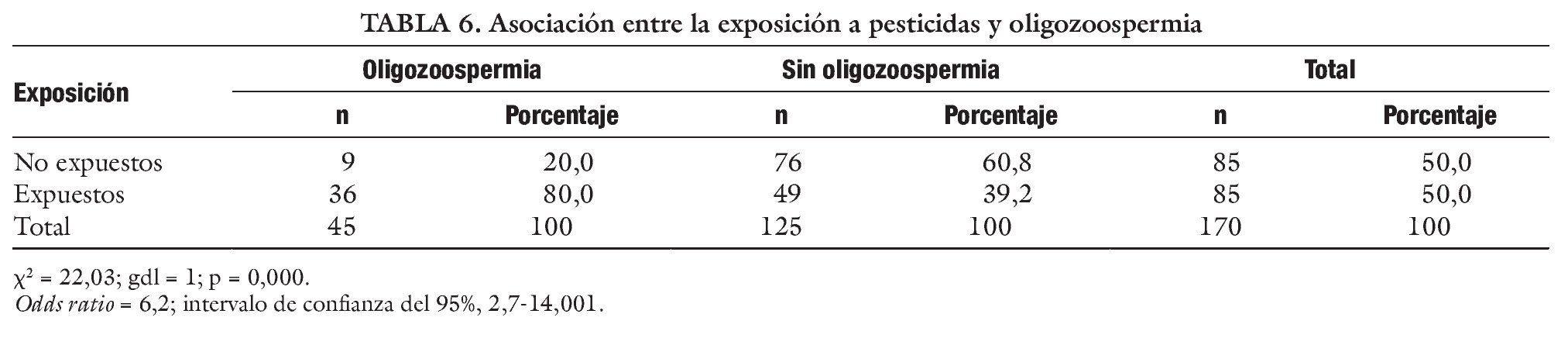
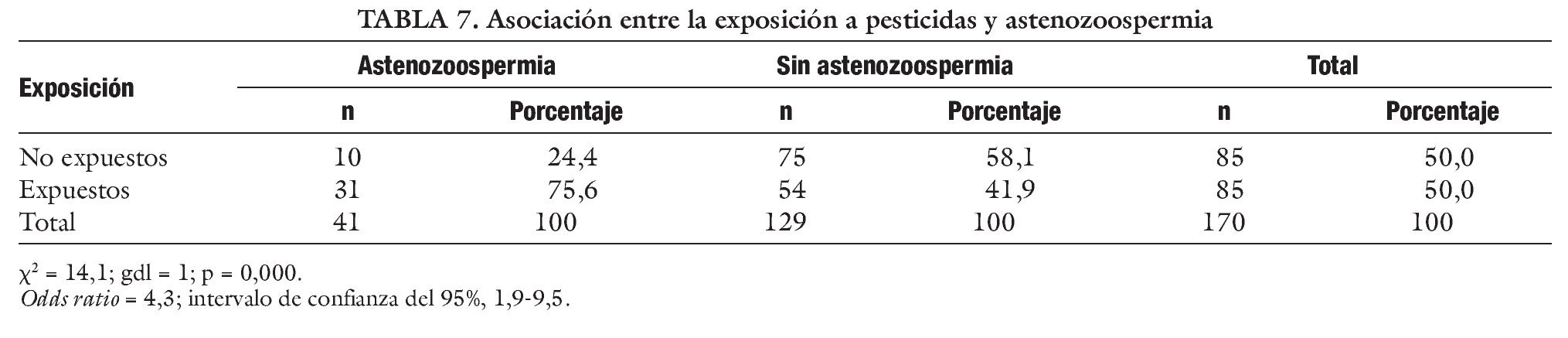
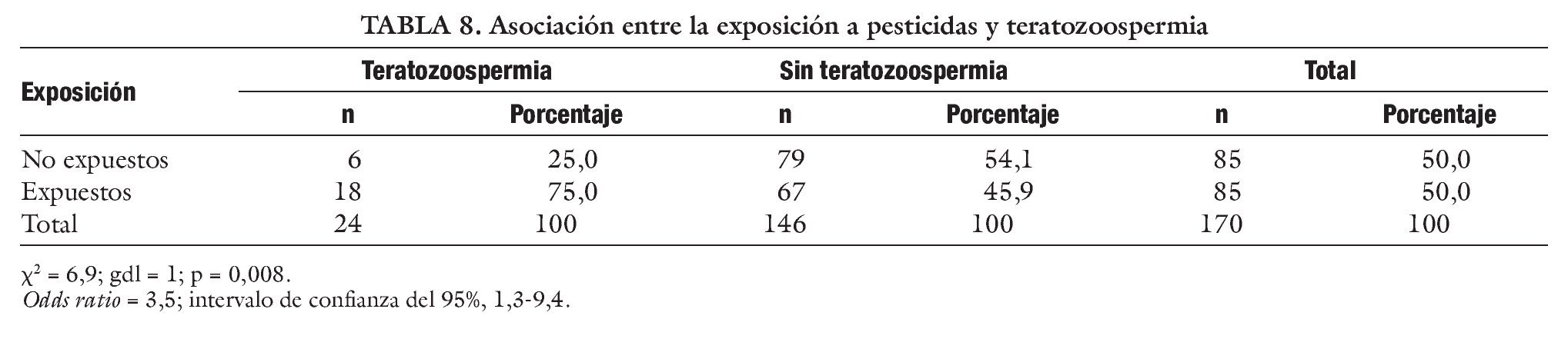
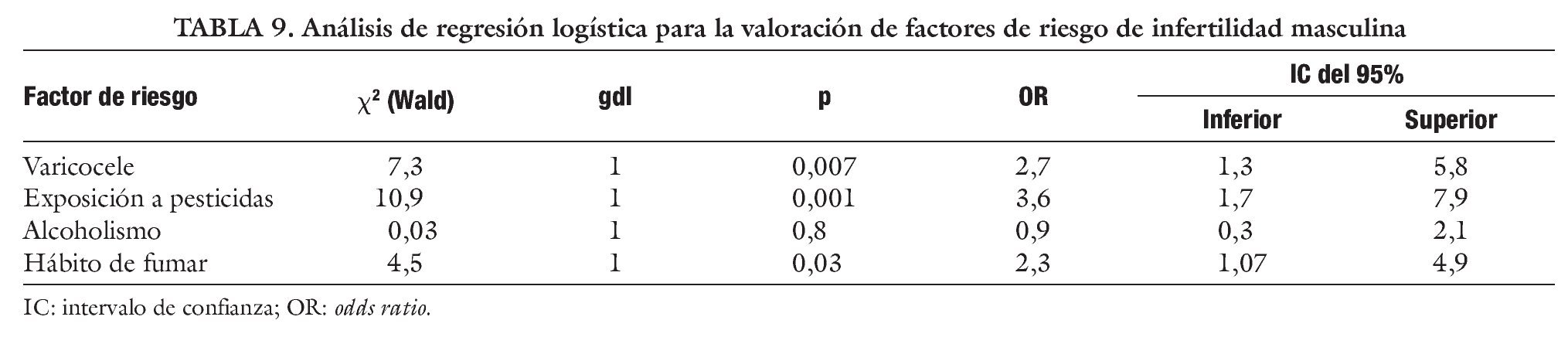
En las tablas 6-8 se expone la comparación estadística de diferentes parámetros seminales en pacientes expuestos y no expuestos a pesticidas. El test de la χ2 mostró una asociación significativa entre la exposición a los pesticidas y los parámetros seminales alterados. La razón de disparidad (OR) muestra que es mucho más frecuente la oligospermia, astenospermia o teratospermia en el grupo de los expuestos a los químicos agrícolas.
Exposición a pesticidas como posible factor de riesgo de infertilidad masculina
En la tabla 9 se expone el análisis de regresión logística binaria para la valoración de factores de riesgo. Como se puede observar, la exposición a los pesticidas incrementa casi 4 veces el riego de presentar infertilidad.
DISCUSIÓN
Efectos de la exposición a los pesticidas en los parámetros hormonales y seminales
Pocos estudios han investigado el impacto de la exposición a pesticidas en las concentraciones sanguíneas de hormonas reproductivas en el ser humano. Se han descrito aumentos significativos en los valores de FSH solamente en el caso de la exposición a un solo compuesto, en este caso el DBCP, el ethylparathion o el methamidophos22-24.
No se han descrito con anterioridad aumentos en los valores medios de esta hormona en trabajadores expuestos a múltiples pesticidas y en relación con un cultivo específico, en este caso el tabaco. Los resultados de la presente investigación sólo coinciden en parte con los obtenidos en trabajadores mexicanos expuestos a insecticidas organofosforados. Aquí sólo se describe un número mayor de casos con cifras de FSH por encima de lo normal y se establece una relación entre estos hallazgos y los valores urinarios de metabolitos organofosforados25.
En 2 estudios epidemiológicos recientes se han evaluado las concentraciones hormonales en individuos expuestos profesionalmente a contaminantes orgánicos persistentes y a agroquímicos no persistentes26,27. En el primero sólo se encontró una asociación positiva entre determinados metabolitos del DDT y los valores de LH y FSH. En el segundo sólo se observó una reducción en los valores de testosterona, sin que haya cambios en los de la FSH y LH.
Los resultados obtenidos en los parámetros seminales concuerdan con 2 estudios publicados en Estados Unidos28-30. Uno comparaba las características seminales de 2 regiones diferentes del país, una Missouri, con gran potencial agrícola, y la otra Minnesota, donde esta actividad es escasa. Se analizaron, sobre todo, las exposiciones a los herbicidas Alachlor® y Atrazina® y el insecticida Diazinon®. Los autores concluyeron que los varones expuestos eran más susceptibles de tener los parámetros seminales alterados. La otra investigación asociaba los valores urinarios de ciertos compuestos pesticidas con las características seminales. Se encontró gran correlación entre los valores urinarios elevados de ciertos metabolitos de insecticidas y herbicidas con la aparición de trastornos en el semen de los valores de las comunidades estudiadas. En una investigación realizada en la región sur de Argentina31, en una población de varones infértiles, se detectó que la exposición medioambiental a pesticidas y solventes estaba asociada a cambios dramáticos en la características seminales.
Relación entre el ambiente laboral de las exposiciones y las alteraciones tanto hormonales como seminales
¿Cómo pueden explicarse las alteraciones hormonales y seminales encontradas en esta investigación?
Si se tiene en cuenta que la inmensa mayoría de los pacientes estudiados proviene del sector tabacalero, el análisis debe partir de los plaguicidas empleados frecuentemente en este cultivo. La atención se centra rápidamente en los compuestos no clorados (Paratión®, Malation®, Carbaryl®, Glyphosate®, etc.) usados durante más de 20 años. No hay hasta el presente estudios convincentes de sus efectos directos en el ser humano, pero los resultados obtenidos recientemente en animales de laboratorio tienen algunas semejanzas con este estudio. Se ha señalado32-34 que en ratones tratados con ínfimas dosis de Malation® se produce una disminución del diámetro de los túbulos seminales, una disminución de la altura del epitelio germinal e incluso atrofia de los túbulos seminíferos. En éstos, la actividad de la acetilcolinesterasa (ACE) no se modificó, por lo que no hubo intoxicación aguda. También se han descrito alteraciones en el tejido epididimario de estos animales35.
Los compuestos fosforados parecen tener la capacidad de actuar en las células de Leydig y provocar un descenso de los valores de testosterona, sin modificar los de LH, pueden alterar el ácido desoxirribonucleico (ADN) del epiteilo germinal y perturbar el funcionamiento de las células de Sertoli36. Esto explicaría perfectamente el aumento de los valores de FSH (¿disminución de la inhibina?)37,38 y la aparición de oligozoospermia, astenozoospermia y teratozoospermia (¿daño directo del epitelio germinal y el ADN?).
Nuevas investigaciones sobre el efecto de los pesticidas en los valores de inhibina y la fragmentación del ADN pudieran llegar a conclusiones definitivas al respecto.
Un estudio epidemiológico preliminar publicado recientemente indica una disminución de la concentración espermática en individuos expuestos a pesticidas organofosforados y piretroides39. Estos últimos se han comenzado a utilizar ampliamente en el cultivo del tabaco, ya sea solos o combinados, y han demostrado tener actividad antiandrogénica.
La gran proporción de casos provenientes del sector tabacalero indica una relación entre este tipo de profesión y la infertilidad masculina y, hasta donde se conoce, no se ha descrito con anterioridad; pero estos resultados deben evaluarse con precaución, ya que pueden expresar un sesgo de la selección. La prevalencia de la exposición pudiera incrementarse de forma artificial por el área geográfica seleccionada para el estudio, en este caso la provincia de Pinar del Río, que ocupa el primer lugar en el ámbito nacional en la producción de tabaco. Este tipo de sesgo se trató de evitar mediante la utilización de una muestra aleatorizada. Otras posibles fuentes de sesgos son la utilización de una valoración cualitativa e indirecta de la exposición y la ausencia de mediciones biológicas de los pesticidas o sus derivados, pero su uso está limitado por su elevado coste y el gran número de compuestos químicos a los que está expuesto cada individuo40. No obstante, hay varias cuestiones importantes a tener en cuenta:
1. La producción tabacalera se caracteriza, a diferencia de otros cultivos, por tener una mano de obra muy estable a lo largo de los años. Con frecuencia, una generación tras otra se dedica a la misma labor, en los mismos lugares y bajo las mismas condiciones, hecho que daría lugar a exposiciones repetidas y con efecto acumulativo en el tiempo.
2. Como ya se ha señalado con anterioridad, muchos de estos compuestos químicos usados durante períodos prolongados han probado ser tóxicos para la salud en general y, en especial, para la esfera reproductiva. En adición, estos mismos productos se emplean de forma no profesional en la producción y el almacenamiento de comestibles, como el arroz, los frijoles y el maíz. Esto traería como resultado un sinergismo entre exposición ocupacional y no ocupacional, así como una posible acumulación de los pesticidas en las aguas y los alimentos asimilados por el hombre.
Todo lo anterior confirmaría tanto la teoría de la disrupción endocrina, como los resultados obtenidos en animales de laboratorio, los cuales han mostrado que estas sustancias pueden ejercer sus efectos, ya sea a través del aire, el agua, nutrientes o el ambiente laboral.
No es posible considerar mediante este tipo de estudio41 una relación causa-efecto entre la exposición y la aparición de determinadas alteraciones, ya que la medición de la exposición y la enfermedad se realizan de forma simultánea, pero sí se puede establecer una asociación entre el hecho de estar expuesto profesionalmente a los pesticidas y tener un estudio seminal anormal, así como valorar el contacto con estos químicos agrícolas como un posible factor de riesgo de infertilidad.
Nuevos estudios de cohortes prospectivos, que incluyan la medición de las concentraciones de determinados metabolitos de los pesticidas en la sangre y en la orina de los pacientes, así como su presencia en los suelos y aguas que se utilizan para el consumo humano, deben contribuir a esclarecer aún más el origen de los trastornos de la esfera reproductiva del hombre.
CONCLUSIONES
- El cultivo del tabaco es la principal fuente de exposición profesional a los pesticidas en la población estudiada.
- Los valores medios de FSH son superiores en los individuos expuestos en relación con los no expuestos; esto es más significativo en los trabajadores del sector tabacalero y puede expresar la probable vía de alteración en el funcionamiento del sistema endocrino.
- En las personas que acuden a consulta por trastornos de la fertilidad, la exposición a estos químicos agrícolas se asocia a alteraciones de los parámetros seminales y debe considerarse como un posible factor de riesgo de infertilidad masculina.
Correspondencia: Dr. I. Baños Hernández.
Servicio de Urología. Hospital Abel Santamaría Cuadrado. Carretera central, km 2. 20100 Pinar del Río. Cuba.
Correo electrónico: ibanos2004@yahoo.com