La submucosa del esfínter uretral interviene en el mecanismo de continencia urinaria y es rica en tejido esponjoso. La hipótesis de este estudio es que esta submucosa tiene carácter eréctil y, por tanto, debe sufrir cambios ecográficos durante la respuesta sexual en la mujer.
Material y métodosSe realiza un estudio piloto en una serie de 9 casos, mujeres sanas, con una edad media de 30,1 años y previo consentimiento informado por escrito. Para la exploración ecográfica se usa un General Electric Voluson® E8 HD. Se realiza, en primer lugar, una ecografía en estado basal, y en un segundo tiempo, en excitación sexual obtenida mediante autoestimulación. En los 4 primeros casos se realizan medidas del esfínter uretral, y en los 5 casos siguientes, además, se registra la vascularización y ecogenicidad intrauretral. Las imágenes son registradas y los datos analizados con el paquete estadístico SPSS® v. 22.
ResultadosSe comprueba en la serie el aumento discreto, aunque significativo, del volumen del esfínter uretral durante la excitación sexual (p=0,016). Además, se advirtieron importantes cambios vasculares y un cambio muy apreciable de la ecorrefringencia de la submucosa uretral, la cual pasaba de ser marcadamente hipoecogénica a ser isoecogénica. Se encontraron vasos longitudinales a lo largo de toda la submucosa en número de 3, con aferencias transversales desde el plexo de Santorini y de la pared uretrovaginal.
DiscusiónCon la cautela propia de un estudio piloto, se informa de cambios discretos en el volumen uretral, y cambios importantes en ecogenicidad y vascularización de la submucosa uretral durante la excitación sexual en la mujer. Estos hallazgos apoyan la hipótesis de que la submucosa uretral forma parte del sistema eréctil femenino. Se abre una nueva vía de investigación en torno a la ecografía introital como herramienta para la valoración tanto anatómica como funcional de la respuesta sexual genital femenina.
The urethral sphincter submucosa is part of the urinary continence mechanism and it is rich in spongy tissue. The study hypothesis was that this submucosa has erectile properties and therefore must undergo echographic changes during the sexual response in women.
Material and methodA pilot study was done in 9 healthy women with an average age of 30.1 years, after receiving prior written informed consent. For the ultrasound examination we used a General Electric Voluson® E8 HD. At the beginning we made an ultrasound in basal state and a second time during sexual arousal by self-stimulation. In the 4 former cases we measured the urethral sphincter and in the following 5 participants we also registered the vascularization and intraurethral echogenicity. Images were registered and the data were analyzed with statistical package SPSS® v. 22.
ResultsDiscrete but significant increase in the volume of the urethral sphincter during sexual arousal (P=.016) is found in the series. In the last 5 cases of the study in addition we found important vascular changes and a significant change in echographic reference values of the urethral submucosa: it changed from markedly hypoechogenic to be isoechogenic. We found 3 longitudinal vessels along submucosa with transversal afferents from Santorini plexus and from urethrovaginal wall.
DiscussionWith the caution typical of a pilot study, a discrete increase of urethral volume and important changes in the urethral submucosa of echogenicity and vascularization were noticed during female sexual arousal. These results support the hypothesis that the urethral submucosa is part of the erectile female system. We offer a new way of research utilizing introital echography as a tool to evaluate anatomical and functional female genital sexual response.
La respuesta sexual genital femenina es motivo de numerosas controversias científicas en relación con sus 2 principales manifestaciones: la lubricación y la tumefacción de sus cuerpos eréctiles. Resulta sorprendente que aún no esté bien establecido un modelo definitivo del tejido eréctil femenino. Hasta finales del siglo xx se ha entendido que el tejido eréctil femenino estaba formado por el clítoris y los bulbos vestibulares. Los bulbos vestibulares se unen anatómicamente al clítoris1. Actualmente, a partir del trabajo de Helen O’Connell se entiende que los bulbos vestibulares deben ser llamados bulbos del clítoris y que forman parte de lo que se ha denominado complejo clitorideo por coherencia anatómica y funcional2. El clítoris, con su glande, cuerpo y raíces se correspondería con el tejido carvernoso, y los bulbos del clítoris lo harían con el tejido esponjoso del pene. Desde un punto de vista anatómico, previamente se había propuesto que el esfínter uretral debía ser incluido como elemento del tejido eréctil femenino en lo que Lenck y Vanneuville denominaron complejo uretroclitorideo, defendiendo que el esfínter uretral constituía el punto G3. Desde entonces no se ha defendido este modelo.
Los estudios ecográficos de la respuesta genital femenina se han centrado, en lo que se refiere a la valoración morfológica, en el estudio del clítoris4 y el aumento de su tamaño5,6, en sus relaciones anatómicas durante el coito o la estimulación7,8 o en la medida del espesor del espacio uretrovaginal9. El estudio hemodinámico se ha realizado mediante velocimetría de la arteria clitoridea a partir del trabajo de Lavoisier et al.10 y sistematizaciones posteriores11,12. Sin embargo, no existen referencias específicas de la uretra en relación con la excitación sexual femenina.
Se ha demostrado que la submucosa uretral está formada por una extremadamente rica trama vascular de carácter esponjoso que contribuye de manera importante a la continencia urinaria13. Hipotéticamente es plausible la participación de esta esponja uretral en la respuesta sexual genital de la mujer, si bien este hecho no ha sido demostrado hasta ahora. En diversos estudios nuestro equipo ha aportado estudios ecográficos acerca de la submucosa uretral14, y hemos defendido teóricamente que debe ser considerada tejido esponjoso eréctil y que, por tanto, es un elemento de lo que hemos llamado sistema eréctil femenino15–17.
Esta investigación tiene como objetivo conocer mediante estudio ecográfico si la uretra forma parte de la respuesta genital femenina y explorar qué tipo de cambios se dan durante la excitación sexual con respecto a la situación basal.
MétodosParticipantesSe realiza un estudio piloto en 2 fases en una serie de 9 mujeres sanas voluntarias, con una edad media de 30,1 años (DE 3,2), todas, excepto una, con estudios universitarios. En todos los casos ser realizó una entrevista inicial explicando la investigación y se obtuvo previamente el consentimiento informado por escrito.
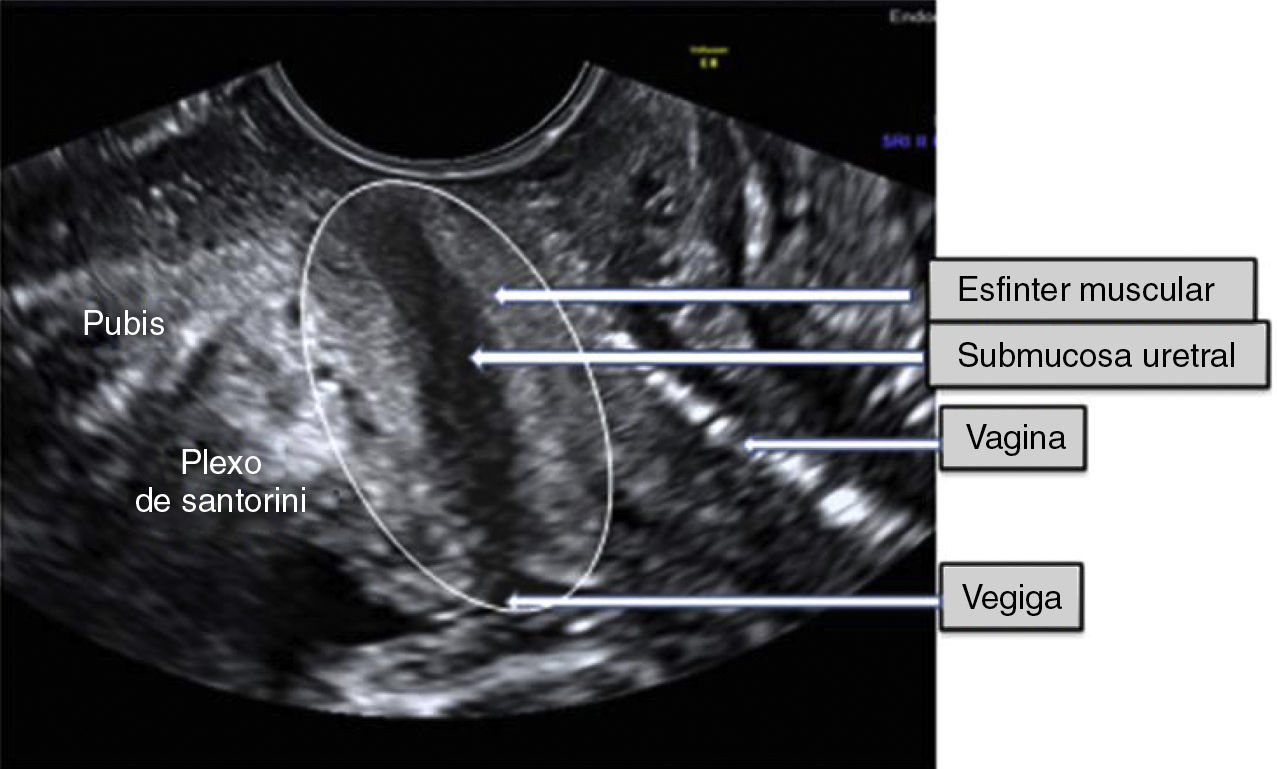
Procedimiento y aparatosEn una primera fase se estudiaron los 4 primeros casos, en los que se realizaron medidas del esfínter uretral en estado basal y excitación, y en una segunda fase se estudiaron los siguientes 5 casos, en los que, además, se valoró la ecogenicidad y vascularización intrauretral. A continuación de la entrevista se realizó la exploración ecográfica basal con la participante en posición de litotomía, con las piernas ligeramente flexionadas y la vejiga vacía, según la técnica de Cassadó y Pessarrodona18. Tras aplicar un gel hidratante sobre el transductor y sobre la funda ecográfica, se emplaza el transductor vaginal en el introito, haciendo corresponder el eje axial del transductor con el eje del cuerpo de la mujer explorada, buscando la prolongación del eje craneocaudal de la paciente con el eje de la sonda hasta obtener en la sección sagital una visión completa del esfínter uretral. El plano sagital atravesaría el ligamento arcuato de la sínfisis púbica. Se visualiza entonces la uretra en su sección sagital, el espacio preuretral con el plexo de Santorini y el retrouretral o uretrovaginal, peor delimitado. En la figura 1 se muestra la sección sagital con las estructuras anatómicas que interesan al estudio. En el interior del esfínter se puede ver una sombra que corresponde a la submucosa, mucosa y luz uretral. Por fuera de esta «sombra» ecogénica y con una ecogenicidad mayor se observa el esfínter muscular uretral. Girando la sonda 90° se obtiene la sección transversa, visualizándose las estructuras anatómicas correspondientes a la uretra y las áreas parauretrales.
El procedimiento para la exploración ecográfica en estado de excitación fue distinto para los 4 primeros casos que para los 5 siguientes. En las 4 primeras participantes, para la exploración ecográfica se esperaba al aviso mediante pulsado de un llamador, lo que indicaba que las participantes experimentaban excitación mediante autoestimulación a solas. Esto ocurrió en el transcurso de los 5-10min del comienzo de la sesión como término medio. Entonces el explorador y la auxiliar entraban en la sala y procedían a la exploración ecográfica en excitación, sin que la participante continuara la autoestimulación. Se realizaban medidas de los diámetros longitudinal, transverso y anteroposterior del esfínter uretral. Se utilizó en estos 4 casos un ecógrafo General Electric Voluson® Expert.
En los 5 casos siguientes, a los que se ha denominado segunda fase del estudio, el explorador y la auxiliar entraban en la sala tras 10min en los que la participante se había autoestimulado. En esta segunda fase se realizaba la valoración ecográfica mientras la participante continuaba la autoestimulación debidamente cubierta. En estas 5 participantes, además de las medidas de volumen, se observaron y registraron los cambios en la ecogenicidad intrauretral y los cambios en la vascularización mediante estudio doppler. Esta segunda fase del estudio se llevó a cabo con un General Electric Voluson® E8 HD.
Todos los casos se documentaron con imágenes ecográficas, y el análisis de los datos fue realizado con el paquete estadístico SPSS® v. 22. Se midieron las frecuencias y se aplicó la prueba t de Student para muestras relacionadas en el análisis de los cambios volumétricos uretrales.
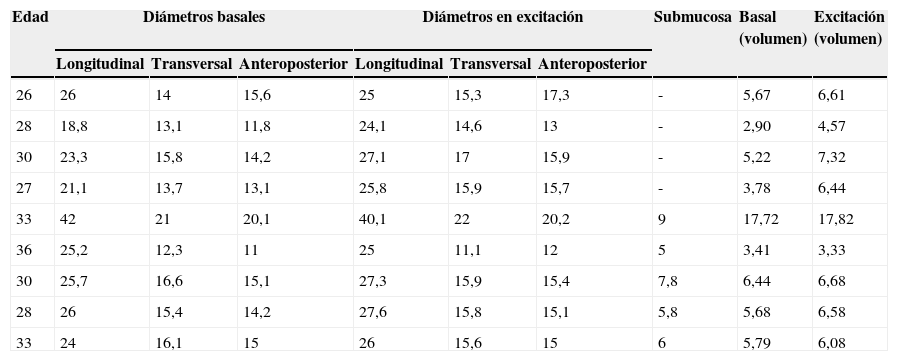
ResultadosEl volumen del esfínter uretral medio correspondiente a los 9 casos de la serie en situación basal fue de 6,29cc (DE 4,4), y se incrementó a 7,27cc (DE 4,1) durante la excitación. Este incremento, aunque discreto, resultó significativo (p=0,016). Las medidas del esfínter uretral y de la submucosa en estado basal y en excitación para cada uno de los 9 casos se muestran en la tabla 1.
Diámetros del esfínter uretral y de la submucosa uretral en estado basal y en excitación para todos los casos de la serie
| Edad | Diámetros basales | Diámetros en excitación | Submucosa | Basal (volumen) | Excitación (volumen) | ||||
|---|---|---|---|---|---|---|---|---|---|
| Longitudinal | Transversal | Anteroposterior | Longitudinal | Transversal | Anteroposterior | ||||
| 26 | 26 | 14 | 15,6 | 25 | 15,3 | 17,3 | - | 5,67 | 6,61 |
| 28 | 18,8 | 13,1 | 11,8 | 24,1 | 14,6 | 13 | - | 2,90 | 4,57 |
| 30 | 23,3 | 15,8 | 14,2 | 27,1 | 17 | 15,9 | - | 5,22 | 7,32 |
| 27 | 21,1 | 13,7 | 13,1 | 25,8 | 15,9 | 15,7 | - | 3,78 | 6,44 |
| 33 | 42 | 21 | 20,1 | 40,1 | 22 | 20,2 | 9 | 17,72 | 17,82 |
| 36 | 25,2 | 12,3 | 11 | 25 | 11,1 | 12 | 5 | 3,41 | 3,33 |
| 30 | 25,7 | 16,6 | 15,1 | 27,3 | 15,9 | 15,4 | 7,8 | 6,44 | 6,68 |
| 28 | 26 | 15,4 | 14,2 | 27,6 | 15,8 | 15,1 | 5,8 | 5,68 | 6,58 |
| 33 | 24 | 16,1 | 15 | 26 | 15,6 | 15 | 6 | 5,79 | 6,08 |
Las medidas de la submucosa uretral se corresponden con su diámetro anteroposterior o espesor; solo fueron estudiadas en la segunda fase del estudio y son las encontradas en estado basal, ya que desaparece en estado de excitación. Los diámetros se expresan en milímetros, y los volúmenes, en centímetros cúbicos.
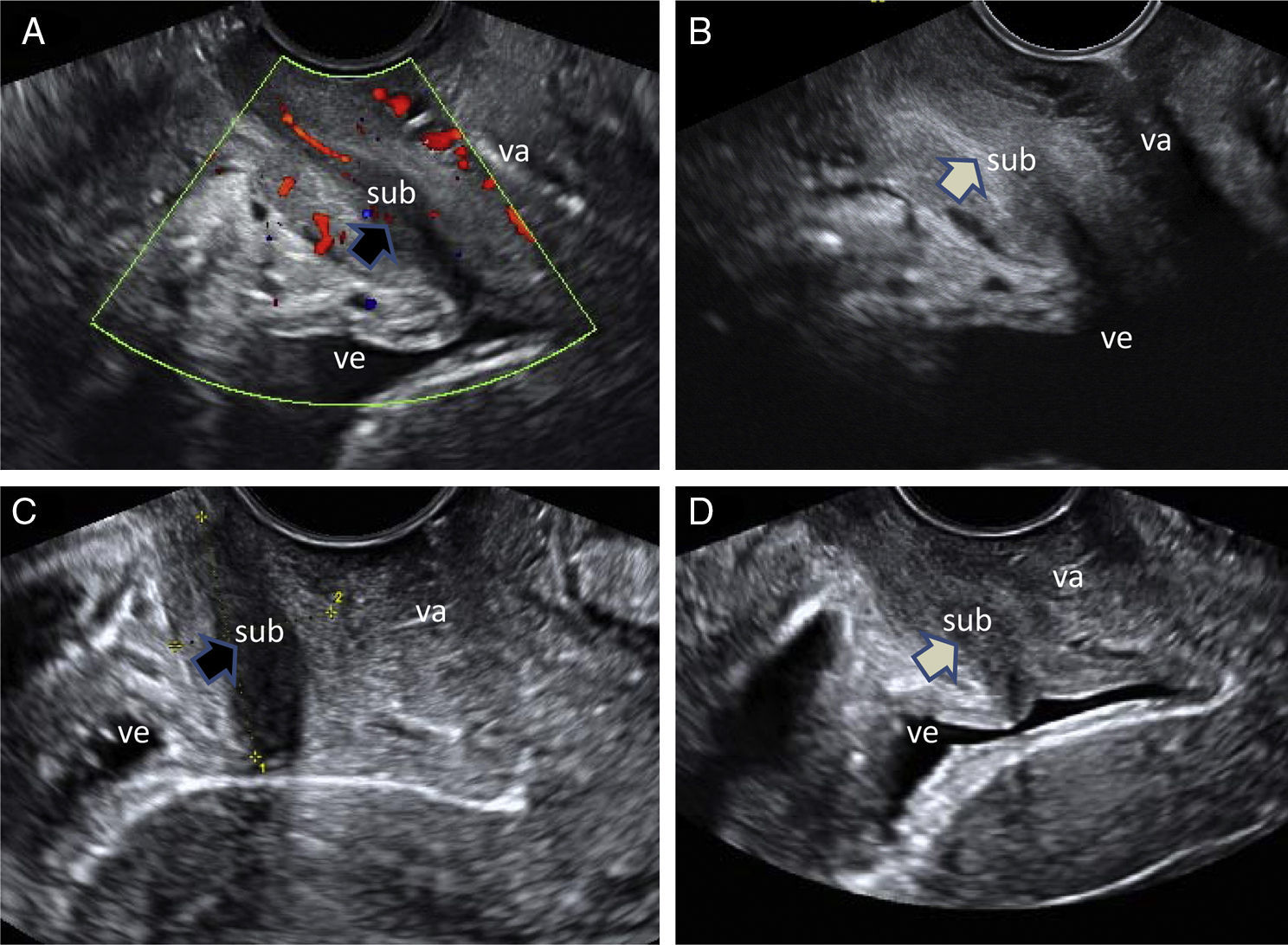
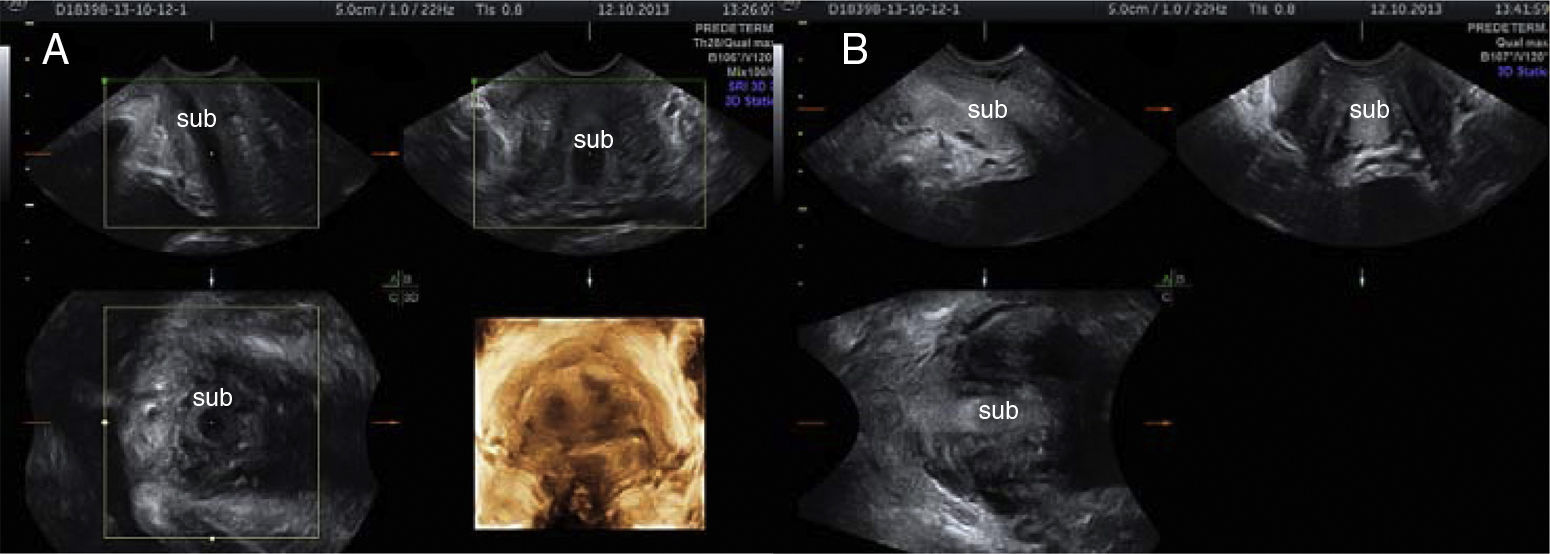
A partir del quinto caso, en la segunda fase del estudio, además de continuar dimensionando el volumen del esfínter se observaron sistemáticamente los cambios vasculares y la ecorrefringencia de la submucosa. Se constató que esta área cilíndrica hipoecogénica intrauretral, con un espesor medio de 6,7mm (DE 1,6), pasaba en estado de excitación a ser isoecogénica y desaparecer, por tanto, en los 5 casos de la segunda fase del estudio (figs. 2 y 3). Incluso se podía observar entonces el conducto uretral oculto en situación basal (A y C de la fig. 2). Se observó también que el cambio en la ecogenicidad de la submucosa se producía en el trayecto pelviano de la uretra, comenzando en la concavidad anatómica del suelo de la pelvis y extendiéndose progresivamente hacia la porción más cercana a la vejiga.
Corte sagital de la uretra correspondiente a 2 participantes (imágenes A y C) en estado basal y en excitación (imágenes B y D). Se puede apreciar cómo la sombra hipoecogénica correspondiente a la submucosa uretral relativa al estado basal (flechas negras) desaparece en ambos casos en el estado de excitación (flechas grises). sub: submucosa; va: vagina; ve: vejiga.
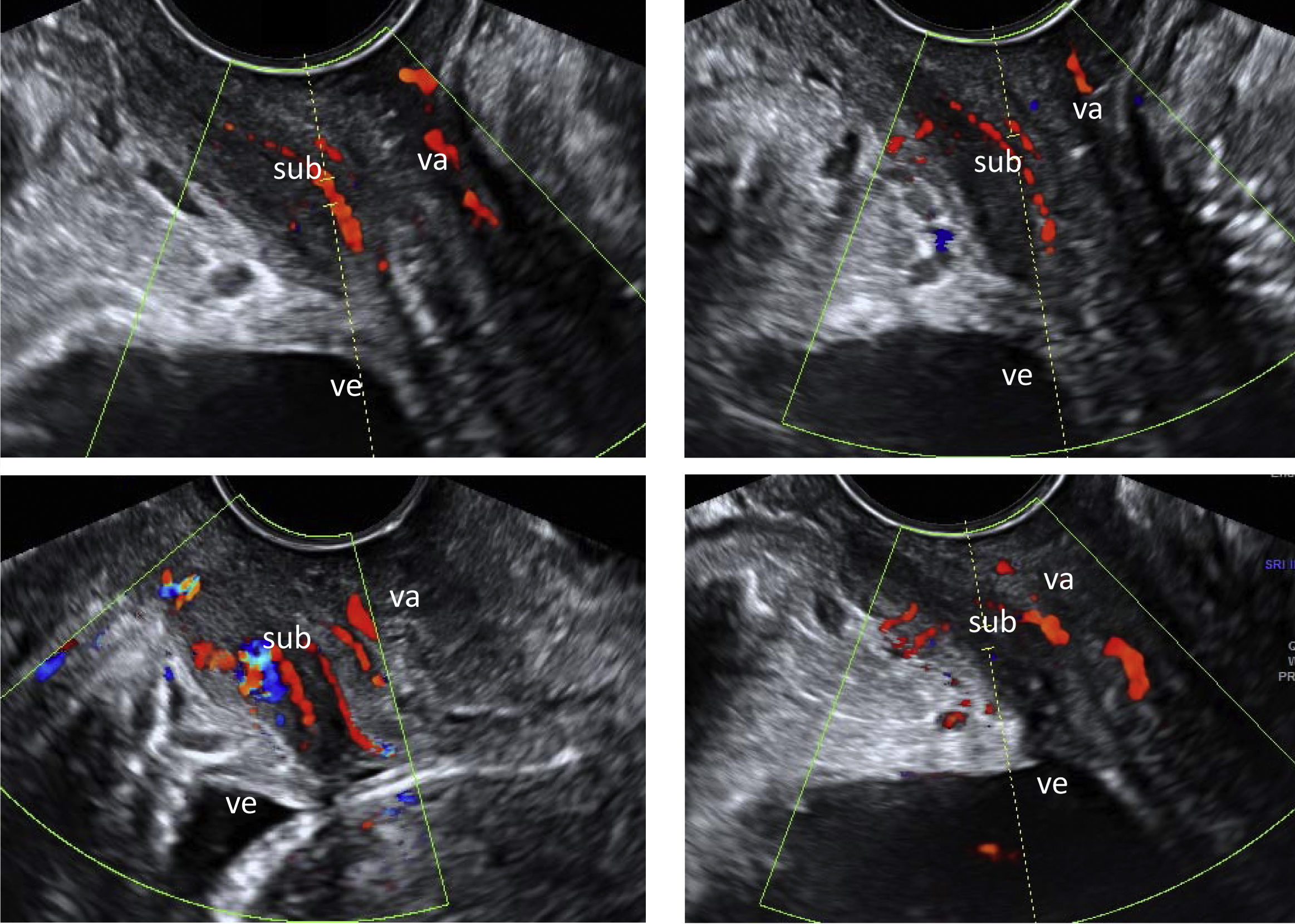
En cuanto al estudio de vascularización, se informa de la existencia de vasos longitudinales que recorren la submucosa uretral intrapélvica en número de 2 o 3 con aferencias transversales desde el plexo de Santorini (cara anterior y distal del esfínter) y a partir del plexo vaginal en la zona proximal del esfínter (fig. 4). Estos vasos arteriales pulsaban de forma mucho más evidente durante la excitación, aunque estos cambios no fueron cuantificados.
DiscusiónLa hipótesis principal de este trabajo, que la uretra forma parte de la respuesta genital femenina, intentó ser contrastada encontrando cambios volumétricos en excitación con respecto a la situación basal. En la primera fase del estudio, aunque se apreciaron incrementos discretos del volumen uretral durante la excitación que resultaron ser significativos en la serie, estos no eran los que cabía esperar en relación con la tumefacción del clítoris19 y con informes previos del incremento del tejido eréctil3. Este aumento solo discreto se explica porque la submucosa está rodeada de la gruesa capa muscular del esfínter. En la segunda fase del estudio se decidió analizar además los cambios intrauretrales, y fue entonces cuando se encontraron importantes cambios en la submucosa y en la vascularización durante la excitación sexual. Efectivamente, la submucosa participa de forma activa en la respuesta sexual genital femenina, pero estos cambios no afectan tanto al volumen de la uretra con su esfínter como a la estructura de la submucosa. En línea con el modelo de Lenck y Vanneuville3, se aporta evidencia objetiva en tiempo real de cambios ecográficos en la submucosa uretral durante la excitación sexual genital femenina.
Estos cambios uretrales deben ser confirmados en estudios de validación, pero por primera vez se aporta iconografía objetiva acerca de la función sexual uretral en la mujer. La sonda vaginal está ampliamente difundida en la práctica ginecológica, siendo, por tanto, la herramienta ideal para el estudio de la función sexual genital. Es posible que el examen de la submucosa uretral en un futuro aporte información relevante para el manejo de la disfunción sexual femenina de origen orgánico y, en general, para las disfunciones uroginecológicas.
Con las cautelas propias de un estudio piloto, se defiende, por tanto, un «sistema eréctil femenino» que incluiría el clítoris con sus raíces, los bulbos vestibulares y la submucosa uretral o bulbo uretral15,17. Se recupera, por tanto, la idea del feminismo americano de los años 80, en cuanto a la inclusión de la esponja uretral2,20 como tejido eréctil femenino y no como se ha interpretado en relación con la próstata femenina, sino en cuanto al tejido esponjoso uretral propiamente. Este trabajo también resulta novedoso en cuanto a la descripción de la vascularización intrauretral. El estudio de la submucosa uretral abre una línea de investigación que puede resultar fecunda en relación tanto con la función sexual como con la continencia urinaria.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que los procedimientos seguidos se conformaron a las normas éticas del comité de experimentación humana responsable y de acuerdo con la Asociación Médica Mundial y la Declaración de Helsinki.
Confidencialidad de los datosLos autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.