INTRODUCCIÓN
La cirugía de reasignación de sexo ha evolucionado mucho los últimos 30 años, mejorando aspectos morfológicos, funcionales1-7 y disminuyendo las complicaciones5,6. La ausencia de vello en la neouretra y de cicatrices visibles en la zona donante y el parecido anatómico, son algunos de los criterios que indican un buen resultado.
Las técnicas quirúrgicas más empleadas son el colgajo libre antebraquial, el colgajo pediculado suprapúbico de Prior y el colgajo libre anterolateral de muslo. Para el colgajo libre antebraquial radial se emplea la arteria radial así como la piel del antebrazo libre de vello, tanto para construir la uretra como para la piel exterior del neopene3. La técnica de Prior requiere el uso de los vasos pudendos superficiales y una expansión previa de la piel de la zona donante8. Para obtener el colgajo anterolateral de muslo se identifica, en la cara dorsal del vasto externo, los vasos perforantes femorales que se disecan desde el espesor de dicho músculo hasta la rama descendente de la arteria circunfleja lateral femoral4.
Con todas estas técnicas se consiguen resultados estéticos y funcionales satisfactorios. Además del manejo vascular, es de capital importancia evitar la tensión excesiva en la anastomosis de la uretra nativa con la uretra del neopene. Así obviaremos las fístulas y la necrosis del tejido.
Finalmente, las nuevas técnicas de depilación láser permiten obtener piel donante libre de vello que pudiera actuar como factor litogénico en la neouretra.
CASOS CLÍNICOS
Durante los últimos 3 años hemos atendido a 3 pacientes sometidos a faloplastia con complicaciones posquirúrgicas. En estos 3 pacientes las lesiones fueron: fístula uretral, lesión por decúbito y extrusión de prótesis peniana, y litiasis múltiple en la neouretra.
Caso 1
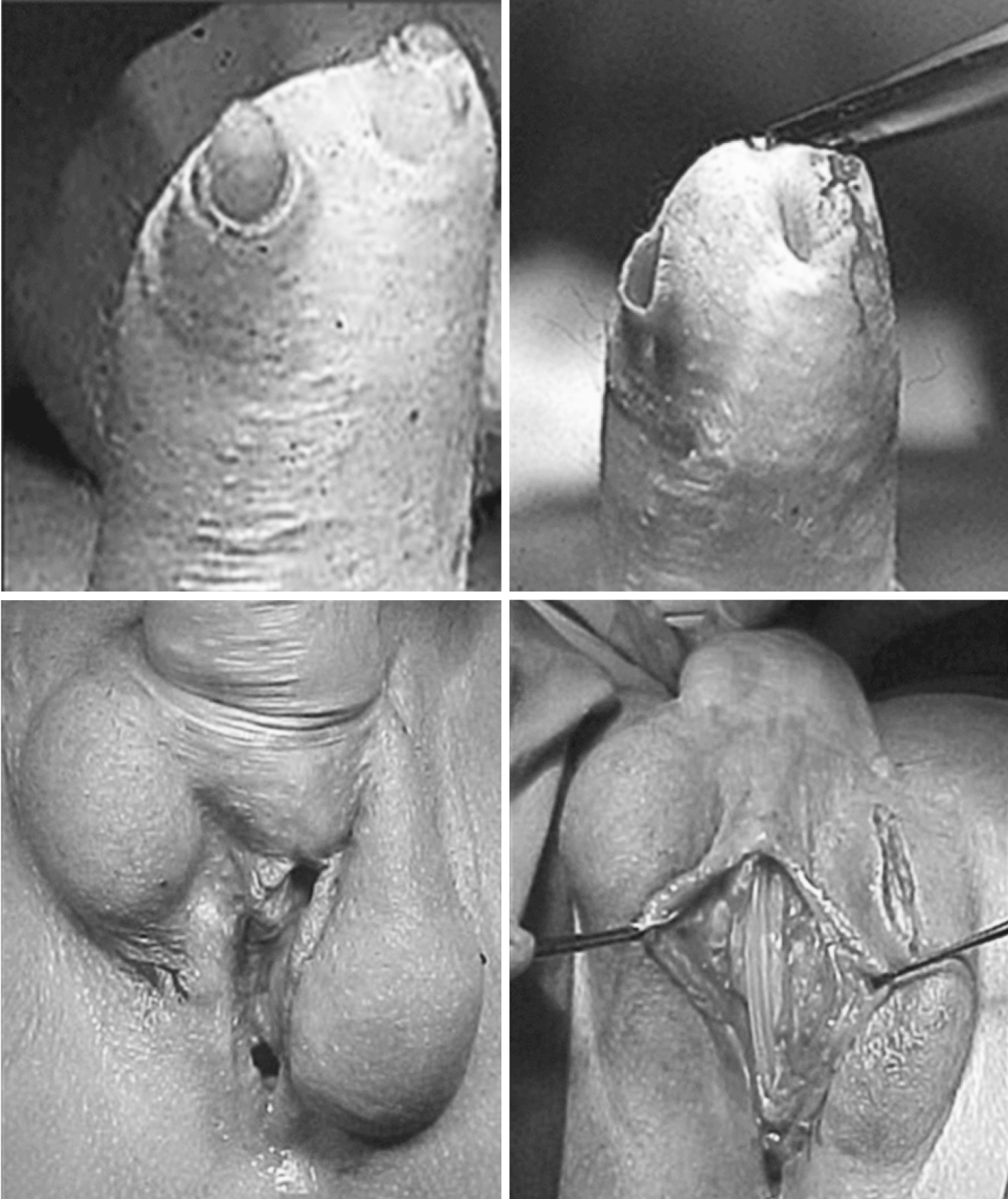
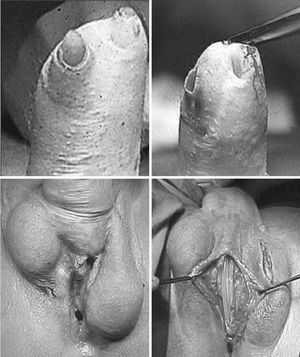
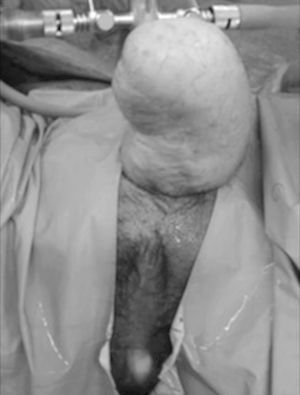
Paciente de 32 años de edad, que acude por exposición de la prótesis de 2 componentes que le fue colocada 1 año y medio atrás (fig. 1). Progresivamente se produjo un adelgazamiento de la piel del neofalo hasta la extrusión del vértice de los 2 cilindros de la prótesis. Se retira completamente la prótesis de 2 componentes, sin que el paciente desee la colocación posterior de una nueva prótesis. En el mismo acto quirúrgico se procede a la reparación de la fístula urinaria que presentaba a nivel de la anastomosis de la uretra inicial femenina y la neouretra de la faloplastia, mediante uretroplastia convencional en un solo tiempo. Se respetó la conservación del orificio vaginal externo de la cirugía inicial.
Figura 1. En las fotos de la izquierda se observa la extrusión de los cilindros y la fístula urinaria. En las de la derecha se observa el neofalo sin cilindros y la reparación de la fístula.
Caso 2
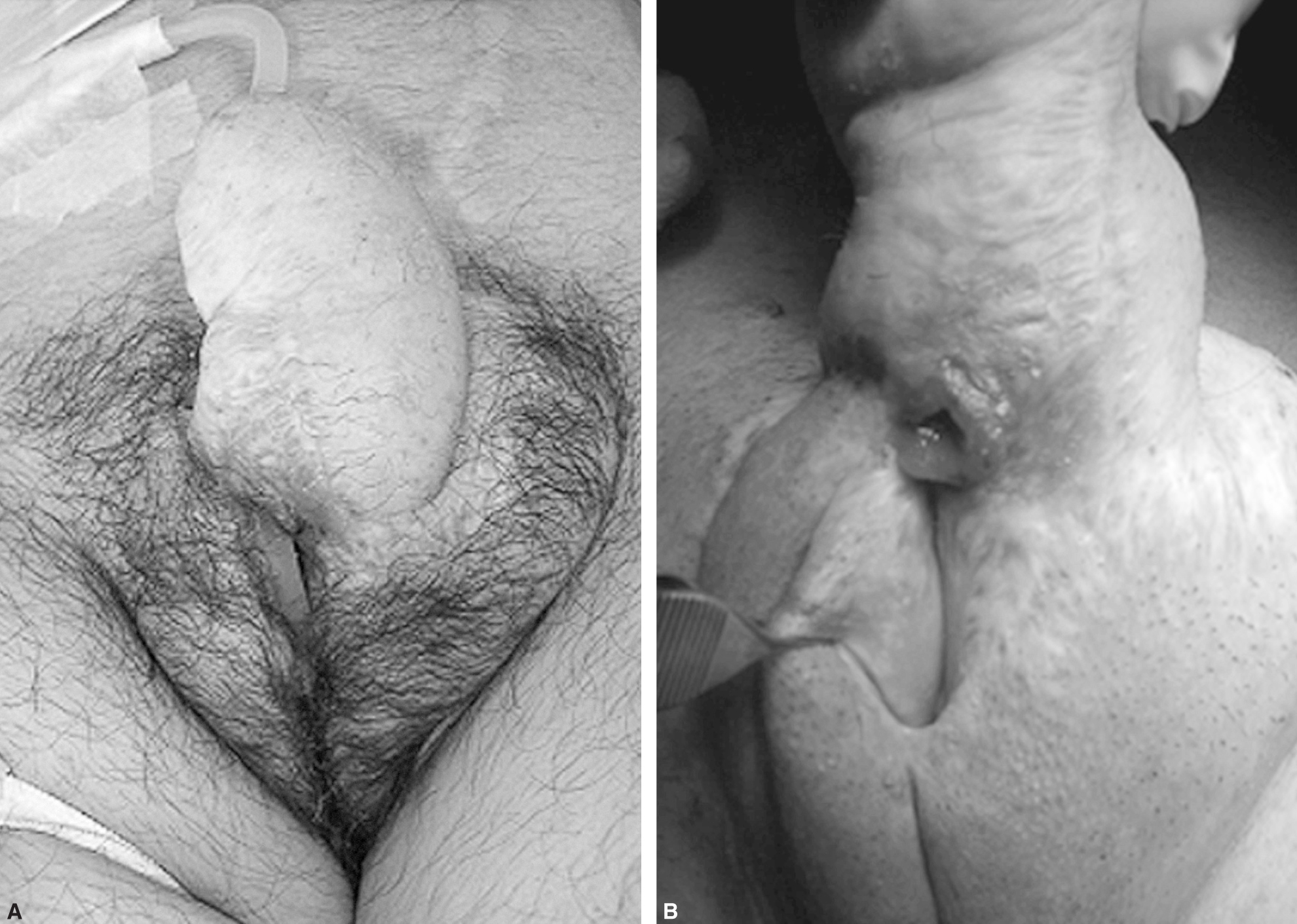
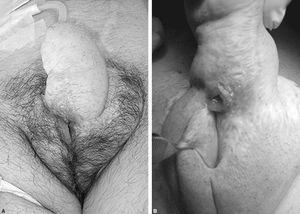
Paciente de 46 años, al que se le realizó un neofalo con colgajo braquial anterior y que presenta un defecto en la continuidad de la neouretra, por una fístula urinaria (fig. 2). La fístula es secundaria a una estenosis de la unión de la uretra femenina inicial y la uretra del neofalo2.
Figura 2. Defecto en la continuidad de la neouretra debido a una estenosis.
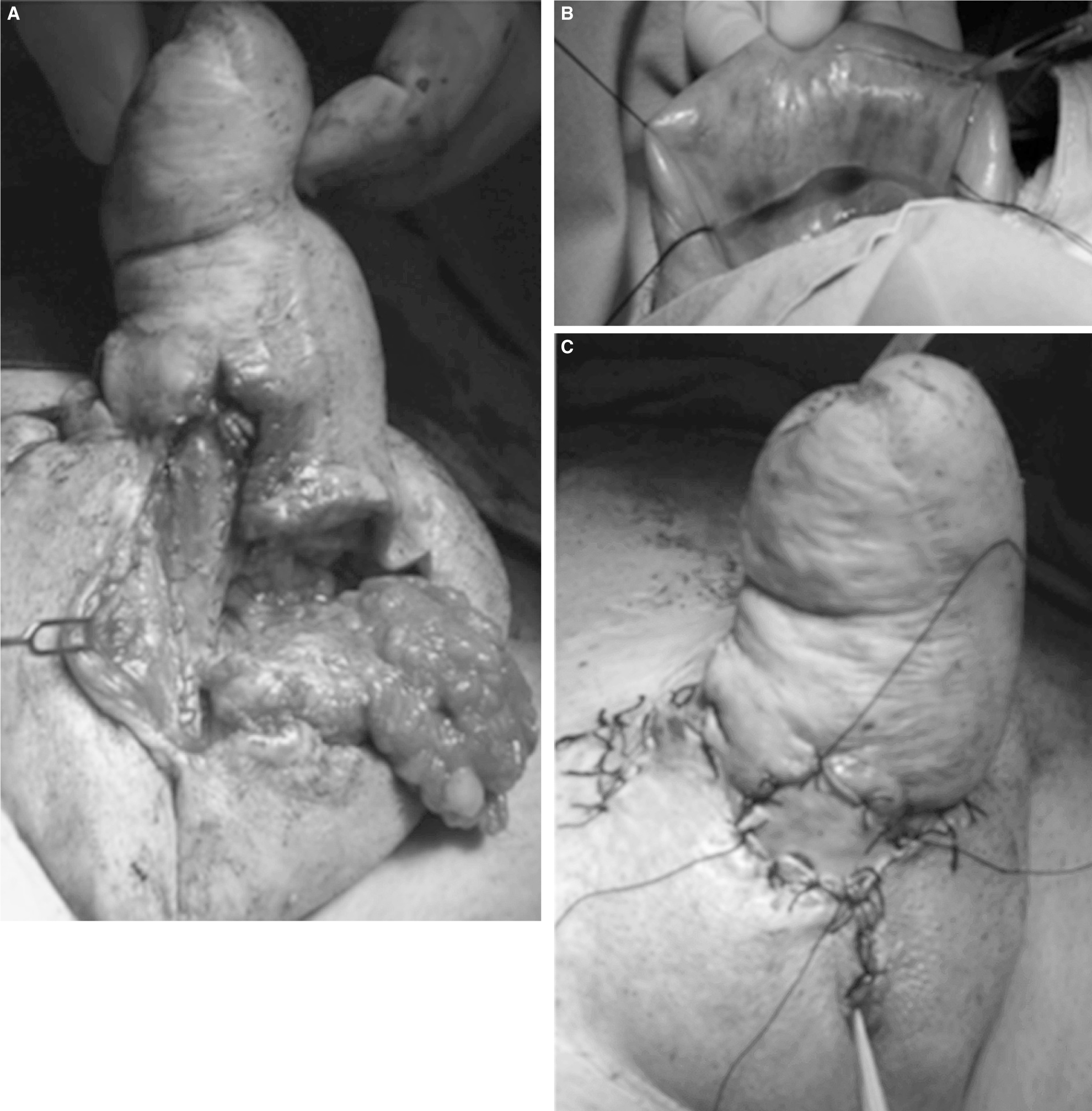
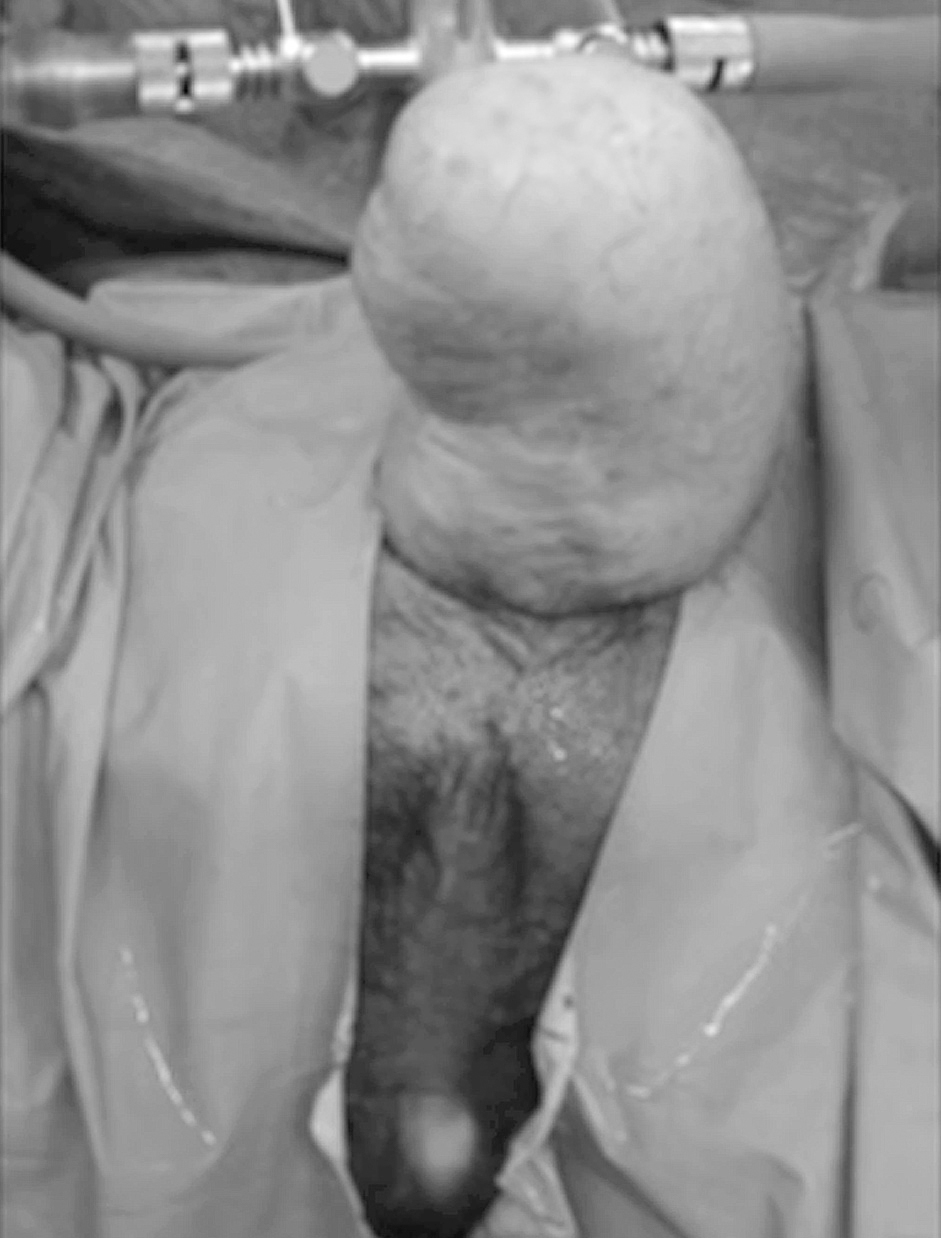
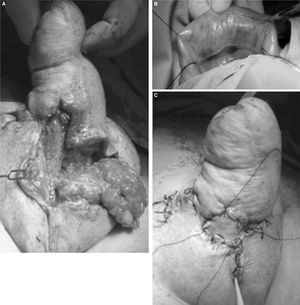
La reparación quirúrgica se realizó mediante desbridamiento y exposición de la neouretra y posterior uretroplastia con mucosa bucal e interposición de colgajo pediculado de tejido celular subcutáneo locorregional, y recubrimiento cutáneo con un injerto libre de piel (fig. 3). A los 3 meses de la intervención se le realizó una cistoscopia para comprobar el estado de la neouretra reconstruida (fig. 4).
Figura 3. Uretroplastia con mucosa bucal.
Figura 4. Cistoscopia para verificar la integridad uretral.
Caso 3
Paciente de 45 años, intervenido hace 12 años, al que se le realizó una faloplastia con recto mayor abdominal y que presenta episodios de obstrucción al flujo urinario, secundarios a crecimiento de vello cutáneo intrauretral. Dicho paciente es sometido a depilaciones y dilataciones endoscópicas esporádicas de la neouretra puesto que no se empleó ninguna técnica de depilación definitiva de la zona donante.
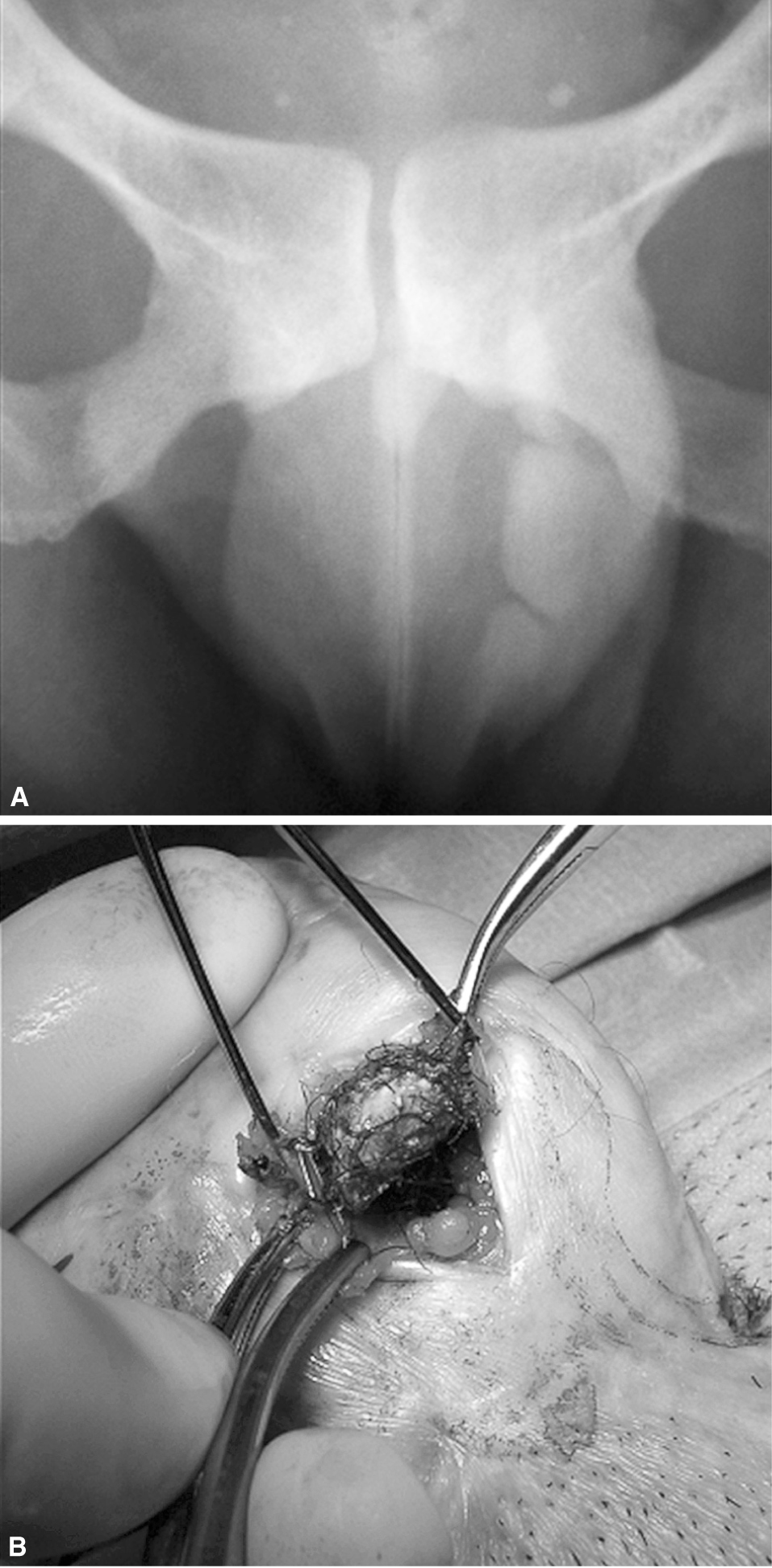
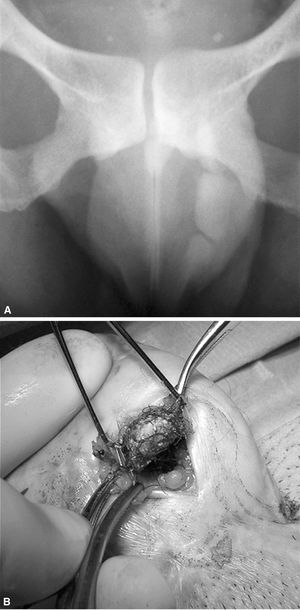
En esta ocasión, al tacto se aprecian una serie de masas nodulares y de consistencia pétrea que ocupan la neouretra. En la radiografía simple de pelvis aparecen 3 imágenes radiopacas por debajo de la sínfisis del pubis compatibles con litiasis (fig. 5). Para su extracción se realizó una litotomía abierta de la base peniana, completándose con depilación mecánica de la neouretra.
Figura 5. (A) Radiografía simple en la que se observan las litiasis en el neofalo. (B) Extracción por vía abierta de las litiasis enredadas en vello.
DISCUSIÓN
Está aceptado que la cirugía de reasignación de sexo ha evolucionado mucho los últimos 30 años, mejorando aspectos morfológicos, funcionales1-7, e incluso, disminuyendo las complicaciones5,6. Sin embargo, estas intervenciones de cambio de sexo no están exentas de las complicaciones para la cirugía de reasignación de mujer a varón, es decir la metoidioplastia y la faloplastia, así como las inherentes a la eventual colocación de prótesis de pene, y que son: a) estenosis del meato uretral y de la uretra; b) fístulas de uretra a piel en la faloplastia y de uretra a vagina en la metoidioplastia, y c) en caso de colocación de prótesis de pene: infección, migración y extrusión. Complicaciones de un claro carácter urológico, y que lo es también para la cirugía genital de reasignación sexual de varón a mujer o vaginoplastia9. Con nuestra aportación de estos 3 casos clínicos entendemos que reforzamos esos criterios. En nuestro centro, al igual que en otros de España, no realizamos la cirugía de reasignación de sexo, pero sin embargo, urólogos y/o andrólogos debemos conocer qué técnicas se emplean y cómo resolverlas del modo más efectivo posible, dado el mencionado carácter de dichas complicaciones derivadas del cambio de sexo.
CONCLUSIONES
La cirugía de reasignación de sexo consigue resultados estéticos y funcionales aceptables. El desarrollo de las técnicas de transposición de tejido de antebrazo, abdomen o muslo ha permitido obtener material con suficiente aporte vascular. Las complicaciones disminuyen la calidad de vida por presentar incontinencia, cicatrices o incapacidad para la penetración. En nuestro centro no realizamos la cirugía de reasignación de sexo, sin embargo debemos conocer qué técnicas se emplean y cómo resolver, del modo más efectivo posible, las complicaciones que puedan presentarse. En muchos casos éstas se resuelven con técnicas urológicas habituales. Son necesarios nuevos avances en las técnicas de cirugía y microcirugía para disminuir todavía más la aparición de estas complicaciones.
Correspondencia: Dr. J.P. Caballero Romeo.
Tridente, 19, 6.o D. 03540. Alicante. España.
Correo electrónico: juanpablocaballero@gmail.com