Determinar la presencia o ausencia de espermatozoides en el líquido preeyaculatorio.
Material y métodosEstudio descriptivo, transversal, realizado en 25 varones universitarios, voluntarios, entre 18-25 años en Barranquilla, Colombia. A cada sujeto se le entregaron 2 portaobjetos para la toma del líquido preeyaculatorio y un recipiente para la toma de muestra del líquido seminal; se tomó primero y por autoestímulo la muestra preeyaculatoria y posteriormente la muestra para el espermiograma; la búsqueda de espermatozoides en el líquido preeyaculatorio se realizó en al menos 10 campos a un aumento de ×20 y en los 2 portaobjetos. El líquido seminal se procesó según normas de la OMS.
ResultadosLos líquidos preeyaculatorios examinados no tenían espermatozoides. Todos los sujetos del estudio tenían espermiogramas con recuento total de espermatozoides superiores a 100 millones de espermatozoides, una movilidad superior al 50%; el pH promedio fue de 8,2±0,5.
ConclusionesEl líquido preeyaculatorio secretado por las glándulas de Cowper y Littre durante la estimulación sexual no contiene espermatozoides, siempre que haya al menos 2 días de abstinencia eyaculatoria previa y, por lo tanto, no puede ser responsable de los embarazos ocurridos en la práctica del contacto sexual del pene sobre los genitales externos femeninos ni en la práctica del coito interrumpido como método anticonceptivo.
To determine the presence or absence of sperm in pre ejaculate fluid.
Material and methodsA descriptive, cross-sectional study in 25 college male volunteers, aged between 18 and 25 in Barranquilla (Colombia). Each subject was given two slides for making pre-ejaculatory fluid and a container for sampling of seminal fluid; pre-ejaculatory sample was taken first by self-stimulation, and subsequently the sample for semen analysis was collected. Search for sperm in pre-ejaculatory liquid was held in at least 10 fields at ×20 magnification and the two slides. The seminal fluid was processed according to WHO standards.
ResultsNone of the pre-ejaculatory fluids examined had sperm. All study subjects had spermiograms with total count in excess of 100 million sperm mobility greater than 50%; the average pH was 8.2±0.5.
ConclusionsPre-ejaculatory fluid secreted by the glands of Cowper and Littre during sexual stimulation, does not contain sperm and therefore cannot be responsible for pregnancies occurring in the practice of sexual intercourse where the penis is in contact with the external female genitalia or in practice of withdrawal as a contraceptive method.
El líquido seminal es una secreción producida por las vesículas seminales y la próstata, que tiene entre otras funciones servir de medio de transporte de los espermatozoides, protegerlos con su alcalinidad del pH ácido de la vagina y proporcionarles los nutrientes para su supervivencia. Previo a la eyaculación, durante una relación sexual, las glándulas de Cooper y Littre secretan un líquido conocido como «preeyaculatorio», el cual tiene como funciones la alcalinización de la uretra y la lubricación del pene para la facilitar el acto de penetración vaginal1–3. Conocer si existe o no espermatozoides y las características de los mismos en este líquido es importante desde el punto de vista reproductivo; existen pocos estudios publicados y sus resultados son contradictorios en relación con la presencia de los espermatozoides en el líquido preeyaculatorio.
El objetivo de este trabajo fue determinar si existe o no espermatozoides en el líquido preeyaculatorio y describir su número, movilidad y morfología, si los hubiese; también se determinó el pH y la presencia o no de bacterias en la secreción preeyaculatoria.
Material y métodosEste es un estudio descriptivo, transversal, realizado en 25 varones universitarios, voluntarios, entre 18-25 años, en Barranquilla, Colombia.
A cada sujeto se le entregó 22 portaobjetos para la toma del líquido preeyaculatorio y un recipiente para la toma de muestra del líquido seminal; se les explicó individualmente, en forma verbal y escrita, que deberían tomar inicialmente y por autoestímulo la muestra preeyaculatoria, la cual se obtenía luego de exprimir la uretra sobre el portaobjeto y posteriormente la muestra para el espermiograma. La toma se realizó en casa y fue llevada al laboratorio antes de una hora. Se les pidió al menos 2 días de abstinencia sexual; cuando se recibían en el laboratorio los portaobjetos de la muestra del líquido preeyaculatorio se observó de inmediato la presencia o no de espermatozoides, de células redondas y de bacterias en un microscopio óptico de contraste de fase; la búsqueda de espermatozoides se realizaba en al menos 10 campos, a un aumento de ×20 en los 2 portaobjetos; con tirillas indicadoras de pH marca Merck se determinó el pH del líquido preeyaculatorio; la muestra del semen fue procesada para el espermiograma, de acuerdo con las normas de la OMS, 19994. Fueron excluidos del estudio los jóvenes con oligozoospermia o azoospermia. El estudio fue aprobado por el Comité de Ética de la Universidad del Norte.
ResultadosEspermiogramaLos 25 participantes del estudio tenían un volumen de semen superior a 2ml, un recuento total de espermatozoides superiores a 100 millones, con un porcentaje total de movilidad superior al 50%.
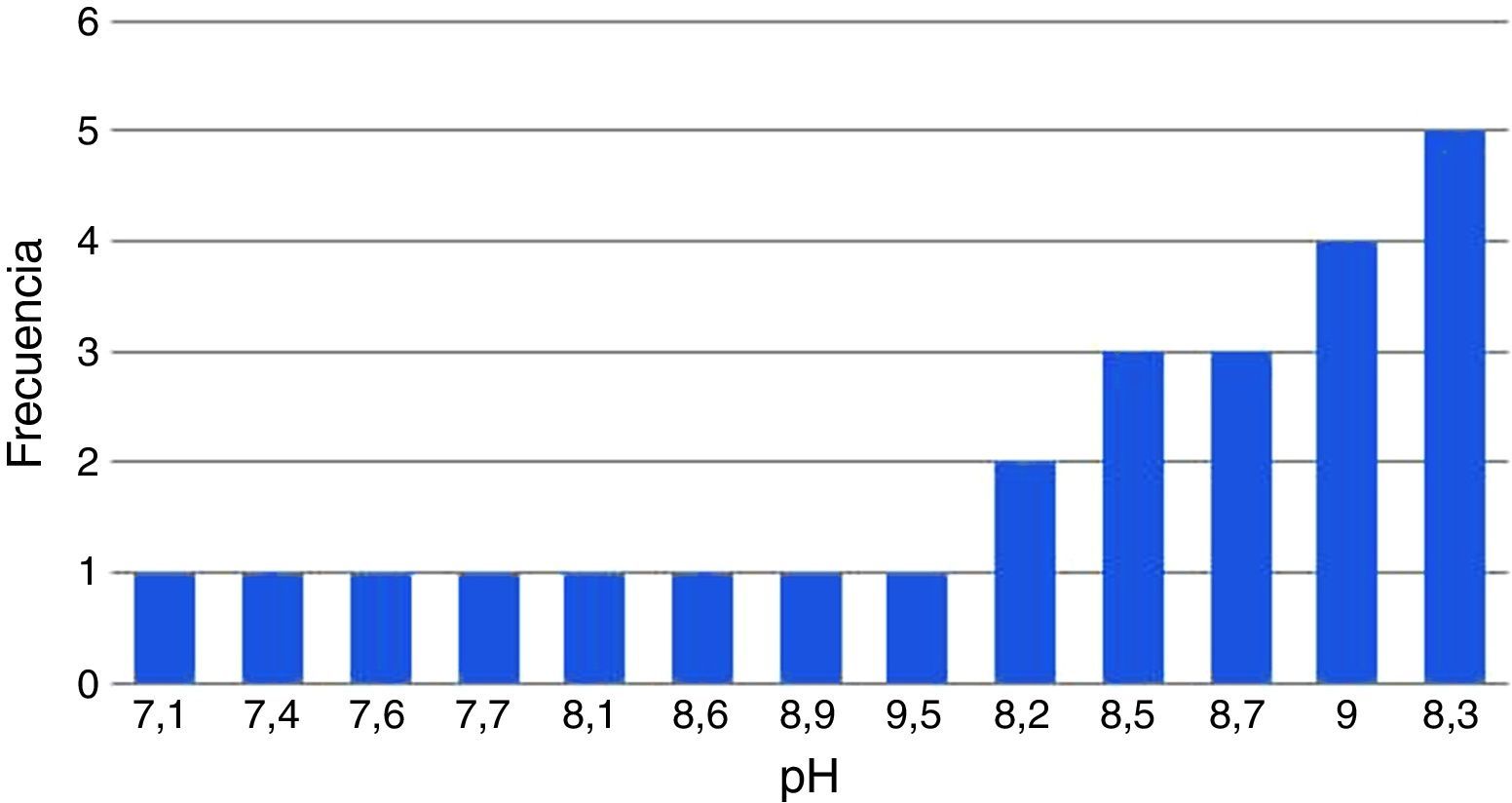
Líquido preeyaculatorioAl ser examinadas en el microscopio, el 100% de las muestras examinadas no tenía ningún espermatozoide en el líquido preeyaculatorio. El 100% de las muestras del líquido preeyaculatorio presentó valores de pH superiores a 7,2; el pH promedio fue de 8,2±0,5. En la figura 1 se muestra su distribución.
En el 12% de los individuos se encontraron algunas células redondas, y en un 16% se observaron, bajo microscopio, un escaso número de bacterias.
DiscusiónEs frecuente, especialmente entre los jóvenes, realizar durante la relación sexual el contacto del pene sobre los genitales externos de la mujer para evitar la penetración y la eyaculación en la vagina como método anticonceptivo. Los varones que practican el coitus interruptus como método de planificación familiar secretan el líquido preeyaculatorio, el cual entra en contacto con las paredes de la vagina; este método anticonceptivo sería 100% seguro si el varón tuviese un control total y absoluto sobre la eyaculación del semen. El riesgo de embarazo de estas prácticas sexuales estaría relacionado directamente con la presencia de espermatozoides en el líquido preeyaculatorio.
Aunque las publicaciones en revistas científicas son pocas y contradictorias, hay un inmenso interés por el tema a nivel mundial; cuando se hace la búsqueda por Google con la palabra «pre cum» aparecen alrededor de 43 millones de citas en noviembre de 2014 y de 128.000 si se utiliza la palabra «líquido preeyaculatorio»; solo hay 27 citas cuando se hace la búsqueda en PubMed.
En 1966, Masters y Johnson en su libro Respuesta sexual humana refieren la presencia de espermatozoides móviles en el líquido preeyaculatorio, aunque no sustentaron esta aseveración con algún estudio5. En 2003, Zukerman, en un estudio de 12 voluntarios, reportó que en el líquido preeyaculatorio no hay presencia de espermatozoides6. En 2011, Killick et al.7, en un estudio de 27 individuos, encontraron 17 que no tenían espermatozoides y 10 con espermatozoides con alguna movilidad, lo cual contradice el hallazgo reportado por Zukerman.
Nuestros resultados coinciden con los reportados por otros investigadores6,8,9 que no hallaron espermatozoides en el líquido preeyaculatorio.
El volumen del líquido preeyaculatorio fue calculado en 0,1ml o menos, lo cual es semejantes a lo encontrado por Killick et al.7, pero no a lo publicado por Chudnovsky y Niederberger3, quienes indican que la cantidad de líquido preeyaculatorio puede ir de pocas gotas hasta 5ml.
El pH de todas las muestras es superior a 7,2, que ha sido reportado por otros investigadores10 apoyando la hipótesis de que estas secreciones tienen una función de alcalinizar la uretra, condición necesaria para la supervivencia de los espermatozoides. Los valores de pH del líquido preeyaculatorio son semejantes al del semen.
La presencia de algunas bacterias en el 16% de las muestras se podría atribuir a una contaminación al momento de tomar la muestra o por ser un signo de una infección subclínica, que tendría importancia para investigarla en otros estudios que establezcan si es normal o no su presencia en este líquido y qué efectos tendría.
Se concluye que el líquido preeyaculatorio secretado por las glándulas de Cowper y Littre durante la estimulación sexual no contiene espermatozoides, siempre que haya al menos 2 días de abstinencia eyaculatoria previa y, por lo tanto, no puede ser responsable de los embarazos ocurridos en la práctica del coito interrumpido ni en la práctica del contacto sexual del pene sobre los genitales externos femeninos.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que los procedimientos seguidos se conformaron a las normas éticas del comité de experimentación humana responsable y de acuerdo con la Asociación Médica Mundial y la Declaración de Helsinki.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.