INTRODUCCIÓN
La determinación del sexo y la diferenciación sexual constituyen procesos secuenciales que resultan de la combinación de varios eventos. Primeramente, el sexo genético, que se establece desde el momento de la fecundación por la penetración del óvulo por un espermatozoide portador de un cromosoma sexual X o Y. El sexo gonadal (formación de ovarios o testícu-los) está determinado, a su vez, por el sexo genético o cromosómico. La presencia de un cromosoma Y induce la diferenciación sexual masculina; sin embargo, en su ausencia las estructuras embrionarias, primitivamente indiferenciadas, tienden a una expresión femenina. El sexo fenotípico, es decir, el desarrollo del tracto genital interno y externo resulta de la diferenciación gonadal durante la primera mitad de la vida fetal, y por último, el sexo social, que se adquiere en la vida posnatal por conductas sociológicas, en estrecha relación con la influencia hormonal prenatal1.
Bases moleculares de la diferenciación sexual
El camino hacia la diferenciación testicular es mejor conocido que el que se establece para la diferenciación de la gónada femenina. SRY, un gen localizado en el cromosoma Y, inicia la compleja cascada genética hacia la diferenciación testicular2. En esta cascada, 2 genes juegan un papel crucial en la diferenciación masculina, SOX9 y FGF9, que contribuyen a la formación del cordón testicular3-5. Sin embargo, sólo una minoría de pacientes 46, XY con ambigüedad sexual se pueden explicar por mutaciones en genes conocidos, como el SRY, SOX9, WTI y SF16,7, lo que sugiere la existencia de otros genes que influyen en la determinación del testículo (Lim1, Lhx9, Emx2) y otros que todavía no se han descubierto8. Lo cierto es que aún en nuestros días la diferenciación testicular constituye un complejo puzle con piezas no identificadas9.
En ausencia del factor determinante del testículo, la gónada aún indiferenciada se convertirá invariablemente en ovario. Los conductos de Wolf comienzan a involucionar hacia la novena semana y, en ausencia de la hormona antimülleriana, los conductos de Müller inician su diferenciación hacia la formación de trompas, útero y tercio superior de la vagina. No obstante, en las mujeres los mecanismos moleculares involucrados en la diferenciación ovárica temprana se conocen pobremente, a pesar de la variabilidad de modelos de ratones con inactivación de genes y los múltiples estudios genéticos realizados en pacientes con fallo ovárico10,11. Este último puede ser el resultado de varios mecanismos genéticos: anomalías en el cromosoma X, genes autosómicos recesivos que determinan diferentes tipos de disgenesias gonadales XX. El número y la localización precisa del locus en el X aún se mantienen en estricto proceso de investigación, pero está claro que estos genes son responsables del mantenimiento ovárico12.
Condiciones resultantes de influencias genéticas u hormonales
Alteraciones durante el proceso normal del desarrollo fetal pueden causar trastornos en la diferenciación sexual (TDS) en el feto resultante. Estos trastornos pueden ocurrir cuando factores endógenos o exógenos crean un ambiente fetal donde los valores hormonales no siguen el patrón determinado genéticamente. Cuando los valores de hormonas prenatales se alteran, la progresión fenotípica también se altera. La inherente polarización del cerebro hacia un sexo determinado puede ser discordante con la construcción genética del feto o incluso con su presentación anatómica exterior. Otros cambios pueden provocar alteraciones psicológicas en el desarrollo ulterior, y afectar la identidad de género, los roles de género y la conducta sexual, pero se ha comprobado que en muchos casos tienen su origen en la vida prenatal. Los TDS son el resultado de anomalías en procesos complejos que se originan en la información genética en los cromosomas X e Y, así como en los autosomas13-15.
Clasificación de los trastornos de la diferenciación sexual
Clasificar los TDS no es una labor sencilla, es por ello que se han propuesto numerosas opciones.
Una de ellas los divide en:
Trastornos de la diferenciación gonadal: síndrome de Turner y sus variantes, síndrome de Klinefelter y sus variantes, las disgenesias gonadales (k-puras) y el hermafroditismo verdadero (HV).
Seudohermafroditismos masculinos (PHM).
Seudohermafroditas femeninos (PHF).
Formas no clasificadas de TDS.
De ellos, pueden cursar con ambigüedad de genitales externos, los individuos con disgenesias gonadales puras incompletas XY, las disgenesias gonadales mixtas, los HV, y los PHF o PHM.
Por otro lado, las alteraciones de la diferenciación sexual también se pueden dividir en 3 grupos: trastornos del sexo cromosómico, trastornos del sexo gonadal y trastornos del sexo fenotípico.
Un HV se define como una persona que posee tejido ovárico y testicular, y sus genitales externos generalmente ambiguos. Un PHM es aquel cuyas gónadas son exclusivamente testículos, pero cuyos conductos o genitales externos (o ambos) presentan masculinización incompleta y su fórmula cromosómica es XY. Un PHF es una persona cuyo tejido gonadal es exclusivamente ovárico, pero cuyo desarrollo genital muestra apariencia masculina o ambigua y cuya dotación cromosómica es XX. Después de tener claros algunos elementos de la diferenciación sexual y su clasificación, nos orientamos al propósito del presente trabajo, que versará en describir algunas características clinicoepidemiológicas de los pacientes con TDS atendiendo a la experiencia asistencial en el Instituto Nacional de Endocrinología (INEN) de la Ciudad de la Habana (Cuba).
Para ello nos trazamos como objetivos, en primer lugar, caracterizar los pacientes afectados con TDS en el servicio de Endocrinología Pediátrica del INEN en los últimos 20 años. Específicamente caracterizar los sujetos según algunas variables demográficas, identificar la presencia en los antecedentes familiares de TDS, algunas características de la historia obstétrica materna, los antecedentes prenatales, determinar la edad del paciente al diagnóstico, principal motivo de consulta y clasificación del trastorno, así como precisar el tipo de conducta prescrita atendiendo a la etiología.
Material y método
Se realizó un estudio retrospectivo y descriptivo con el objetivo de caracterizar a los pacientes portadores de TDS en el servicio de Endocrinología Pediátrica del INEN en el período comprendido entre 1983 al 2003, y el universo quedó constituido por los 76 pacientes portadores de TDS atendidos en el departamento. Los datos fueron obtenidos a través de la revisión de las historias clínicas.
Para ello se analizaron las variables epidemiológicas: edad al momento del diagnóstico, en este caso se distribuyeron según grupos por franja etaria de la forma que sigue:
Recién nacido: hasta 1 mes de vida.
Lactante: > 1 mes y < 1 año.
Transicional: ≥ 1 año y < 3 años.
Preescolar: ≥ 3 años y < 5 años.
Escolar: 5 años y < 10 años.
Adolescencia temprana: 10-14 años.
Adolescencia tardía: ≥ 14 años.
Se recogió el sexo social de cada uno de los pacientes, el color de la piel y la procedencia social. Se investigaron los antecedentes patológicos familiares, fundamentalmente la presencia de hiperplasia adrenal congénita o ambigüedad sexual en algún miembro de la familia, la historia de abortos espontáneos, muertes fetales o neonatales y antecedentes prenatales, como la administración de andrógenos o progestágenos durante la gestación (vía oral o inyectables), la aparición de signos de virilización en la madre e ingestión de bebidas alcohólicas. Se tuvieron en cuenta los motivos de consulta: ambigüedad de genitales, escrotos vacíos, baja talla e hipogenitalismo, entre otros. Se describieron las características clínicas de los pacientes en el momento del diagnóstico: presencia de rasgos dismórficos, ambigüedad de genitales, presencia de tumores abdominales o de localización inguinal, la presencia de caracteres sexuales secundarios, las malformaciones y enfermedades asociadas. En relación con exámenes complementarios se recogieron: cromatina sexual y 17 hidroxiprogesterona.
Los estudios radiológicos fueron: ecografía pélvica, ultrasonografía renal y ecocardiografía. Por último se realizó el cariotipo. Los pacientes se clasificaron, dependiendo de estos hallazgos, en HV, PHF o PHM y en portadores de disgenesias gonadales. Se tuvo en cuenta la conducta seguida en relación con la administración de tratamiento hormonal sustitutivo, tratamiento quirúrgico, ya sea plastia de genitales externos o implantación de prótesis testiculares, y los casos en que fue necesaria la reasignación de sexo.
Se utilizó el test de x2 para la prueba de hipótesis en la búsqueda de relación entre las variables y el coeficiente de correlación de Pearson para establecer correlación entre variables a un nivel de significación del 0,05. Los resultados se presentaron en tablas de contingencia en números absolutos y porcentajes. El sistema computacional utilizado fue el SPSS 10.0 de Windows.
RESULTADOS
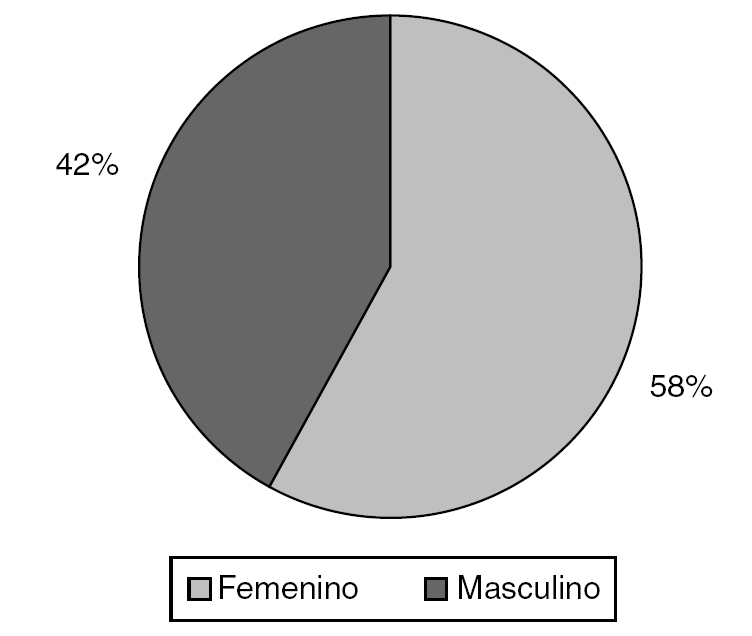
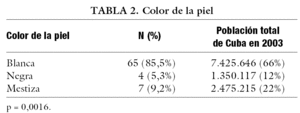
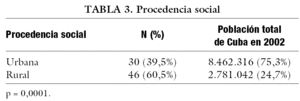
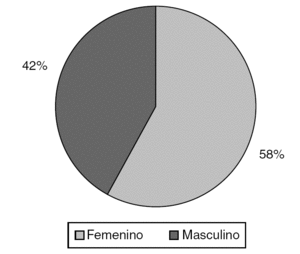
Del total de pacientes, el 23,7% fue diagnosticado durante la adolescencia temprana, seguido en orden de frecuencia con el diagnóstico durante la etapa de recién nacido con un 22,4% (tabla 1). De ellos, el 85,5% con color de piel blanca (tabla 2), mostrando diferencias estadísticamente significativas (p = 0,0016), al igual que la procedencia rural (tabla 3) que se evidenció en el 60,5% de la muestra (p = 0,0001). El sexo social masculino predominó en el 58% de los pacientes (fig. 1).
Figura 1. Sexo social.
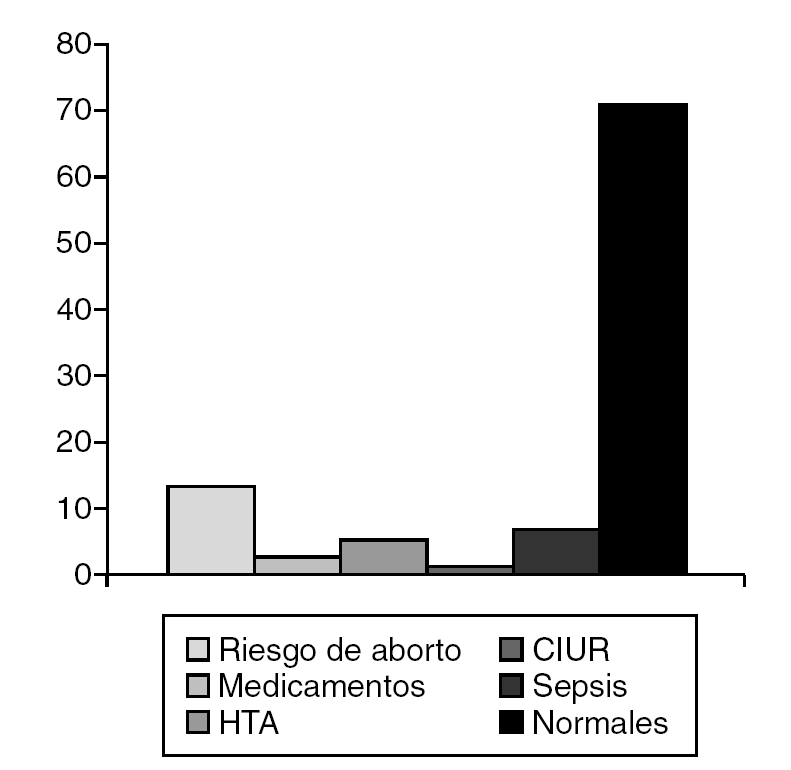
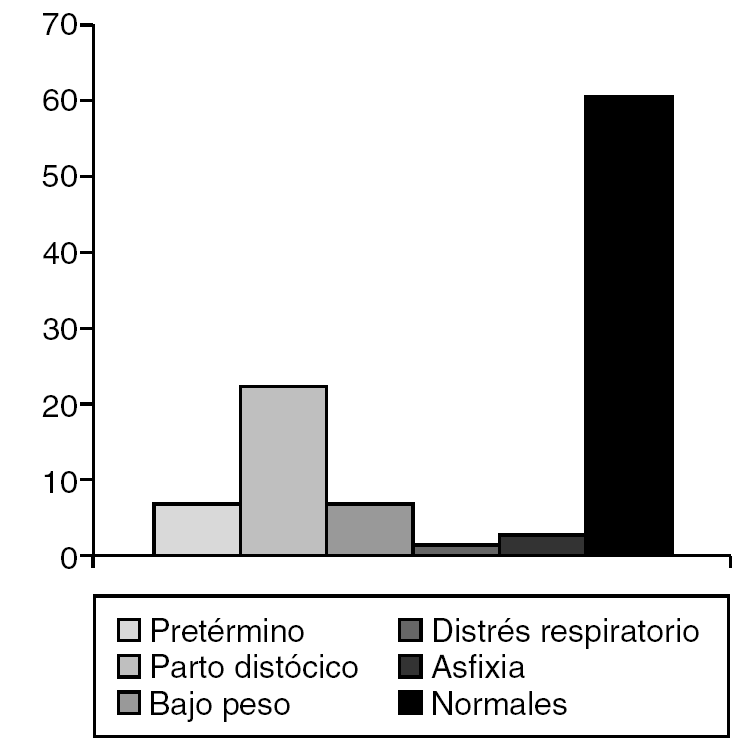
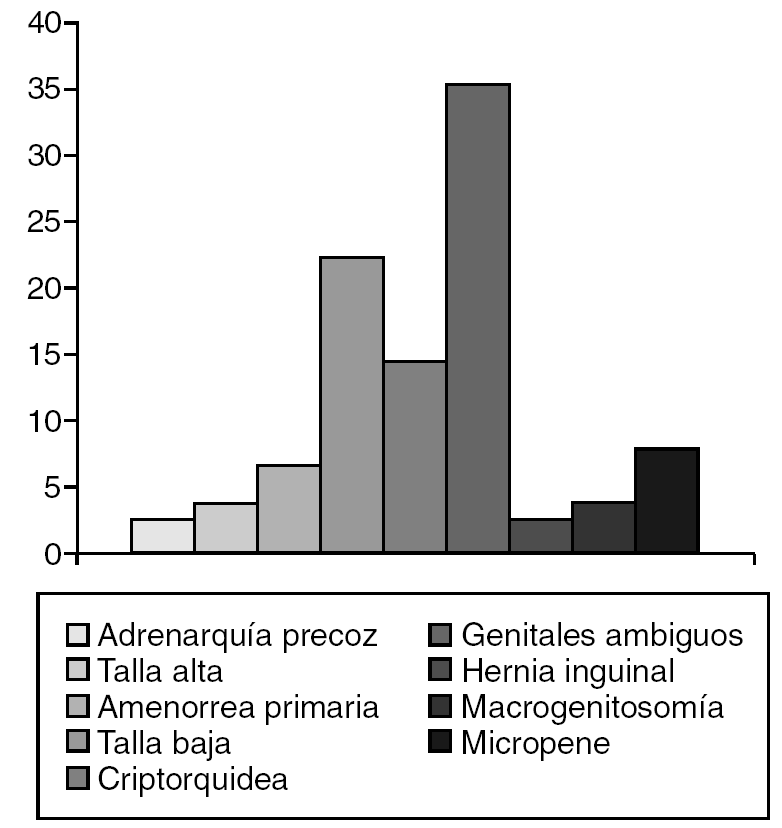
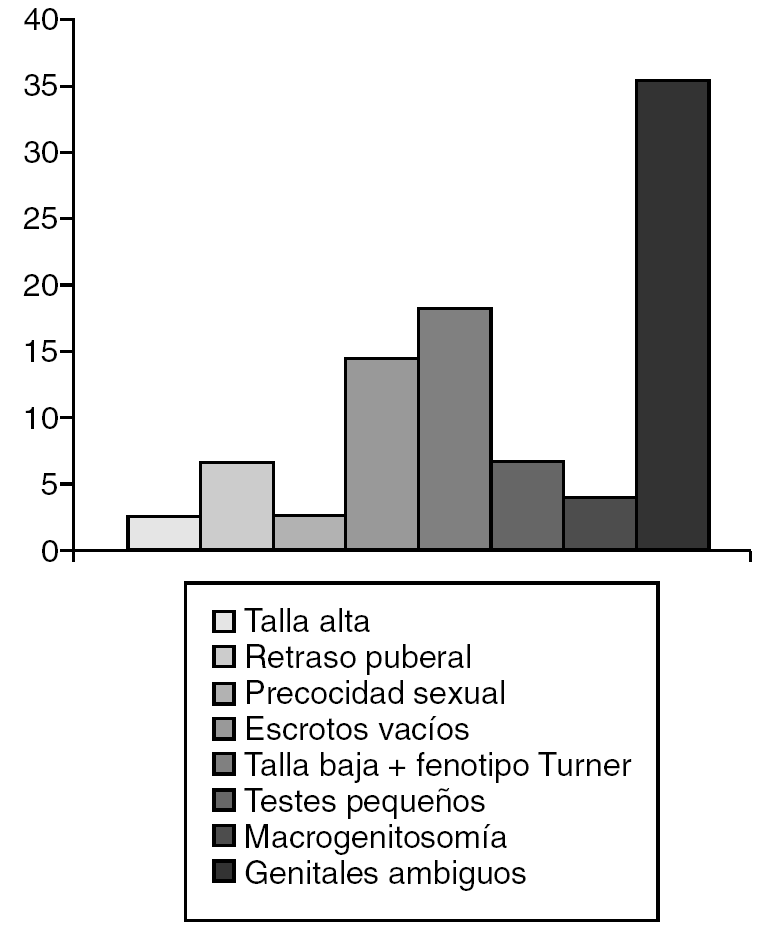
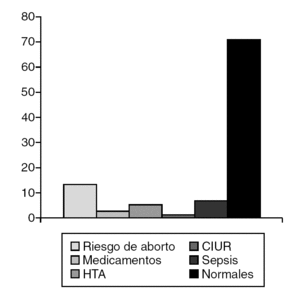
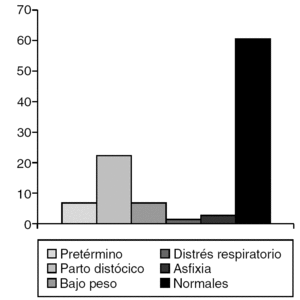
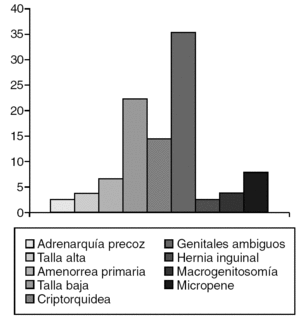
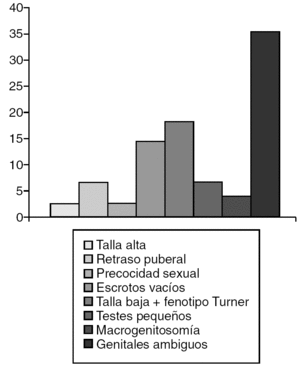
La amenaza de aborto (13,2%) (fig. 2) y el parto distócico (22,4%) (fig. 3) fueron los antecedentes prenatales más frecuentes hallados, pero sin significación estadística. Mientras que el motivo que determinó la valoración de la mayoría de los pacientes (fig. 4) fue la ambigüedad de los genitales en el 35,5%, seguido por la baja talla en el 22,4%. Clínicamente, la ambigüedad de los genitales (35,5%), la baja talla asociada al fenotipo turneriano (18,4%) y los escrotos vacíos (14,5%) fueron los hallazgos más frecuentes (fig. 5).
Figura 2. Antecedentes prenatales.
Figura 3. Antecedentes perinatales.
Figura 4. Motivo de consulta.
Figura 5. Características clínicas.
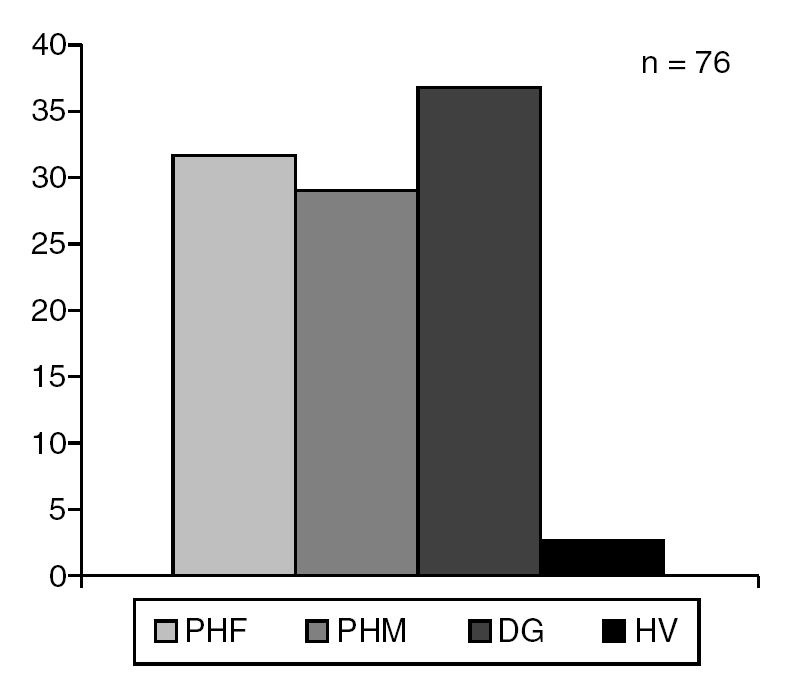
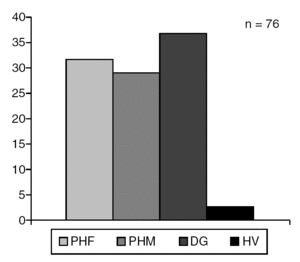
Los pacientes fueron diagnosticados según la presencia de disgenesia gonadal (36,8%), PHF (31,7%), PHM (28,9%) y HV (2,6%) (fig. 6).
Figura 6. Trastornos de la diferenciación sexual.
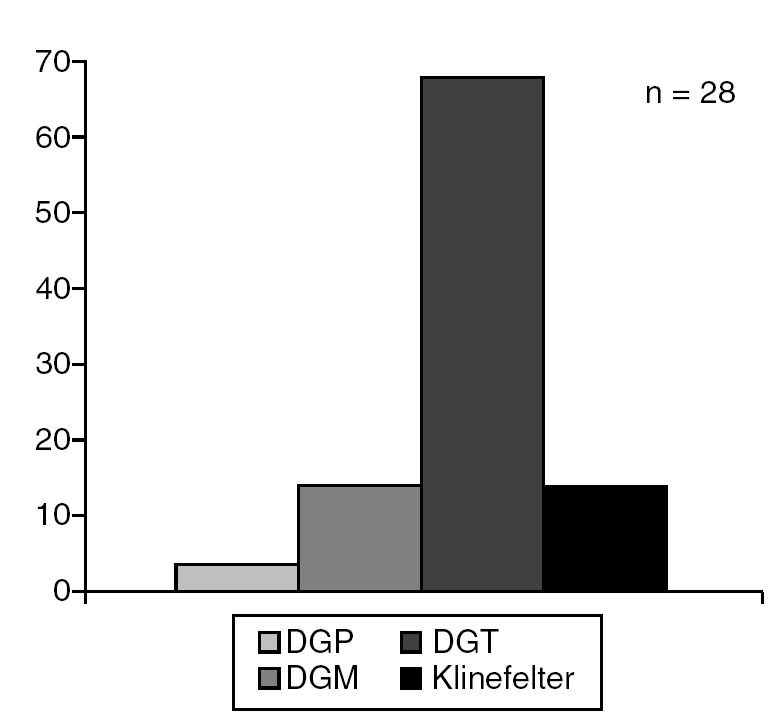
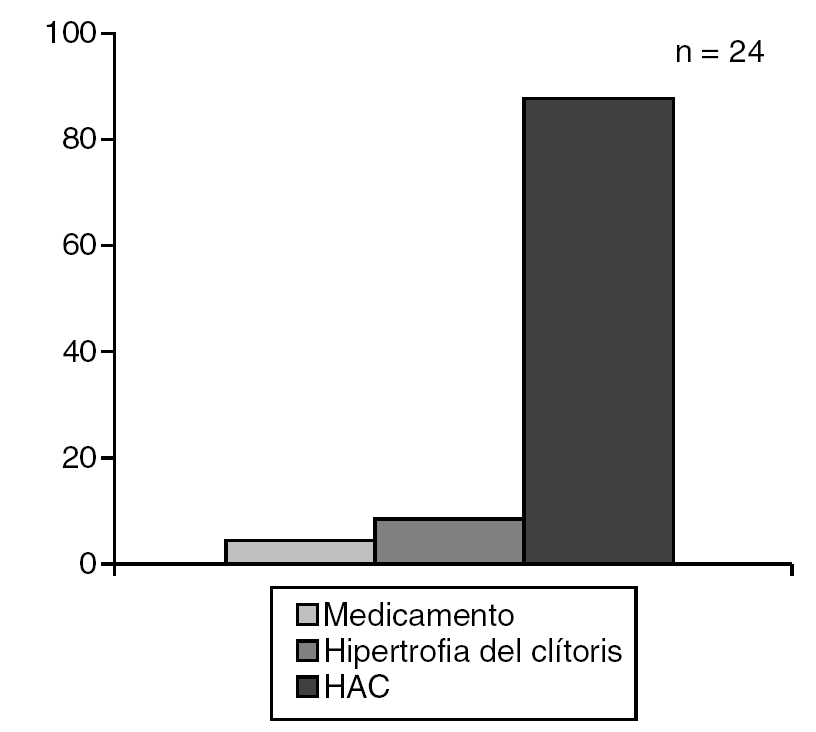
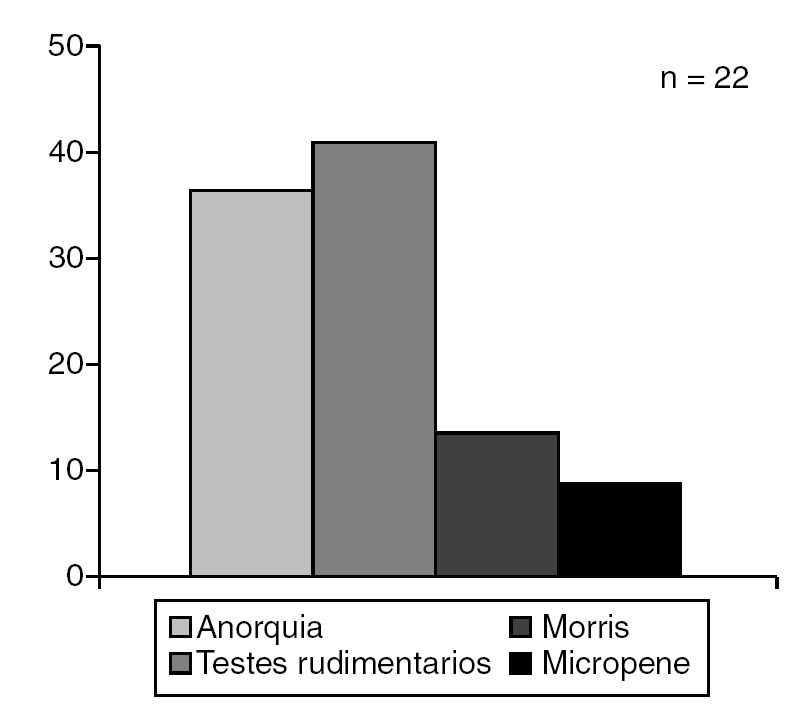
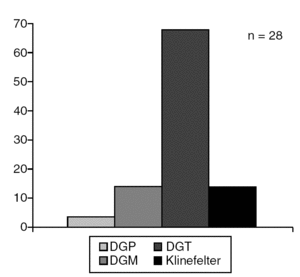
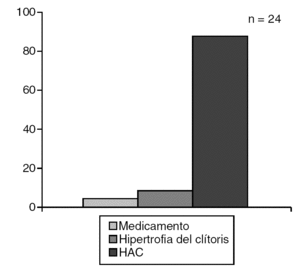
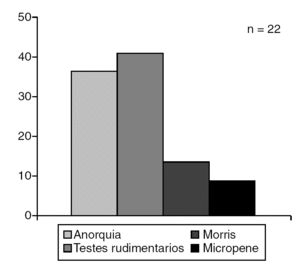
El síndrome de Turner fue el trastorno más frecuente (68,1%) dentro de las disgenesias gonadales (fig. 7), la hiperplasia adrenal congénita se diagnosticó en el 87,5% de los PHF (fig. 8) y la anorquia (36,4%) constituyó el diagnóstico más frecuente en los pacientes con PHM (fig. 9).
Figura 7. Disgenesias gonadales.
Figura 8. Seudohermafrodismo femenino.
Figura 9. Seudohermafroidismo masculino.
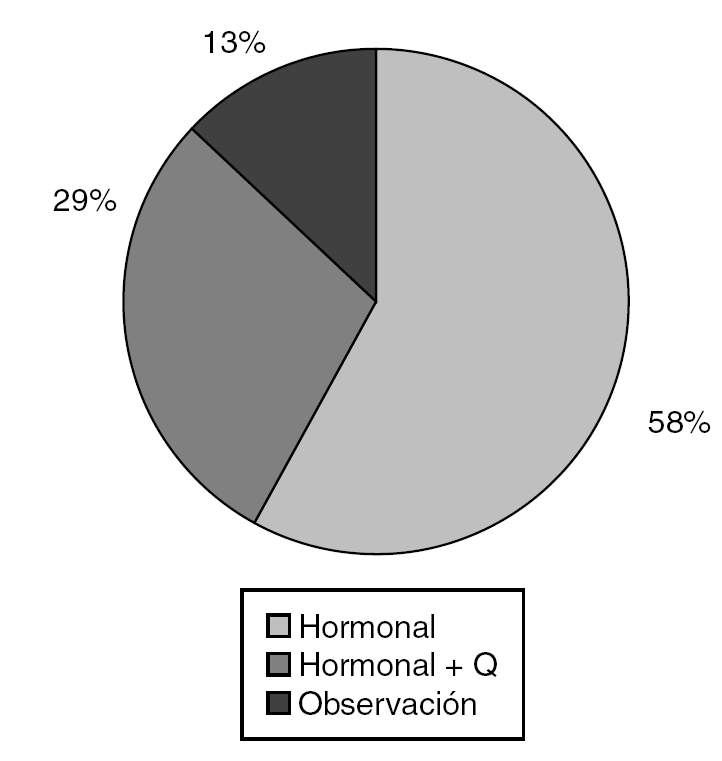
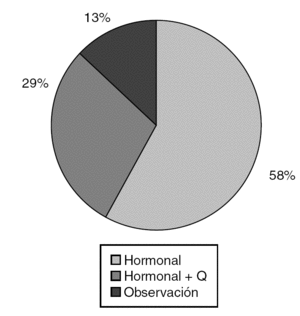
El tratamiento hormonal sustitutivo como única forma terapéutica fue el más utilizado (57,9%), mientras que fue preciso asociarlo a la cirugía en el 29% de los pacientes (fig. 10).
Figura 10. Tratamiento.
DISCUSIÓN
Un verdadero reto para pediatras y endocrinólogos se impone ante un recién nacido con sexo incierto. El riesgo para la vida del neonato, la ansiedad familiar y la tensión social que se ejerce sobre los desconsolados padres identifica a los TDS como una urgencia médica. El rol del médico es contribuir a aliviar esa angustia y no acentuarla o crear de nuevas por actitudes o expresiones inconvenientes que, ya sea él/los investigador/es vinculado/s al paciente haya/n tenido sobre este trastorno o su evolución. Esto sugiere que todo el personal relacionado con la investigación debe, ante todo, ser prudente, ético en lo qué se dice y en cómo lo dice16.
La presencia de genitales ambiguos, o la discordancia entre genitales externos y sexo genético o sexo gonadal, exige la necesidad de intentar hacer un diagnóstico etiológico, lo cual permite tomar decisiones sobre asignación de sexo, terapéutica, sustitución hormonal y/o cirugía reconstructiva (Daaboul J, Frader J. Ethics and management of the patient with intersex: a middle way).
No hay acuerdo respecto a la frecuencia que representa la intersexualidad en la sociedad; sin embargo, algunos datos estimados apuntan que 1 de cada 100 a 200 individuos son intersexuados, 1 de cada 1.000 a 2.000 nace con genitales ambiguos17. En España se describe de 0,87/10.000 nacidos vivos, en Cuba, desde 1985 hasta el 2000, se describe una frecuencia de 0,5/10.000 nacidos vivos, y en el primer semestre del año 2002 ascendió a 0,65/10.000 nacidos vivos. Teniendo en cuenta que la natalidad en nuestro país en la última década ha descendido de 17,6 a 12,4/1.000 habitantes (año 2001), podemos inferir que anualmente nacen en Cuba 75 niños con una diferenciación incompleta de sus genitales.
En nuestra serie se evidenció una mayor frecuencia de pacientes afectados con TDS con color de piel "blanca" procedentes de áreas rurales. Quizás la alta frecuencia de matrimonios consanguíneos, que son típicos en estas zonas, ofrezca la respuesta a este fenómeno, como ocurre con otras enfermedades de orden genético. En cuanto al color de la piel, consideramos que se debe tener presente que el mestizaje en nuestra población no nos permite ser categóricos al plantear la presencia de diferencias estadísticamente significativas con relación a esta variable.
Según lo reportado por otros autores18 y en correspondencia con nuestros resultados, los TDS se diagnostican generalmente al nacimiento, por la presencia evidente de ambigüedad de genitales externos o durante la infancia o adolescencia temprana, por signos de pubertad precoz o, por el contrario, retrasada.
El síndrome de Turner, enfermedad frecuente entre las niñas con baja talla, constituyó el trastorno de la diferenciación gonadal más frecuente entre nuestros pacientes, mientras que la hiperplasia adrenal congénita lo fue entre los que presentaban PHF, hallazgos similares a lo reportado por otros autores19,20.
La anorquia fue la causa más común de PHM, similar a lo reportado por Nimkarn et al19, y el HV se diagnosticó en un número reducido de nuestros pacientes, entidad infrecuente, que también puede incluir genitales ambiguos21.
La mayoría de nuestros pacientes solamente requirieron de sustitución hormonal, hecho que se relaciona con la causa más frecuente de TDS en nuestra serie (disgenesia turneriana); no obstante, fue necesaria la cirugía en los que presentaban ambigüedad de los genitales externos. Se han propuesto diferentes técnicas quirúrgicas para la corrección de los genitales ambiguos. Sin embargo, todas estas técnicas muestran múltiples variantes y deben aplicarse de acuerdo a la experiencia quirúrgica del cirujano e individualizar el tratamiento a cada paciente, ya que en ocasiones se requerirán varios tiempos quirúrgicos22.
El conocimiento de la cronología y regulación de la diferenciación sexual ha tenido impresionantes avances con el desarrollo de la biología molecular. La identificación de algunos genes involucrados en este complejo proceso ha constituido uno de los principales logros. La transferencia de southern para estudio de ADN y posibles deleciones, la transferencia puntual para la detección de mutaciones conocidas, el estudio de fragmentos polimórficos asociados a la mutación, la electroforesis en gel con gradiente desnaturalizante, el estudio de fragmentos amplificados por PCR (reacción en cadena de la polimerasa) para la búsqueda de mutaciones puntuales y técnicas de secuenciación para la búsqueda de dichas mutaciones, son algunas de las técnicas empleadas para hacer diagnóstico molecular. Sin embargo, a pesar de no contar en nuestras instituciones con todos los métodos necesarios para realizar este tipo de diagnóstico, la presencia y detección de posibles anomalías en el gen SRY ya forma parte de nuestro arsenal diagnóstico14, y estudios epidemiológicos han evidenciado que, aunque los estudios moleculares puedan ofrecer una muy superior precisión diagnostica, la forma en que se logra abordar el problema también ofrece resultados confiables y correlativos a los hallazgos moleculares.
Por tanto, el estudio y el manejo de los estados intersexuales debe ser interdisciplinario, un equipo de endocrinólogos, genetista, cirujano experimentado en estas enfermedades, patólogos y psicólogo o psiquiatra infantil, deben desarrollar estrategias que mejoren la calidad de vida de nuestros pacientes. Hay que tener en cuenta la importante carga emocional que traen consigo, los tabúes sociales adyacentes y subyacentes y la complejidad de factores que determinan cómo la intersexualidad es vivenciada23,24. Aunque nuestro trabajo no tuvo como objetivo abordar con plenitud los trastornos psicológicos presentados, se pueden mencionar someramente:
Sentimientos negativos asociados con el estigma.
Presiones sociales (ambivalencia, confusión, rechazo).
Distrés opresivo, abrumador, asociado con el secreto.
Estado de crisis crónica asociado a situaciones devastadoras prolongadas.
Desarrollo del rol social de persona enferma asociado a medicalización.
Dificultades con la autoimagen (sentimientos de inferioridad e inseguridad relacionados con la apariencia genital)23.
El enfrentamiento con afecciones, en especial los TDS, cuyo efecto no se reduce únicamente a lo biológico sino que repercute notablemente en la psicología de los pacientes diagnosticados, exige de los médicos y científicos una consagración consciente en las investigaciones y un cumplimiento estricto de las normas éticas. Todo lo eficiente que seamos en la aplicación del conocimiento acumulado en ambas direcciones nos conducirá al éxito en el tratamiento de nuestros pacientes. Ambos aspectos redundarán en el éxito de la ciencia y en el mejoramiento de la calidad de vida de nuestra población24.
CONCLUSIONES
Como aspectos relevantes desde el punto de vista epidemiológico hay que señalar que el color de piel blanca y la procedencia rural se relacionó en nuestra serie con los TDS. La amenaza de aborto constituyó el antecedente más frecuente encontrado en los pacientes diagnosticados con TDS, y la característica clínica y trastorno más frecuente fueron la ambigüedad genital y la disgenesia gonadal turneriana, respectivamente. La mayoría de los pacientes requirieron solamente de terapia hormonal sustitutiva.
Tener en cuenta estos elementos, unido a los antecedentes patológicos personales y familiares de alteraciones relacionadas con la diferenciación sexual, asegurará una evaluación temprana y diagnóstico, en lo posible, precoz de este tipo de trastorno, lo cual hará posible el manejo oportuno e integral de nuestros pacientes.
Correspondência: T. Mayvel Espinosa Reyes.
C/ 19 .638 e / B y C. Vedado. Plaza de la Revolución.
Ciudad de la Habana. Cuba.
Correo electrónico: tania.espinosa@infomed.sld.cu