Introducción
Staphylococcus aureus es una bacteria grampositiva y coagulasa-positiva, potencialmente patógena en humanos. Debido a su gran versatilidad, es capaz de causar un amplio abanico de enfermedades; las manifestaciones clínicas más frecuentes son las infecciones de piel1,2. Deberíamos enfatizar que la colonización asintomática de la mucosa y la piel por S. aureus es normal -alrededor del 20% de la población son portadores crónicos y un 60% lo es de forma intermitente3-. El interés por las infecciones causadas por S. aureus se ha incrementado significativamente en la última década como consecuencia de infecciones de la comunidad asociadas con cepas de S. aureus resistente a la meticilina (CA-MRSA), que se han convertido en bastante comunes en todo el mundo.
Caso clínico
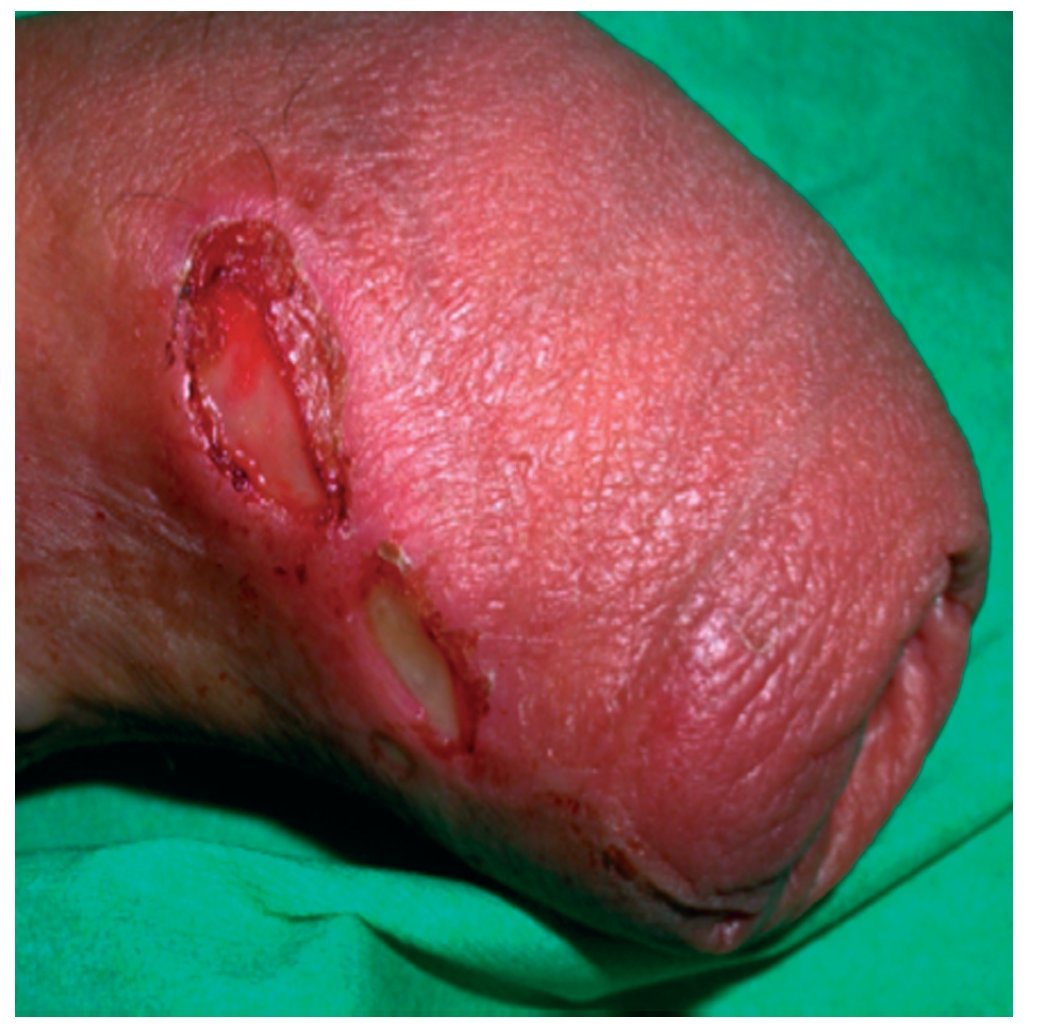
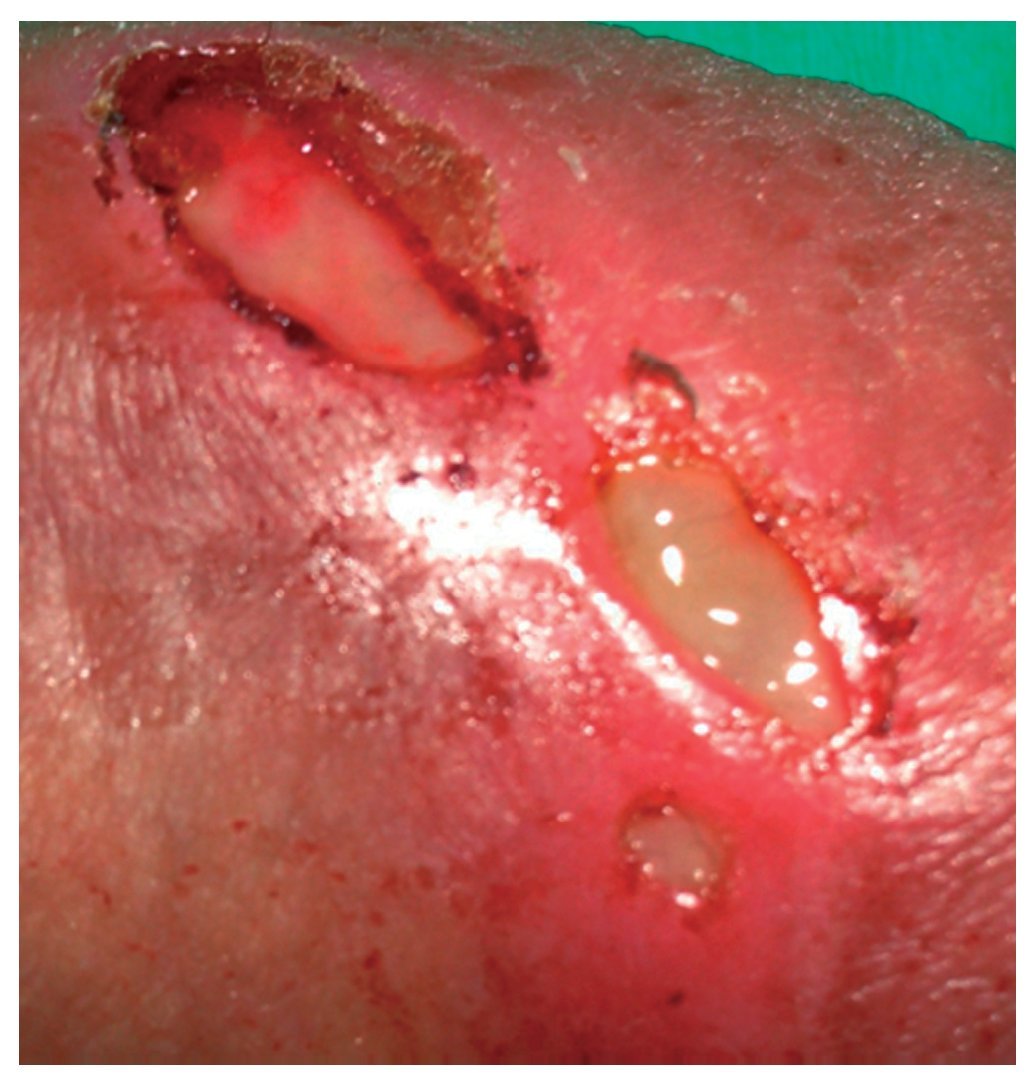
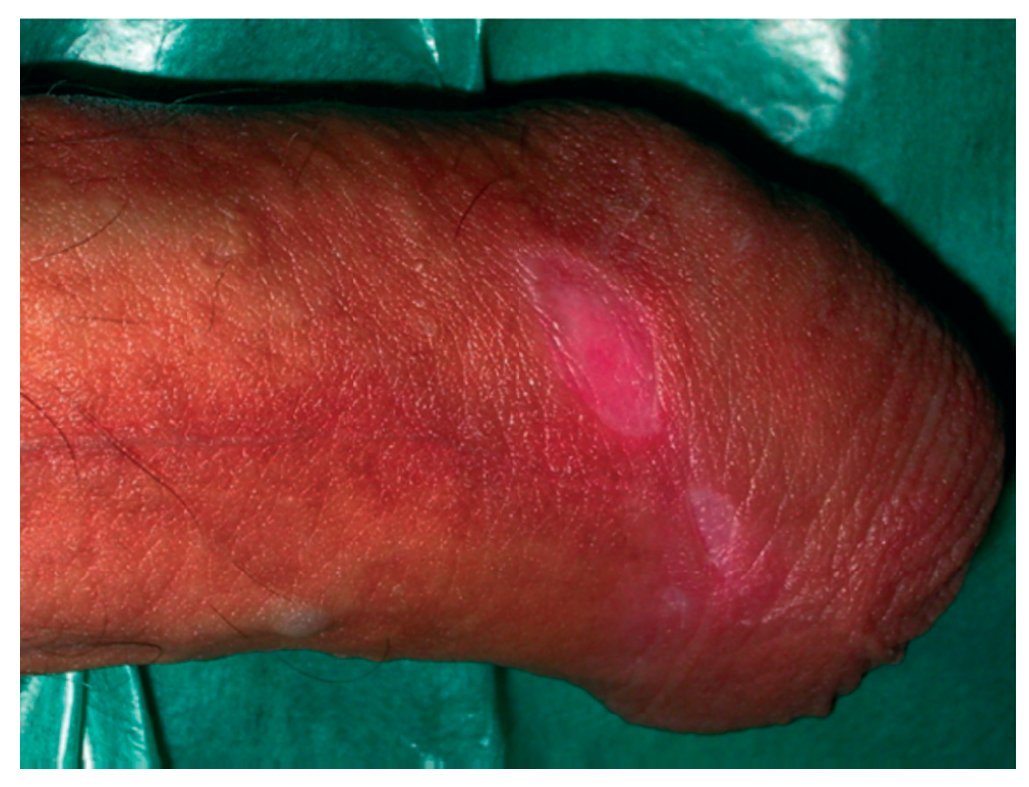
Paciente de 33 años que consultó en el Servicio de Urgencias de la Fundació Puigvert con 3 lesiones ulcerosas en el pene, muy dolorosas, supurantes y no induradas, las cuales habían aparecido 6 días antes. No presentaba fiebre ni ningún otro síntoma. Durante la anamnesis el paciente declaró que no había ingresado en ningún hospital ni había viajado al extranjero recientemente y que se había vacunado contra las hepatitis A y B. La última serología del VIH virus de la inmunodeficiencia humana (2008) fue negativa. El paciente consumía ocasionalmente tabaco, alcohol y marihuana. Indicó no tener pareja estable y haber tenido cinco relaciones sexuales, todas con mujeres, en los últimos 3 meses. En todas ellas usó preservativo, excepto para el sexo oral, con la excepción de una sola relación 2 semanas antes de la aparición de los síntomas. La exploración física mostró constantes vitales dentro la normalidad, 3 lesiones peneanas ulcerosas, de forma oval, bien circunscritas, no induradas, con edema de piel, mucosa y prepucio que dificultaba la retracción, además de adenopatías inguinales bilaterales dolorosas (predominantemente en el lado derecho). No se detectaron otras anormalidades en el resto de la exploración genital. Inicialmente, se solicitaron los siguientes exámenes: cultivo para herpes y PCR para clamidias. Se presentaron algunas dudas sobre el diagnóstico y se indicó doxiciclina 100 mg cada 12 horas + amoxicilina/ácido clavulánico 500/125 mg cada 8 horas, e ibuprofeno 600 mg cada 8 horas. Se le dio el alta derivado a la unidad de infección por transmisión sexual (ITS) de la Fundació Puigvert para control a los 3 días (figs. 1 y 2). En este, el paciente no mostró ninguna mejoría, excepto un ligero alivio del dolor inguinal. Se discontinuó el tratamiento con antibióticos y se solicitaron los siguientes análisis para completar el diagnóstico: examen de campo oscuro, serología para sífilis y VIH. Se citó al paciente 48 horas más tarde con el propósito de realizar otro control clínico y revisar los resultados de los análisis. El cultivo de herpes y la PCR para clamidias fueron negativos; el cultivo de la úlcera informó de MRSA. El examen de campo oscuro, la serología de sífilis y de VIH fueron todos negativos. Estos resultados señalaron que las úlceras genitales debían ser producidas por MRSA; de acuerdo con el antibiograma, se indicó al paciente cotrimoxazol (sulfa-metoxazol 800 mg + trimetoprima 160 mg) 1 cada 12 horas por 14 días + mupirocina tópica cada 8 horas durante 5 días y limpieza con un gel de clorhexidina. En la revisión después de 1 semana, se observó una mejoría notoria, y 2 semanas después las úlceras habían desaparecido completamente (fig. 3).
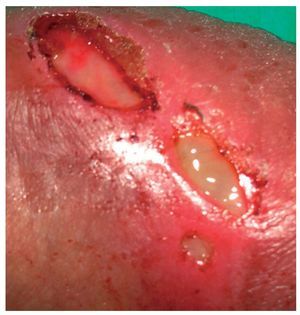
Figura 1 Lesiones ulcerosas en piel del prepucio; están bien definidas, de forma oval, no induradas, con edema de la piel del prepucio y la mucosa.
Figura 2 Detalle de las lesiones ulcerosas en la piel del prepucio.
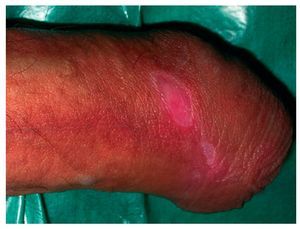
Figura 3 Lesiones 2 semanas después del comienzo del tratamiento. Mejoría significativa y remisión completa.
No se pudo localizar a las parejas sexuales del paciente debido a que todos sus contactos sexuales fueron con parejas anónimas.
Discusión
Desde mediados de los noventa, CA-MRSA ha sido causa importante de las infecciones adquiridas de piel y tejidos blandos. A pesar del alto porcentaje de colonización por S. aureus, menos del 2% de la población está colonizada por cepas resistentes a meticilina4. En España, la prevalencia de este patógeno puede inferirse del trabajo llevado a cabo por el Grupo Español para el Estudio de Estafilococos, el cual muestra cómo ha ido incrementándose durante décadas recientes, con tendencia hacia la estabilización durante los últimos 5 años5. Recientemente, la epidemiología de las infecciones por MRSA parecen haber sufrido cambios en sus características clínicas y microbiológicas; en concreto, la fuente del reservorio ha pasado a localizarse fuera del ámbito hospitalario, lo cual conlleva un riesgo de diseminación.
Las cepas de CA-MRSA son conocidas por su capacidad de afectar a toda la población, pero su incidencia es mayor en ciertos grupos como atletas, militares, presos, hombres homosexuales, consumidores de sustancias intravenosas, portadores del VIH, indigentes, nativos americanos y habitantes de las islas del Pacífico6-10. Nuestro paciente no pertenecía a ninguno de estos grupos de riesgo, y su único antecedente era una relación heterosexual sin protección. Esta manera de transmisión no se había documentado hasta el informe de Cook et al11 sobre 3 casos en los que había un patógeno potencial de transmisión por relaciones heterosexuales. En esta ocasión, no se realizaron estudios sobre concordancia de úlceras entre las parejas sexuales, pero la investigación de los antecedentes mostró que las relaciones sexuales eran la única vía posible de transmisión. En el presente caso, tampoco fue posible realizar pruebas de confirmación en las parejas del paciente. Como cualquier otro agente de la flora cutánea, S. aureus puede transmitirse por intercambio de fluidos o por contacto íntimo, y no se pueden descartar las relaciones sexuales como una vía de transmisión en sí misma.
Conclusiones
Si esta transmisión es posible, la infección de CA-MRSA debería considerarse una ITS; sin embargo, se necesitan estudios adicionales que permitan confirmar esta teoría, y para evaluar si la incidencia y la prevalencia de la infección están condicionadas de manera significativa por ciertas prácticas o comportamientos sexuales.
Conflicto de intereses
Los autores declaran no tener ningún conflicto de intereses.
* Autor para correspondencia
Correo electrónico:palmaceppi@gmail.com (C. Palma Ceppi).
Recibido el 23 de mayo de 2011;
aceptado el 30 de junio de 2011