El infarto renal agudo constituye un diagnóstico infrecuente. Ello puede deberse a que sus síntomas son similares a los de los cálculos renales o la pielonefritis aguda. Por esa razón, el síntoma cardinal de dolor de flanco debe ser investigado en forma muy acabada. Esta serie clínica revisa seis casos de infarto renal agudo vistos en esta institución durante el año 2007.
Acute renal infarction represents an uncommon diagnosis. Its symptoms may overlap with other disorders such as renal stones or pyelonephritis. Therefore a thoroughly study of the patient with flank pain is mandatory. This clinical series assess the main diagnostic and etiologic features of patients diagnosed as acute kidney infarction.
La circulación arterial del riñón nace de una arteria renal generalmente única a cada lado, de las cuales en el hilio renal se desprenden 3 ó 4 arterias segmentarias, arterias interlobares, arterias arqueadas o arciformes (arquate), interlobulares y arteriolas glomerulares aferentes y eferentes. La vasculatura renal tiene la característica de ser terminal, es decir cada arteriola irriga sectores distintos del riñón, por lo que la obstrucción completa en algún segmento del árbol arterial no puede ser reemplazada por colaterales y se traduce en isquemia de una parte del riñón y en el cuadro clínico de un infarto renal.
El infarto renal agudo constituye una entidad posiblemente subdiagnosticada, en la cual el síntoma que motiva la consulta del paciente es dolor renal. El dolor de flanco y el cólico renal son síntomas que a menudo reflejan episodios de pielonefritis aguda o litiasis de la vía urinaria. Ello es confirmado por la presencia de fiebre y leucocituria en el caso de pielonefritis aguda y por la comprobación de cálculos en ecotomografía o scanner abdominal sin contraste (pielo TAC). Sin embargo, ocasionalmente no se observa infección ni cálculos y otros diagnósticos como el infarto renal agudo deben tomarse en consideración (1).
En esta serie clínica, se revisaron retrospectivamente las características clínicas y de laboratorio de seis pacientes en los cuales se demostró la presencia de infartos renales.
MétodoAnalizamos las características clínicas y de laboratorio de 6 pacientes atendidos en Clínica Las Condes el año 2007, en quienes al estudiar la etiología de un dolor abdominal se diagnostica infarto renal en la tomografía axial computada con contraste. Todos los pacientes tuvieron estudios de ecotomografía doppler, ecocardiografía doppler, TAC con contraste, exámenes de coagulación y trombofilia, exámenes de función renal, exámenes de orina.
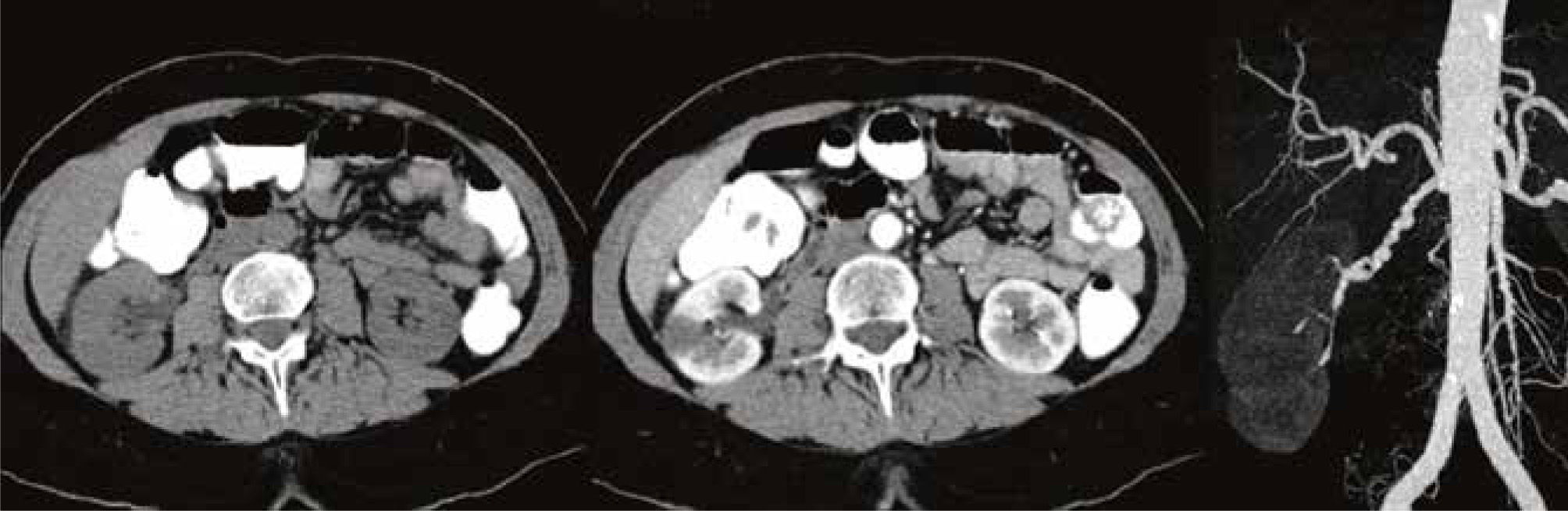
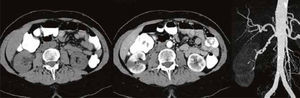
ResultadosLas características clínicas de los pacientes se presentan en la Tabla 1. Todos los enfermos se presentaron con intenso dolor abdominal en uno de los flancos o en epigastrio. El dolor solo puede calmarse con opiáceos, es permanente y no guarda relación con posiciones o movimiento. En todos los pacientes el diagnóstico pudo establecerse con scanner contrastado. Los exámenes sin contraste como la ecotomografía y el pielo TAC permitieron descartar otras patologías, pero no permitieron establecer el diagnóstico. El hemograma y la función renal medida por la creatinina se encontró en todos los casos en rango normal. El examen de orina fue normal en 4 casos y mostró hematuria en los pacientes 3 y 4.
Características principales de los pacientes
| Nr. | Edad y género | Presentación clínica | Laboratorio | Factores de riesgo | Hallazgos radiológicos |
|---|---|---|---|---|---|
| 1 | 38 M | Dolor flanco izq | Estudio inmunológico y de coagulación negativo. Creatinina 1.04mg/dl, hematuria negativo | HTA, tabaco, dislipidemia | Estenosis rama segmentaria del riñón izquierdo. Irregularidades de la pared arterial compatibles con placas de ateroma. |
| 2 | 44 M | Dolor epigástrico que se inicia 5 días después de una operación de várices. | Elevación de Beta 2 glicoproteina I (valor observado 94.7U, normal < 10U). Mutaciones de los genes codificantes de plasminogen activator inhibitor-1 (4G/4G polymorphism) y methyl-tetra-hydro-folatereductase. Creatinina 1.13mg/dl, hematuria negativo. | Fumador, hipertensión arterial leve, Dislipidemia, antecedente de infarto renal izquierdo en relación a apendectomía, dos años antes del evento actual. | Infartos múltiples en ambos riñones, de aspecto fresco y antiguo, sin alteraciones de la pared arterial. |
| 3 | 53 F | Una semana después de cirugía plástica inicia intenso dolor en flanco derecho y región lumbar. | Mutaciones de los genes codificantes de plasminogen activator inhibitor-1 (4G/4G polymorphism) y methyl-tetra-hydro-folatereductase. Creatinina 0.75, hematuria positivo. | Tabaquismo, ingesta de diethylpropion (anorexígeno). Hipertensión leve en tratamiento con losartan. Un año antes había tenido un episodio similar y sus síntomas habían sido interpretados como una pielonefritis focal. | Arterias renales presentan paredes de contorno arosariado consistente con displasia fibromuscular de la media. |
| 4 | 42 F | Tres días después de un accidente deportivo e ingesta de AINE Inicia dolor epigástrico que luego se extiende hacia ambos flancos. | Mutación homocigota del factor codificante de de plasminogen activator inhibitor-1 (4G/4G). Elevación de factor VIII (208%). Creatinina 0.75mg/dl, hematuria positivo. | No tiene factores de riesgo tradicionales | Áreas de hipoperfusión cuneiforme en ambos riñones. No se observan anomalías de la pared de las arterias renales. |
| 5 | 54 F | Dolor en hemiabdomen y región lumbar izquierda, seguido a los 6 días por dolor en epigastrio y flanco derecho. Hematoma intrahepático. | Estudios de trombofilia, vasculitis y estudio genético para Ehler-Dahnlos tipo IV fueron negativos. Creatinina 0.85mg/dl, Hematuria negativo. | Hipertensión, tabaquismo, dislipidemia. | Infarto extenso RI y menor en RD. Disección con flaps en arterias renales y hepática. Hemangioma intrahepático. |
| 6 | 44 M | Celicoxib 600mg por lumbago, a las 24hrs inicia dolor flanco derecho. | Estudio de vasculitis y trombofilia negativo. Creatinina 0.96mg/dl, Hematuria negativo. | HTA, sobrepeso, tabaco, AINE | Infarto renal derecho. No se observan alteraciones de la pared vascular renal. |
En relación a la etiología los pacientes 2 y 4 tuvieron alteraciones de la coagulación compatibles con trombofilia. Los pacientes 3 y 5 tenían alteraciones radiológicas características de la displasia fibromuscular. El paciente 1 tuvo un probable accidente de placa. En el paciente 6 no se pudo establecer un diagnóstico etiológico claro, aunque existían factores de riesgo significativos (AINE, tabaquismo, hipertensión arterial, sobrepeso).
DiscusiónUn primer aspecto se refiere a la presentación clínica.Todos los pacientes fueron vistos en el servicio de urgencia y tuvieron los diagnósticos provisorios de cólico renal o dolor de flanco o lumbar en estudio. Sólo después de descartar cálculos renales en presencia de dolor persistente se realizaron los exámenes que permitieron establecer el diagnóstico correcto.
En un dolor de flanco, la ausencia de cálculos renales puede ser interpretada en el sentido que el presunto cálculo habría migrado hacia la vejiga, con lo que el estudio se da por terminado. Esta conducta errónea impide establecer un diagnóstico que evidentemente tiene consecuencias terapéuticas. De lo mencionado se desprende la importancia de realizar un examen contrastado (scanner abdominal o angio TAC) para establecer el diagnóstico correcto.
El infarto renal agudo posiblemente sea una entidad subdiagnosticada. El diagnóstico de infarto renal es infrecuente, lo que podría relacionarse con falta de signos y síntomas específicos de esta enfermedad. En especial, en los pacientes descritos se observó hematuria sólo en los pacientes 3 y 4, de manera que su presencia no es bastante sensible. Determinaciones seriadas de factores de coagulación como el dímero-D posiblemente entreguen resultados más concluyentes. Por ahora, las imágenes contrastadas de riñón con scanner o resonancia magnética constituyen la prueba diagnóstica más consistente. En este grupo de pacientes se utilizó el scanner con inyección de contraste endovenoso, lo que en todos los casos fue suficiente para establecer el diagnóstico.
En los pacientes 1, 3, 4 y 5, se realizaron también imágenes con inyección selectiva de arterias renales en forma de angiografía convencional. Ello resultó útil en el paciente 3 – portador de displasia fibromuscular de la media – pues permitió dilatar con balón algún segmento muy estenosado de la arteria renal. En el paciente 5 la angiografía directa permitió diagnosticar en forma precisa las complejas malformaciones arteriales existentes.
Todos estos casos fueron diagnosticados al persistir el dolor de flanco en presencia de ecotomografía y pielo-TAC normales. Por lo tanto, una primera reflexión que surge de esta experiencia es que en pacientes que consultan por dolor intenso y persistente en un flanco y cuando no se encuentra una litiasis es erróneo pretender explicar dicho dolor por esta patología. Esta opinión es compartida por investigadores que proponen incluir un scanner contrastado de abdomen (2) en el estudio de esta sintomatología.
Un segundo aspecto se refiere al estudio etiológico.Los casos presentados de infarto renal corresponden a una variedad de etiologías. Se cuentan dos casos de trombosis compatible con trombofilia (pacientes 2 y 4), dos casos de displasia fibromuscular (pacientes 3 y 5), una idiopática (paciente 6) y un posible accidente de placa (paciente 1). La identificación de las etiologías mencionadas no siempre fue categórica y cabe discutir la relevancia de diversos factores en la génesis del infarto. En especial destaca que existen factores de riesgo muy relevantes en cinco de los seis pacientes.Tabaquismo (pacientes 1, 2, 3, 5, 6), hipertensión arterial (pacientes 1, 2, 3, 5, 6), dislipemia (pacientes 1 y 5). Otros factores que podrían tener un rol patogénico son la ingesta de AINE (paciente 6), la ingesta de anorexígenos (paciente 3) y el antecedente de traumatismo u operaciones algunos días antes del evento isquémico renal (pacientes 2 y 3). El caso del paciente 3 presenta la particularidad de tener una angiodisplasia “en rosario” de las arterias renales y tener al mismo tiempo alteraciones en los genes que codifican el inhibidor del activador del plasminógeno-1(PAI-1) y la metil-tetra-hidrofolato-reductasa (MTHFR).
La literatura menciona numerosos casos de infarto renal. Los diagnósticos etiológicos reportados son embolias de origen cardíaco (3, 4, 5, 6) alteraciones de la coagulación como factor von Willebrand y factor VIII (7), síndrome antifosfolípidos (8), abuso de cocaína (9), displasia fibromuscular (10). Se ha observado también en poliarteritis nodosa (11, 12, 13) lupus eritematoso (14), enfermedad de Behcet (15), síndrome de Schönlein-Henoch (16) y post traumáticos (17). Estas numerosas etiologías no cubren todos los casos y una cantidad importante son idiopáticos (18).
Esta experiencia contribuye al agregar el rol etiopatogénico de elevación de Beta 2 glicoproteina I y mutaciones de los genes codificantes de PAI-1 y MTHFR.
El paciente 5 se presentó inicialmente con infartos renales y en la evolución posterior tuvo la ruptura de un aneurisma de la arteria hepática con hemorragia grave. Esta combinación de eventos ya ha sido descrita en la literatura (19) sin que constituya hasta ahora un síndrome establecido.
El caso del paciente 6 pone de relevancia la importancia de la ingesta de antiinflamatorios no esteroidales (AINE) como factor de riesgo. Los AINE -especialmente aquellos con mayor selectividad COX-2 – aumentan el riesgo de infarto miocárdico, accidente vascular y fallecimiento por enfermedad vascular (20), de manera que no debe extrañar que este sea también el caso para los infartos renales.
En cinco de los seis pacientes existía tabaquismo al momento del infarto. Ello coincide con la literatura en que existen reportes sobre la importancia del tabaquismo como factor de riesgo en infartos renales (21, 22).
Por lo tanto, una segunda reflexión que surge del análisis de estos pacientes es que diversos factores de riesgo tradicionales -especialmente el tabaquismo- y no tradicionales -operaciones o trauma- podrían estar actuando en forma sinérgica para producir el evento clínico final del infarto renal.
ConclusiónLa serie clínica presentada ejemplifica las dificultades diagnósticas del infarto renal agudo, enfatizando la necesidad de exámenes radiológicos contrastados para llegar al diagnóstico.
Por otro lado, los casos presentados sugieren que diversos factores de riesgo tradicionales -especialmente el tabaquismo- y no tradicionales -operaciones o trauma- podrían estar actuando en forma sinérgica para producir el evento clínico final del infarto renal.
El autor declara no tener conflictos de interés, en relación a este artículo.