El aumento de mamas o mamoplastía de aumento es uno de los procedimientos de cirugía plástica más comunes que se realizan hoy en día tanto por indicaciós estética, como también para cirugía reparadora. Mediante este procedimiento, aquellas mujeres que no están satisfechas con el tamaño de sus mamas o que han experimentado cambios en su aspecto, pueden lograr que éstos se vean de mejor forma. El implante se coloca dentro de un bolsillo que se forma en el tejido mamario. Esto puede contribuir a aumentar o equilibrar el tamaño de la mama, recuperar su volumen o la forma que tenía este luego de una pérdida parcial o total. Los resultados dependerán de la habilidad del cirujano y de la toma de decisiones que se hacen en conjunto con la paciente para optimizar el resultado inicial y en el tiempo.
Mammoplasty in one ot the most frequent surgical procedures that has aesthetic and reconstructive indication. The aim, is to permit that women who are not satisfy with the there breast appearance, could make it look better. The implant is introduced into a breast tissue pocket. This help to the augmentation or equilibrium ot the breast size. It is not an easy procedure and the optimization of the final result will depend in the surgeons ability and the decisions made between the patient and his doctor.
El objetivo del presente trabajo es poner a disposición de la comunidad médica una puesta al día en el tema de la de la Cirugía del Aumento Mamario a través del implante mamario.
Se trata de una cirugía muy solicitada y que la realizan especialistas como cirujanos plásticos, pero además otras especialidades cercanas a la patología mamaria.
No es sólo una técnica quirúrgica sino además una decisión de qué hacer y qué no hacer, cuál es la vía de colocación, la posición, forma y tamaño del implante. Por lo tanto no es un procedimiento fácil y los resultados dependerán de la habilidad del cirujano y de la correcta toma de decisiones en conjunto con la paciente para optimizar el resultado inicial y en el tiempo.
El aumento de mamas o mamoplastía de aumento es uno de los procedimientos de cirugía plástica más comunes que se realizan hoy en día tanto por indicación estética (mayoritariamente) y también para cirugía reparadora como en la reconstrucción mamaria post cáncer o malformaciones congénitas. Mediante este procedimiento, aquellas mujeres que no están satisfechas con el tamaño de sus mamas o que han experimentado cambios en su aspecto, pueden lograr que éstos se vean de mejor forma. Durante el aumento de mamas, se coloca un implante dentro de un bolsillo que se forma en el tejido mamario. Esto puede contribuir a aumentar o equilibrar el tamaño de la mama, recuperar su volumen o la forma que tenía este luego de una pérdida parcial o total.
HistoriaLas técnicas para el incremento del volumen de la mama comienzan en este siglo xx, y van ligadas a la evolución de los materiales de aumento empleados para la misma y sus complicaciones.
Czerny en 1895 realizó el implante de grasa procedente de diversos lipomas en espalda y miembros en pacientes mastectomizadas.
En 1917 Barlett trasplantó grasa desde el abdomen a mamas mastectomizadas. Bames en 1953 utilizó un injerto dermograso procedente del glúteo implantándolo en la región subglandular por motivos estéticos. El gran problema de estos injertos grasos era su reabsorción en el tiempo.
En 1900 Gersuny propuso la inyección de parafina. Esta técnica de aumento mamario se utilizó hasta los años veinte, desechándose por la gran cantidad de efectos secundarios que presentaba.
En los años 50 se inicio la inyección de silicona sin cobertura en pacientes con hipoplasia mamaria. Esta técnica a los pocos años fue desechada por la aparición de complicaciones al migrar el gel de silicona, provocando extensos granulomas y calcificaciones.
En 1958, McClay y Edgerton publicaron una serie de casos empleando esponjas especiales. Se desecharon debido a la fibrosis que creaban y al alto grado de infección y extrusión de las mismas.
Cronin en 1959 idea una prótesis ovalada con cubierta de silicona sólida y rellena de suero salino. En marzo de 1962 realiza las primeras series quirúrgicas rompiendo dichas prótesis en todas las ocasiones, por lo que al poco tiempo sustituyó el relleno por gel de silicona, presentando los resultados en 1963.
Arion en 1965 presenta una prótesis hinchable que rellenaba con dextrano. En 1971, Jenny sustituye el dextrano por suero salino.
En 1992, en USA, la Food and Drug Administration (FDA) limita el uso de las prótesis de gel de silicona al uso bajo estudios controlados en reconstrucción después de mastectomías, deformidades congénitas o cambio de prótesis de gel rotas, negando la aplicación en mamoplastia de aumento.
En 2006, la FDA anunció la aprobación de los implantes de siliconas fabricados por Allergan, Inc. y Mentor Corp. para su uso en la cirugía de aumento mamario cosmético, acabando con las restricciones impuestas unos 14 años antes para este tipo de implante para uso cosmético en EE.UU. ya que no existe evidencia importante que sugiera que los implantes de silicona aumentan el riesgo de padecer cáncer de mama, trastornos del tejido conectivo o enfermedades autoinmunes.
Tipos de implantesExisten en el mercado mundial dos tipos de implantes aprobados por la FDA, estos son los implantes rellenos de gel de silicona y los rellenos de agua. Los otros materiales de relleno como el aceite de soya purificado y el hidrocoloide todavía están en proceso de investigación. Los dos tipos de implantes aprobados, poseen una cobertura externa de silicona la misma que puede ser de superficie lisa o superficie rugosa, esta última se usa para disminuir la incidencia de la contractura capsular. Además existen los implantes cuya cobertura externa está revestida con espuma de poliuretano lo que contribuiría aun más a disminuir la incidencia de la contractura capsular del implante. Dependiendo de la marca comercial de los implantes mamarios estos vienen en varias presentaciones que los diferencian en tamaño y diseño. Los implante rellenos con suero fisiológico se usan especialmente en EE.UU. ya que todavía tienen algunas restricciones para el uso de los implantes rellenos con silicona. En el resto del mundo se usan principalmente los implantes rellenos con silicona. La nueva tecnología del gel de los implantes de siliconas es cohesiva, lo que significa que la silicona no difunde cuando se rompe y se comporta más como un gel viscoso que como un líquido. Si se produjera una pérdida, este material está diseñado para que sea menos probable que filtre dentro de los tejidos locales y cause inflamación.
El tipo de implante a usar dependerá de consideraciones técnicas, anatómicas, los deseos de la paciente y de la disponibilidad de modelos en el mercado. Esto requerirá pruebas preoperatorias con la paciente, usando probadores especiales de tal manera que el cirujano y la paciente tengan una idea lo más aproximada posible del resultado que se quiere o se puede obtener.
Evaluación preoperatoriaLa paciente se evaluará en forma habitual con anamnesis donde interesan especialmente los aspectos como lactancia, embarazos, antecedentes de cáncer mamario en la familia, tabaquismo, actividad física y antecedentes de patología mamaria. En el examen físico, además de lo general se evalúa la forma del tórax, ubicación, asimetrías, tamaño y forma de las mamas, elasticidad de la piel, ubicación, tamaño y forma del complejo aréola-pezón. Se evalúa el espesor de los tejidos de la mama en sus distintos cuadrantes. Los exámenes preoperatorios incluyen hemograma, uremia, glicemia, estudio de coagulación, orina completa, mamografía y ecografía mamaria. Estos últimos se solicitan para detectar patología mamaria que pudiera cambiar la indicación de la cirugía (ej. Cáncer mamario). Exámenes distintos se solicitan sólo si la paciente lo requiere por sus antecedentes previos.
IndicaciónLos candidatos ideales para someterse a una cirugía de mamas son aquellas mujeres sanas, emocionalmente estables con expectativas adecuadas y que comprenden los resultados que se pueden obtener tras la cirugía. Muchas mujeres desean un aumento tras un embarazo o una lactancia que ha dejado vacías y caídas las mamas. Aunque no existe riesgo de que el aumento altere futuros embarazos, sí debe saber que las mamas pueden cambiar de forma o bajar algo tras un nuevo embarazo. El aumento mamario está indicado también en pacientes con asimetrías mamarias congénitas como el Sindrome de Poland, en reconstrucción mamaria por cáncer mamario para simetrizar la mama contralateral y en mamas tuberosas.
TécnicasEsta es una cirugía que se realiza habitualmente con anestesia general, en un pabellón quirúrgico estándar con la presencia de anestesista y el equipo quirúrgico completo dentro de una clínica u hospital. Según la duración de la cirugía y antecedentes de la paciente, se requerirá el uso de medidas de prevención de Trombosis venosa profunda y Tromboembolismo pulmonar. Normalmente se tienen en pabellón varios tamaños y modelos de implantes según se hayan elegido previamente además de probadores estériles para realizar pruebas intraoperatorias y así determinar cuál es la mejor opción para la paciente en particular.
Las primeras técnicas que se realizaron para la colocación de los implantes se realizaban en un plano subglandular, hasta que en 1968 Dempesey W. y Lathan W. descubren la implantación subpectoral en la mamoplastía de aumento. Así pues el plano de colocación puede ser: plano subglandular y plano subpectoral, según se coloquen por encima del músculo pectoral, o por debajo del plano del músculo. Actualmente, se está usando otro plano de colocación que es el subfascial, donde el implante se coloca sobre el músculo pectoral pero bajo la fascia de este mismo y que reuniría varias de las ventajas de los otros planos. Para decidir el bolsillo donde se colocará el implante, se tomará en cuenta la cobertura que pueden otorgar los tejidos de la mama, el grado de ptosis o caída que tenga la mama, el estilo de vida de la paciente entre otras, de manera que el implante tenga cobertura adecuada, que quede armónico con respecto a la mama y no se contraponga con las actividades de la paciente.
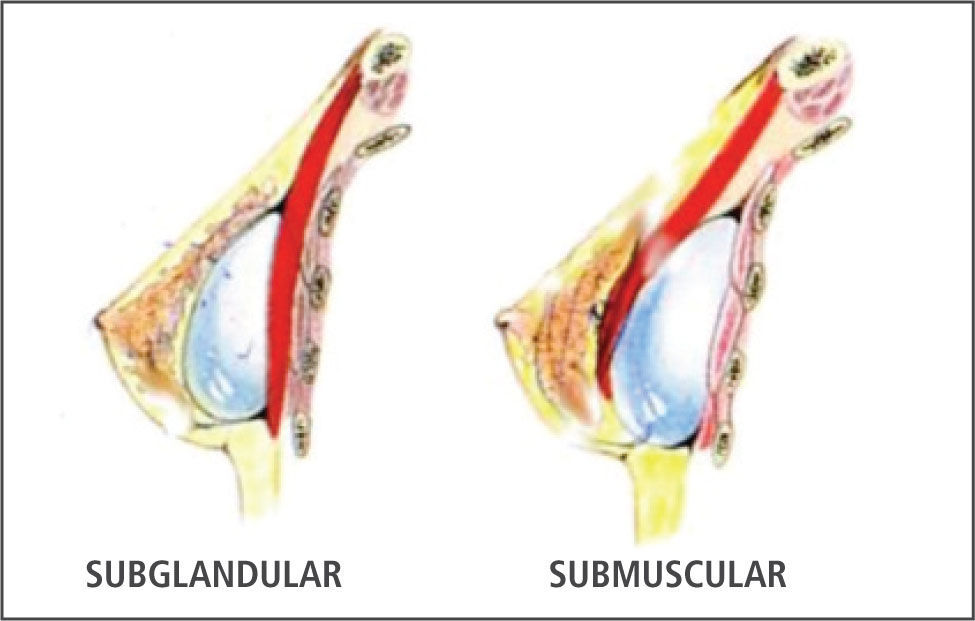
Posición De ImplanteColocación submuscular:Puede reducir la posibilidad de que los implantes se perciban a través de la piel y puede ayudar a reducir la posibilidad de que el tejido cicatricial se endurezca alrededor de los implantes (contractura capsular). También facilitará la obtención de imágenes de la mama durante una mamografía. Las posibles desventajas de esta opción de colocación podrían ser una intervención y recuperación más largas.
Colocación subglandular:Puede disminuir el tiempo de cirugía de aumento y reducir el tiempo de recuperación. Una posible desventaja podría ser que los bordes del implantes se vieran más a través de la piel. La obtención de imágenes durante una mamografía también puede ser más difícil cuando los implantes se colocan bajo las glándulas. Figura 1.
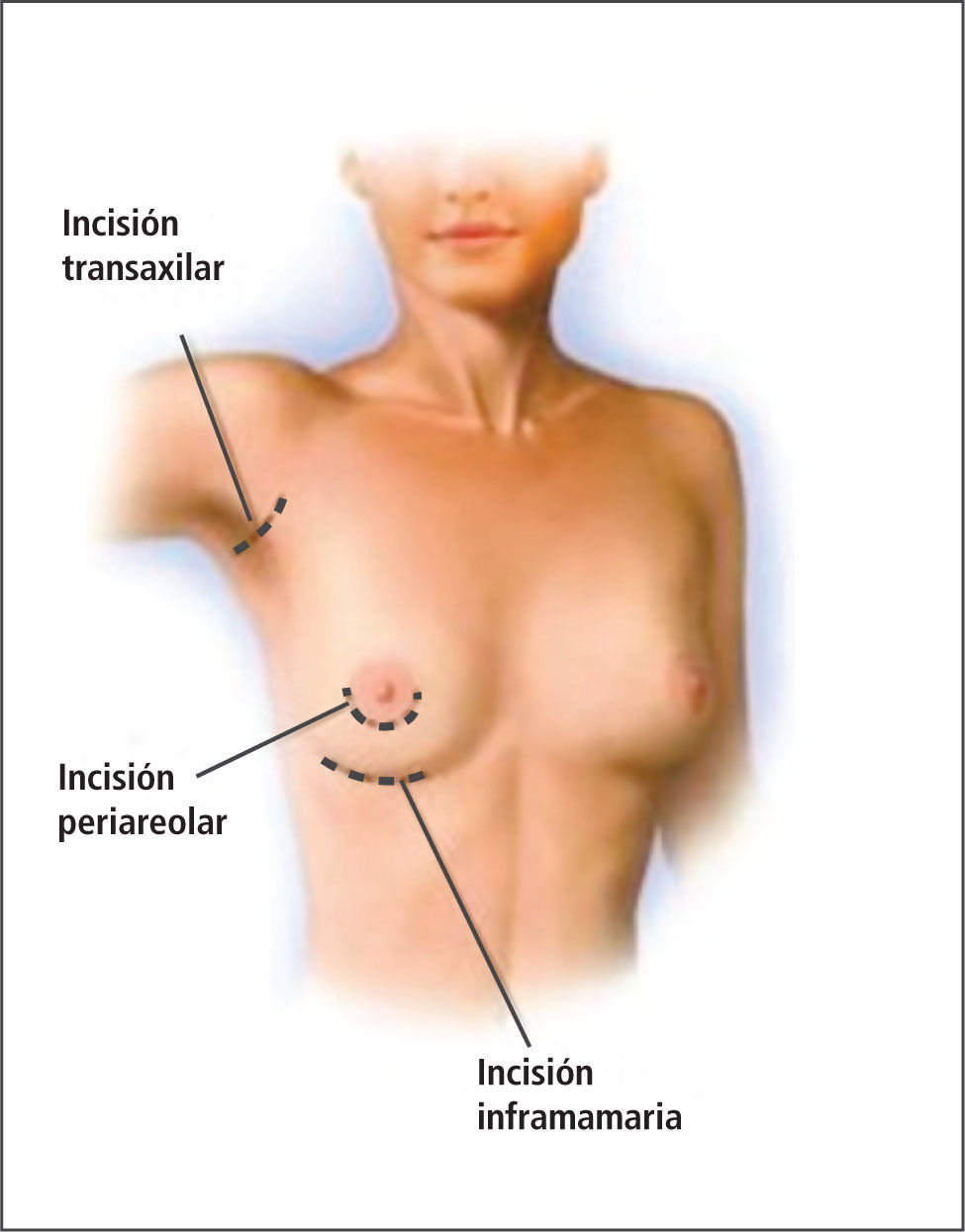
Vías de colocación del implanteExisten varias vías de colocación del implante, donde cada una tiene sus indicaciones, ventajas y desventajas, además de la preferencia técnica del cirujano.
Vía submamaria (en el surco inferior de la mama).Tiene como ventaja el permitir una visión más amplia del plano a disecar y como desventaja que deja una cicatriz visible en decúbito. Ha sido por años la vía más usada.
Vía periareolar (en el perímetro de la aréola).Tiene como ventaja el dejar una mínima cicatriz, como desventaja que está contraindicada en pacientes con areolas muy pequeñas. Sin embargo, puede provocar problemas a la hora de practicar la lactancia y mayores alteraciones de la sensibilidad de aréola y pezón que la vía submamaria. Esta vía de acceso se ha ido transformando en la de preferencia para muchos cirujanos en la actualidad.
Vía axilar (el pliegue axilar).Su ventaja es que deja una cicatriz alejada de la mama y disimulada en la axila, como desventajas hay que decir que es una vía con poca visibilidad y que técnicamente es un poco más laboriosa que las anteriores. Es una buena opción para las mujeres que no desean cicatrices en las mamas.
Vía umbilical (en el perímetro umbilical).Este acceso está reservado sólo para implantes rellenos con solución salina (ya que se introduce plegado por un túnel de 2cm de diámetro) donde además el implante sólo puede ser colocado en plano retroglandular. Figura 2.
Los implantes y la mamografía post-operatoriaLas mujeres con implantes mamarios pueden hacerse mamografías y otras técnicas de diagnóstico por imagen de la misma forma que las mujeres sin implantes. Es posible que desee realizarse una mamografía antes de la operación y otra entre los seis meses y el año posteriores al implante para establecer unos valores de referencia. Con los implantes mamarios, el reconocimiento sistemático mediante mamografía es más complicado y necesitará realizar varias tomas, lo que significa más tiempo y mayor radiación. Sin embargo, la ventaja de la mamografía a la hora de buscar un cáncer compensa el riesgo de los rayos X adicionales. Los implantes mamarios pueden complicar la interpretación de las mamografías ya que oscurecen el tejido mamario subyacente o comprimen demasiado el tejido que se encuentra sobre ellos. Es necesario acudir a centros de diagnóstico acreditados y utilizar técnicas de desplazamiento para visualizar el tejido mamario de forma adecuada en el pecho implantado. Las mujeres con implantes mamarios deben informar a los técnicos que realizarán las mamografías de la presencia de los implantes, de forma que ellos puedan utilizar métodos especiales para minimizar la posibilidad de roturas y para obtener las mejores tomas posibles del tejido mamario. Debido a que la mama se aprieta durante la mamografía, es posible que el implante se rompa durante el procedimiento.
Los implantes y la lactanciaMuchas mujeres con implantes mamarios han amamantado sin problemas a sus hijos. Los estudios actuales indican que las mujeres con implantes mamarios, ya sean de gel o de solución salina, no presentan cantidades mayores de silicona en la leche materna que las mujeres sin implantes. Sin embargo, los implantes mamarios pueden afectar a la capacidad de algunas mujeres de amamantar a sus bebés. La ubicación de la incisión periareolar es lo que más probabilidades tiene de afectar a dicha capacidad. Algunas mujeres padecen mastitis o inflamación de los conductos galactóforos durante la lactancia, lo que también puede provocar una contractura capsular. La toma de antibióticos cuando aparecen los primeros síntomas puede minimizar la probabilidad de que se dé este problema. En la actualidad, no se sabe si es posible que una pequeña cantidad de silicona pase a través de la cápsula de silicona del implante mamario y llegue a la leche materna. En caso de que ocurra esto, no se sabe qué efecto tendría en el lactante. Aunque ahora mismo no hay métodos para detectar la cantidad de silicona en la leche materna, un estudio de medición de silicio (un componente de la silicona) no indicó una mayor cantidad en la leche materna de las mujeres con implantes de gel de silicona respecto a la de las mujeres sin implantes.
La cirugía y la cobertura de los seguros de saludEl aumento mamario con fines estéticos no está incluido dentro de las prestaciones cubiertas por los sistemas de salud, no obstante, la asimetría mamaria importante (malformaciones), la amastia o falta de mamas y la reconstrucción mamaria post cáncer de mama sí lo están.
ComplicacionesLas complicaciones se pueden clasificar en:
Atribuibles al implante:
Contractura capsular
Rotura
Atribuibles al la cirugía:
Hematoma
Seroma
Cicatriz defectuosa
Infección de herida operatoria
Atribuibles al cirujano
Malposición
Volumen inadecuado
Ptosis residual
Asimetría
Desplazamiento
Forma inadecuada
La contractura capsular es la complicación más frecuente y causa de insatisfacción luego de un aumento mamario. La prevalencia de contractura capsular luego de aumento mamario en estudios a gran escala se ha reportado en rangos 4 a 17% (1). Esta complicación consiste en que la cápsula fibrosa que se forma normalmente alrededor del implante se contrae y tensa el implante ocasionando cambios en la forma, posición y consistencia de la mama. Las causas hasta ahora no son claras, pero se ha visto una relación entre hematomas, seromas e infección con la aparición de esta complicación.
Se utiliza la Clasificación de Baker para referirse a grado de consistencia de las mamas con implantes:
Baker I: mama blanda, implante no se palpa ni se ve.
Baker II: mama con dureza mínima, implante palpable discretamente y no visible.
Baker III: mama con dureza moderada, implante fácilmente palpable y con distorsión visible.
Baker IV: mama muy dura, implante duro, distorsión marcada y dolor permanente.
Se considera que los pacientes en Baker I y II están libres de contractura y los con Baker III y IV estarían con la complicación (1, 2). El tratamiento de la contractura tipo III y IV es normalmente quirúrgica, donde se realiza cambio del implante y remoción parcial o total de la cápsula fibrosa contracturada. Los pacientes que han sido operados por contractura capsular tienen la posibilidad de presentarla nuevamente.
Cuando se produce una rotura del implante, su tratamiento consiste en cambiarlo. La rotura puede deberse a falla del implante o a traumatismos de alta energía.
En el Departamento de Cirugía Plástica de Clínica las Condes, se realizó una revisión (Trabajo en preparación para su publicación) de 818 implantes colocados en un período de 4 años (2004 a 2007) con un seguimiento promedio de 31 meses y un total de 52 complicaciones (12.65%). Tabla 1.
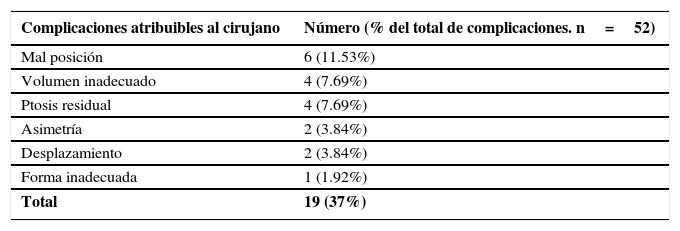
Respecto a las complicaciones atribuibles al cirujano, estas tienen que ver con una planificación inadecuada de la cirugía al no considerar las múltiples variables a tener en cuenta para tomar las decisiones correctas, donde los deseos de la paciente y su anatomía son muy importantes. En nuestra revisión un 37% de las complicaciones fueron atribuibles al cirujano en que la mal posición fue la más frecuente. Tabla 2.
Evolución post operatoria y recuperaciónLas pacientes normalmente son dadas de alta al día siguiente de la cirugía, requiriendo una semana de reposo relativo, en la que no deben manejar por al menos 10 a 15 días. Usando un sostén especialmente diseñado para el efecto. Se indican analgésicos y antiinflamatorios en forma habitual. Generalmente se reintegran a su trabajo luego de la semana de reposo y pueden comenzar a realizar deportes en forma liviana al completar el mes. Si el implante está en ubicación retromuscular, el postopertorio es más doloroso y a las pacientes se les solicita que no hagan deportes en que ocupen sus músculos pectorales ya que puede determinar el ascenso del implante.
Duración de los implantes y seguimiento postoperatorioNo hay una duración exacta de los implantes, pero se sabe que hay un porcentaje de ellos que puede presentar rotura al cabo de un tiempo. Se recomienda a las pacientes tengan un control anual con su cirujano plástico mientras tengan colocado un implante, de tal manera de poder detectar una posible falla de este. Si hay sospecha de rotura se solicitará una resonancia nuclear magnética, que es el mejor examen para ver este tipo de problemas. El concepto que debe tener la paciente es que el implante no es un elemento definitivo, que requerirá controles posteriores y que posiblemente será necesario cambiar en alguna etapa de su vida.
Los autores declara no tener conflictos de interés, en relación a este artículo.