El trasplante de órganos es en la actualidad una alternativa terapéutica para la falla orgánica que involucra además de los avances en técnicas médico quirúrgicas específicas, aspectos psicológicos, sociales, éticos y legales.
El enfoque psiquiátrico del paciente candidato a trasplante se inicia con el manejo del impacto de la falla orgánica terminal que tiene en el paciente y su familia.
La identificación de síntomas psiquiátricos y aspectos psicológicos de los candidatos a trasplante son de suma importancia. Especialmente en la etapa de evaluación pre trasplante, debido a que estos factores pueden interferir en el manejo y la evolución postquirúrgica del órgano trasplantado como también en la calidad de vida del paciente y su familia.
Organ transplantation is now a form of treatment for an organ failure that involves special surgical techniques and also psychological, social, ethical and legal aspects.
Psychiatric assessment of recipients starts with the diagnose of an end stage disease and the impact in the patient and their family.
To identify psychiatric and psychological symptoms in selection during pre trasplant assessment of recipients is important regarding the effects in the outcome, the adherence, evolution and quality of life after transplantion for patients and their families
Los pacientes candidatos a trasplante se ven enfrentados a varios factores generadores de estrés.
Además del diagnóstico de una enfermedad médica con mal pronóstico cuya única alternativa terapéutica es el trasplante y sumado a la baja tasa de donación de órganos con el consecuente incremento de las listas de espera, el paciente debe afrontar múltiples duelos superpuestos dados por la pérdida de la salud y de la capacidad funcional que interfieren en su calidad de vida laboral, social y familiar.
Debido a lo previamente señalado, muchas veces se desencadenan cuadros psiquiátricos en los pacientes candidatos a trasplante y sus familiares.
La relación entre enfermedades médicas y síntomas psiquiátricos se dan en ambos sentidos, muchos cuadros médicos producen síntomas psiquiátricos per se.
Los psiquiatras en su rol de interconsultores o formando parte de un equipo multidisciplinario de trasplante, tienen una función importante en el proceso de evaluación y selección del candidato receptor más idóneo y en la detección de factores de riesgo de futuras complicaciones.
Otra de sus funciones es la contención emocional al paciente y su familia durante el complejo proceso que abarca desde el impacto del diagnóstico médico, la indicación del trasplante como tratamiento, la ansiedad que implica el tiempo de espera, el temor a la muerte y rechazo del órgano y el período de ajuste post trasplante 1,2.
La participación del psiquiatra en el equipo de trasplantes se resume de la siguiente forma 3:
- 1.
Evaluación psicosocial y selección de pacientes potenciales receptores de órganos
- 2.
Evaluación de donantes vivos
- 3.
Optimizar el resultado del trasplante:
- -
Psicoterapia de apoyo y seguimiento en la etapa pre trasplante (diagnóstico y manejo de síntomas ansiosos, anímicos o comorbilidad psiquiátrica).
- -
Control en post trasplante inmediato y pesquisa de complicaciones psiquiátricas o psicológicas, tanto en el paciente como en sus familiares con la finalidad de mejorar adherencia a controles y tratamiento.
Esta participación se da en diferentes etapas del proceso.
Período de evaluación, el paciente es sometido a evaluaciones por parte de todo el equipo multidisciplinario de trasplantes, realización de múltiples exámenes y evaluación por diferentes profesionales de la salud. Este período habitualmente genera gran angustia y ansiedad en el paciente hasta ser activado como receptor.
Durante este periodo se pesquisa la presencia de psicopatología o comorbilidad psiquiátrica para la cual se inicia un tratamiento farmacológico y/o psicoterapéutico. Además se evalúa la capacidad de adherencia al tratamiento.
Tiempo de espera, dada la baja tasa de donación de órganos este tiempo es incierto y puede variar entre meses y años. Con frecuencia hay hospitalizaciones por descompensación de la enfermedad de base. En el paciente se asocia compromiso y deterioro progresivo del estado de salud (por ejemplo pacientes en diálisis) y temor a fallecer antes de recibir el trasplante (con mayor frecuencia en el trasplante hepático, cardíaco y pulmonar). En familiares se observa la sobrecarga del cuidador “Síndrome de Burn Out.”
Culpa del sobreviviente, cuando el trasplante es con donante cadáver (DC) puede generar reacciones adaptativas e ideas de culpa en el post trasplante inmediato. “Desear el fallecimiento de alguien para obtener el órgano necesario”
Fracaso del trasplante, se basa además del grado de recuperación de la funcionalidad del órgano trasplantado, en las expectativas previas que tiene el paciente y su familia.
Puede aparecer angustia en el paciente y su entorno.
Cuando las expectativas pre quirúrgicas están idealizadas (minimizan o niegan riesgo de complicaciones) es más probable la aparición de cuadros depresivos posterior al trasplante.
EVALUACIÓN DEL PACIENTE PRE TRASPLANTEEl objetivo de esta evaluación es la pesquisa y diagnóstico de psicopatología en el paciente candidato a trasplante o en su familia y la indicación de tratamiento con la finalidad de lograr la mejor adherencia en la evolución postquirúrgica.
En la actualidad además de la entrevista y evaluación psiquiátrica existen instrumentos para evaluar las diferentes variables psicosociales previa al trasplante, TERS (Transplant Evaluation Rating Scale) 4, PACT (Psychosocial Assessment for Transplantation) 5 y SIPAT (The Standford Integrated Psychosocial Assessment for Transplantation) 6.
Todas las escalas abordan temáticas que incluyen las redes de apoyo sociales y familiares, y la capacidad de contención de éstas, además evalúan la existencia de psicopatología previa y riesgo de desarrollar enfermedad psiquiátrica, los estilos de vida, antecedentes de abuso de sustancias, historia previa de adherencia a los tratamientos médicos y capacidad de comprensión del paciente.
El SIPAT tiene algunas ventajas comparativas en relación al PACT que incluye evaluaciones más detalladas en relación a los factores cognitivos, a las redes de apoyo, abuso y uso de sustancias, riesgo de recaída, grado de conciencia de enfermedad y la capacidad de comprensión sobre el proceso de trasplante 6.
Se realiza una o dos entrevistas iniciales al paciente candidato a receptor y a un familiar. Además del perfil del candidato se revisan otros factores que determinan la adherencia como funcionamiento cognitivo, estado anímico, personalidad y redes de apoyo (Tabla 1).
Evaluación psiquiátrica del paciente pre trasplante
| Perfil del paciente: Nivel educacional, historia legal, relaciones interpersonales y redes de apoyo familiar y social, historia laboral. |
| Falla orgánica: Etiología, complicaciones, evolución, antecedentes de adherencia al tratamiento. |
| Mecanismos de afrontamiento (coping skills) de la enfermedad, pasado y presente. |
| Expectativas de la cirugía, incluyendo las fantasías en relación al funcionamiento del nuevo órgano tanto del paciente como de su familia. |
| Dificultades psiquiátricas existentes y plan de tratamiento. |
| Historia psiquiátrica personal y familiar, antecedentes de uso y abuso de sustancia. |
| Examen mental. |
| Capacidad de comprensión del procedimiento y competencia para firmar el consentimiento informado. |
Sin embargo, no existe un proceso de evaluación y selección estandarizado a través de los diferentes Centros y Unidades de Trasplante.
Cada equipo debe establecer y decidir los criterios de inclusión considerando los factores psicosociales dependiendo del órgano a trasplantar 7.
Existe algún grado de preocupación en relación a pacientes con antecedente de enfermedad psiquiátrica previa lo cual podría establecer una peor adherencia al tratamiento y controles post trasplante, incluyendo la esquizofrenia y otros trastornos psicóticos, trastorno afectivo bipolar, episodios depresivos mayores, trastorno de estrés post traumático severo, los cuales no constituirían una contraindicación para el trasplante.
En la actualidad existe consenso en que estas patologías deben ser tratadas y estabilizadas previo al trasplante 7,8.
Dentro de las patologías mencionadas salvo en la depresión mayor severa no se encontraron factores de riesgo para una mala adherencia al tratamiento y controles postquirúrgicos 8.
En el caso de consumo y abuso de sustancias, debe considerarse un período de abstinencia previo al trasplante de al menos 6 meses, tanto para el alcohol (trasplante hepático) como para otras sustancias que incluyen la nicotina (trasplante pulmonar y cardíaco). Dentro de los factores psicosociales a evaluar para prevención de recaídas del consumo está la conciencia de enfermedad, la estabilidad del sistema familiar y las redes de apoyo.
En relación al órgano trasplantado, existe un período de ajuste al órgano recibido. En los pacientes receptores de órganos torácicos (corazón y pulmón) este puede ser mayor en relación a los órganos intra abdominales.
Cuando los órganos recibidos son visibles para el receptor y para los demás, el período de adaptación es aún mayor sobre todo en los trasplantes de cara.
Existen aspectos específicos que diferencian la evaluación psiquiátrica para el trasplante de órgano sólido y trasplantes de tejidos compuestos como los de cara, mano y extremidades superiores que incluyen además, evaluación del dolor fantasma y síntomas postraumáticos en relación a la amputación de la extremidad o pérdida de la cara.
Dentro de esta evaluación en el consentimiento informado, el énfasis está puesto en que el procedimiento tiene como objetivo final además de mejorar la calidad de vida, mejorar la percepción de la autoimagen corporal y de la funcionalidad, no salvar la vida del paciente con una enfermedad en fase terminal 9 como se da en el caso de los trasplantes de órganos sólidos.
Actualmente existen cuatro áreas principales de desarrollo en este tipo de trasplante: Alotrasplante de tejido compuesto vascularizado, VCA: Mano, cara, útero y pene.
En los dos últimos además de recuperar la funcionalidad, la expectativa del paciente está puesta en recuperar el proceso reproductivo y la fertilidad 10.
En los pacientes sometidos a VCA se observa con mayor frecuencia ansiedad y sintomatología depresiva además de síntomas residuales de trastorno de estrés postraumático que requieren de tratamiento previo a la planificación de las intervenciones quirúrgicas reconstructivas.
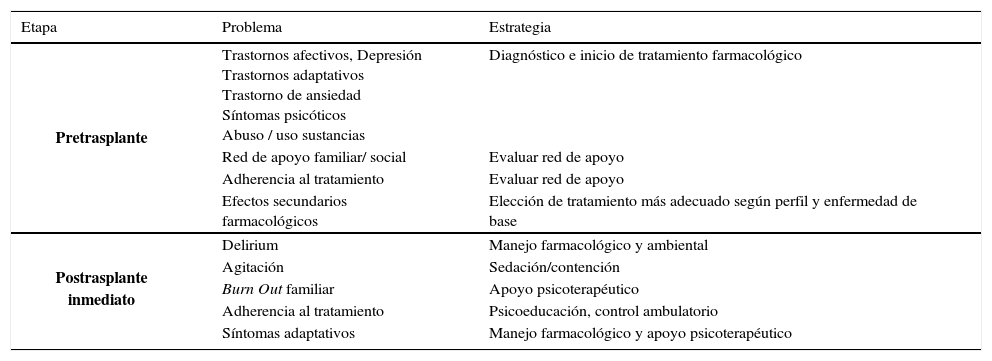
A continuación se revisan las intervenciones del psiquiatra en las diferentes etapas de un trasplante (Tabla 2).
Etapas e intervenciones psiquiátricas
| Etapa | Problema | Estrategia |
|---|---|---|
| Pretrasplante | Trastornos afectivos, Depresión Trastornos adaptativos Trastorno de ansiedad Síntomas psicóticos Abuso / uso sustancias | Diagnóstico e inicio de tratamiento farmacológico |
| Red de apoyo familiar/ social | Evaluar red de apoyo | |
| Adherencia al tratamiento | Evaluar red de apoyo | |
| Efectos secundarios farmacológicos | Elección de tratamiento más adecuado según perfil y enfermedad de base | |
| Postrasplante inmediato | Delirium | Manejo farmacológico y ambiental |
| Agitación | Sedación/contención | |
| Burn Out familiar | Apoyo psicoterapéutico | |
| Adherencia al tratamiento | Psicoeducación, control ambulatorio | |
| Síntomas adaptativos | Manejo farmacológico y apoyo psicoterapéutico |
Todas los trasplantes que requieren de un donante vivo implican una cirugía mayor en un individuo sano expuesto a potenciales riesgos inherentes a la cirugía, por lo cual debe ser evaluado independiente de la existencia previa de psicopatología.
En pacientes con antecedentes de patología psiquiátrica como por ejemplo episodios depresivos recurrentes debe evaluarse el riesgo de recaída del cuadro depresivo posterior a la intervención quirúrgica.
Además de descartar psicopatología en el paciente receptor y en el donante vivo, debe evaluarse el sistema familiar de receptor/ donante, revisar la existencia de disfunción familiar y cualquier tipo de manipulación o presión emocional tanto para la donación del órgano como para la aceptación del trasplante.
El grado de motivación para el trasplante debe ser propio del paciente y no de la familia, al igual que para la donación del órgano.
Según la recomendación de la Sociedad Internacional de Trasplantes para evitar conflictos de interés, la evaluación del donante vivo debe ser realizada por un equipo de salud diferente al que evalúa al receptor.
El post trasplante es una fase de conflictos ambivalentes que oscilan entre el miedo y la esperanza, la dependencia y la independencia. 11
COMPLICACIONES PSIQUIÁTRICAS POST TRASPLANTEDurante el primer año post trasplante aumenta la incidencia de trastornos del ánimo o de ansiedad, 20% en trasplante renal, 30% en hepático, 60% en receptores de trasplante cardíaco. 12–14. El desarrollo de trastorno de estrés postraumático en trasplantes pulmonares se relaciona con una hospitalización más prolongada en Unidades de Cuidado Intensivo 15 y una peor calidad de vida.
Sumado al impacto psicológico del trasplante, el uso de fármacos inmunosupresores, alteraciones electrolíticas y carencias nutricionales por hospitalizaciones prolongadas pueden contribuir al desarrollo de patología y sintomatología psiquiátrica 15.
Dentro de las complicaciones postquirúrgicas más frecuentes se encuentran:
Delirium: Incidencia entre un 25 a 50% 11 según el órgano trasplantado, su aparición es más frecuente en trasplante pulmonar y hepático que en renal y cardíaco 12. Aparece en el post quirúrgico inmediato, de causa multifactorial entre las cuales se encuentran los fármacos inmunosupresores. Requiere manejo farmacológico y ambiental.
Trastornos del ánimo: Episodios depresivos con una prevalencia entre el 10 y 58% durante los primeros años post trasplante 18. La depresión en esta etapa es un factor de riesgo para una mala adherencia al tratamiento inmunosupresor y a los controles médicos lo que conlleva a un aumento probabilidad de rechazo del órgano.
Trastornos de ansiedad: Con una prevalencia entre un 3 a 33% durante los primeros años post trasplante. Dentro de los trastornos de ansiedad se encuentra el trastorno de estrés postraumático con una incidencia de 17% en trasplantes cardíacos. En la medida en que se acerca el alta hospitalaria el paciente se inseguriza por temor a la pérdida de los cuidados del equipo médico y al distanciamiento de sus familiares que han cumplido el rol de cuidadores 16,17.
Fantasías sobre el donante: Depende de la procedencia del órgano
Donante cadáver: Algunos pacientes pueden fantasear con las características físicas y emocionales del donante, lo que puede generar ideas de culpa “culpa del sobreviviente”, pueden también intentar ignorar el origen del órgano, como una especie de temor a “estar en deuda”, pueden aparecer ideas de “yo lo merezco” 16,19.
Donante vivo: Se puede establecer una relación conflictiva entre el receptor, que habitualmente es un miembro de la familia y el donante.
Se ha descrito el Síndrome Psiquiátrico Paradójico descrito por Fukunishi 16, que puede manifestarse independiente del éxito del trasplante. Consta de cuatro elementos.
- 1.
Conflictos asociados al trasplante: Ideas de culpa respecto del bienestar del trasplante.
- 2.
Síntomas adaptativos: Depresivos, ansiosos, somatizaciones.
- 3.
La reacción ocurre como una complicación tardía: Dentro del primer año después del trasplante hepático.
- 4.
Un estado médico favorable, tanto en donantes como en receptores.
Insatisfacción con la imagen corporal: Algunos pacientes tienen dificultad para integrar el órgano trasplantado y lo perciben como un cuerpo extraño capaz de introducir rasgos del donante 20. Esto fue denominado Síndrome de Frankestein 21 en pacientes con trasplante hepático, debido a que el paciente se sentía “confeccionado “con órganos de un cadáver”. La insatisfacción con la imagen corporal se asocia a aumento de síntomas ansiosos y depresivos así como a expectativas más negativas.
En los trasplantes de cara y mano es uno de los factores importantes a considerar al ser visible el injerto.
CONCLUSIONESEl impacto psicológico de la indicación de un trasplante de órgano sólido o VCA afecta tanto al paciente como a su familia, con el riesgo de desarrollar sintomatología psiquiátrica.
La evaluación por psiquiatra en el equipo de trasplante cumple la función de identificar factores de riesgo, evaluar el funcionamiento cognitivo y el estado emocional tanto del paciente receptor como también del donante en los casos de donante vivo.
Manejar el proceso de adaptación psicosocial y sintomático del paciente y de su familia en las diferentes etapas del trasplante disminuye el riesgo de desarrollo de patología psiquiátrica y mala adherencia al tratamiento con el consecuente rechazo del órgano.
En la actualidad no existe evidencia para excluir a pacientes como receptores de un trasplante basándose en el antecedente de patología psiquiátrica previa o comorbilidad psiquiátrica al momento de la evaluación si esta es diagnosticada y bien controlada previo al trasplante.
La autora declara no tener conflictos de interés, en relación a este artículo.