Los farmacéuticos clínicos (QF) son profesionales especialmente capacitados para proporcionar cuidado directo al paciente y un manejo exhaustivo de los medicamentos. Mientras el modelo de inserción del QF clínico en la práctica, está bien establecido en los Estados Unidos, hay QF clínicos en todo el mundo que están mejorando la atención de pacientes de todas las edades y en todas las áreas del cuidado agudo y ambulatorio. Este artículo revisa los estándares de formación, las competencias esperadas y contribuciones de los QF clínicos.
Los farmacéuticos clínicos (QF) son profesionales certificados con educación y formación avanzadas, capacitados para trabajar en todo tipo de unidades de cuidado de pacientes y se enfocan en el manejo exhaustivo de la medicación. Estos farmacéuticos especialistas tienen por objetivo optimizar el uso de los medicamentos, haciendo énfasis en la dosificación, la monitorización, la identificación de efectos adversos, y la eficiencia económica para lograr óptimos resultados en los pacientes. Hoy en día, los QF clínicos están gozando de gran atención en el mundo entero como miembros importantes del equipo de atención de pacientes ambulatorios y de cuidado agudo. Este artículo describirá el actual y potencial alcance que tiene la práctica de los QF clínicos en el mundo.
DEFINICIÓN DE FARMACIA CLÍNICAEl Colegio Americano de Farmacia Clínica es una organización cuyo objetivo principal es el desarrollo, avance, y el posicionamiento del farmacéutico clínico, entre los otros profesionales de la salud, en el sistema público y privado. Existen más de 16.000 miembros, pero hay muchos otros QF que practican la farmacia clínica. La farmacia clínica es una disciplina de las ciencias de la salud donde los farmacéuticos proporcionan atención al paciente optimizando la terapia farmacológica y promoviendo la salud, el bienestar, y la prevención de enfermedades1. Los QF clínicos trabajan en todas las áreas de atención y utilizan sus profundos conocimientos sobre medicamentos y estados de las enfermedades para el manejo de la terapia farmacológica, como parte de un equipo multidisciplinario de los profesionales de la salud. Los QF clínicos son responsables de la terapia farmacológica y de los resultados de los pacientes. Son una fuente esencial de información científicamente válida sobre el uso seguro, apropiado y costo eficiente de los medicamentos.
Mientras que los QF pueden participar en el manejo de medicamentos específicos o de enfermedades particulares (por ejemplo, diabetes, hipertensión) junto con el equipo de atención médica, el objetivo para los farmacéuticos clínicos es un enfoque más amplio aún, denominado manejo completo de la medicación (CMM, en inglés). La definición de Comprehensive Medication Management (CMM) se refiere al estándar de atención que asegura que cada medicamento de los pacientes (con receta, sin receta, suplementos, naturales) es individualmente evaluado para determinar si son apropiados para el paciente, efectivos para su condición, seguros para su uso con las actuales comorbilidades y terapias concomitantes y que el paciente sea capaz de adherir a la terapia. Un plan de atención individualizado, define los objetivos, la monitorización y los resultados esperados para cada paciente. Éste es un participante activo en el desarrollo de un plan de CMM, junto con los otros miembros del equipo de atención. Los elementos clave del CMM serán descritos en la sección Estándares de la Práctica. El impacto del CMM que realizan los QF clínicos en el escenario ambulatorio, está en investigación, con el objetivo de determinar procesos efectivos y medir todos los resultados de los pacientes. Los programas de manejo de la terapia farmacológica específica para diferentes enfermedades, han mostrado una reducción en la frecuencia de algunos problemas relacionados a la medicación, incluyendo la no adherencia al tratamiento, y han disminuido algunos costos asociados a la atención de salud2.
DEFINICIÓN DE LOS EQUIPOS CLÍNICOSEl Colegio Médico Estadounidense ha descrito al equipo de atención clínica en EE.UU. como: los profesionales de la salud -médicos, enfermeras universitarias especialistas, otras enfermeras universitarias, médicos asistentes, farmacéuticos clínicos y otros profesionales de la salud- con la formación y habilidades necesarias para brindar atención coordinada y de alta calidad, específicos para las necesidades clínicas y circunstancias del paciente3. La práctica basada en los equipos es también apoyada por el Colegio Americano de Obstetras y Ginecólogos, la Sociedad de Medicina de Cuidados Intensivos, y otras organizaciones4. Mientras que la composición de los equipos puede variar, la responsabilidad y autoridad de aspectos específicos de atención son óptimamente asignados a la persona más apropiada para la tarea. La óptima efectividad de los equipos reside sobre una cultura de confianza, objetivos compartidos, comunicación efectiva y respeto mutuo. Resguardar los intereses del paciente debe ser la motivación que impulsa las actividades del equipo. Los miembros del equipo no necesitan estar ubicados en un único lugar, y como tal, el gran grupo de profesionales de la salud ciertamente incluye la práctica general de farmacéuticos en hospitales, clínicas y farmacias.
El beneficio de la composición multidisciplinaria de los equipos de salud en este ámbito, se refleja en la estructuración que tienen las organizaciones tales como la Sociedad de Medicina de Cuidados Intensivos, la Sociedad de Medicina Hospitalaria, la Sociedad Americana de Nutrición Parenteral y Enteral, y la Sociedad de Cuidados Neurocríticos. Gran parte de estas organizaciones incluye farmacéuticos clínicos en roles ejecutivos, incluyendo la presidencia.
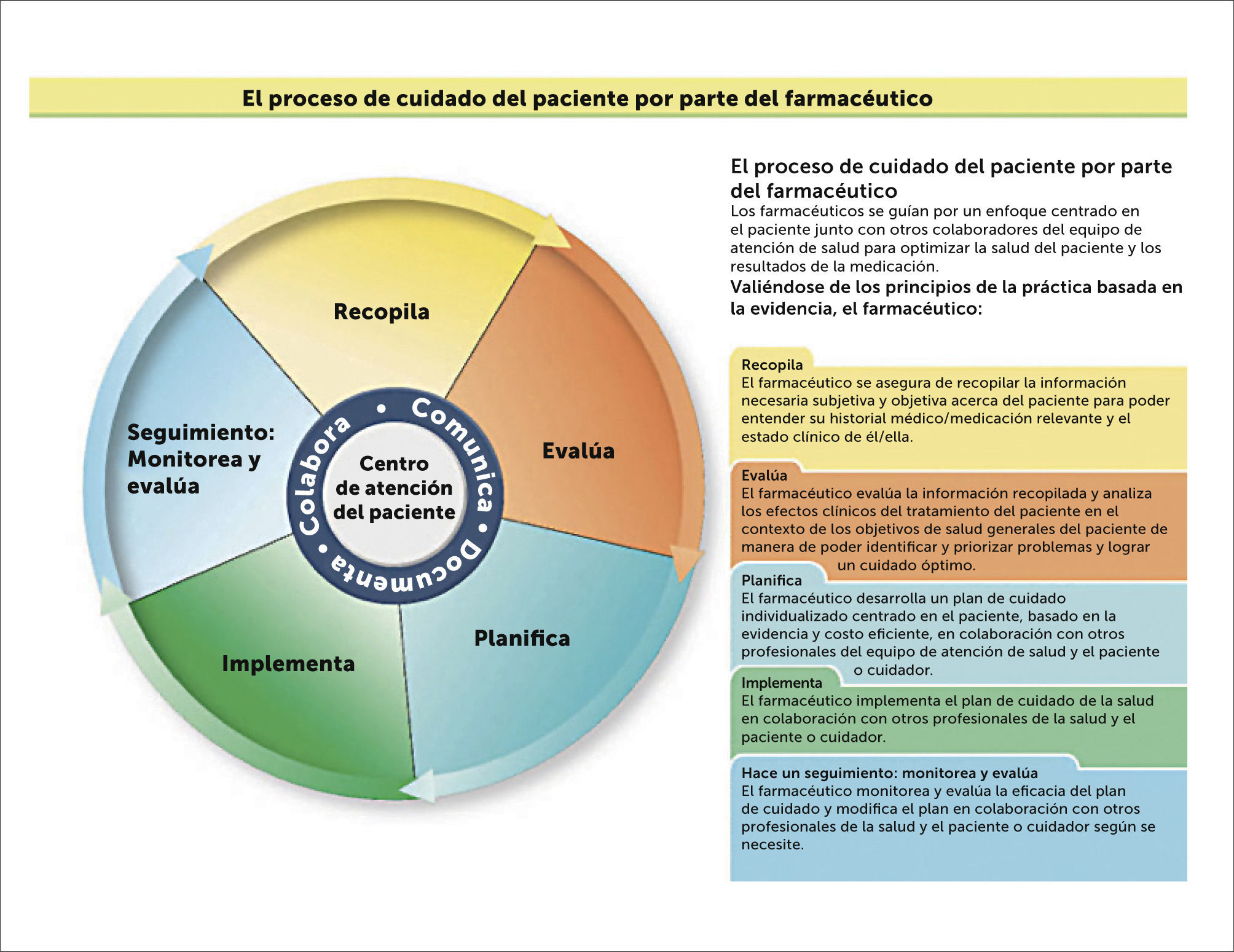
PROCESO DE ATENCIÓN FARMACÉUTICAEn los Estados Unidos se espera de los farmacéuticos practicar de manera estandarizada de acuerdo al Proceso de Atención Farmacéutica publicado en 2015. Este proceso incluye múltiples pasos en la secuencia de la Farmacoterapia. Estos pasos se encuentran ilustrados en laFigura 1, e incluyen una recopilación de datos pertinentes a la atención del paciente, evaluación de los datos relativos a los objetivos del paciente, el desarrollo de un plan centrado en el paciente, implementación del plan de atención para la terapia y monitorización y reevaluación y revisión del plan, todo en colaboración con el equipo de atención6. Sin embargo, es realista asumir que los profesionales que fueron formados muchas décadas atrás, y que continúan en la práctica, probablemente tendrán un enfoque diferente al cuidado directo del paciente que los farmacéuticos jóvenes quienes han sido formados de esta manera. Sin embargo, el Proceso de Atención Farmacéutica (POC, en inglés), permite que las descripciones de la formación y del trabajo se enfoquen en un objetivo final consistente y defina la actividad mínima esperada para todos los farmacéuticos en todas las áreas. En medicina, el POC está mucho más estandarizado y sirve como modelo para farmacia.
El proceso de Cuidado Farmacéutico
Ref.6.
Los QF clínicos son los profesionales especializados en el cuidado directo del paciente. Se espera que sigan los pasos descritos en el POC, los Estándares de la Práctica (SOP, en inglés) guían al farmacéutico clínico a evaluar exhaustivamente las necesidades relacionadas con la medicación y frecuentemente, a manejar los complejos y especializados regímenes7. Los requerimientos de documentación son más detallados y cuando sea aplicable, deben ser compatibles con los requerimientos para el pago de la prestación. El farmacéutico clínico puede ejercer en forma más independiente en otras áreas, especialmente definidas por ciertos privilegios organizacionales. Los farmacéuticos clínicos que han logrado la certificación adecuada, pueden obtener algunos privilegios hospitalarios igual que los médicos y profesionales especialistas. Ellos requieren mantener su licencia válida, pero tienen requisitos adicionales para la mantención de la certificación. El SOP del farmacéutico clínico también incluye actividades educacionales, logros académicos y mejoramiento de su calidad de atención.
FORMACIÓN DEL FARMACÉUTICO CLÍNICOLa formación farmacéutica varía alrededor del mundo. En los Estados Unidos (EE.UU.), un farmacéutico es candidato para la licenciatura luego de seis años de educación y alcanzan el grado de Doctor en Farmacia. Aunque no es requerido, muchos de estos graduados tienen una Licenciatura en Ciencias en otras áreas. Los farmacéuticos que están interesados en roles de cuidado directo del paciente pueden buscar formación adicional en programas de residencia de postgrado de primer año (PGY-1, en inglés) en cuidados de agudos o ambulatorios. Estos son experiencias acreditadas ampliamente basadas en la atención clínica, información de drogas, administración, métodos de enseñanza, y un proyecto/investigación de 12 meses8. Aquellos interesados en la especialización pueden completar una residencia de postgrado de segundo año (PGY-2, en inglés) en áreas tan diversas como cualquier especialidad médica (atención ambulatoria, cuidados críticos, enfermedades infecciosas, medicina interna, oncología, y muchas otras)9. Adicionalmente, pueden seguir una beca de investigación, especialmente para aquéllos interesados en una carrera académica o de investigación.
Los farmacéuticos candidatos para la licenciatura en Estados Unidos han completado la formación de residencia formal y muchas universidades están asociándose con escuelas de farmacia fuera de Norteamérica para crear oportunidades de formación en Farmacia Clínica para estudiantes internacionales. La formación en Chile ha evolucionado para incluir formación clínica experiencial adicional10.
Los farmacéuticos clínicos pueden ejercer bajo un contrato formal de práctica colaborativa con los médicos en su área de práctica o como lo defina el hospital11. Como ejemplo, un farmacéutico puede modificar la dosis, frecuencia o ruta de administración de medicamentos amparado por un acuerdo de práctica colaborativa. Ellos pueden también iniciar monitoreo de concentraciones plasmáticas o solicitar exámenes de laboratorio aplicables para controlar los efectos de la terapia. La evaluación de calidad ha demostrado el valor de estos programas12. Los hospitales requieren personal para hacer evaluaciones de calidad periódicas o de volumen de actividad mínima. Las leyes para las actividades farmacéuticas están regidas por las regulaciones de cada estado y las propias del hospital.
CERTIFICACIÓNSiguiendo la formación didáctica y experiencial, muchos farmacéuticos clínicos en EE.UU. buscan obtener la certificación del Directorio de Especialidades Farmacéuticas (BPS, en inglés)13. Existen más de 21.000 QF en el mundo que están certificados por este Directorio, en ocho especialidades de farmacia: atención ambulatoria, cuidados críticos, medicina nuclear, soporte nutricional, oncología, pediatría, farmacoterapia y psiquiatría. Futuras certificaciones de especialidad incluirán enfermedades infecciosas y de cardiología, entre otras. Los QF certificados por este Directorio deben aprobar un riguroso examen y luego mantener la acreditación a través de educación continua o rendimiento de pruebas adicionales cada siete años. La certificación del Directorio es un requisito común para lograr privilegios para una práctica independiente o colaborativa. Las características de los privilegios son similares a aquéllos utilizados para otros prestadores de servicios médicos.
FUNCIONES Y BENEFICIOS ACTUALES DEL FARMACÉUTICO CLÍNICOLos Farmacéuticos Clínicos en Estados Unidos han establecido sus funciones en muchos equipos de salud. La mayoría forma parte de un equipo de salud multidisciplinario en cuidado agudo o ambulatorio. Otros QF tienen una práctica privada tras la recomendación de un numeroso grupo de médicos. Existen muchos ejemplos del impacto del QF clínico y este artículo destacará algunas publicaciones recientes14.
Puesto que el manejo de la terapia es el foco principal, la mayoría de las mediciones reflejan el uso óptimo de medicamentos y la prevención de eventos adversos. El amplio uso de fármacos antihipertensivos puede llevar a resultados adversos si las dosis no son adecuadamente tituladas. El beneficio de la educación, monitoreo e intervención del farmacéutico clínico fue demostrado en un estudio prospectivo, aleatorizado de 800 pacientes hipertensos o con insuficiencia cardíaca tratados en las unidades de un hospital público grande15. Los pacientes con intervenciones del farmacéutico clínico tuvieron un 34% menos riesgo de cualquier evento adverso por drogas (ADE, en inglés) o error de medicación (ME, en inglés) (OR 0.66, CI95%0.50-0.88) incluyendo un riesgo significativamente menor de eventos adversos a drogas, evitable, potencial y errores de medicación comparados con los pacientes control tratados en las mismas unidades. Los pacientes con antecedentes cardiovasculares complicados tuvieron un mayor número de medicamentos y eventos. La interacción, educación, y comunicación regular del farmacéutico con el resto del equipo mejoró la adherencia a la medicación, la satisfacción del paciente, y redujo el uso de la atención de salud y los costos directos de la atención. Una revisión sistemática de 12 estudios aleatorios del impacto del farmacéutico clínico en pacientes con insuficiencia cardíaca reveló beneficios similares con una tasa reducida para todas las causas de hospitalización (OR 0.71, IC95% 0.54-0.94) y tasa de hospitalización por insuficiencia cardíaca con un OR 0.69.CI95%0.51-0.9416. Otras revisiones han descrito beneficios adicionales de la monitorización del farmacéutico clínico y sus intervenciones sobre una variedad de objetivos del tratamiento (presión sanguínea, perfil lipídico, peso, y control glicémico)17. El colegio Americano de Cardiología ha avalado una estrategia de cuidado basado en el equipo, incluyendo al farmacéutico clínico18.
Farmacéuticos clínicos incorporados a equipos de cuidado agudo de pacientes hospitalizados, han demostrado reducir los eventos adversos evitables por drogas en un 78%19. Un farmacéutico clínico que realizó visitas de rutina junto al equipo de cuidados críticos, identificó más efectivamente y evitó más eventos adversos por fármacos que los farmacéuticos involucrados en el ingreso y verificación de las órdenes médicas, y evitó un gasto potencial de US$210.000 en 4.5 meses20. Una revisión de 36 estudios describiendo el impacto de los farmacéuticos clínicos en pacientes hospitalizados, sugiere que la incorporación de un QF clínico al equipo de cuidado agudo resultó en una mejora de la atención, sin evidencia de daños21. Interactuando con el equipo en visitas de rutina, entrevistando pacientes, conciliando medicamentos desde pacientes externos a pacientes hospitalizados, educación durante el alta del paciente y seguimiento, todo resultó en mejores resultados. Los pacientes de más alto riesgo como los adultos mayores o muy jóvenes se han beneficiado de la presencia y contribuciones del farmacéutico clínico22,23.
PANORAMA INTERNACIONALLos farmacéuticos clínicos han aumentado en el mundo y los pacientes se han beneficiado. Una encuesta realizada en 2005 describió las funciones del farmacéutico clínico de cuidados críticos en 24 países fuera de Norteamérica24. La mayoría (74,4%) indicó que participaba de las visitas médicas, casi todos (90%) analizaron prospectivamente la terapia farmacológica e intervinieron para prevenir interacciones de fármacos, eventos adversos por drogas (ADE, en inglés), y optimizaron dosificación y frecuencia de administración de fármacos. Farmacéuticos en Australia han descrito intervenciones en la terapia farmacológica para pacientes hospitalizados y demostraron su capacidad para reducir la estadía hospitalaria y un ahorro de más de 4 millones de dólares por costos anuales de hospitalización en ocho establecimientos25. Más del 25% de las intervenciones eran críticas o para salvar vidas.
Los farmacéuticos en Holanda han reducido significativamente errores de prescripción médica y daños asociados al paciente a través de su presencia en la sala, comparados con los servicios farmacéuticos del hospital26. Los farmacéuticos pediátricos en China demostraron una reducción significativa de las reacciones adversas a medicamentos, duración de la estadía hospitalaria, y costos de fármacos comparados con un grupo control de pacientes similares sin un farmacéutico pasando visita27. Aunque esto ilusta sólo unos pocos ejemplos, hay farmacéuticos en todo el mundo haciendo intervenciones centradas en el paciente, incluyendo Chile. La Farmacia Clínica está creciendo en popularidad y la Universidad de Chile ofrece formación en Farmacia Clínica y Atención Farmacéutica más centrado en el paciente y en el equipo de salud, diferente al Master en Ciencias Farmacéuticas o el Doctorado en Farmacología, ambos con un enfoque académico.
COMPETENCIAS DEL FARMACÉUTICOHan sido desarrollado varios planteamientos para definir las competencias básicas del farmacéutico en un número de países individuales y también a través de la Federación Farmacéutica Internacional28. En Chile, los resultados de la propuesta de la Conferencia Panamericana sobre Educación Farmacéutica, para la educación básica y competencias farmacéuticas incluyen planteamientos que aplican a Farmacéuticos Clínicos -específicamente para documentar información del paciente y el manejo de la farmacoterapia y el seguimiento-29. Las competencias del Farmacéutico Clínico avanzado o especialista también se han descrito y resumido30. Mientras que los Estados Unidos no ha compilado ni siquiera una sola lista de competencias, existe una declaración que describe un marco general, y hay directrices de formación para farmacéuticos asistenciales que estén completando la formación de residencia que es el pilar de la fundación del conocimiento y destrezas esperables en un profesional especializado31,32. En el Reino Unido, el Servicio Nacional de Salud tiene enfoques de competencia para farmacéuticos y también para profesionales especializados33. Este marco de nivel avanzado (ACLF en inglés), define el nivel de práctica avanzada (las bases, excelencia y maestría/consultoría) y las competencias requeridas para ejercer en cada nivel34. Los farmacéuticos de cuidados críticos han desarrollado un proceso de evaluación de pares y un programa de promoción profesional que ha tenido como resultado una credencialización de un número cada vez mayor de profesionales35. Los candidatos se presentan a viva voz junto con un portafolio de práctica para proporcionar evidencia de su modelo de práctica basado en las competencias de ACLF. Se incluyen referencias, entrevistas, discusiones basadas en casos, y revisión por pares en este riguroso proceso que sirve como modelo para otras prácticas de especialización.
Los sistemas de salud en muchos otros países han desarrollado similares planteamientos de competencias farmacéuticas.
QUÉ HACE EL FARMACÉUTICO CLÍNICOComo farmacéutico especialista en cuidados críticos, es difícil describir un día típico, pero en general, el se ocupa de los elementos del proceso de cuidado del farmacéutico. El QF es responsable de todos los aspectos del manejo de la medicación. Cada día se evalúan todos los pacientes y actualiza a los pacientes previos, se identifican nuevos problemas reales y potenciales relacionados con la medicación, se desarrolla una lista de problemas y un plan de atención para una dosificación óptima, basada en la función renal y hepática, interacciones potenciales de fármacos, y concentraciones plasmáticas. El QF participa de las visitas multiprofesionales con el equipo de cuidados críticos y asegura la implementación del plan de medicación enseñando a los médicos residentes el ingreso adecuado de órdenes médicas o ingresando órdenes según lo acordado de práctica colaborativa y documentación en el registro médico electrónico (EMR, en inglés). Un gran aporte al manejo de la medicación es identificar terapias que yo no se necesitan, reduciendo así costos y riesgos de eventos adversos y manteniendo programas de optimización del uso de antimicrobianos en conjunto con nuestros médicos infectólogos y farmacéuticos de enfermedades infecciosas. También se monitoriza el cumplimiento de indicadores de calidad, asegurando la prevención de tromboembolismo venoso, el uso apropiado de medicamentos para la prevención de gastritis por estrés, añadir aspirina para elevación de troponina relacionados con isquemia coronaria, y también determinar la necesidad de catéteres centrales y catéteres urinarios. Educar al equipo sobre temas relacionados con la medicación y señalar la literatura apropiada para las visitas y discusiones docentes. Estar disponible para responder a emergencias y para contestar preguntas relacionadas con la medicación.
Al ingreso del paciente, un miembro del equipo de farmacia recolectará o realizará una anamnesis de la historia de medicamentos, desde registros electrónicos, la familia, el paciente, de los médicos o farmacias de la comunidad, y de la documentación en el EMR. Luego, con todos esos datos, se adapta y actualiza dicha lista para determinar causas de admisión relacionadas con los medicamentos, tales como no cumplimiento del tratamiento o sobredosis, y así poder identificar los medicamentos a solicitar para evitar reacciones de abstinencia u otros eventos adversos. El QF sirve como puente entre los técnicos y farmacéuticos que son especialistas en productos parenterales y sistemas de distribución, para asegurar que los medicamentos estén presentes cuando se los necesite. Las enfermeras tienen la gran tarea de administrar los medicamentos y el QF de facilitar dicho proceso al apoyar con información de compatibilidad intravenosa y sobre educar sobre tratamientos desconocidos.
Otros aspectos del rol del QF es el desarrollo de instrumentos de evaluación de calidad y la evaluación de información. El EMR es más eficiente si tiene un diseño adecuado de ordenación de sistemas que son eficientes y facilitan recopilar mediciones de calidad y la selección de terapias preferidas. El QF maneja los sistemas de solicitud de los medicamentos y monitoreo. También informa sobre eventos adversos de fármacos. Muchos eventos adversos o incidentes están relacionados con problemas a nivel de sistema y regularmente el QF advierte potenciales mejorías en el proceso de la programación de bombas intravenosas, sistemas de seguridad en la medicación, u otros procesos.
El QF puede dirigir el programa de residencia de postgrado de segundo año para los farmacéuticos de cuidados críticos y monitorización del avance del farmacéutico residente y las interacciones con otros actores en nuestro sistema de salud. El QF participa de las reuniones clínicas, las visitas, presentación de casos en discusiones multiprofesionales de artículos debates multiprofesionales, conferencias de casos y reuniones de revisión de calidad. Al igual que muchos otros profesionales, el QF busca mantener un rol en publicaciones y mantener las competencias y estar actualizado con la evidencia publicada. El farmacéutico certificado de cuidados críticos, debe cumplir con la educación continua y mantención de la certificación.
FUTUROLos programas de farmacia clínica están en diversos estados de desarrollo, a nivel global, la necesidad de especialistas con un abordaje amplio sobre la medicación y su óptimo uso, es universal. El Colegio Americano de Farmacéuticos Clínicos ha apoyado estos programas de formación y ha proporcionado educación a individuos y grupos. Sus publicaciones son utilizadas para la preparación y mantención de la certificación de los farmacéuticos en todo el mundo. Se espera que esta extensión continúe con más socios que se comprometan y más farmacéuticos y sus equipos multiprofesionales reconozcan las oportunidades para mejorar el cuidado del paciente.
El autor declara no tener conflictos de interés, en relación a este artículo.