Las enfermedades parasitarias constituyen un problema de salud pública por su alta frecuencia en países en vías de desarrollo y por la presencia en países desarrollados, debido a la migración de personas provenientes de países del Tercer Mundo y por su alta morbilidad.
Se calcula que existen 2.800 millones de personas infectadas por geohelmintos. De acuerdo a la OMS existen 200 millones de individuos infectados con esquistosomas: 120 con filariasis linfática y 37 con oncocercosis O.volvulus (ceguera de los ríos). Un 20 a 30% de la población mundial está infectada con Toxoplasma gondii. Al año se originan entre 300 y 500 millones de nuevos casos de malaria, período en el que fallecen más de un millón de niños menores de cinco años por esta parasitosis. Hay entre 10–15 millones de individuos infectados por Trypanosoma cruzi en Latinoamérica, zoonosis que se ha extendido a Europa, Asia, Oceanía y Norteamérica, debido a la migración de personas infectadas de zonas endémicas a dichos continentes. Sólo la sarna origina más de 300 millones de personas infestadas al año.
Debido a estos antecedentes creímos que sería útil revisar la epidemiología y clínica de las principales parasitosis del mundo y, a través de tablas, destacar el diagnóstico de laboratorio y la terapia tanto de las enteroparasitosis como las histo-hemoparasitosis y las originadas por artrópodos.
Parasitic diseases are a Public Health problem because of its high frequency in countries in process of development and the presence in developed countries by the migration of people from Third World countries, and their high morbidity.
It is estimated that there are 2,800 millions of individuals infected by geohelmiths: Ascaris lumbricoides, 1.2 millions, 795 Trichiuris trichiura and hookworm 740 millions. According to WHO there are 200 millions people with schistosomas, 120 with lymphatic filariasis and 38 millions with Onchocerca volvulus (river blindness). 20 to 30% of the world population is infected with Toxoplasma gondii. Between 300–500 millions of new cases of malaria each year are originate, during which more than one millions children under 5 years die for this parasitosis. There are between 10–15 millions people infected with Trypanosoma cruzi in Latin America, zoonosis that has spread to Europe, Asia, Oceania and North America by the migration of infected people from endemic zones to these continents or countries. Only scabies causes more than 300 millions of infested persons per year. On this background we thought it would be useful to review the epidemiology and clinical aspects of the main parasitic diseases of the world and through tables highlight the laboratory diagnosis and treatment of the enteroparasites, histo-hemoparasites and those caused by arthropods.
En la actualidad las enfermedades parasitarias constituyen un problema de salud pública debido a su alta prevalencia en países en vías de desarrollo en Asia, África y Latinoamérica; por su frecuencia en países desarrollados dada la migración de personas provenientes de países del Tercer Mundo y su alta morbilidad.
Se calcula que existen 2.800 millones de individuos infectados por geohelmintos: 1.200 por Ascaris lumbricoides, 795 por Trichuris trichiura y 740 millones por uncinariasis: Necator americanus y Ancylostoma duodenale. Según la OMS existirían 200 millones de personas con esquistosomas, 120 con filariasis linfática y 37 millones con Onchocerca volvulus (ceguera de los ríos). Entre un 20 a 30% de la población mundial presenta una infección por Toxoplasma gondii.
En relación a la malaria se producen anualmente entre 300 y 500 millones de nuevos casos al año y en ese período fallece más de un millón de menores de cinco años por esa zoonosis. Hoy en día hay 8–10 millones de individuos infectados con Trypanosoma cruzi en Latinoamérica, pero esta parasitosis autóctona de ese continente se ha extendido por la migración de personas infectadas de zonas endémicas a países de Europa, Asia y Oceanía. Al año se originan 1.5 a 2 millones de casos de leishmaniasis cutánea y 500.000 de la forma visceral. Los artrópodos parasitosis mantienen actualmente su importancia ya sea como vectores biológicos, mecánicos, parásitos o provocando envenenamiento (artrópodos ponzoñosos). Sólo la sarna origina más de 300 millones de personas infestadas al año. La magoterapia utiliza larvas de moscas en el tratamiento de personas diabéticas para eliminar los tejidos necrozados y así poder posteriormente, realizar implantes de piel sana, evitando las amputaciones. Los parásitos se utilizan en investigación ya que muchos modelos con parásitos permiten conocer mejor la tríada ecológica parásito-hospedero-medio ambiente, así como diversos procesos de importancia en genética, inmunología y biología celular.
A continuación nos referiremos a las infecciones parasitarias más frecuentes y a su tratamiento (1–3).
Enteroparásitos (parasitosis del tubo digestivo)DefiniciónLas parasitosis digestivas son originadas por protozoos y helmintos que comprometen fundamentalmente el intestino (delgado y grueso) y, excepcionalmente, otras partes del tubo digestivo. En los niños pueden ser causa de diarrea y enfermedades recurrentes. El daño que producen depende de la tríada ecológica agente, hospedero y medio ambiente. Cuando existe equilibrio lo habitual es que el cuadro curse en forma subclínica, y si predominan factores del parásito se desarrollará la enfermedad.
EpidemiologíaSi bien en nuestro país no existen encuestas masivas recientes, se puede señalar que las geohelmintiasis en zonas urbanas han disminuido en forma importante (ascariasis y tricocefalosis, por ejemplo). En cambio aquellas parasitosis del tubo digestivo que no son influenciadas por el medio ambiente externo como la oxuriasis, han mantenido una prevalencia alta. En pacientes inmunodeprimidos con SIDA, cáncer, linfomas, trasplantados, etc., se presentan en aumento los coccidios intestinales: cistoisosporiasis, ciclosporiasis, criptosporiasis, microsporidiasis.
ClínicaProtozoos- -
Giardiasis(Giardia lamblia, Giardia intestinalis, Giardia duodenalis). Parasitosis del intestino delgado. Muy importante como causa de diarrea aguda e infecciones recurrentes en niños. Puede producir diarrea crónica y mala absorción en lactantes, preescolares y escolares. Los pacientes habitualmente tienen dolor abdominal, meteorismo y náuseas. No tiene mayor prevalencia en inmunodeprimidos.
- -
Amebiasis(Entamoeba histolytica). Parasitosis del intestino grueso. Su prevalencia ha desminuido en los últimos años y es inferior al 5% en niños y al 10% en adultos. La mayoría de los pacientes son asintomáticos, menos del 5 al 10% tienen sintomatología destacando la diarrea aguda. Cuadros disentéricos, colitis fulminantes y amebomas tienen baja frecuencia. El absceso hepático amebiano es actualmente una rareza. Las amebas pueden originar diarrea crónica, entidad que es más frecuente en adultos que en niños. Hasta la fecha no se ha demostrado que esta parasitosis tenga mayor prevalencia en inmunodeprimidos.
- -
Balantiasis(Balantidium coli). Parasitosis del intestino grueso de muy baja frecuencia y que tiene relación con la crianza y manipulación de cerdos. En niños puede originar diarrea aguda, crónica o constituir una entidad subclínica.
- -
Blastocistiasis(Blastocystis hominis). Actualmente se considera una parasitosis que es capaz de originar en niños diarrea aguda, excepcionalmente crónica.
- -
Criptosporidiasis(Cryptosporidium parvum, C.hominis, C.spp). En inmunocompetentes se localiza en el intestino delgado y en inmunodeprimidos puede originar colangitis esclerosante y localizarse fuera del intestino. En personas con inmunidad conservada origina una diarrea aguda con fiebre y dolor abdominal que dura 5 a 7 días. En inmunodeprimidos provoca diarrea crónica secretora con o sin mala absorción, muy difícil de controlar, especialmente en niños con SIDA.
- -
Ciclosporiasis(Cyclospora cayetanensis). Coccidio que se localiza en el intestino delgado. Origina diarrea aguda. No tiene mayor prevalencia en inmunodeprimidos.
- -
Cistoisosporiasis(Isospora belli). Se localiza en el intestino delgado. Origina diarrea aguda en inmunocompetentes. En inmunodeprimidos, diarrea crónica. Los pacientes presentan habitualmente baja de peso, deshidratación, dolor abdominal. Los niños con inmunidad conservada presentan eosinofilia y cristales de Charcot Leyden en heces.
- -
Sarcocistosis. Se localiza en el intestino delgado. Zoonosis que se adquiere al ingerir carne cruda o mal cocida de cerdo o de vacuno con quistes de Sarcocystis suihominis o bovihominis. La parasitosis origina una diarrea aguda o subaguda en inmunocompetentes (al igual que cistoisosporiasis).
- -
Microsporidiasis. En la actualidad se considera que estos organismos están más cerca de los hongos que de los protozoos. Hay varias especies que afectan al paciente inmunodeprimido, originando cuadros intestinales y extraintestinales de difícil tratamiento. Las más importantes son:
Enterocytozoon bieneusi.
Encephalitozoon intestinalis.
Encephalitozoon cuniculi.
Encephalitozoon hellen.
- -
Oxiuriasis(Enterobius vermicularis): Se localiza en el intestino grueso. Infección familiar que origina prurito anal, nasal y genital. Como su ciclo es intradomiciliario y no es afectado por el medio ambiente externo, constituye una parasitosis prevalente en colegios e internados.
- -
Ascariasis(Ascaris lumbricoides). Gusano redondo, se ubica en el intestino delgado. Es prevalente en niños de procedencia rural del centro sur del país. Sus larvas pueden originar síntomas respiratorios (ciclo de Loos en el pulmón) y los adultos del intestino, cuadros inespecíficos de diarrea y dolor abdominal. Ocasionalmente hay expulsiones de las vermes por boca, nariz y ano. Excepcionalmente pueden originar un síndrome de obstrucción intestinal.
- -
Tricocefalosis:(Trichuris trichiura). Se ubica en el intestino grueso. Los niños desnutridos con infecciones masivas pueden presentar prolapso rectal, disentería y/o diarrea.
- -
Anisakidosis(Anisakis simples o Pseudoterranova spp). Los niños se infectan al ingerir pescado de agua salada, crudo o mal cocido, que contiene larvas del parásito, estas se introducen en la mucosa gástrica o intestinal. Pueden provocar dolor abdominal, vómitos y ocasionalmente íleo o perforación intestinal.
Himenolepiasis(Hymenolepis nana v. nana H. v. fraterna). Es la cestodiasis más frecuente del niño. Origina síntomas digestivos inespecíficos al ingerir huevos embrionados que contaminan el medio ambiente. La parasitosis se mantiene por una autoinfección interna y externa. Los niños excepcionalmente pueden infectarse con otros cestodos: Hymenolepis diminuta propia de roedores y por Dipylidium caninum, propio del perro. En estos últimos casos la infección constituye un accidente al ingerir pulgas infectadas con larvas (cisticercoides).
Teniasis(Taenia saginata, T.solium). Los niños infrecuentemente se infectan al ingerir carne cruda o insuficientemente cocida de vacuno (T.saginata) o de cerdo (T.solium, T.asiatica).
Las parasitosis es más frecuente en adultos. No sabemos si T.asiatica existe en el continente americano.
La importancia de T.solium radica en que el hombre puede albergar fuera de las formas adultas a las larvas: cisticercosis (Cysticercus cellulosae). Alrededor del 10% de los pacientes con teniasis tienen además cisticercosis.
-Diflobotriasis(Diphyllobothrium latum, D. pacificum, D. dendriticum). Los niños y adultos se pueden infectar al ingerir peces de agua dulce (Diphyllobothrium latum, D. dendriticum) o de mar (D. pacificum) crudos, ahumados o mal cocidos. La sintomatología digestiva es inespecífica, excepto la anemia tipo perniciosa (magaloblastico) que se presenta en el 3% de los casos.
Histoparásitos (Parásitosis De Los Tejidos)ToxoplasmosisDefiniciónZoonosis parasitaria cosmopolita originada por el protozoo Toxoplasma gondii, que en personas con inmunidad conservada cursa por lo general en forma subclínica, pero en inmunodeprimidos produce cuadros graves con compromiso del SNC. La infección congénita tiene gran importancia clínica ya que los recién nacidos se pueden presentar como aparentemente sanos o desarrollar cuadros de infecciones generalizadas.
EpidemiologíaLa toxoplasmosis es la zoonosis más frecuente en el mundo. Es universal y afecta a todos los animales de sangre caliente incluyendo al hombre. El gato y otros felinos (jaguarundi, gato montés, etc.) son los únicos que albergan la forma adulta sexuada en su intestino, ellos y todos los otros animales (incluyendo el hombre) presentan las formas asexuadas extraintestinales. El hombre se infecta al ingerir carne cruda o insuficientemente cocida que tenga quistes (clásicos) del parásito o por el consumo de frutas y hortalizas que estén contaminadas con ooquistes de T.gondii eliminados por las heces de gatos jóvenes infectados.
En Chile la infección adquirida comienza al año o año y medio de vida y va aumentando con la edad, de modo tal que el 40% de las población mayor de 21 años presenta la parasitosis. De acuerdo a la experiencia mundial se produce un caso congénito por c/1.000 partos. En nuestro país la inmensa mayoría de los gestantes tiene una toxoplasmosis crónica (subclínica) y, por consiguiente, presentan inmunidad y no existe la posibilidad de transmisión congénita excepto que adquieran el SIDA y se reactive la toxoplasmosis crónica con generalización de la parasitosis.
ClínicaLas formas adquiridas por lo general cursan una forma subclínica, menos del 10% presenta sintomatología que fuctúa de acuerdo al órgano comprometido. La forma más conocida es la linfoganglionar, que compromete los ganglios del cuello y de la base del cráneo, más infrecuentemente los ganglios axilares e inguinales. El cuadro se presenta en adolescentes o adultos jóvenes que presentan ganglios de dos a tres cms., duros, indoloros no adheridos a planos superficiales ni profundos, que no fistulizan. Habitualmente los pacientes presentan compromiso del estado general, destacando adinamia, fiebre o febrícula.
Las formas congénitas se originan en un tercio de las primoinfecciones de las embarazadas. La infección es más frecuente en el tercer trimestre de la gestación, pero es más grave en el primer trimestre ya que el producto por lo general muere. Una vez que se ha formado el feto y el T.gondii atraviesa la placenta, el compromiso fetal es similar a la toxoplasmosis adquirida, es decir, habría una fase generalizada seguida de una etapa subaguda y posteriormente un período crónico o de secuelas. Si la infección se produce cerca del parto, el recién nacido (RN) puede nacer aparentemente sano y posteriormente desarrollar un cuadro agudo. Si la infección se realiza a comienzos del noveno mes, el cuadro agudo se produce en el útero y el RN presentaría un cuadro subagudo, caracterizado por encefalitis. Por último, si la infección de la gestante es del quinto a sexto mes las etapas agudas (septicemia) y subaguda (encefalitis) se desarrollan en útero y el RN puede presentar secuelas, que incluyen la tríada de Sabin: coriorretinitis, calcificaciones cerebrales e hidrocefalia, o uno de los elementos de la tríada o simplemente retardo mental. La relación entre los cuadros congénitos generalizados, los subagudos y las secuelas es de 1:10:100.
Enfermedad De ChagasDefiniciónZoonosis parasitaria originada por un protozoo flagelado, el Trypanosoma cruzi que infecta a mamíferos y a triatominos. La enfermedad de Chagas puede ser adquirida o congénita, comprometiendo en grado variable diversos órganos y síntomas, especialmente el corazón y el tubo digestivo.
EpidemiologíaEn la naturaleza el parásito circula en dos ciclos básicos: el silvestre y el doméstico. La enfermedad existe desde el sur de los Estados Unidos hasta la Patagonia argentina. En nuestro país existe desde el límite con el Perú en el norte hasta la mitad de la Provincia de Colchagua. En Latinoamérica hay más de 10 millones de personas infectadas. En Chile hay alrededor de 150 mil personas con enfermedad de Chagas. Los vectores más importantes son Triatoma infestans (ciclo doméstico), Mepraia spinolai (ciclo silvestre) y M.gajardoi que habita en la zona costera de la I – III regiones. En 1999 Chile fue declarado libre de la transmisión vectorial de la enfermedad de Chagas por T.infestans, de modo tal que la infección humana actualmente se produce por vectores silvestres, la forma congénita y excepcionalmente por la vía oral (aún no observada) y por trasplantes. La infección a través de sangre infectada se controla a nivel nacional en los bancos de sangre del país.
ClínicaLa enfermedad de Chagas tiene características clínicas regionales, así por ejemplo en el norte de Argentina (Chaco) las formas adquiridas agudas son frecuentes. En Chile esto es excepcional. En Brasil la megaformación más frecuente en los casos crónicos digestivos es la acalasia del esófago, en Chile es el megacolon.
Las formas adquiridas agudas presentan síntomas en alrededor del 5%: chagoma de inoculación en la piel o signo de Romaña si la infección es de la región periorbitaria. Edema bipalpebral unilateral con adenopatías preauricular y dacrioadenitis. Esta forma es más frecuente en niños. Los niños menores de dos años pueden presentar hepatoesplenomegalia, adenopatías, fiebre, anasarca, diarrea y cardiomegalia. Excepcionalmente presentan una meningoencefalitis y/o una carditis que agrava el pronóstico.
La forma crónica indeterminada o latente se desarrolla después de 10 o más años de infección, es asintomática con exámenes rutinarios normales, radiografía de tórax, ECG, perfil bioquímico, hepático, orina, etc.
La forma crónica cardiaca la presenta en Chile un 30% de los pacientes, puede ser asintomática (sólo con ECG alterado) al comienzo y posteriormente, presentan sintomatología evolutiva que lleva a una cardiopatía dilatada con arritmias, y a la insuficiencia cardiaca y procesos tromboembólicos. La forma digestiva se traduce en megaesófago (acalasia) que produce disfagia lógica, pirosis y dificultad en la deglución. Los pacientes con megacolon presentan dificultad en la defecación, constipación rebelde y puede complicarse con volvulus.
En Chile el 60% al 70% presentan la forma crónica indeterminada; 30% la forma crónica determinada cardiaca y menos del 5% presentan la forma aguda.
En la forma congénita, el parásito atraviesa la placenta después del primer trimestre de la gestación en embarazadas asintomáticas, que presentan por lo general el período crónico latente de la enfermedad de Chagas. La mayoría de los RN son de término. Excepcionalmente pueden nacer prematuros con hepatoesplenomegalia, lesiones cutáneas, carditis y alteraciones de la conjuntiva. A diferencia de la toxoplasmosis, en la enfermedad de Chagas la infección aguda se puede repetir en embarazos sucesivos.
La enfermedad de Chagas crónica en período indeterminado en pacientes que adquieren SIDA u otra enfermedad inmunosupresora (leucemia, Hodgking, cáncer, etc.), es grave ya que se puede originar una reactivación de la enfermedad con compromiso cardiaco (pancarditis) y del SNC, meningoencefalitis de mal pronóstico y difícil tratamiento.
Artrópodos (Ectoparásitos)SarnaDefiniciónLa sarna o escabiosis es una ectoparasitosis cosmopolita del hombre originada por el ácaro Sarcoptes scabiei variedad hominis, que se transmite principalmente por contacto directo de persona a persona. Se caracteriza por producir intenso prurito.
EpidemiologíaLa sarna constituye un problema de salud pública mundial que afecta principalmente a países pobres y en vías de desarrollo. Es una parasitosis familiar o de grupos cerrados, el 73%–85%, de los contagios se origina en estos grupos.
Existe transmisión sexual. Un mecanismo secundario de la infección es por fómites, como sábanas, toallas, etc. La parasitosis aumenta en otoño e invierno. La sarna es más prevalente en niños. En el mundo existen alrededor de 300 millones de personas infestadas. En Chile menos del 1% de la población tiene sarna.
ClínicaLa sarna abarca todo el cuerpo, excepto la cabeza y espalda en niños, adolescentes y adultos. En lactantes hay compromiso de la cabeza, cara, palmas, y plantas, cuello, espalda y regiones retroauriculares. Es frecuente observar en ellos los nódulos acarinos junto a un engrosamiento de la piel. El niño está irritable por la falta de sueño por el prurito y las sobreinfecciones frecuentes.
En pacientes inmunocomprometidos se desarrolla la sarna costrosa o sarna noruega; en ella la infección es intensa, hay aumento de inmunoglobulina IgE y existe eosinofilia periférica.
En la sarna hay dos tipos de lesiones:
- 1.
Lesiones producidas por los ácaros: surco acarino y la vesícula perlada de Bazin.
Las primeras son surcos lineales, tortuosos, eritematosos de unos pocos milímetros hasta un centímetro y que corresponden al trayecto que realiza la hembra cuando orada el túnel. La vesícula perlada es una lesión inflamatoria con vesículas de un milímetro de diámetro producida en el sitio donde la hembra cava el túnel.
- 2.
Lesiones indirectas o por hipersensibilidad: por lo general son lesiones levemente solevantadas, papulosas, eritematosas, de distribución bilateral, simétrica y generalizada. Los nódulos acarinos son lesiones granulomatosas pequeñas de pocos milímetros de diámetro, muy pruriginosas, que se ubican en axilas, codos, flancos, escroto, pene y pliegues sub e interglúteos, originados también por hipersensibilidad.
Ectoparasitosis especifica y permanente del hombre por Pediculus capitis (piojo de la cabeza), P. corporis o vestimentis (piojo del cuerpo) y Phthirus pubis (piojo del pubis). Son insectos hematófagos que originan lesiones por la picadura y sensibilización a derivados de éste. P.vestimentis es vector biológico de Rickettsia prowazeki (tifus exantemático) y de Borrelia recurrentis (fiebre recurrente epidémica).
EpidemiologíaLa pediculosis de la cabeza es más frecuente en niños, en cambio P.vestimentis es más prevalente en adultos, y P.capitis predomina en el sexo femenino, posiblemente por el pelo largo. La transmisión es por contacto directo de persona a persona y por este motivo predomina en familias o personas que mantienen una estrecha convivencia como por ejemplo en colegios, internados, etc. E. P.pubis se transmite sexualmente por contacto directo entre la persona infestada y la sana.
ClínicaEn la pediculosis de la cabeza los piojos y las lesiones se ubican de preferencia en la región occipital y retroauricular. Hay huellas de grataje en el cuero cabelludo, muchas veces infectadas. Las lesiones de P.vestimentis se encuentran más frecuentemente en la región dorsal, de la cintura hacia arriba, en axilas y pliegues submamarios.
En la Pitiriasis (P.pubis) las lesiones se ubican en el vello genital, pliegues inguinales y los genitales.
Agradecimientos: Este estudio fue financiado parcialmente por los proyectos Fondecyt 1120382 y 1100768.
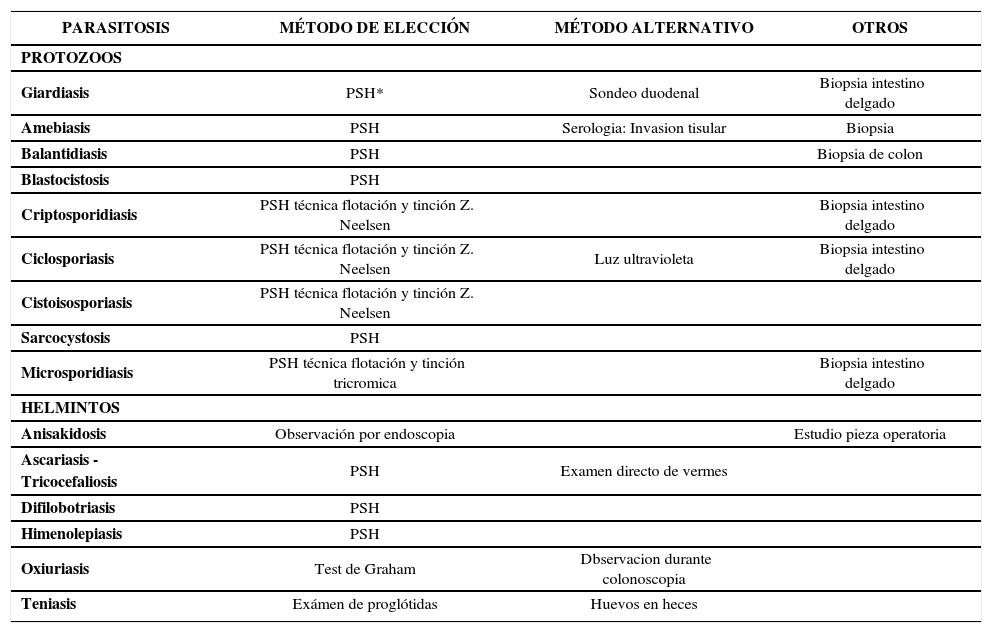
Diagnóstico De Laboratorio De Los Enteroparásitos
| PARASITOSIS | MÉTODO DE ELECCIÓN | MÉTODO ALTERNATIVO | OTROS |
|---|---|---|---|
| PROTOZOOS | |||
| Giardiasis | PSH* | Sondeo duodenal | Biopsia intestino delgado |
| Amebiasis | PSH | Serologia: Invasion tisular | Biopsia |
| Balantidiasis | PSH | Biopsia de colon | |
| Blastocistosis | PSH | ||
| Criptosporidiasis | PSH técnica flotación y tinción Z. Neelsen | Biopsia intestino delgado | |
| Ciclosporiasis | PSH técnica flotación y tinción Z. Neelsen | Luz ultravioleta | Biopsia intestino delgado |
| Cistoisosporiasis | PSH técnica flotación y tinción Z. Neelsen | ||
| Sarcocystosis | PSH | ||
| Microsporidiasis | PSH técnica flotación y tinción tricromica | Biopsia intestino delgado | |
| HELMINTOS | |||
| Anisakidosis | Observación por endoscopia | Estudio pieza operatoria | |
| Ascariasis - Tricocefaliosis | PSH | Examen directo de vermes | |
| Difilobotriasis | PSH | ||
| Himenolepiasis | PSH | ||
| Oxiuriasis | Test de Graham | Dbservacion durante colonoscopia | |
| Teniasis | Exámen de proglótidas | Huevos en heces |
Diagnóstico De Laboratorio De Los Histoparásitos
| PARASITOSIS | MÉTODO DE ELECCIÓN | MÉTODO ALTERNATIVO | OTROS |
|---|---|---|---|
| Toxoplasmosis | Serología: Sabin y Feldman, IFI y ELISA | ELISA Avidez | PCR, biopsias ganglionares (formas adquiridas) y cerebrales p. Ej.: SIDA o en sangre del cordón umbilical en infección congénita |
| Enfermedad de Chagas | |||
| Adquirida aguda | Exámenes de sangre al fresco Frotis Gota gruesa | ||
| Congénita | 1,2,3 Microstrout (microhematocrito) PCR seriado | ||
| Adquirida crónica | Serologia: ELISA, IFI. PCR | Xenodiagnostico | Biopsia (endomiocardica) |
Diagnóstico De Laboratorio De Los Artrópodos
| PARASITOSIS | MÉTODO DE ELECCIÓN | MÉTODO ALTERNATIVO |
|---|---|---|
| Sarna | Acaro test | Tinta china (surco acarino) |
| Pediculosis Pediculus capitis | Observación de liendres (huevos), adultos | |
| P.corporis | Adultos en pliegues de la ropa | |
| Phthirus pubis | Observación de liendres y adultos |
Tratamiento De Las Principales Parasitosis Humanas – Parasitosis Del tubo Digestivo – Protozoos
| ENFERMEDAD Y PARASITOSIS | FÁRMACO A ELECCIÓN | PRESENTACIÓN | DOSIS KG/PESO/DÍA | DOSIS DIARIA | RITMO DE ADMINISTRACIÓN | VÍA | PROLONGACIÓN TERAPIA | OBSERVACIONES |
|---|---|---|---|---|---|---|---|---|
| AMEBIASIS AGUDA Entamoeba histolytica | Metronidazol | Suspensión De 125mg porc/5cc | Niños: 30–50mg | 3 veces al día | Oral | 10 días | Es carcinógeno en ratas y ratones, y mutágeno en bacterias. No debe administrarse a embarazadas. Efecto disulfiran. | |
| o | Comprimidos de 250mg | Adultos: 30mg | 750mg | Oral | 10 días | El consumo de alcohol está contraindicado durante la terapia. | ||
| Ampollas de 500mg | 3 veces al día | Endovenosa | ||||||
| Tinidazol | Suspensión de 200mg/cc | Niños: 30–60mg | Una sola toma | Oral | 2–3 días | Efecto antabus (disulfirán). Tiene los mismos efectos secundarios del metronidazol. | ||
| o | Comprimidos de 500mg y de 1g | Adultos: | 2g | Una sola toma | Oral | 2 días | ″ | |
| Secnidazol | Suspensión de 500mg 715cc. Gránulos de 500 y 900mg | Niños: 30mg | Dosis única | Oral | 1 día | ″ | ||
| Más | Comprimidos de 250, 500 y 1000mg | Adultos: | 2g | Dosis única | Oral | 1 día | ″ | |
| Emetina Clorhidrato O | Ampollas de 1cc, 2 concentraciones 0.02 y 0.04g/cc | 1mg | Máxima 60mg | 2 o 3 inyecciones diarias | Subcutánea profunda | 5–10 días (dosis total máxima 600mg) | Frecuentemente provoca arritmias, dolor precordial y celulitis en el sitio de la inyección. | |
| Dehidroemetina | Comprimidos de 250mg | Adultos: 30mg | 750mg | Oral | 5–10 días (dosis total máxima 600mg) | A causa de los efectos tóxicos sobre el corazón, los pacientes deben controlarse mediante ECG y hacer una vida sedentaria. | ||
| AMEBIASIS CRÓNICA Y PORTADORES | Metronidazol | Indicada anteriormente | Indicada anteriormente | Niños: 3 veces al día | Oral | 10 días | Indicada Anteriormente. | |
| o | Adultos: 500mg 3 veces al día | Oral | 10 días | Indicada Anteriormente. | ||||
| Entamoeba histolytica | Ornidazol | Comprimidos de 250 y 500mg | Niños: 25mg | 2 veces al día | Oral | 5 días | No tiene efecto disulfirán. | |
| o | Adultos: | 1.5g | 3 veces al día | Oral | 3 día | |||
| Teclozán | Suspensión de 500mg/5cc | Niños: | >8 años:500mg, 3 veces al día 3–8 años: 25mg 3 veces al día <3 años: 75mg, 3 veces al día | Oral | 5 día | |||
| o | Comprimidos de 500mg | Adultos: | Máxima 1.5g | 500mg, 2 veces al día | ||||
| Etofamida o | Suspensión de 100mg/5cc | Niños 20mg Adultos | 2 veces al día (500mg c/12hrs) | Oral | 3–5 días | Efectos secundarios: náuseas, constipación, meteorismo. | ||
| Cefamida o | Suspensión de 100mg/5cc | Niños: 20mg Adultos: | 3 veces al día | Oral | 10 dias | |||
| Furoato de Diloxamida o | Comprimidos de 500mg | Adultos: | 500mg 3 veces al día | Oral | 10 dias | |||
| Diyodohidro-xiquinoleina | Tabletas de 200mg | Niños: 30–60mg | 3 veces al dia | Oral | 10–20 días | |||
| o | Adultos: | 600mg 3 veces al día | Oral | |||||
| Quinfamida o | Tabletas de 50, 100 y 300mg | Niños: | < 6 años: 50mg, 3 veces al día o una dosis única de 150mg. 6–12 años 75mg, 3 veces al día o una sola dosis de 225mg | Oral | 1 día | Efectos secundarios: náuseas, vómitos, meteorismo. | ||
| Adultos: | 100mg, 3 veces al día o en una sola dosis de 300mg | Oral | 1 dia | |||||
| Paramomidna | Jarabe de 125mg/5cc Cápsulas de 250mg | Niños: 25mg | 3 veces al día | Oral | 5 días | Fármaco de elección en EUA. | ||
| Adultos: | 500mg, 3 veces al día | Oral | 5 días | |||||
| Alternativo: Tetraciclina | Capsulas de 250mg | Máxima 2g | 4 veces al día | Oral | 10 días | No debe administrarse durante el embarazo, ni a menores de 8 años (por la alteratión que origina en la dentición). | ||
| BLASTOCISTOSIS Blastocystis hominis | Metronidazol o | Indicada anteriormente | Niños: 30–5Omg | 3 veces al día | Oral | 10 días | ||
| Adultos: 30mg | 3 veces al día | Oral | 10 días | |||||
| Ornidazol | Indicada Anteriormente | 25mg | 3 veces al día | Oral | 10 dias | |||
| BALANTIDIASIS Balantidium coli | Tetraciclina | Jarabe de 125mg por cada 5cc | Niños 50mg | Máxima 2mg | 4 veces al día | Oral | 10 días | Indicadas anteriormente. |
| Cápsulas de 250mg | Adultos | 500mg, 4 veces al día | Oral | 10 días | ||||
| Alternativo: Ampicilina o | Jarabe de 250 y 500mg por cada 5cc | |||||||
| Amoxicilina | Capsulas de 250 y 500mg | 30mg | Máxima 2g | 3 veces al día | Oral | 7 días | ||
| GIARDIASIS Giardia intestinalis | Metronidazol | Suspensión de 125mg por cada 5cc Comprimidos de 250mg y 500mg | Niños: 15mg | 3 veces al día | Oral | 5 dias | Excepcionalmente leucopenia transitoria. Contraindicado durante el embarazoy la lactancia. El alcohol está proscrito durante la terapia. | |
| o | Adultos: 30mg | 3 veces al dia | Oral | 5 dias | ||||
| Tinidazol | Jarabe de 1000mg y de 500mg por cada 5cc | Ninos: 50–75mg | 2g | Dosis única | Oral | Puede provocar alteraciones del aparato gastrointestinal. | ||
| o | Comprimidos 500mg y de 1000mg | Adultos: | Dosis única | |||||
| Secnidazol | Suspensión de 500mg por 15cc | Niños: 30mg | 2g | Dosis única | Oral | 1 dia | ||
| o | Comprimidosde 250,500 y 1000mg Gránulosde 500mg y 900mg | Adultos: | Dosis única | |||||
| Nitazoxanida o | Suspensión de 100mg por 5cc | Niños: | 1–2 años 100mg 3–11 años 200mg 1g | 2 veces al día | Oral | 3 dias | ||
| Tabletas de 500mg Tabletas dispensables de 200mg | Adultos: | 2 veces al dia | Oral | 3 dias | ||||
| Ornidazol | Comprimidos de 500mg | 25mg | 1.5g | 3 veces al día | Oral | 5 días | No se debe administrar el fármaco a personas alérgicas a los imidazoles (Metronidazol, Tinidazol). | |
| Alternativo: Furozolidona | Jarabe de 50mg y de 17mg por cada 5cc. Comprimidos de 100mg | Niños: 10mg | 400mg | 4 veces al día | Oral | 7 días | ||
| o | Adultos: | |||||||
| Albendazol | Jarabe de 200mg por cada 5cc | Ninos: 10mg | 400mg | 1 vez al día | Oral | 5 días | ||
| Comprimidosde 200 y 400mg | Adultos: | |||||||
| ISOSPORIASIS Isospora belli (Cystoisospora belli) | Trimetoprim (TMP) más | Suspensión de 40mg TMP y 200mg SMZ por cada 5cc y suspensión de 800mg TMO y 400mg SMZ por cada 5cc Tabletas de 80mg TMP y 400mg SMZ | Niños: TMP 6mg SMX 30mg | Máxima | Oral | 7–10 dias | En pacientes adultos inmunosuprimidos la dosis profiláctica es de 1 tableta tres veces por semana de TMP de 160mg y SMZ de 800mg. | |
| Sulfametoxazol (SMZ) | Tabletas de 160mg TMP y 800mg SMZ. | Adultos: | TMP 640mg SMZ 3200mg | 4 veces al día | Oral | |||
| CRIPTOSPORIDIASIS Cryptosporidium hominis C. parvum C.spp | Nitazoxanida | Suspension de 100mg por cada 5cc | Niños: | 200mg | 2 veces al día | Oral | En pacientes adultos con SIDA la terapia es por 4 meses, 1 gr. al día por 1 mesy luego 2gr al día. En niños 200mg/día por 1 mes y después 400mg. Por lo general los resultados son negativos o transitorios. Es el fármaco de elección de la FDA (EUA). | |
| o | Tabletas de 500mg. Tabletas dispensables de 200mg | Adultos: | 1g | 2 veces al día | Oral | 3 días | ||
| Paramomicina | Jarabe de 125mg cada 5cc | Niños: 25–35mg | 3 veces al día | Oral | 2–4 semanas | En pacientes inmunodeprimidos hay mejoría pero nocuración. | ||
| o | Adultos: | 500mg 3 veces al día | 2–4 semanas | En inmunodeprimidos no es curativa. | ||||
| Azitromicina | Suspensión de 200mg por c/5cc Comprimidos de 500mg | 500–1500mg diarios, 2–3 veces al día | Oral | 4 semanas | ||||
| CICLOSPORIASIS Cyclospora cayetanensis | TMP más SMZ | Indicada anteriormente | Niños: 6mg TMP 30mg SMZ | 2 veces al día | Oral | 7–10 días | En pacientes con SIDA la terapia se prolonga por 4 o más meses con una dosis mayor: TMP 10 días, luego se sigue con la mitad de la dosis, es decir, la misma dosis que en el inmunocompetente. | |
| Adultos: | 2 tabletas de 80mg TMP y 400mg SMZ o 1 tableta de 160mg TMP y 800mg SMZ 2 veces al día | Oral | 7–10 dias |
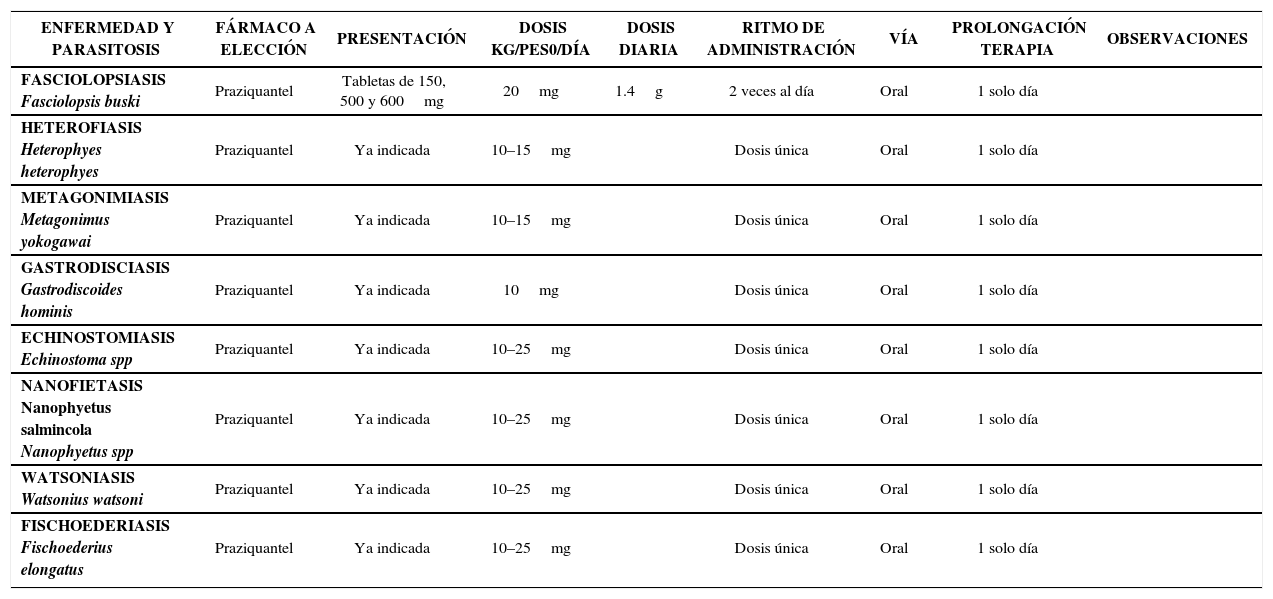
Tratamiento De Las Principales Parasitosis Humanas – Parasitosis Del Tubo Digestivo – Helmintos Trematodos
| ENFERMEDAD Y PARASITOSIS | FÁRMACO A ELECCIÓN | PRESENTACIÓN | DOSIS KG/PES0/DÍA | DOSIS DIARIA | RITMO DE ADMINISTRACIÓN | VÍA | PROLONGACIÓN TERAPIA | OBSERVACIONES |
|---|---|---|---|---|---|---|---|---|
| FASCIOLOPSIASIS Fasciolopsis buski | Praziquantel | Tabletas de 150, 500 y 600mg | 20mg | 1.4g | 2 veces al día | Oral | 1 solo día | |
| HETEROFIASIS Heterophyes heterophyes | Praziquantel | Ya indicada | 10–15mg | Dosis única | Oral | 1 solo día | ||
| METAGONIMIASIS Metagonimus yokogawai | Praziquantel | Ya indicada | 10–15mg | Dosis única | Oral | 1 solo día | ||
| GASTRODISCIASIS Gastrodiscoides hominis | Praziquantel | Ya indicada | 10mg | Dosis única | Oral | 1 solo día | ||
| ECHINOSTOMIASIS Echinostoma spp | Praziquantel | Ya indicada | 10–25mg | Dosis única | Oral | 1 solo día | ||
| NANOFIETASIS Nanophyetus salmincola Nanophyetus spp | Praziquantel | Ya indicada | 10–25mg | Dosis única | Oral | 1 solo día | ||
| WATSONIASIS Watsonius watsoni | Praziquantel | Ya indicada | 10–25mg | Dosis única | Oral | 1 solo día | ||
| FISCHOEDERIASIS Fischoederius elongatus | Praziquantel | Ya indicada | 10–25mg | Dosis única | Oral | 1 solo día |
Tratamiento De Las Principales Parasitosis Humanas – Parasitosis Del tubo Digestivo – Helmintos Cestodos
| ENFERMEDADY PARASITOSIS | FÁRMACO A ELECCIÓN | PRESENTACIÓN | DOSIS KG/PESO/DÍA | D0SIS DIARIA | RITMO DE ADMINISTRACIÓN | VÍA | PROLONGACÓN TERPIA | OBSERVACIONES |
|---|---|---|---|---|---|---|---|---|
| TENIASIS (Lombrices solitarias) Taenia solium T. saginata T. asiática | Niclosamida | Comprimidos de 500mg | Niños: 2 tabletas por 2 veces | 2g | 2 veces al día 8:00 y 9:00 am | Oral | 1 día | |
| o | Adultos: 4 tabletas por 2 veces al día | 4g | 1 día | |||||
| Diphyllobothrium latum D. pacificum Dipylidium caninum Hymenolepis diminuta Taenia taeniformis (sin T. infantis) | Praziquantel | Tabletas de 150mg, 500mg y 600mg | 100mg | Dosis única | Oral | 1 día | ||
| HYMENOLEPIASIS Por Hymenolepis nana | Niclosamida o | Comprimidos de 500mg | Niños: 11 a 34kg: 2 tabletas | 1g | 2 veces al día | Oral | 5 días | |
| Más de 34kg: 3 tabletas | 1.5g | |||||||
| Adultos: | 1.5g 4g | 2 veces al día | ||||||
| Praziquantel | Tabletas de 150mg, 500mg y 600mg | 25mg | Dosis única | Oral | 1 día | |||
| INERMICAPSIFERIASIS Y RAILUETINIASIS Inermicapsifer madagascaris Raillietina spp | Praziquantel | Ya indicada | 10mg | Dosis única | Oral | 1 día | ||
| BERTELLIASIS Bertiella studeri B. mucronata | Praziquantel | Tabletas de 150mg, 500mg y 600mg | 10mg | Dosis única | Oral | 1 día |
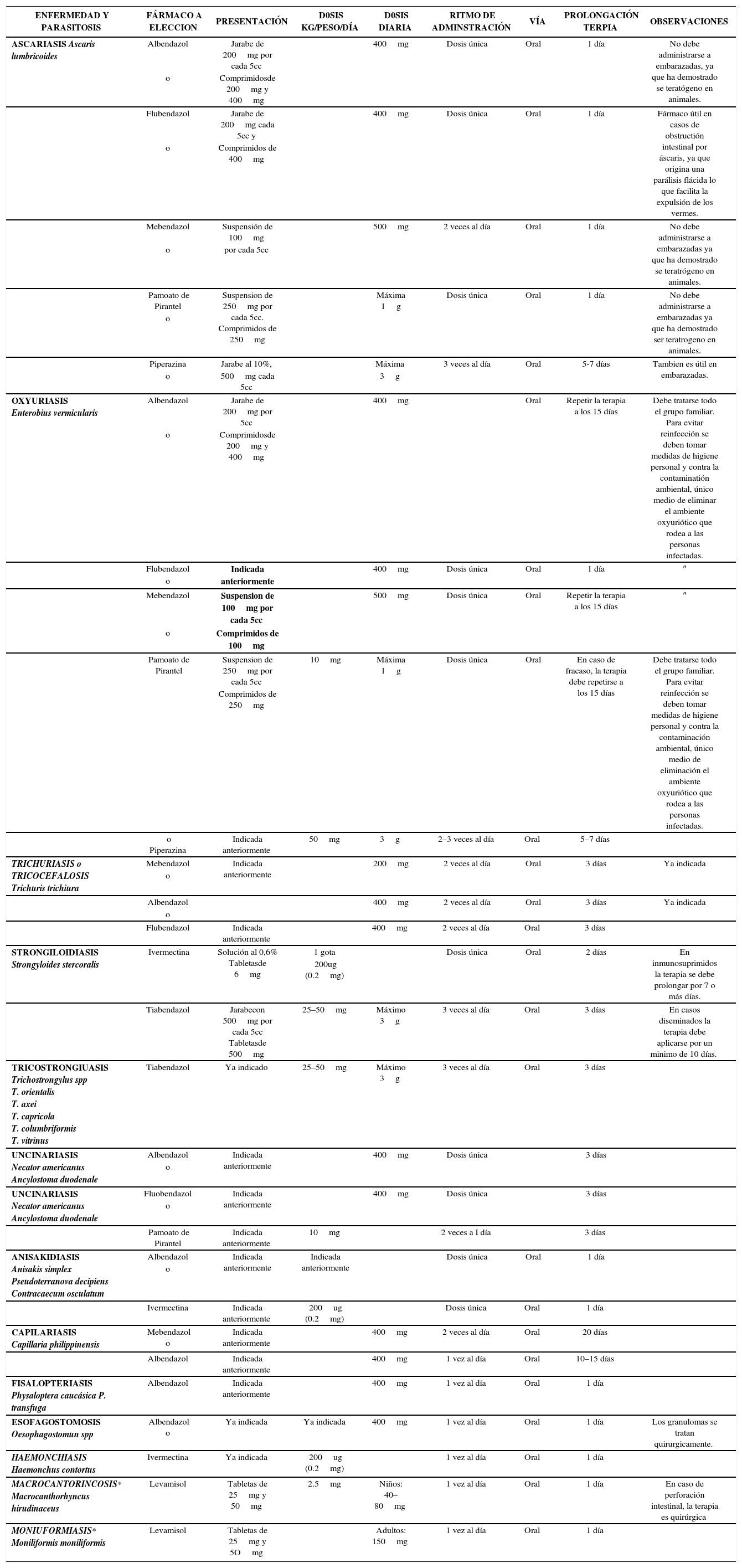
Tratamiento De Las Principales Parasitosis Humanas – Parasitosis Del tubo Digestivo – Helmintos Nematodos
| ENFERMEDAD Y PARASITOSIS | FÁRMACO A ELECCION | PRESENTACIÓN | D0SIS KG/PESO/DÍA | D0SIS DIARIA | RITMO DE ADMINSTRACIÓN | VÍA | PROLONGACIÓN TERPIA | OBSERVACIONES |
|---|---|---|---|---|---|---|---|---|
| ASCARIASIS Ascaris lumbricoides | Albendazol | Jarabe de 200mg por cada 5cc | 400mg | Dosis única | Oral | 1 día | No debe administrarse a embarazadas, ya que ha demostrado se teratógeno en animales. | |
| o | Comprimidosde 200mg y 400mg | |||||||
| Flubendazol | Jarabe de 200mg cada 5cc y | 400mg | Dosis única | Oral | 1 día | Fármaco útil en casos de obstructión intestinal por áscaris, ya que origina una parálisis flácida lo que facilita la expulsión de los vermes. | ||
| o | Comprimidos de 400mg | |||||||
| Mebendazol | Suspensión de 100mg | 500mg | 2 veces al día | Oral | 1 día | No debe administrarse a embarazadas ya que ha demostrado se teratrógeno en animales. | ||
| o | por cada 5cc | |||||||
| Pamoato de Pirantel | Suspension de 250mg por cada 5cc. Comprimidos de 250mg | Máxima 1g | Dosis única | Oral | 1 día | No debe administrarse a embarazadas ya que ha demostrado ser teratrogeno en animales. | ||
| o | ||||||||
| Piperazina | Jarabe al 10%, | Máxima | 3 veces al día | Oral | 5-7 días | Tambien es útil en embarazadas. | ||
| o | 500mg cada 5cc | 3g | ||||||
| OXYURIASIS Enterobius vermicularis | Albendazol | Jarabe de 200mg por 5cc | 400mg | Oral | Repetir la terapia a los 15 días | Debe tratarse todo el grupo familiar. Para evitar reinfección se deben tomar medidas de higiene personal y contra la contaminatión ambiental, único medio de eliminar el ambiente oxyuriótico que rodea a las personas infectadas. | ||
| o | Comprimidosde 200mg y 400mg | |||||||
| Flubendazol | Indicada anteriormente | 400mg | Dosis única | Oral | 1 día | ″ | ||
| o | ||||||||
| Mebendazol | Suspension de 100mg por cada 5cc | 500mg | Dosis única | Oral | Repetir la terapia a los 15 días | ″ | ||
| o | Comprimidos de 100mg | |||||||
| Pamoato de Pirantel | Suspension de 250mg por cada 5cc | 10mg | Máxima 1g | Dosis única | Oral | En caso de fracaso, la terapia debe repetirse a los 15 días | Debe tratarse todo el grupo familiar. Para evitar reinfección se deben tomar medidas de higiene personal y contra la contaminación ambiental, único medio de eliminación el ambiente oxyuriótico que rodea a las personas infectadas. | |
| Comprimidos de 250mg | ||||||||
| o Piperazina | Indicada anteriormente | 50mg | 3g | 2–3 veces al día | Oral | 5–7 días | ||
| TRICHURIASIS o TRICOCEFALOSIS Trichuris trichiura | Mebendazol | Indicada anteriormente | 200mg | 2 veces al día | Oral | 3 días | Ya indicada | |
| o | ||||||||
| Albendazol | 400mg | 2 veces al día | Oral | 3 días | Ya indicada | |||
| o | ||||||||
| Flubendazol | Indicada anteriormente | 400mg | 2 veces al día | Oral | 3 días | |||
| STRONGILOIDIASIS Strongyloides stercoralis | Ivermectina | Solución al 0,6% Tabletasde 6mg | 1 gota | Dosis única | Oral | 2 días | En inmunosuprimidos la terapia se debe prolongar por 7 o más días. | |
| 200ug (0.2mg) | ||||||||
| Tiabendazol | Jarabecon 500mg por cada 5cc Tabletasde 500mg | 25–50mg | Máximo 3g | 3 veces al día | Oral | 3 días | En casos diseminados la terapia debe aplicarse por un minimo de 10 días. | |
| TRICOSTRONGIUASIS Trichostrongylus spp T. orientalis T. axei T. capricola T. columbriformis T. vitrinus | Tiabendazol | Ya indicado | 25–50mg | Máximo 3g | 3 veces al día | Oral | 3 días | |
| UNCINARIASIS Necator americanus Ancylostoma duodenale | Albendazol | Indicada anteriormente | 400mg | Dosis única | 3 días | |||
| o | ||||||||
| UNCINARIASIS Necator americanus Ancylostoma duodenale | Fluobendazol | Indicada anteriormente | 400mg | Dosis única | 3 días | |||
| o | ||||||||
| Pamoato de Pirantel | Indicada anteriormente | 10mg | 2 veces a I día | 3 días | ||||
| ANISAKIDIASIS Anisakis simplex Pseudoterranova decipiens Contracaecum osculatum | Albendazol | Indicada anteriormente | Indicada anteriormente | Dosis única | Oral | 1 día | ||
| o | ||||||||
| Ivermectina | Indicada anteriormente | 200ug (0.2mg) | Dosis única | Oral | 1 día | |||
| CAPILARIASIS Capillaria philippinensis | Mebendazol o | Indicada anteriormente | 400mg | 2 veces al día | Oral | 20 días | ||
| Albendazol | Indicada anteriormente | 400mg | 1 vez al día | Oral | 10–15 días | |||
| FISALOPTERIASIS Physaloptera caucásica P. transfuga | Albendazol | Indicada anteriormente | 400mg | 1 vez al día | Oral | 1 día | ||
| ESOFAGOSTOMOSIS Oesophagostomun spp | Albendazol o | Ya indicada | Ya indicada | 400mg | 1 vez al día | Oral | 1 día | Los granulomas se tratan quirurgicamente. |
| HAEMONCHIASIS Haemonchus contortus | Ivermectina | Ya indicada | 200ug (0.2mg) | 1 vez al día | Oral | 1 día | ||
| MACROCANTORINCOSIS* Macrocanthorhyncus hirudinaceus | Levamisol | Tabletas de 25mg y 50mg | 2.5mg | Niños: 40–80mg | 1 vez al día | Oral | 1 día | En caso de perforación intestinal, la terapia es quirúrgica |
| MONIUFORMIASIS* Moniliformis moniliformis | Levamisol | Tabletas de 25mg y 5Omg | Adultos: 150mg | 1 vez al día | Oral | 1 día |
Tratamiento De Las Principales Parasitosis Humanas Parasitosis De Los Tejidos, Sangre, Vías Urinarias Y Otras Localizaciones Protozoos
| ENFERMEDAD Y PARASITOSIS | FÁRMACO A ELECCION | PRESENTACION | DOSIS KG/PESO/DlA | DOSIS DIARIA | RITMO DE ADMINISTRACION | VÍA | PROLONGACION TERAPIA | OBSERVACIONES |
|---|---|---|---|---|---|---|---|---|
| TOXOPLASMOSIS* Toxoplasma gondii | Pirimetamina | Comprimidos de 25mg | Niños: 2mg por 2 a 3 días, luego 1mg hasta completar la terapia Adultos: 2 tabletas de 25mg por 2 a 3 días, luego 1 tableta al día | Máxima 50mg | 1 a 2 veces al día por 3–4 semanas (la dosis total de la cura no debe sobrepasar los 750mg) | Oral | 21 a 30 días | Puede provocar depresión medular y anemia por déficit de ácido fólico. Por este motivo es necesario efectuar controles hematologicos semanales durante la terapia. Los efectos hematológicos colaterales del fármaco se neutralizan administrando ácido fólico (leucovorina) 10mg al día por 3 días. Puede provocar alteraciones gastrointestinales: náuseas, vómito y diarrea. No se debe administrar el fármaco en el primer trimestre de la gestación. Frecuentemente provocan reacciones alérgicas (erupciones, foto sensibilidad y fiebre). |
| más | ||||||||
| Sulfadiazina | Tabletas de 500mg | Niños: 0.1–0.2mg Adultos: 4 tabletas al dia (2g) | 3 a 4 veces al día | Oral | 3 a 4 semanas | |||
| o | ||||||||
| Trimetoprim (TMP) | Ya indicada | 10–50mg (15–75mg)** 7.5–37.5mg | 3 veces al día | Endovenosa u oral | 3–5 días | Indicado en pacientes con SIDA y encefalitis por T. gondii. En pacientes en coma se administran 15–75mg/kg/día EV, y después se continúa con 7.5–37.5mg/kg/día por via oral por 4–6 semanas. | ||
| más | ||||||||
| Sulfametoxazol (SMZ) | ||||||||
| Alternativo: Espiramicina | Comprimidos de 500mg | Nihos: 50–100mg Adultos: | 2 a 4g | 3–4 veces al día | Oral | 3 a 4 semanas | Fármaco de elecciún en el primer trimestre del embarazo. | |
| o | ||||||||
| Azitromicina | Suspension 200mg por cada 5cc Cápsulas de 250mg Comprimidos de 500mg | Niños: 15mg | 500mg | 1 vez al día | Oral | 3 a 4 semanas | ||
| o | Adultos: | |||||||
| TOXOPLASMOSIS* Toxoplasma gondii | Clindamicina*** | Capsulas de 300mg Ampollas de 150mg, de 300mg por cada 2cc y de 600mg por cada 4cc | Adultos: 32–40mg | 2 a 4g | 4 veces a I día | Oral | 2 meses | 30% de los pacientes presentan colitis pseudomembranosa por C. difficile. Nauseas, vomitos, rash, urticaria. |
| o | ||||||||
| Claritromicina*** o | Tableta de 250 y 500mg | Adultos: 15mg | 1–2g | 2 veces a I día | Oral | 2 meses | Efectos secundarios: rash, urticaria. | |
| Doxicilina*** o | Comprimidos de 100mg y 200mg | 400mg | 2 veces a I día | Oral | 2 meses | Efectos secundarios: rash, urticaria. | ||
| Atovaquone*** | Suspensión oral de 750mg por cada 5cc Tabletas de 250mg | 3g | 4 veces a I día | Oral | 4 meses | Efectos secundarios: rash, prurito, cefalea, náuseas. | ||
| ABSCESO HEPATICO AMEBIANO Entamoeba histolytica | Metronidazol | Suspension de 125mg por cada 5cc | Niños: 25–50mg | 3 veces al día | Oral | 10 días | Indicadas anteriormente. | |
| más | Comprimidos de 250mg y 500mg Ampollas de 500mg | Adultos: 750mg por 3 veces al día | Endovenosa | |||||
| Emetina Clorhidrato | Ampollas de 1 cc, dos concentraciones 0.02 y 0.04g | 1mg | Máximo 60mg | 2 inyecciones diarias | Subcutánea profunda | 6–8 dias (dosis total: 0.01g. por kg/peso | Efectos tóxicos cardiovasculares y neuro-musculares. Lo ideal es hospitalizar al paciente. Si se ha completado el tratamiento y persiste sintomatologia, debe continuarse con Cloroquina. | |
| o | ||||||||
| Dehidroemetina | Ya señalada | 1–1.5mg | Máximo 60mg | 2 inyecciones diarias | Intramuscular | 5–10 días | Indicada anteriormente. | |
| ENFERMEDAD DE CHAGAS Trypanosoma cruzi | Nifurtimox | Comprimidos de 120mg | RN y lactantes: 12–15mg | 3–4 veces al día | Oral | 60 días | En los niños debe asociarse a la terapia barbitúricos en dosis sedante durante los primeros 15 días, ya que el nifurtimox tiene cierto efecto convulsivante. Es recomendable efectuar cada 15 días controles de hemograma, test de diagnóstico diferencial de las ictericias y exámenes de orina. Frecuentemente produce anemia hemolitica en personas con deficiencia de la glucosa 6 fosfato deshidrogenasa. Ocasionalmente produce neutropenia y trastornos gastrointestinales. Provoca efectos colaterales en 1/3 de los casos, especialmente en adultos: alteraciones cutaneas y/o del SNC. | |
| o | Adultos: 8mg | Máximo 70mg | 3–4 veces al dia | Oral | 60 días | |||
| Benznidazol | Comprimidos de l00mg | Niños: 7.5mg Adultos: 5mg | 3 a 4 veces al día | Oral | 60 días | El beznidazol origina efectos colaterales en el 30% de los casos; rash cutáneo, náuseas y compromiso del SNC. Ocasionalmente exantema petequial. Excepcionalmente en terapias prolongadas y a mayores dosis que las prescritas se observan paresias y neuritis. Tanto el exantema como el compromiso del SNC obliga a suspender la terapia. Es recomendable efectuar los mismos controles de laboratorio que para el nifurtimox. Al igual que éste no debe administarse a embarazadas. | ||
| Alternativo: Primaquina | Comprimidos de 26.3mg (15mg de base) | Niños: 0.3mg de base | 1 vez al día | Oral | 21 días | |||
| Adultos: El primer día (30mg de base), seguido de 1 comprimido (15mg de base al día) | ||||||||
| TRIPANOSOMIASIS AFRICANA (Enfermedad del sueno) Trypanosoma brucei-gambiense T. brucei rhodesiense | T.b. gambiense Estadio 1 Pentamidina | Frasco con 200 y 300mg | 4–6mg | Diaro o día por medio | Intramuscular | 7–20 días | Debe monitorizarse el pulso y la presión arterial después de administrar el fármaco. Efectos secundarios: hipotensión.taquicardia, shock. Ocasionalmente disfunsión hepática y pancreática. Neurotoxicidad. Polineuropatia periférica. Depresión médula ósea. | |
| Alternatives: Suramin | Frascos con 1.5g/5cc | 20mg | Maximo 1g | 1er dia, 3,10,17,24 y 31 día | Intramuscular | Despues de la dosis inicial y 3er día, se administra c/7 días hasta completar 6 dosis. Total: 31 días | Efectos secundarios: pirexia, reacciones de hipersensibilidad precoz, shock, náuseas, de hipersensibilidad tardía, dermatitis exfoliatriz, anemia hemolítica. | |
| o | ||||||||
| Melarsoprol | Solución para inyección al 3.6% en propilen glicol | 2.2mg | Diario | Intramuscular | 10 días | Efectos adversos; encefalopatia, pirexia, neurotoxiciad, polineuropatia sensorial o motora. Reacciones dermatológicas: prurito, urticaria, dermatitis exfoliativa, cardiotoxicidad. | ||
| Estadio II Eflornitina | Envase con 20.000mg en 100cc(*) solucion madre | 100mg | 4 veces al día | Endovenosa | 14 días | Reacciones adversas: nauseas, diarrea, vómitos. Efectos tóxicos sobre médula ósea: anemia, leucopenia, trombocitopenia(*). Antes de su aplicación, se toman 25cc de la solución madre que se diluyen en 10cc de suero fisiológico. En total se tiene 4 frascos con 5.000mg en 125cc. | ||
| Alternativo: Melarsoprol | Ya indicado | Ya indicado | Ya indicado | 10 días | Por lo general los pacientes presentan dolores abdominales y vómitos. Compromiso neurológico: polineuropatia, convulsiones, alteraciones de la función del cerebro. Reacciones cutaneas. | |||
| más | ||||||||
| Nifurtimox | Ya indicado | 5mg | 3 veces al día | Oral | 30 dias | |||
| T. b. rhodesiense Estadio 1 Suramin | Ya indicado | 20mg | Máx. 1g | 1er día, 3,10,17,24 y 31 días | Ya indicado | Después de la dosis inicialy la del 3er día, el fármaco se administra cada 7 días hasta completar 6 dosis en total en 31 dias | Ya indicado | |
| Alternativo: Melarsoprol | Ya indicado | 2.2mg | 10 dias | |||||
| Estadio II Melarsoprol | Ya indicado | 2.2mg | 10 dias | |||||
| Alternativo: Melarsoprol | Ya indicado | 2.2mg | 10 dias | |||||
| más | ||||||||
| Nifurtimox | Ya indicado | 5mg | 3 veces al día | 30 días | ||||
| LEISHMANIASIS VISCERAL Complejo Leishmania donovani (L donovani, L infantum, L chagasi) L tropica, L mexicana, L amazonensis | Antimoniales Pentavalentes N-metilglucamina | Frascos con 1.5g por cada 5cc | 20mg | 2 a 3 veces al dia | Endovenosa O intramuscular | 28 días | Por los efectos secundarios del antimonial es necesario monitorizar las funciones cardia-cas, renales y hepaticas durante la terapia. | |
| o Miltefosina | ||||||||
| o | Cápsulas de 50mg | Niños: 2.5mg Adultos: | 100mg | Oral | ||||
| Anfotericina B-liposomal | Frasco con 50mg de polvo base para disolver | 3–4mg | 2 a 3 veces al día | endovenosa | 10–21 días | En EUA se administra 3mg/kg/día por 5 días. Se repite la dosis a los 14 y 21 días. En pacientes con SIDA se administra la misma dosis por 7 días que se repite a los 10,17,24, 31 y 28 dias. | ||
| LEISHMANIASIS TEGUMENTARIA AMERICANA Y LEISHMANIASIS CUTÁNEA DEL VIEJO MUNDO | Antimoniales Pentavalentes N-metilglucamina | Ya indicado | 20mg | Intramuscular o endovenosa | 20 días | Si las lesiones persisten a los 6 meses se debe repetir la dosis. | ||
| o | ||||||||
| Estibogluconato sódico o | Frascos con 100mg por cada cc | 20mg | Intramuscular o endovenosa | 28 días (cutaneo mucosa) | ||||
| Pentamidina | Ya indicada | 4mg | Intramuscular | 15 dias | La dosis se puede administrar día por medio, siempre que se completen 15 dosis. Se debe realizar monitoreo permanente por la posibilidad de inducción de una diabetes mellitus. | |||
| o | ||||||||
| Paramomicina al 15% más Metilbencetonio al 12% | Pomada | Dérmica | 20–30 dias | Ha sido útil en lesiones cutáneas por L. major en Israel. | ||||
| MALARIA Plasmodium falciparum | Cloroquina fosfato | Tabletas de 250mg (150mg base) Tabletas 500mg (250mg base) | 1 er dia 600mg (base) Inicio: 300mg base y a las 6 horas 300mg 2do y 3er día: 300mg (base) 4todia:10mg/kg 50to dia:10mg/kg 6to dia: 5mg/kg | Oral | 6 dias | |||
| No complicada. Acceso malarico en zonas sensibles (America Central, Haiti', Medio Oriente) | ||||||||
| No complicada en zonas resistentes a Cloroquina o multiresistente | Artemeter + Lumefantrina | Tabletas con: Artemáter 20mg Lumefantrina 120mg | 4 tabletas al efectuar el diagnóstico. Seguir 8 horas después con otras 4 tabletas. Después 4 tabletas c/12hrs. por dos días. Total: 24 tabletas | Oral | 3 dias | |||
| o | ||||||||
| Artesunato más | Artesunato: tabletas de 50mg | Artesunato: 4mg más | 1 vez al día | Oral | 3 dias | |||
| Mefloquina | Mefloquina: tabletas con 250mg de base | Mefloquina 25mg | 1000mg | 750mg al inicio y 8hrs. despues 250mg | ||||
| o | ||||||||
| Artesunato más | Tabletas de 50mg | 4mg | 1 vez al día | Oral | 3 días | |||
| Amodiaquina | Tabletas con 153mg de base | 10mg | 3 dias | |||||
| o | ||||||||
| Artesunato | Tabletas de 50mg | 4mg | 2 veces al día | Oral | 3 días | |||
| más | ||||||||
| Sulfadoxina/Pirimetamina | Tabletas de 500mg Tabletas de 25mg | 25mg | Dosis unica | 1 día | ||||
| 1.25mg | ||||||||
| Alternativo: Quinina sulfate más | Tabletas de 120,200 y 300mg | 1800mg | 3 veces al día | Oral | 7 días | |||
| Doxicilina | Comprimidos de 100 y 200mg | 1000mg | 1 veces al día | Oral | 7 dias | |||
| MALARIA GRAVE (*) P. falciparum | Quinina, sulfate | Ya indicada | 20mg/kg en las primeras 4hrs, despues 10mg/kg al dia | Cada 8 horas | 7–10 días | Si la parasitemia desciende al 3er o 4to día, se puede suspender la terapia por 1 día y reiniciarlo con el esquema Mefloquina a dosis habituales. Seguir con el farmaco via oral a partir del 4to día si las condiciones del paciente lo permiten. | ||
| más Doxicilina o | Comprimidos de 100 y 200mg. | 200mg | Endovenosa | 23 días | ||||
| Artemeter | Ninos: | 3.2mg/Kg el l er dia Seguir 1.6mg/Kg | Cada 12hrs. | Intramuscular | 5 días | (*) En la malaria grave después de la administración de fármacos por vía parenteral, se debe siempre completar la terapia con tratamiento oral de Quinina + Doxicilina o derivados de la Arteméter+Amodiaquina. | ||
| o | ||||||||
| Artesunato | Ampollas con 60mg de écido Artesunico(**) | 4mg | Endovenosa, intramuscular o por vía rectal | 3 días | (**) El ácido artesunico debe disolverse en 1ml de solución de bicarbonate al 5% inmediatamente antes de su aplicación (asi se produce el artesunato de sodio). | |||
| MALARIA POR Plasmodium vivax (***) P. malarias P. ovale | Cloroquina | Tabletas de 250mg (con 150mg de base) | Dosis inicial 10mg/kg (base), seguido a las 6,24hrs. Por 5mg/kg, 10mg/kg 2 dias y 5mg/kg el 3er dia | Oral | 3 dias | (***) Para evitar recidivas en P. vivax y P. ovale, se debe administrar primaquina 1 tableta diaria para los adultos con 5mg de base y en niños 0.25mg de base(kg/peso/día durante 14 dias. La primaquina viene en tabletas con 15mg de base (26.3mg) o 45mg de base (79mg). | ||
| Alternativo: (P. vivax resistente, Oceania y Sudamerica) | ||||||||
| Quinina | Ya indicada | 650mg | 2–3 veces al día | Oral | 3 a 7 días | Antes de prescribir primaquina, es importante determinar que los pacientes con malaria no tengan un déficit de la G6PDH (glucosa 6 fosfato deshidrogenasa). | ||
| más | ||||||||
| Doxicilina o | Ya indicada | 100mg | 1 vez al día | 3 a 7 días | ||||
| Doxicilina | Ya indicada | 100mg | 1 vez al día | 3 a 7 días | ||||
| más | ||||||||
| Mefloquina | Ya indicada | 750mg al inicio y 8hrs. Despues 250mg | Oral | 3 días | ||||
| BABEBIOSIS o PIROPLASMOSIS | Azitromicina | Ya indicada | 2000mg el 1 er día, seguido de 250mg 4 veces al dia siguiente | 500mg 4 veces al dia, el l er dia, seguido de 250mg, 4 veces al dia | Oral | 7 a 10 días | En casos graves con parasitismo sobre el 10%, se debe efectuar exanguinotransfusión. | |
| más Atovaquone | Ya indicada | 750mg | 2 veces al dia | Oral | ||||
| Babesia microti B. bovis B. divergens B.spp | Alternativo: Clindamicina | Ya indicada | 1200mg | 3 veces al día | Endovenosa | 7 días | ||
| más | ||||||||
| Quinina | Ya indicada | 1950mg | 3 veces al día | Endovenosa | ||||
| o | ||||||||
| Azitromicina | Ya indicada | 2000mg el 1 er día seguido de 1000mg los días siguientes | 4 veces al dia | Oral | ||||
| más | ||||||||
| Quinina | Ya indicada | 1950mg | 3 veces al día | Oral | ||||
| AMEBAS DE VIDA LIBRE Meningitis amebiana Primaria (MAP) Naegleria fowleri N. spp | Anfotericina B más Miconazol más Rifampicina | Ya señalada | 0.7–1.5mg | Cada 8 horas | Endovenosa intratecal | 10 días | No se ha comprobado la eficacia de la terapia. | |
| Capsulas de 150mg | Ninos: 10-20mg | Oral | 10 días | |||||
| Adultos: 8–12mg | Oral | 10 días | ||||||
| Encefalitis Amebiana Granulomatosa (EAG) Acanthamoeba castellani A. spp Balamuthia mandrilaris B.spp | Ketoconazol | Comprimidos de 200mg | Niños: 3mg | Cada 12 O 24hrs. | Oral | 10 días | No se ha comprobado la eficacia de esta terapia. | |
| o Rifampicina | Ya indicada | Adultos: | 200–400mg | Oral | 10 días | |||
| o Sulfametoxazol Trimetoprim | Ya indicada | Ya indicada | ||||||
| Queratitis por Acanthamoeba castellani A. spp | Polihexametil-biguanida (PHMB) | Solucion al 0.2% | Topica | 10–15 días | Alto porcentaje de curación cuando la terapia se aplica precozmente. | |||
| más Isotianato de propamidina | Solucion al 0.1% | Tópica | ||||||
| o Clorohexidina | Solucion al 0.02% | Tópica | ||||||
| más Pentamidina | Ya indicada | Sistémica | ||||||
| MICROSPORIDIASIS Encephalitozoon cuniculi E. intestinalis (sin Septata intestinal) | Albendazol | Ya indicada | 12–15mg | Adultos: 800mg | 2–3 veces al día | Oral | 21 días | En pacientes con SIDA la terapia diaria de 800mg debe prolongarse por 2-4 meses, hasta que los linfocitos CD4 esten sobre 200células por cm3 por la triple terapia retroviral. Después se puede discontinuar el tratamiento. Rendimiento100%. |
| Enterocytozoon bieneusi | Fumagilina | Comprimidos O cápsulas con 5mg ycon 100mg | 60mg | 3 veces al día (20mg por 3) | Oral | 15 días | Es necesario monitorizar la terapia por los efectos secundarios del fármaco. | |
| Encephalitozoon hellen | Albendazol | Ya indicada | 12–15mg | Adultos: 800mg | 2 a 3 veces al día | Oral | 21 días | |
| Vittafora corneae | Fumagilina tópica | Gotas con 0.001–3% | 1–2 gotas | Cada 4 horas | Ocular, tópica | 2 a 3 meses | Cuando existe compromiso ocular es necesario efectuar quera-toplastia. | |
| Pleitophora ronneafiei | Hasta la fecha no existe tratamiento. | |||||||
| MICROSPORIDIASIS Trachipleistophora hominis T. anthropophthera | Hasta la fecha no existe tratamiento. | |||||||
| Anncaliia algerae (antes Nosema algerare y Brachiola algerae) | Hasta la fecha no existe tratamiento etiológico. | |||||||
| A. Connori (antes Nosema connori) | Hasta la fecha no existe tratamiento etiológico. | |||||||
| A. vesicularum (antes Brachiola vesicularum) | Hasta la fecha no existe tratamiento etiológico. | |||||||
| PNEUMOCISTOSIS Pneumocystis jirovecii (¿Hongo?) | Trimetoprim | Ya indicada | (TMP)20mg (SMZ) 100mg | 4 veces al día | Oral o endovenosa | 12–14 días | En pacientes con SIDA la terapia debe prolongarse. | |
| más | ||||||||
| Sulfametoxazol | Ya indicada | |||||||
| Alternativo: lsotianato(****) de Pentamidina | Frasco con 200 y 300mg | 4mg | 1 vez al día | Intramuscular | 12–14 días | En pacientes con SIDA la terapia debe prolongarse. (****) Agregar 3cc de agua destilada estéril para la inyección IM de los frascos con 300mg. | ||
| TRICOMONIASIS | Metronidazol | Ya indicada | 10mg | 3 veces al día | Oral | 10 días | Indicada anteriormente. Debe tratarse a la pareja. En la mujer se agrega a la terapia 1 comprimido vaginal de metronidazol (500mg) al día. | |
| Tinidazol | Tabletas de 500mg y de 100mg | 2g | Dosis única | Oral |
En la toxoplasmosis ocular o cardíaca, a la terapia combinada de Pirimetamina y “sulfa” o de Espiramcina y sulfa o de Azitromicina, debe agregarse corticoides. Vg:betametasona 0.5mg/kg/dia por 10–15 días. En los cuadros oculares el tratamiento se debe prolongar por 6 semanas o más.
Dosis inicial de pacientes en coma. Se administra por vía EV durante 3–5 días y después se continúa con 7.5–37.5mg/kg/dia por via oral. En pacientes que no están en coma se inicia el tratamiento con TMP+SMZ por vía oral 10–50mg/kg/dia por 3–5 dias y se continúa con 7.5–37.5mg/kg/día hasta completar 4 semanas. Por último se administra una tableta de TMP+SMZ al día como profilaxis secundaria.
Tratamiento de las Principales Parasitosis Humanas Parasitosis de los Tejidos, Sangre, Vías Urinarias y Otras Localizaciones Helmintos Trematodos
| ENFERMEDAD Y PARASITOSIS | FÁRMACO A ELECCIÓN | PRESENTACIÓN | DOSIS KG/PESO/DÍA | DOSIS DIARIA | RITMO DE ADMINISTRACIóN | Vía | PROLONGACIÓN TERAPIA | OBSERVACIONES |
|---|---|---|---|---|---|---|---|---|
| FASCIOLIASIS o DISTOMATOSIS HEPATICA Fasciola hepatica | Triclabendazol | Tabletas de 250mg | 20mg | 1.4gr | 2 curas de 10mg/kg con el desayuno y el almuerzo | Oral | 1 solo día | Se debe realizar control de bilirrubinemia, fosfatasas alcalinas y transaminas, ya que el TBZ se metaboliza en el higado. |
| CLONORQUIASIS Clonorchis sinensis | Praziquantel | Tabletas de 150, 500 y 600mg | 20–25mg | 2-3 veces al día | Oral | 1 solo día | El farmaco puede originar nauseas, vomitos y vértigo. En pacientes que además presentan neurocisticercosis se debe tener cuidado con las reacciones post destrucción de los cisticercos que pueden originar sintomas cerebrales serios. | |
| OPISTORCHIASIS Opistorchis viverrini Opistorchis felineus | Praziquantel | 25mg o 40–50mg | 3 veces al día | Oral | 1 solo día | La dosis alta se utiliza con éxito en terapias de masas. | ||
| DRICOCELIASIS Dricrocoelium dendriticum | Praziquantel | 25mg | 1.8gr | 3 veces al día | Oral | Por 3 días | Ya indicado. | |
| PARAGONIMIASIS Paragonimus westermani P. miyasakii P. heterotremus P. skrjabini P. africanus P. uterobilateralis Pspp | Praziquantel | Ya indicada | 25–30mg | Dosis única | Oral | 2–4 días | ||
| ESQUISTOSOMIASIS (Bilharziasis) Schistosoma mansoni | Oxamniquina | Capsulas de 250mg | Niños: 20mg Adultos: 15mg | Dosis única | Oral | 1 solo día | Lo ideal es dar el farmaco despues de cenar. Efectos adversos: cefalea, temblores, somnolencia, náuseas. Un 0,5% de los paciente presentan alucinaciones y/o convulsiones, por este motivo el reposo en casa es importante por lo menos durante 48hrs. La curación es de 80–85% en adultos y 65–70% en niños. La terapia puede repetirse al 3er mes si ha fracasado el primer tratamiento. | |
| S. japonicum S. mekongi S. intercalatum | Praziquantel | Ya indicada | Niños: 65mg Adultos: 50mg | Dosis única | Oral | 1 solo día | En terapias masivas se utilizan dosis de 40mg/kg/peso. | |
| S. haematobium | Praziquantel | 60mg | Dosis única | Oral | 1 solo día |
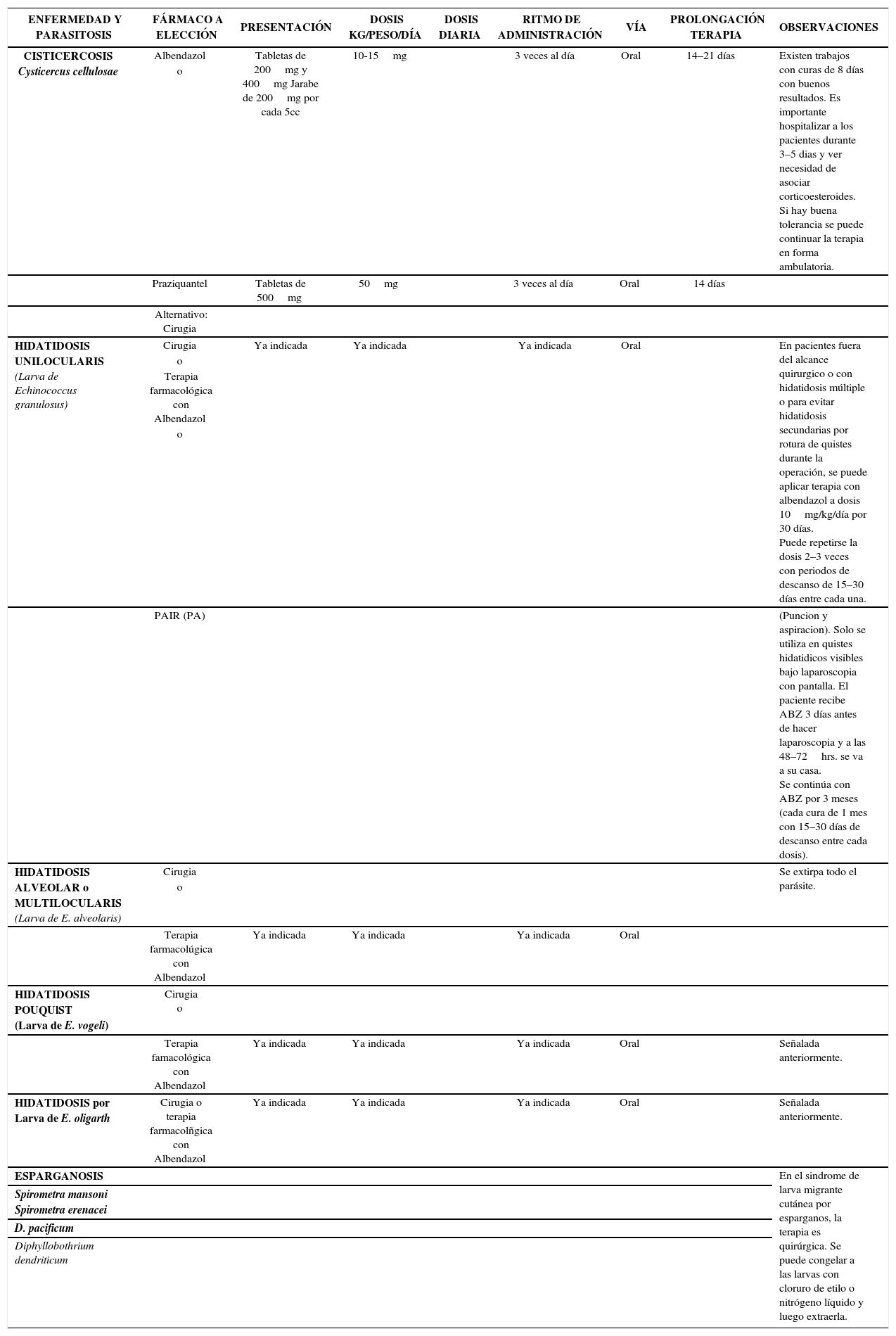
Tratamiento de las Principales Parasitosis Humanas Parasitosis de los Tejidos, Sangre. Vías Urinarias y Otras Localizaciones Helmintos Cestodos
| ENFERMEDAD Y PARASITOSIS | FÁRMACO A ELECCIÓN | PRESENTACIÓN | DOSIS KG/PESO/DÍA | DOSIS DIARIA | RITMO DE ADMINISTRACIÓN | VÍA | PROLONGACIÓN TERAPIA | OBSERVACIONES |
|---|---|---|---|---|---|---|---|---|
| CISTICERCOSIS Cysticercus cellulosae | Albendazol | Tabletas de 200mg y 400mg Jarabe de 200mg por cada 5cc | 10-15mg | 3 veces al día | Oral | 14–21 días | Existen trabajos con curas de 8 días con buenos resultados. Es importante hospitalizar a los pacientes durante 3–5 dias y ver necesidad de asociar corticoesteroides. Si hay buena tolerancia se puede continuar la terapia en forma ambulatoria. | |
| o | ||||||||
| Praziquantel | Tabletas de 500mg | 50mg | 3 veces al día | Oral | 14 días | |||
| Alternativo: Cirugia | ||||||||
| HIDATIDOSIS UNILOCULARIS (Larva de Echinococcus granulosus) | Cirugia | Ya indicada | Ya indicada | Ya indicada | Oral | En pacientes fuera del alcance quirurgico o con hidatidosis múltiple o para evitar hidatidosis secundarias por rotura de quistes durante la operación, se puede aplicar terapia con albendazol a dosis 10mg/kg/día por 30 días. Puede repetirse la dosis 2–3 veces con periodos de descanso de 15–30 días entre cada una. | ||
| o | ||||||||
| Terapia farmacológica con Albendazol | ||||||||
| o | ||||||||
| PAIR (PA) | (Puncion y aspiracion). Solo se utiliza en quistes hidatidicos visibles bajo laparoscopia con pantalla. El paciente recibe ABZ 3 días antes de hacer laparoscopia y a las 48–72hrs. se va a su casa. Se continúa con ABZ por 3 meses (cada cura de 1 mes con 15–30 días de descanso entre cada dosis). | |||||||
| HIDATIDOSIS ALVEOLAR o MULTILOCULARIS (Larva de E. alveolaris) | Cirugia | Se extirpa todo el parásite. | ||||||
| o | ||||||||
| Terapia farmacolúgica con Albendazol | Ya indicada | Ya indicada | Ya indicada | Oral | ||||
| HIDATIDOSIS POUQUlST (Larva de E. vogeli) | Cirugia o | |||||||
| Terapia famacológica con Albendazol | Ya indicada | Ya indicada | Ya indicada | Oral | Señalada anteriormente. | |||
| HIDATIDOSIS por Larva de E. oligarth | Cirugia o terapia farmacolñgica con Albendazol | Ya indicada | Ya indicada | Ya indicada | Oral | Señalada anteriormente. | ||
| ESPARGANOSIS | En el sindrome de larva migrante cutánea por esparganos, la terapia es quirúrgica. Se puede congelar a las larvas con cloruro de etilo o nitrógeno líquido y luego extraerla. | |||||||
| Spirometra mansoni Spirometra erenacei | ||||||||
| D. pacificum | ||||||||
| Diphyllobothrium dendriticum |
Tratamiento De Las Principales Parasitosis Humanas Parasitosis De Los Tejidos, Sangre, Vías Urinarias Y Otras Localizaciones Helmintos Nematodos
| ENFERMEDAD Y PARASITOSIS | FARMACO A ELECCIÓN | PRESENTACIÓN | DOSIS KG/PESO/DIA | DOSIS DIARIA | RITMO DE ADMINISTRACIÓN | VÍa | PROLONGACI–N TERAPIA | OBSERVACIONES |
|---|---|---|---|---|---|---|---|---|
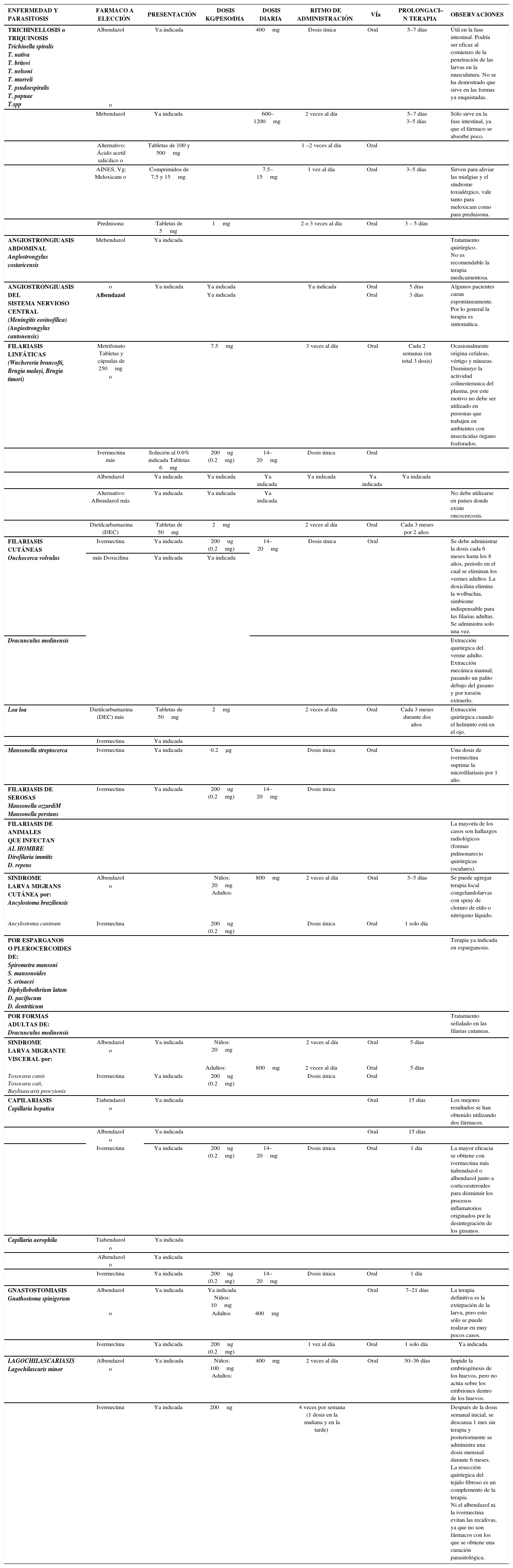
| TRICHINELLOSIS o TRIQUINOSIS Trichinella spiralis T. nativa T. britovi T. nelsoni T. murreli T. psudoespiralis T. papuae T.spp | Albendazol | Ya indicada | 400mg | Dosis única | Oral | 5–7 días | Útil en la fase intestinal. Podría ser eficaz al comienzo de la penetración de las larvas en la musculatura. No se ha demostrado que sirve en las formas ya enquistadas. | |
| o | ||||||||
| Mebendazol | Ya indicada | 600–1200mg | 2 veces al día | 5–7 días 3–5 días | Sólo sirve en la fase intestinal, ya que el fármaco se absorbe poco. | |||
| Alternativo: Ácido acetil salicilico o | Tabletas de 100 y 500mg | 1 –2 veces al día | Oral | |||||
| AINES, Vg: Meloxicam o | Comprimidos de 7.5 y 15mg | 7.5–15mg | 1 vez al día | Oral | 3–5 días | Sirven para aliviar las mialgias y el síndrome toxialérgico, vale tanto para meloxicam como para prednisona. | ||
| Prednisona | Tabletas de 5mg | 1mg | 2 o 3 veces al día | Oral | 3 – 5 días | |||
| ANGIOSTRONGIUASIS ABDOMINAL Anglostrongylus costaricensis | Mebendazol | Ya indicada | Tratamiento quirúrgico. No es recomendable la terapia medicamentosa. | |||||
| ANGIOSTRONGIUASIS DEL SISTEMA NERVIOSO CENTRAL (Meningitis eosinofílica) (Angiostrongylus cantonensis) | o | Ya indicada | Ya indicada | Ya indicada | Oral | 5 días | Algunos pacientes curan espontáneamente. Por lo general la terapia es sintomática. | |
| Albendazol | Ya indicada | Oral | 3 días | |||||
| FILARIASIS LINFÁTICAS (Wuchereria brancofti, Brugia malayi, Brugia timori) | Metrifonato Tabletas y cápsulas de 250mg | 7.5mg | 3 veces al día | Oral | Cada 2 semanas (en total 3 dosis) | Ocasionalmente origina cefaleas, vértigo y náuseas. Disminuye la actividad colinesterasica del plasma, por este motivo no debe ser utilizado en personas que trabajen en ambientes con insecticidas órgano fosforados. | ||
| o | ||||||||
| Ivermectina más | Solución al 0.6% indicada Tabletas 6mg | 200ug (0.2mg) | 14–20mg | Dosis única | Oral | |||
| Albendazol | Ya indicada | Ya indicada | Ya indicada | Ya indicada | Ya indicada | Ya indicada | ||
| Alternativo: Albendazol más | Ya indicada | Ya indicada | Ya indicada | No debe utilizarse en países donde existe oncocercosis. | ||||
| Dietilcarbamazina (DEC) | Tabletas de 50mg | 2mg | 2 veces al día | Oral | Cada 3 meses por 2 años | |||
| FILARIASIS CUTÁNEAS Onchocerca volvulus | Ivermectina | Ya indicada | 200ug (0.2mg) | 14–20mg | Dosis única | Oral | Se debe administrar la dosis cada 6 meses hasta los 8 años, periodo en el cual se eliminan los vermes adultos. La doxicilina elimina la wolbachia, simbionte indispensable para las filarias adultas. Se administra solo una vez. | |
| más Doxicilina | Ya indicada | Ya indicada | ||||||
| Dracunculus medinensis | Extracción quirúrgica del verme adulto. Extracción mecánica manual, pasando un palito debajo del gusano y por torsión extraerlo. | |||||||
| Loa loa | Dietilcarbamazina (DEC) más | Tabletas de 50mg | 2mg | 2 veces al día | Oral | Cada 3 meses durante dos años | Extracción quirúrgica cuando el helminto está en el ojo. | |
| Ivermectina | Ya indicada | |||||||
| Mansonella streptocerca | Ivermectina | Ya indicada | 0.2μg | Dosis única | Oral | Una dosis de ivermectina suprime la microfilariasis por 1 año. | ||
| FILARIASIS DE SEROSAS Mansonella ozzardiM Mansonella perstans | Ivermectina | Ya indicada | 200ug (0.2mg) | 14–20mg | Dosis única | |||
| FILARIASIS DE ANIMALES QUE INFECTAN AL HOMBRE Dirofilaria immitis D. repens | La mayoría de los casos son hallazgos radiológicos (formas pulmonares)o quirúrgicas (oculares). | |||||||
| SINDROME LARVA MIGRANS CUTÁNEA por: Ancylostoma braziliensis | Albendazol | Niños: 20mg Adultos: | 800mg | 2 veces al día | Oral | 3–5 días | Se puede agregar terapia local congelandolarvas con spray de cloruro de etilo o nitrógeno líquido. | |
| o | ||||||||
| Ancylostoma caninum | Ivermectina | 200ug (0.2mg) | Dosis única | Oral | 1 solo día | |||
| POR ESPARGANOS O PLEROCERCOIDES DE: Spirometra mansoni S. mansonoides S. erinacei Diphyllobothrium latum D. pacifucum D. dentriticum | Terapia ya indicada en esparganosis. | |||||||
| POR FORMAS ADULTAS DE: Dracunculus medinensis | Tratamiento sefialado en las filarias cutaneas. | |||||||
| SINDROME LARVA MIGRANTE VISCERAL por: | Albendazol | Ya indicada | Niños: 20mg | 2 veces al día | Oral | 5 días | ||
| o | ||||||||
| Adultos: | 800mg | 2 veces al día | Oral | 5 días | ||||
| Toxocara canis Toxocara cati, Baylisascaris procyionis | Ivermectina | Ya indicada | 200ug (0.2mg) | Dosis única | Oral | |||
| CAPILARIASIS Capillaria hepatica | Tiabendazol | Ya indicada | Oral | 15 días | Los mejores resultados se han obtenido utilizando dos fármacos. | |||
| o | ||||||||
| Albendazol | Ya indicada | Oral | 15 días | |||||
| o | ||||||||
| Ivermectina | Ya indicada | 200ug (0.2mg) | 14–20mg | Dosis única | Oral | 1 día | La mayor eficacia se obtiene con ivermectina más tiabendazol o albendazol junto a corticoesteroides para disminuir los procesos inflamatorios originados por la desintegración de los gusanos. | |
| Capillaria aerophila | Tiabendazol | Ya indicada | ||||||
| o | ||||||||
| Albendazol o | Ya indicada | |||||||
| Ivermectina | Ya indicada | 200ug (0.2mg) | 14–20mg | Dosis única | Oral | 1 día | ||
| GNASTOSTOMIASIS Gnathostoma spinigerum | Albendazol | Ya indicada | Ya indicada Niños: 10mg | Oral | 7–21 días | La terapia definitiva es la extirpación de la larva, pero esto sólo se puede realizar en muy pocos casos. | ||
| o | Adultos | 400mg | ||||||
| Ivermectina | Ya indicada | 200ug (0.2mg) | 1 vez al día | Oral | 1 solo día | Ya indicada. | ||
| LAGOCHILASCARIASIS Lagochilascaris minor | Albendazol | Ya indicada | Niños: 100mg Adultos: | 400mg | 2 veces al día | Oral | 30–36 días | Impide la embriogénesis de los huevos, pero no actúa sobre los embriones dentro de los huevos. |
| o | ||||||||
| Ivermectina | Ya indicada | 200ug | 4 veces por semana (1 dosis en la mañana y en la tarde) | Después de la dosis semanal inicial, se descansa 1 mes sin terapia y posteriormente se administra una dosis mensual durante 6 meses. La resección quirúrgica del tejido fibroso es un complemento de la terapia. Ni el albendazol ni la ivermectina evitan las recidivas, ya que no son fármacos con los que se obtiene una curación parasitológica. |
Tratamiento De Las Principales Parasitosis Humanas Parasitosis De Los Tejidos, Sangre, Vías Urinarias Y Otras Localizaciones Aneudos
| ENFERMEDAD Y PARASITOSIS | FÁRMACO A ELECCIÓN | PRESENTACIÓN | DOSIS KG/PESO/DÍA | DOSIS DIARIA | RITMO DE ADMINISTRACIÓN | VÍA | PROLONGACIÓN TERAPIA | OBSERVACIONES |
|---|---|---|---|---|---|---|---|---|
| HIRUDINIASIS Hirudo medicinalis H.tractina | Las formas adultas se extraen con pinzas, previa colocación de alcohol, sal, calor o vinagre, para evitar que la boca del parásite quede incrustada. Las formas juveniles se extraen con pinzas quirúrgicas, previa anestesia (Halzoun). | |||||||
| PENTASTOMIASIS VISCERAL Armillifer armillatus y Linguatula serrata | Por lo general son hallazgos de autopsias. | |||||||
| PENTASTOMIASIS ORO-NASOFARINGEA Linguatula serrata | La terapia consiste en la extraccion quirúrgica. |
Tratamiento De Las Principales Parasitosis Humanas. Artrópodos
| ENFERMEDAD Y PARASITOSIS | FÁRMACO A ELECCIÓN | PRESENTACIÓN | DOSIS KG/PESO/DÍA | DOSIS DIARIA | RITMO DE ADMINISTRACIÓN | VÍA | PROLONGACIÓN TERAPIA | OBSERVACIONES |
|---|---|---|---|---|---|---|---|---|
| MYASIS Primarias Secundarias Accidentales Forunculoide (Dermatobia hominis) | Extracción cuidadosa de las larvas, previo aseo local. Eliminar las larvas por arrastre liquido o con pinzas, evitando romperlas. | |||||||
| Extracción mecánica manual de la larva, precedido de oclusión del orificio respiratorio para obligarla a salir en búsqueda de oxigeno. | ||||||||
| Myiasis subcutáneas | Igual que en el recuadro anterior. | |||||||
| Myiasis lineal rampante | Albendazol | Ya indicada | 5–6mg | 400mg | Dosis única | Oral | 3 días | Se puede repetir la dosis a los 7 días. |
| o | ||||||||
| Ivermectina | Ya indicada | 200ug (0.2mg) | 4mg | Dosis única | Oral | 1 solo día | Se puede repetir la dosis a los 7 días. | |
| PEDICULOSIS | Lindano | Shampoo al 1% Loción al 1 % Crema al 1 % | Dosis única | Tópica (cuero cabelludo) | El fármaco debe permanecer en el pelo por 12 horas (loción o crema). Shampoo: 4 minutos. Se debe repetir la terapia a los 7 días. Es necesario remover mecánicamente la mayoría de las liendres con un peine fino (liendrera). No debe aplicarse a personas que tengan soluciones de continuidad en la piel ni a embarazadas ni a menores de 2 años. En EUA y varios países del mundo está prohibido. | |||
| o | ||||||||
| Del cuero cabelludo (Pediculus capitis) | Permetrina | Loción al 2% | Tópica (cuero Cabelludo) | Se debe dejar el producto durante 10 minutos, lavar. La terapia se repite a los 7 días. Las liendres muertas deben extraerse con un peine fino (liendrera). No debe administrarse a niños menores de 2 años, a mujeres embarazadas o en periodo de lactancia. | ||||
| o | ||||||||
| Piretrina | Loción, Shampoo o gel al 3% | |||||||
| o | ||||||||
| Decametrina | Loción o Shampoo al 0.02% | Tópica (cuero cabelludo) | Friccionar el cuero cabelludo con la loción la primera noche, lavar con shampoo a la mañana siguiente. | |||||
| o | ||||||||
| Malathion | Loción al 0.5% en alcohol isopropílico al 78% | |||||||
| Del cuero cabelludo (Pediculus capitis) | Alternativo: Benzoato de Bencilo | Loción o shampoo al 20% | ||||||
| o | ||||||||
| Ivermectina | Loción y shammpoo al 0.8% | 400ug (0.4mg) | 28mg | Dosis única | Tópica (cuero cabelludo) | 1 solo día | Dejar el producto por 10 minutos o más (hasta 12 horas), se lava. Se puede repetir a los 10 días. | |
| Tabletas con 6mg | 200ug (0.2mg) | 14mg | Dosis única | Oral | 1 solo día | Se puede utilizar en niños <1 año. No tiene contraindicaciones. | ||
| Solución con 6mg cc | 1 gota | |||||||
| Pediculosis del cuerpo Pediculus corporis vestimentis) | Malathion | Polvo al 1% | Ropa de vestir y de cama | 1 sola vez | ||||
| o | ||||||||
| Permetrina | Polvo al 0.5% | |||||||
| o | ||||||||
| Temefos | Polvo al 2% | |||||||
| o | ||||||||
| Yodonfenfos | Polvo al 5% | Dosis única | Ropa de vestir y de cama | 1 sola vez | ||||
| o | ||||||||
| Propoxur | Polvo al 1 % | |||||||
| o | ||||||||
| Carbanilo | Polvo al 5% | |||||||
| o | ||||||||
| Ivermectina | Tabletas de 6mg Gotas con 6mg/cc | 200ug (0.2mg) 1 gota | 14mg | Dosis única | Oral | 1 sola vez | En caso de epidemia de tifus exantemático se debe hacer terapia en masa. | |
| Pediculosis de las pestañas | Permetrina o Vaselina | Pomada al 5% Vaselina estéril de 5,10 y 20cc | Aplicación 4 veces al día | Tópica | 8–10 días | Se puede repetir la terapia a los 7 días. | ||
| Pediculosis del pubis (Phthirus pubis) | La terapia es idéntica que la del piojo del cuero cabelludo. Rasurar el vello pubiano ayuda a la terapia. Se deben tratar los contactos. | |||||||
| SARNA Sarcoptes scabiei | Lindano | Loción al 1 % Loción al 0.3% | Dosis única | Cutánea | Se aplica desde el mentón hasta los pies. El fármaco debe permanecer durante 12 horas sobre la piel. EUA: 12–18 horas después la persona se puede bañar. Chile: El baño se efectúa al quinto día. Se puede repetir la terapia utilizando lindano al 0.3% díariamente por 3 días o lindano al 1 % a los 7 días. En lactantes, niños menores y embarazadas, es recomendable utilizar otros fármacos. Se deben tratar todos los contactos. En muchos países está proscrito. | |||
| o | ||||||||
| Crotamiton | Loción y crema al 10% | Aplicar desde el mentón a los pies | Diariamente | Cutánea | 5 días | La persona se puede cambiar de ropa díariamente. El baño se recomienda al término del quinto día. Se deben tratar todos los contactos. | ||
| o | ||||||||
| Vaselina azufrada | al 6% | Diariamente | Cutánea | 3 días | Dar de preferencia a lactantes y embarazadas. Al término del tercer día la persona se puede bañar. Se deben tratar todos los contactos. | |||
| o | ||||||||
| Decametrina | Loción al 0.02% | Diariamente | Cutánea | 2 días | No bañarse hasta 48hrs. después de la aplicación del fármaco. Se puede repetir a los 7 días. Se deben tratar todos los contactos. | |||
| o | ||||||||
| Ivermectina | Loción al 0.8% | 400ug (0.4mg) | Aplicar desde el mentón a los pies | Dosis única | Tópica cutánea | No tiene contraindicaciones importantes. Se deben tratar todos los contactos. | ||
| Tabletas de 6mg | 14–28mg | Dosis única | Oral | No tiene contraindicaciones importantes. Se deben tratar todos los contactos. | ||||
| Solución con 6mg/cc | 200ug (0.2mg) | Tópica cutánea | Se deben tratar todos los contactos. | |||||
| Fármacos alternativos: Benzoato de bencilo al 10 o 20% | Principio activo del bálsamo del Perú en solución acuosa que tiene como dispersante al twen 80 al 4% complementado con benzocaína al 3% (ovicida) | Tópica cutánea | Se aplica sobre toda la piel por 12 horas y se repite a los 14 días. No es recomendable en niños por su acción irritante. | |||||
| Sarna Noruega o Costrosa | Ivermectina | Tabletas de 6mg Solución con 6mg/ml | 200ug (0.2mg) | 14mg | Dosis única | Oral | Se debe descontaminar la ropa de vestir y de cama, toallas, etc., lavarlas a máquina con ciclo caliente o limpieza en seco. Aislamiento del paciente. Uso de botas y guantes para el personal sanitario.Terapia de los contactos, visita y miembros de la familia. Al inicio se administran corticoides: prednisona 1mg/kg que se bajan paulatinamente.Antihistamínicos son útiles. | |
| más | ||||||||
| Queratolíticos tópicos: urea al 40% o ácido salicílico al 5–10% | ||||||||
| más Antibióticos si hay infección secundaria. | ||||||||
| Sarna no humana por Cheyletiella spp y por Sarcoptes scabiei v. canis | Benzoato de bencilo al 10 o 20% | Ya descrita | Tópica cutánea | Por lo general la infestación es autolimitada, ya que los ácaros si bien infestan al hombre, no se pueden reproducir. | ||||
| Trombiculosis por Trombiculidae spp o por ácaros de plantas o de aves de corral | Benzoato de bencilo al 10 o 20% | Ya descrita | Infestación autolimitada, ya que los ácaros no se reproducen en el hospedero humano. | |||||
| PULICOSIS o PULICIASIS | Antihestamínicos: clorfenamina y clorferinamina | Jarabe con 2.5mg por cada 5cc | Máxima: Niños 2–5 años: 4mg, 6–12 años: 8mg | 3–4 veces al día | Oral | Se debe efectuar una buena higiene de la vivienda, desparasitación de los ambientes (incluyendo a animales domésticos) para controlar la infestación. | ||
| o | Comprimidos de 4mg | 3–4 veces al día | Oral | |||||
| Ampollas de 10mg por 1cc | Adultos: 12mg | 2–3 veces | Intramuscular o endovenosa | |||||
| Loratadina | Jarabe con 5mg por 5cc | Niños: <30kgs: 5mg | 40mg | 1 vez al día | Oral | |||
| >30kgs:10mg | ||||||||
| 1 vez al día | Oral | |||||||
| Adultos: 10mg | ||||||||
| o | Comprimidos de 10mg | 1 vez al día | Oral | |||||
| Cetirizina | Solución oral con 1mg por cc | Niños: 2–5 años: 3mg 6–12 años: 6mg | 1 vez al día | Oral | ||||
| más | Gotas con 10mg por cc | |||||||
| Comprimidos de 10mg | Adultos: 10mg | 1 vez al día | Oral | |||||
| Glucocorticoides Tópicos, Vg: Betametasona, diprobonato | Crema ungüento con 0.05g | 2 veces al día | Tópico dérmico | 5 días | ||||
| o | ||||||||
| Glucocorticoides sistémicos, Vg: Prednisona | Comprimidos de 5mg | 0,2–5mg | Cada 8 o 12hrs. | Oral | 3–5 días | |||
| PICADURA POR MOSQUITOS O ZANCUDOS (Anopheles, Culex, Aedes) | Antihistamínicos | Ya indicada | Ya indicada | 3–5 días | Para el control de las larvas se preconiza aseo de los depósitos y cursos acuáticos que sirven de criadero (drenaje de pantanos, de colecciones de agua). En el caso de domiliciación de alguna especie (Aedes aegypti), que se cria en residuos acuáticos de piscinas, estanques, o acúmulo de agua en tarros, neumáticos, tinas, etc., es necesario limpiarlas y mantenerlas tapadas (estanques). La educación sanitaria es fundamental. Para el control de las formas adultas son útiles las rejillas en las ventanas, mosquitero impregnado de insecticida residual en las camas, aplicación de insecticidas residuales en las viviendas. | |||
| más | ||||||||
| Glucocorticoides tópicos o sistémicos | ||||||||
| Picadura por Phlebotomus | Antihistamínicos | Ya indicada | Ya indicada | Limpieza de oquedades y/o cavernas naturales donde la hembra coloca sus huevos. Aplicación de insecticidas residuales en las viviendas. | ||||
| más | ||||||||
| Glucocorticoides tópicos o sistémicos | ||||||||
| Picaduras por Simúlidos (Jejenes) | Antihistamínicos | Utilización de DEET (N, N-Dietil-m-toluamida) al 15–98% repelente de mosquitos, educación sanitaria. | ||||||
| más | ||||||||
| Glucocorticoides tópicos o sistémicos | ||||||||
| Picaduras por tábanos | Antihestamínicos más Corticoides tópicos o sistémicos | Ya indicada | Ya indicada | |||||
| CIMIDIASIS (Chinches de cama) Cimex lectularius | Antihistamínicos | Ya indicada | Ya indicada | Educación sanitaria y empleo de insecticidas residuales en las viviendas y sitios de crianza: grietas de paredes, mobiliario de dormitorio, catres, etc. Ocasionalmente gallineros y madrigueras de ratas y ratones. | ||||
| más | ||||||||
| Corticoides tópicos o sistémicos |
Tratamiento De Las Principales Parasitosis Humanas. Artrópodos Ponzoñosos
| ENFERMEDAD Y PARASITOSIS | FÁRMACO A ELECCIÓN | PRESENTACIÓN | DOSIS KG/PESO/DÍA | DIARIA | RITMO DE ADMINISTRACIÓN | VÍA | PROLONGACIÓN TERAPIA | OBSERVACIONES |
|---|---|---|---|---|---|---|---|---|
| LATRODECTISMO Latrodectus mactans Latrodectus spp | Neostigmina metilsulfato | Ampollas de 1cc con 0.5mg | Máxima: 3mg | Cada 8 o 12h | Intramuscular | 1–2 días | El suero antilactrodectus es útil si se aplica antes de 8–10 horas del inicio del cuadro. Tiene todos los riesgos de la sueroterapia heteróloga. | |
| Neostigmina bromuro | Comprimidos de 15mg | Máxima: 45mg | Cada 8 o 12h | Oral | 2–3 días | |||
| LOXOSCELISMO Cutáneo necrótico | Antihistamínicos, Vg: clorfeniramina o clorfenamida | Ya indicada | 10–40mg | Cada 6–8 horas | Intramuscular | 2–3 días | Al 3er o 4t0 día se administran antihistamínicos orales 1 comprimido (4mg) cada 4 o 6 horas por 7–10 días, según su evolución. La administración de dapsona (4,4 difenil díamino sulfona), un anti-leucocitario, se ha aplicado en algunos casos, pero no se utiliza rutinariamente por sus efectos tóxicos sobre el hígado y médula ósea. Además, no existen estudios randomizados que demuestren su efectividad. En relación a la colchicina tampoco existen investigaciones randomizadas que demuestren su utilidad. | |
| Loxosceles laeta | ||||||||
| Loxoscelismo cutáneo eritematoso y Loxoscelismo edematoso | Antihistamínico | Ya indicada | Oral | Estas formas infrecuentes, se presentan en menos del 5% de las picaduras por L laeta. | ||||
| Clorfeniramina o | ||||||||
| Loxoscelismo cutáneo visceral | Antihistamínico o Clorfenaramina o | Ya indicada | Ya indicada | Intramuscular | El paciente debe ser hospitalizado, tratar el shock y administrar antihistaminicos y corticoides parenterales. El suero anti loxosceles puede ser útil si se utiliza antes de las 6hrs. de ocurrido el accidente. Tiene los inconvenientes de ser un suero heterólogo (anafilaxia), etc. | |||
| Clorfenamida o | ||||||||
| Loratadina o | ||||||||
| Cetrizina más | ||||||||
| Corticoides, Vg: Betametasona + o | Ampollas de 4mg en 1cc | 0.025mg | Cada 6hrs. | Endovenosa | 2 días | |||
| Hidrocortisona | Frasco ampollas con 100 y 500mg | 400mg | Cada 6 horas | Endovenosa | 2 días | En casos muy graves: pacientes en coma, anemia severa e insuficiencia renal, es necesario recurrir a la diálisis: hemodiálisis y/o peritoneo diálisis, oxigenoterapia, transfusiones. | ||
| o | ||||||||
| Betametasona | Ampollas de 1cc con 4mg en 1cc | 0.02–0.2mg | Cada 6 horas | Endovenosa | 2 días | Se debe disminuir la terapia parenteral según evolución, por lo general a los 7–10 días se puede iniciar la terapia de corticoides por via oral. |
El autor declara no tener conflictos de interés, en relación a este artículo.