La organización de un Programa de Dolor Agudo (PDA) es un proceso que requiere de algún tiempo para su implementa-ción. No hay consenso respecto a cuál es el mejor tipo de organización. Es imprescindible contar con personal calificado (anestesiólogos y enfermeras de anestesia, UTI y/o recuperación), protocolos de atención y seguimiento de los pacientes las 24 horas del día.
El médico jefe del programa y la enfermera coordinadora serán los encargados de desarrollar las directrices, definir los roles y las responsabilidades de cada uno de los integrantes del equipo del PDA entre las cuales se encuentran: implementar protocolos, estandarizar órdenes médicas, definir las funciones y educar a todos los profesionales involucrados en el cuidado de los pacientes a cargo del Programa de Dolor Agudo.
Las normas de manejo del dolor postoperatorio señalan que el riesgo asociado con técnicas sofisticadas como la analgesia epidural, la analgesia controlada por paciente y los opiáceos potentes, son minimizadas al ser otorgadas y administradas por un grupo organizado, metódico y con seguimiento frecuente.
La meta es entregar analgesia efectiva y segura.
The organization of an Acute Pain Program (APP) is a process that requires a long time to be implemented and there is no consensus of what is the best type of organization. Qualified health staff (anesthesiologists and Anesthesia Nurse, ICU and / or recovery), pain care protocols and a 24 hour follow-up patient is essential.
The chief of the medical staff and the coordinator nurse of the APP, will be responsible for developing the guidelines, define the roles and responsibilities of each one of the members of the APP team. Also they have to develop protocols, standardize medical orders, define roles and educate all professionals involved in the patients care who enter in the Acute Pain Program.
The postoperative pain management standards declared that the risks associated with the sophisticated techniques such as epidural analgesia, patient controlled analgesia and the use of opioids, are minimized when the management is granted by an organized, methodical and a frequent monitoring group.
The goal of the Acute Pain Program is to provide to the patient an effective and safe analgesia.
El inadecuado manejo inicial del dolor agudo complica su pronóstico, aumenta los costos de su manejo, los días de hospitalización y favorece el paso a la cronicidad.
En la actualidad se sabe que el dolor agudo genera respuestas fisiológicas que pueden ser deletéreas si se prolongan en el tiempo. Aumenta la frecuencia cardiaca, la presión arterial, el consumo de oxígeno mio-cárdico, la glicemia y disminuye la función ventilatoria e inmunitaria, entre otras. En la esfera emocional aparecen alteraciones en el sueño, sufrimiento, insatisfacción y hostilidad del paciente hacia el sistema de salud que lo trata.
Uno de los factores que incide en la analgesia insuficiente en el postoperatorio es el intervalo excesivo de tiempo de la indicación analgésica PRN. La enfermera debe esperar que el paciente llame por dolor y a su vez, el paciente debe esperar que la enfermera evalúe su nivel de dolor, despache, prepare y administre el analgésico indicado.
Hoy en día se considera que ”la analgesia postoperatoria insuficiente es moral y éticamente inaceptable, siendo responsabilidad de cada institución asegurar al paciente que dispondrá de la mejor y más segura terapia analgésica” (2).
Las Unidades de Dolor surgieron en la década de los años 70 en Estados Unidos y Europa, como un intento de afrontar las diferentes formas de presentación del fenómeno ”Dolor Agudo”, especialmente por el problema que plantea el dolor postoperatorio.
Con el objetivo de procurar el bienestar de los pacientes, el dolor debe formar parte de la evaluación inicial o básica de éstos, por lo cual es considerado desde 2001 (JCAHO) como el 5to Signo Vital.
En respuesta a lo antes mencionado, Clínica Las Condes desarrolló su Programa de Dolor Agudo (PDA) en 1996, dependiente del Departamento de Anestesiología de CLC.
Objetivos de un PDA- •
Facilitar el proceso de recuperación y estrés provocado por el dolor.
- •
Realizar un manejo activo y eficiente del dolor en el postoperatorio.
- •
Evitar o manejar en forma efectiva y segura los efectos colaterales asociados a la analgesia.
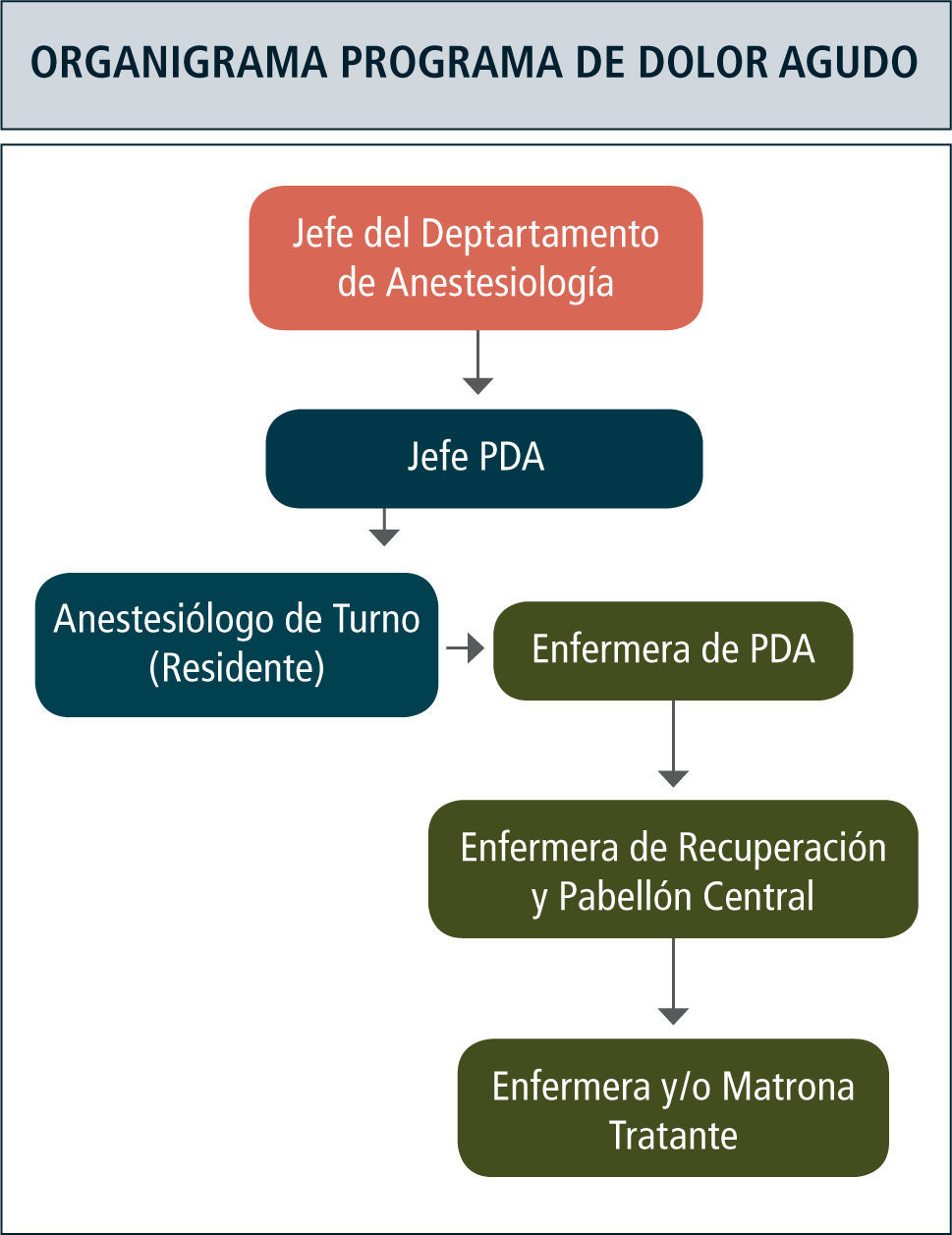
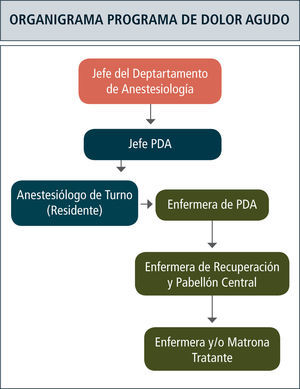
Un Programa de Dolor Agudo (PDA) debe estar formado por médicos y enfermeras dedicados a evaluar, monitorizar y administrar analgesia en el postoperatorio. Este equipo de profesionales debe tener una organización que permita entregar analgesia adecuada y segura al paciente las 24 horas del día y durante todo el año.
Todos los miembros de un equipo PDA deben tener conocimientos de los siguientes aspectos:
- •
Dolor, fisiología, vías de conducción, evaluación y monitorización.
- •
Farmacocinética y farmacodinamia de AINEs, opiáceos, anestésicos locales, sedantes e hipnóticos del SNC, entre otros.
- •
Conocimientos acerca de analgesia epidural, intratecal y IV, entre otros.
- •
Familiaridad con diferentes técnicas de bloqueo: bloqueo intercostal y bloqueos de nervios periféricos, entre otros.
- •
Conocimiento acerca de la analgesia controlada por paciente: fisiología, equipos disponibles y rangos de dosis efectivas.
- •
Efectos adversos de fármacos y complicaciones de las diferentes técnicas.
Interconsulta del Médico Tratante a Anestesiología, que puede ser:
- a.
Cirujano: paciente post operado.
- b.
Médico internista: paciente hospitalizado con cuadro de dolor agudo no quirúrgico.
- c.
Residente de urgencia: paciente con cuadro de dolor agudo refractario a terapia habitual.
- d.
Oncólogo: paciente paliativo con dolor agudo intercurrente.
- 1.
Ingreso de pacientes al PDA
- 2.
Evaluación de pacientes del PDA a lo menos dos veces al día
La ronda matinal será efectuada en conjunto con la enfermera del PDA e incluirá los pacientes en tratamiento y los nuevos ingresos. Se evaluarán:
- •
Condiciones generales del paciente
- •
Nivel de dolor y sedación
- •
Técnica analgésica indicada
- •
Efectos colaterales de la terapia analgésica
- •
Terapia analgésica asociada
- •
Planificación analgésica en acuerdo con médico tratante
- •
La ronda vespertina evaluará los cambios realizados en la terapia analgésica de la mañana, reforzará indicaciones nocturnas y planificará conducta analgésica para el día siguiente.
Funciones de la enfermera de un PDAEl manejo de enfermería en un PDA requiere tener funciones claramente establecidas para los diferentes tipos de enfermera que interactúen con el paciente. Así podemos distinguir por ejemplo, tres niveles de responsabilidad.
Enfermera de DolorEs la responsable del funcionamiento diario del PDA. Interactúa regularmente con pacientes, enfermeras, interconsultores, químico-farmacéutico, proveedores y médico jefe del PDA. Desarrolla deberes clínicos, administrativos, docentes y de investigación.
Ingresa y evalúa los pacientes del PDA en conjunto con el residente de anestesiología, a lo menos dos veces al día, registrando la siguiente información:
- •
Condiciones generales del paciente
- •
Nivel de dolor y sedación
- •
Efectos colaterales de la terapia analgésica
- •
Programación bomba de analgesia controlada por el paciente (PCA)
- •
Cambio soluciones analgésicas
- •
Cuidados y retiro de catéteres
- •
Educación al paciente con respecto a su técnica analgésica
- •
Interacción con enfermera tratante, resolución de dudas y problemas derivados de la analgesia
El servicio de recuperación es generalmente el lugar más idóneo para disponer de los equipos, insumos y fármacos utilizados en el PDA. Así mismo las enfermeras de post operado están capacitadas para suplir parte de funciones de la EU de Dolor en horario no hábil, las cuales son:
- •
Condiciones generales del paciente
- •
Nivel de dolor y sedación
- •
Control de signos vitales
- •
Efectos colaterales de la terapia analgésica
- •
Programación bomba PCA
En los servicios de hospitalización general las enfermeras estarán encargadas de:
- •
Condiciones generales del paciente
- •
Nivel de dolor y sedación
- •
Control de signos vitales
- •
Efectos colaterales de la terapia analgésica
- •
Comunicación con PDA
Cada procedimiento o técnica analgésica debe estar desarrollada en forma de Protocolos de Procedimiento, de manera que cada uno de los integrantes del equipo de PDA efectúe los procedimientos de forma estandarizada.
Los protocolos deben incluir:
- •
Información general
- •
Preparación y programación de la Bomba de PCA (IV, epidural, nervio periférico y analgesia ambulatoria, entre otros)
- •
Normas Atención de Enfermería
- •
Monitorización
- •
Protocolo de Manejo de Complicaciones
- •
Procedimientos anexos
La estrategia a utilizar es la Analgesia Multimodal o Balanceada. Implica combinar varios agentes farmacológicos con diferentes mecanismos de acción con el objetivo de optimizar la analgesia y disminuir la incidencia de efectos colaterales.
Los analgésicos deben ser administrados en forma frecuente y las dosis de rescate deben estar siempre disponibles. Hoy en día lo más eficiente para lograr este objetivo es la Analgesia controlada por Paciente, que es una bomba diseñada específicamente para entregar analgesia controlada por el paciente (PCA: Patient Controlled Analgesia). Para este efecto es importante elegir los equipos y dispositivos más confiables existentes en el mercado.
Con el Departamento de Farmacia es importante coordinar la disponibilidad de fármacos (opiáceos, anestésicos locales y otros coadyuvantes), la preparación, distribución, conservación y stock disponible de las soluciones analgésicas estandarizadas para cada vía de administración (IV, epidural, nervio periférico), según tipo de cirugía y paciente.
Formularios de un PDAEl formulario de registro de paciente del PDA debe contener datos básicos como los que siguen:
- •
- •
Antecedentes mórbidos
- •
ASA
- •
EVA
- •
Sedación
- •
Técnica analgésica, solución analgésica y dosis
- •
Terapia asociada
- •
Efectos adversos
Toda esta información debe estar registrada en una base de datos que sirva para revisiones periódicas y trabajos científicos, entre otros.
Seguridad de un PDAComo hemos dicho en reiteradas ocasiones, lo fundamental es otorgar un servicio que brinde seguridad al paciente, para lo cual debemos tener en cuenta los siguientes aspectos:
- •
Profesionales idóneos
- •
Manuales de procedimientos
- •
Formularios estandarizados
- •
Pautas y normas de manejo
- •
Equipos confiables
- •
Vías de comunicación efectivas
- •
Continuidad de la atención y evaluación periódica
- •
Educación al paciente y al profesional de la salud y familiares
Desde el inicio del PDA hasta la fecha en Clínica Las Condes han sido atendidos aproximadamente 15.000. Fundamentalmente: pacientes traumatológicos (40%), de cirugía abdominal (15%), urología (6%), ginecología (7%), cirugía de tórax (4%), otorrino (3%) y otros.
Cada uno de estos pacientes ha recibido diferentes técnicas analgésicas entre las cuales destacan: PCA Endovenosa (40%), PCA Epidural (36%), PCA Interescalénica (12%), PCA Femoral (9%) y PCA Ciática, entre otras. El porcentaje de complicaciones es similar al descrito por la literatura en un postoperatorio habitual: náuseas (20-25%), prurito (15%) y retención urinaria (3-4%).
En resumen hemos adquirido una gran experiencia en el control del dolor postoperatorio y el objetivo de este artículo es entregar una guía que sirva para que otros grupos puedan desarrollar programas similares.
La autora declara no tener conflictos de interés, en relación a este artículo.