La psiquiatría es la especialidad de la medicina que se encarga de la prevención, manejo y tratamiento de las enfermedades mentales en su totalidad. Sus contenidos nos obligan a un ejercicio de alta complejidad y está influenciado por el desarrollo de distintas áreas del conocimiento, desde las neurociencias hasta las ciencias sociales.
Dentro de este desarrollo, la Psiquiatría de Enlace y Medicina Psicosomática es el área de la Psiquiatría que se encarga del diagnóstico y tratamiento de los problemas de salud mental de los pacientes médicamente enfermos en un Hospital General y del seguimiento de estos en la consulta ambulatoria que se inserta en su comunidad. En este artículo realizamos una revisión de las bases históricas y conceptuales de esta Subespecialidad de la Psiquiatría. Este modelo de desarrollo se enfoca a mejorar la calidad del cuidado intrahospitalario y ambulatorio de nuestros pacientes médicamente enfermos con afecciones mentales y/o emocionales, así como, su dignidad y calidad de vida. En paralelo, generamos propuestas para la formación de unidades que se integran en los equipos de salud con el objeto de desarrollo las habilidades técnicas y de conocimiento en el manejo de los problemas de salud mental en los profesionales no relacionados a estas.
La existencia de unidades con capacidad suficiente para mejorar aspectos de morbilidad y mortalidad de estos pacientes, también puede incidir en la reducción de los costos asociados a la complejidad de esta comorbilidad e influir en la disminución de las estadías hospitalarias. Esta importante aspiración se basa en que el apropiado manejo de los pacientes complejos exige la adquisición de equipos que den cuenta de la mayor complejidad que se intenta abordar.
Psychiatry is the medical specialty devoted to prevention, management and treatment of mental disorders. Its exercise is highly complex and involves the development of different fields of knowledge, from neurosciences to social study.
Within this, Liaison Psychiatry and Psychosomatic Medicine is the area of psychiatry that handles diagnosis and management of mental health issues of the medically ill in the General Hospital's context, and their follow up in out patient care in the community. In this article, we reviewed the historical and conceptual basis of this sub specialty. This model aims towards improving the care of patients suffering from mental health related problems, with special focus on their dignity and quality of life. We also offer a proposal for the development of units that integrate health care teams with the objective of improving technical abilities and bringing knowledge in mental health to the team members that are not related to the psychological aspects of health.
The existence of units with enough capability to improve morbidity and mortality of these patients could also reduce costs related to the complexity of this comorbidity and positively impact in the reduction in hospital stays. Our aspiration is based in that the appropriate care of complex patients require teams that can be up to the challenge of the demands of these complexities.
La tendencia actual dirige a la medicina en su totalidad hacia la observación humana de forma integral, intentando evolucionar desde un ya, sobrepasado modelo de causalidad biomédica a uno que también incorpore las variables psicológicas y sociales. Si bien la aceptación de este marco conceptual y clínico ha tenido grandes avances en las últimas décadas, la mirada que interrelaciona el acontecer mental y el corporal, psique y soma, tiñe toda la historia de la medicina; encontrándose evidencia de esto en la cultura egipcia, china y en la sistematización de las enfermedades propuesta por Hipócrates, por mencionar algunos ejemplos 1.
La historia más reciente del cuidado psiquiátrico y psicológico de los pacientes con un padecimiento físico avanza de forma veloz y sin detenerse durante el siglo recién pasado: desde el crecimiento exponencial de los avances científicos relacionados a la etiopatogenia y tratamiento de diversos padecimientos hasta las consideraciones éticas que trajo consigo el periodo de la post guerra, impactan en el reconocimiento de las necesidades relativas a la salud mental en el hospital general, lo que trae consigo la creación de iniciativas que incorporan al psiquiatra en el quehacer de la medicina clásicamente somática en un relativo paralelo en distintos lugares del mundo.
DESARROLLOUno de los problemas de esta área de interés de la psiquiatría en la actualidad, es la falta de unanimidad en cómo llamar a este campo de la especialidad que pone en su centro de atención al paciente médicamente complejo. Es difícil intentar encontrar el origen preciso del término psicosomático, pero se atribuye el acuñarlo a Johann Heinroth en 1818 2. Posterior a esto, sería Felix Deutsch, en los 1920s, a quién se atribuye primer uso de la combinación medicina psicosomática3. En el caso del título de psiquiatría de enlace, este puede ser seguido hasta el servicio de psiquiatría del Hospital General de Colorado, en Estados Unidos 4. Argumentos para el uso de una forma de llamar a la especialidad por sobre la otra han sido defendidos por distintas agrupaciones, siendo todas de amplios fundamentos prácticos y teóricos. Estos pueden ser resumidos en que quienes defienden la utilización de Psiquiatría de Enlace, ven que la psicosomática estaría muy próxima a modelos teóricos de causalidad mental-física ya sobrepasada. Por el otro lado; sus detractores arguyen que otras especialidades médicas no “enlazan” a las de sus colegas, trayendo implícitamente un dejo de autoestigma a nuestra especialidad 5. De forma más práctica, se propone que la psiquiatría de enlace haría referencia a las habilidades y conocimientos requeridos para tratar la aparición de sintomatología mental referidos desde settings médicos y quirúrgicos. Conocimiento utilizado en evaluar y tratar las condiciones emocionales y conductuales en pacientes que son referidos desde estos servicios. Por otro lado, la medicina psicosomática la definimos como el estudio de la relación mente cuerpo dentro de la medicina 1. Área del conocimiento que abarca no sólo a la medicina, sino que incorpora a las ciencias sociales. En ésta, es altamente relevante la evaluación de factores psicosociales que afectan la vulnerabilidad, curso y pronóstico de cualquier condición médica que implica la consideración integral del paciente enfermo y su cuidado, las estrategias psicológicas de prevención, su tratamiento y rehabilitación.
Estas perspectivas nos dan fundamento para integrar todos estos conceptos, lo que resulta ser suficientemente abarcador y explicativo a la hora de llamar a esta subespecialidad como Psiquiatría de Enlace y Medicina Psicosomática.
La creciente necesidad de que los psiquiatras generales adquieran habilidades específicas para poder manejar al paciente médicamente enfermo, que van desde el ámbito ambulatorio hasta el Hospital General, ha abierto la necesidad de generar una sub-especialidad que garantice la apropiada formación en esta área del conocimiento. La Psiquiatría de Enlace y Medicina Psicosomática (PEMP), una sub-especialidad cada vez más relevante para la práctica de la medicina e imprescindible en la concepción de sistemas de salud con capacidad de resolución de problemas complejos propios del nivel de desarrollo más avanzados. Integrándose inicialmente en unidades de alta complejidad como unidades de manejo de SIDA, Oncología, Trasplantes, Medicina Interna, Neurología, Perinatología, entre otras para insertarse en el accionar de los equipos de salud en los distintos niveles de acción. Por lo tanto, nos encontramos ante un gran desarrollo de ésta en las últimas décadas, como lo manifiesta la creación del Grupo de Interés en Psiquiatría de Enlace del Royal College of Psychiatrysts del Reino Unido desde la década de los 80, del siglo recién pasado 6, así como en la mayoría de los países con sistemas de salud desarrollados. Como sub-especialidad, ha sido reconocida el año 2003 en Estados Unidos de América por el órgano rector de las especialidades de dicho país (The American Board of Medical Specialties) 7, situación que se está replicando en otros países, con distintas nominaciones y raíces evolutivas. Un ejemplo de ello es que en la Unión Europea se ha llegado a generar un amplio consenso en cuanto a la necesidad de contar con planes de entrenamiento formal para psiquiatras especialistas en el área.
La conjunción de diversas experiencias, así como los aportes desde las ciencias biomédicas y sociales dan el sustento para el actuar de esta subespecialidad, que toma las herramientas de la psiquiatría general; entrevista clínica y detallada psicopatología, para ser puestas al servicio del paciente médicamente complejo. Algunas habilidades de la psiquiatría clásica, sustentadas en la Medicina Basada en la Evidencia quedan a disposición del exigente medio del paciente somático, para ayudar a equipos tratantes en la toma de decisiones, pero no limitándose a este único campo de acción. El psiquiatra subespecialista en PEMP aborda los aspectos psicológicos de la enfermedad orgánica así como las manifestaciones somáticas de entidades principalmente psiquiátricas, brinda apoyo y acompañamiento de salud mental en el proceso de enfermar y mantiene un rol activo en la capacitación hacia el personal de salud en materias de nuestra experticia; el enlace se hace manifiesto en el trabajo integrado del psiquiatra como una parte indispensable del equipo del hospital general, distanciándose del limitado rol de interconsultor.
El diálogo de otras especialidades médicas y la psiquiatría puede resultar en una primera barrera para el subespecialista en PEMP. El estigma hacia el paciente con un diagnóstico psiquiátrico así como a la propia especialidad puede profundizar la distancia entre el reconocimiento de los requerimientos de salud mental del paciente y la satisfacción de este. El modelo de enlace, en que el psiquiatra es un colega más por sobre un visitante desde el hospital psiquiátrico ayuda a disminuir las actitudes estigmatizadoras. Este es un proceso que va de la mano con los cambios de la malla docente en que progresivamente se incluyen los aspectos psiquiátricos y psicológicos en la formación de médicos, la que hoy muestra e importante avance en cuanto a la necesidad de formación basada en competencias que incorporan variables que van más allá del desarrollo exclusivo de un médico experto. Esta compleja construcción de diálogo entre las distintas especialidades y los psiquiatras, sumado a los cambios en la malla docente en pre y post grado, ha permitido un cambio cultural progresivo de la medicina en relación con su acercamiento y significación de relevancia del quehacer psiquiátrico/psicológico. Esta percepción de cambio queda de manifiesto en distintos trabajos que evalúan estos aspectos; un ejemplo de éstos es una encuesta realizada a los médicos no psiquiatras de un hospital universitario 8. Los resultados muestran que los médicos le dan cada vez mayor importancia a los aspectos emocionales de sus pacientes y, por otro lado, tienen una alta valoración de los equipos PEMP y su capacidad de resolver los temas psicosociales de los pacientes, lo que representa un avance en cuanto a la valoración de otros especialistas por la labor de los profesionales del campo de la salud mental.
Impresiona que, de forma natural, el actuar del psiquiatra se ha aproximado al quehacer del hospital general. Tenemos la fortuna de contar con notables experiencias locales; como el caso del Hospital José Joaquín Aguirre, que en 1952 desarrolla el primer Servicio de Psiquiatría en el Hospital General en Chile, con su respectiva unidad de psiquiatría de enlace o la experiencia del Servicio de Psiquiatría del Hospital de Temuco, liderada por el Dr. Martín Cordero entre los años 1969 y 1973: un servicio de psiquiatría en el contexto del hospital general, con una importante participación de pacientes, miembros de la comunidad y el respaldo de la dirección del hospital en la gestión de este servicio 9. Estas experiencias se nutren a su vez de muchas otras experiencias de psiquiatras que han desarrollado su trabajo acercándose al hospital general en Chile, así como del virtuoso y pionero sistema público de salud diseñado en nuestro país en la década de los 60 para dar cuenta de la atención integral de los pacientes. Este sistema fue progresivamente desarticulado en los años 70 y luego, parcialmente reemplazado, por un sistema centrado en el mercado como agente regulador de un bien declarado derecho básico en nuestra constitución.
Si bien observamos cómo la psiquiatría se acerca a la labor conjunta con sus pares de otras especialidades, el progresivo avance y la consiguiente complejidad de la medicina obligan a estructurar el conocimiento obtenido en estas décadas de trabajo. Lamentablemente, lo disímil de la formación de postgrado en psiquiatría en nuestro país también impacta a la formación de los psiquiatras generales en el área de la Psiquiatría de Enlace y Medicina Psicosomática. A modo de ejemplo, en el año 2003, el Ministerio de Salud Pública el Programa Académico Referencial para la Formación de Especialistas en Psiquiatría 10, donde la subespecialidad es mencionada dentro de los contenidos teóricos (clínica psiquiátrica: Psicología de la Salud y Medicina Psicosomática) así como en las intervenciones (la interconsulta: asesoramiento psiquiátrico y psiquiatría de enlace). No se profundiza en qué contenidos deben ser incluidos en estos temas y tampoco se incluye una rotación exclusiva dedicada a la PEMP, salvo la inclusión del “Programa de Interconsulta y Psiquiatría de Enlace” dentro del programa de hospitalización psiquiátrica. Aún más, este Programa Académico Referencial es en ningún caso obligatorio para las casas de estudio que imparte la especialidad en psiquiatría y no se recoge dentro de los criterios para la acreditación de especialidades médicas (APICE 2014). Es por esto que parece de suma importancia la sistematización del saber en esta área de la psiquiatría, tanto como una subespecialidad formal, así como en contenidos mínimos para la formación de psiquiatras generales. En esta línea nos parece muy destacable que desde el año 2016 en Chile se cuente con el primer programa acreditado por una Universidad para la formación de subespecialistas en el área 11.
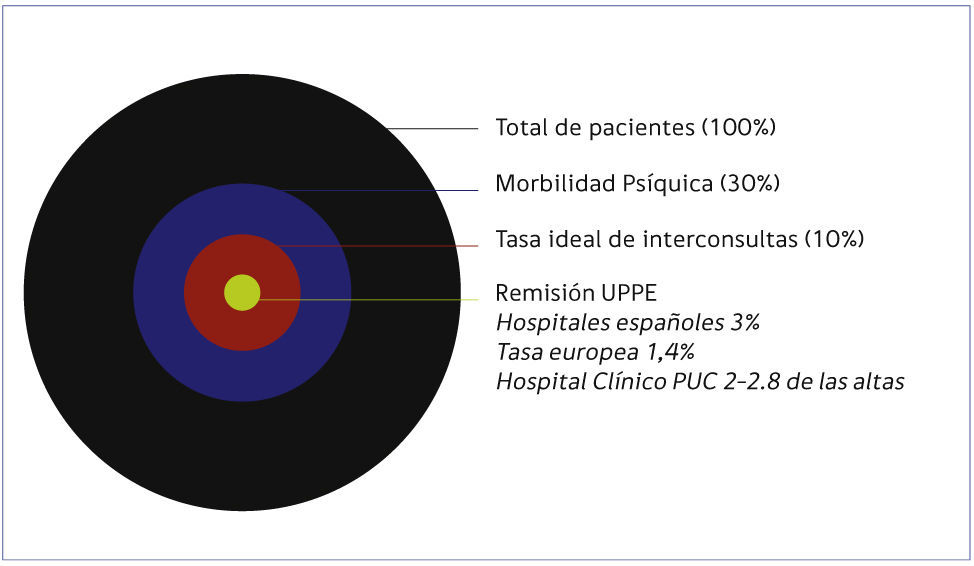
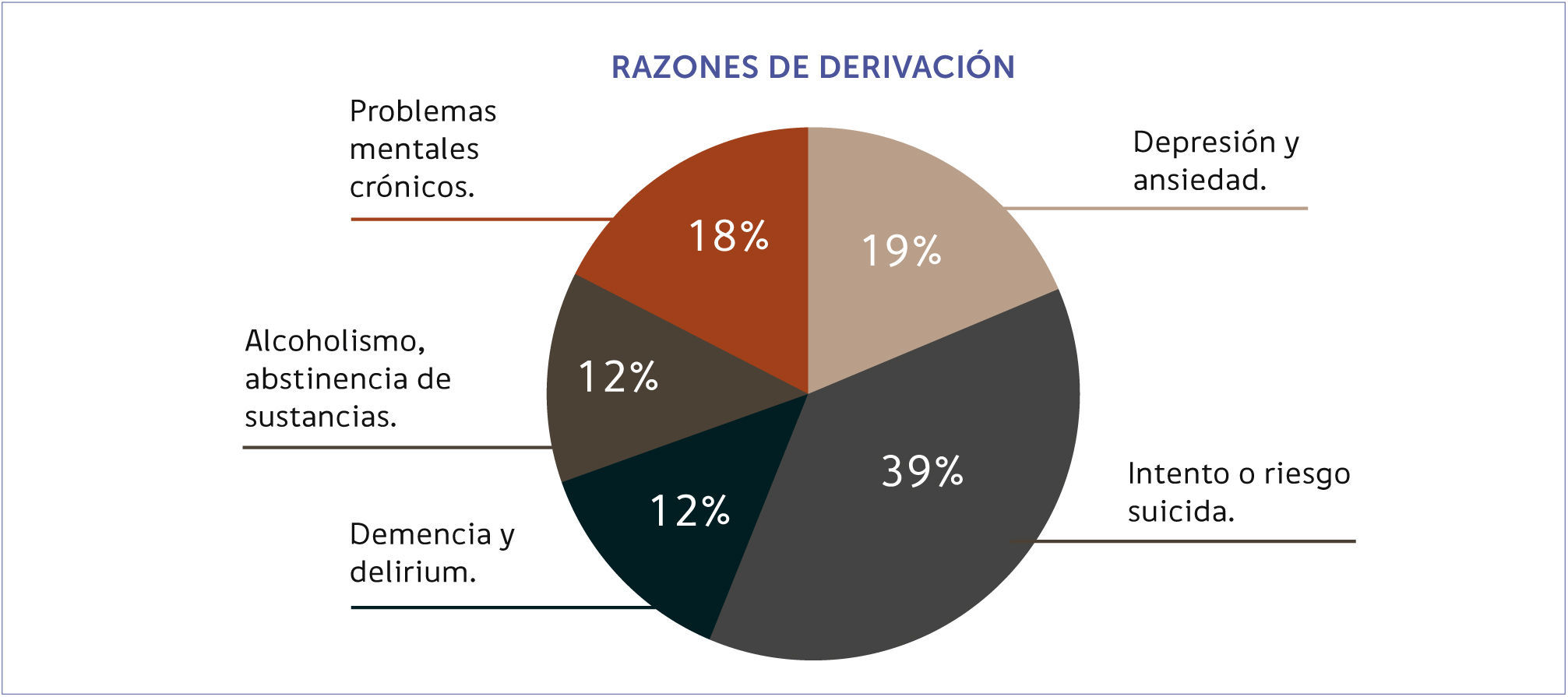
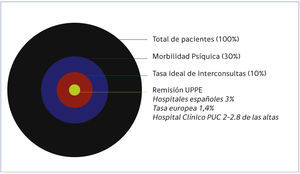
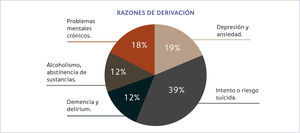
La alta relevancia de esta subespecialidad es demostrable desde variadas razones como la alta morbilidad psiquiátrica en ingresos al hospital general, con tasas que alcanzan entre el 27.2% 12 y 38.7% de los pacientes 13,14. Se estima que idealmente debería atenderse al 10% de los pacientes por parte del equipo PEMP, pero la evaluación en interconsulta se encontraría por debajo de este: entre el 1.4 y el 3% de los usuarios ingresados 15 (Figura 1). En un importante estudio realizado en el Reino Unido se estudiaron las razones con que eran referidos los pacientes médicamente enfermos a los servicios de Psiquiatría de Enlace y Medicina Psicosomática dentro de las que aparecen causas como el delirium y la demencia así como riesgo en intento suicida, trastornos afectivos, abuso de sustancias y antecedentes psiquiátricos mayores. (Figura 2) 16,17.
Profundizando en esto, uno de los focos de los equipos de trabajo, y una causa frecuente de solicitud de evaluación, está puesto en los llamados pacientes complejos o grandes consumidores de recursos. De ellos, los que tienen un diagnóstico psiquiátrico comórbido se encuentran sobrerrepresentados, recopilándose de que la estadía en el hospital general de un paciente con una comorbilidad psiquiátrica es 2,5 veces mayor a sus pares sin dichos diagnósticos 18. Se ha demostrado que diagnósticos de manejo psiquiátrico, como el caso del delirium, aumentan morbimortalidad y costos para el hospital que duplican a los que no padecen este trastorno 19,20. Subrayando esto, podemos hacer mención de que ya existen publicaciones sobre implementación de modelos de gestión y atención clínica en psiquiatría de enlace que muestran, como tendencia, que una adecuada implementación puede resultar costo-efectiva y repercutir en una disminución de las estadías hospitalarias 21; justificación fundamental para la inversión en salud.
En este punto, es de hacer notar que el área de acción del especialista en psiquiatría de enlace y medicina psicosomática traspasa los límites de las intervenciones vinculadas al diagnósticos del trastorno psiquiátrico, lo que hace que su rol sea apreciado y valorado por los demás miembros del equipo de salud. Con foco el la continuidad de cuidados, la PEMP debe hacerse partícipe de la rehabilitación y reinserción social del paciente, por lo cual trabaja de la mano con kinesiólogos, fonoaudiólogos, terapeutas ocupacionales y trabajadores sociales que brindan atenciones al medicamente enfermo con requerimientos de salud mental. Al hablar del paciente “clásicamente somático”, la PEMP utiliza herramientas de la psicología de la salud, teniendo en cuenta el cambio epidemiológico hacia la cronicidad en la medicina, para abordar temas como adherencia, alimentación y vida saludable, vivencia del enfermar, calidad de vida y aspectos psicológicos que influyan en la salud como un todo. Para los equipos médicos, el poder contar con un especialista en PEMP permite el correcto abordaje de pacientes con diagnósticos psiquiátricos que se transforman en grandes consumidores de recursos durante su estadía, como puede resultar en el caso de pacientes con síntomas no explicados, hospitalizaciones médicas por intento de suicidio; así como también la participación en lo relativo a la problemática que emerge en la toma de consentimiento, evaluación de capacidad y toma de decisiones en materias vinculadas a la salud.
Si bien, el marco teórico y la evidencia empírica que sustenta el desarrollo de unidades de Psiquiatría de Enlace y Medicina Psicosomática es amplio, en Chile, la instalación de políticas públicas en pro de la Salud Mental es más bien reciente. Un afortunado progreso en este ámbito es la inclusión de diagnósticos psiquiátricos dentro de las Garantías Explícitas en Salud (GES), donde se fijan los mínimos para el abordaje de algunos diagnósticos de Trastornos Mentales de Alta Prevalencia. Más aún, la labor de la psiquiatría de enlace se manifiesta de forma casi explícita en guías y protocolos de atención, también dentro de la normativa GES, en el caso de patologías y condiciones somáticas en las que se requieren intervenciones y evaluaciones por parte del psiquiatra: personas que viven con el Virus de la Inmunodeficiencia Humana, evaluaciones en relación a trasplante, cirugía metabólica, atención a pacientes con patología oncológica, por nombrar algunos.
Del punto de vista del contexto en que nos desenvolvemos, el Plan Nacional de Salud Mental gira sobre la base de la participación de equipos en la comunidad así como a la psiquiatría en el hospital general, manifestándose la necesidad del enlace con los distintos niveles, desde la Atención Primaria en Salud hasta los complejos Hospitales de Referencia Nacional. Pese a esto, la implementación de dichas políticas es dispar a lo largo de Chile, por lo que esperamos que una pronta instalación de una Ley de Salud Mental traiga consigo estrategias que permitan garantizar el financiamiento, disminuir las brechas de acceso y promover y proteger los derechos de las personas con problemas de salud mental.
CONCLUSIÓNA modo de conclusión, la historia de la Psiquiatría de Enlace y Medicina Psicosomática a avanzado a pasos agigantados durante el siglo recién pasado y las décadas de este que comienza. El conocimiento acumulado es contundente y su implementación resulta beneficiosa para los equipos de salud y para su objetivo último: el bienestar de nuestros pacientes. Es por esto que resulta imperiosa la necesidad de homogenizar los contenidos de esta área de la psiquiatría en el desarrollo de programas de formación de especialistas, así como la formación de líderes que permitan generar polos de conocimiento y progreso en esta fascinante subespecialidad.
Los autores declaran no tener conflictos de interés, en relación a este artículo.