La anestesiología es la rama de la medicina dedicada al alivio del dolor y al total cuidado del paciente antes, durante y después de un acto quirúrgico. Es una de las especialidades de la medicina que más ha avanzado en los últimos 40 años. Es así que hoy se operan pacientes que nunca se hubiera pensado que podrán operarse, llegando a cifras de mortalidad por causa anestésica bajísimas.
Los anestesiólogos administran diferentes tipos de anestesia: desde la vigilancia del paciente despierto o con diversos grados de sedación, sin anestesia o con anestesia local, hasta la realización de variados tipos de bloqueos periféricos, bloqueos neuroaxiales o diferentes tipos de anestesia general (inhalatoria, endovenosa total o una mezcla de ambas).
La actividad del anestesiólogo se ha extendido a muchas actividades fuera del pabellón quirúrgico, especialmente a procedimientos radiológicos, hemodinámicos, oncológicos, endoscópicos y dentales.
Con el tiempo, se han desarrollado algunas subespecialidades en la anestesiología: cuidados intensivos, dolor crónico, anestesia pediátrica, anestesia cardiovascular, anestesia obstétrica, cuidados paliativos anestesia regional. Algunas actividades de la medicina los anestesiólogos las comparten con otros especialistas. Las más comunes son la medicina intensiva, el manejo del dolor crónico y los cuidados paliativos.
Otra especialidad multidisciplina, que está surgiendo e instalándose en la medicina moderna es la medicina perioperatoria. La mayoría de los anestesiólogos practican en cierto grado la medicina perioperatoria y constituye probablemente el futuro de la anestesia, si es que nuestra especialidad desea prosperar.
Anesthesiology is the branch of medicine dedicated to relieve pain and total patient care before, during and after a surgical procedure. It is one of the medical specialties that has advanced the most in the last 40 years. As a consequence, surgery has become possible in cases that should have been called “inoperable” before, and a strong reduction of the number of mortalities due to anesthetic causes has been observed.
Anesthesiologists administer different types of anesthesia: from monitoring patient awake or with varying degrees of sedation, without anesthesia or just local anesthesia, to the performance of various types of peripheral blocks, neuraxial blocks or different types of general anesthesia (inhalation, total intravenous, or a mixture of both).
The role of the anesthesiologist has extended to many activities outside the surgical ward, including radiological, hemodynamic, oncological, endoscopic and dental procedures.
Over time, some subspecialties have been developed in anesthesiology: intensive care, chronic pain, pediatric anesthesia, cardiovascular anesthesia, obstetric anesthesia, palliative care and regional anesthesia. Anesthesiologists share some medical activities with other specialists, including intensive medicine, management of chronic pain and palliative care.
Another multidisciplinary specialty that is emerging and setting in modern medicine is perioperative medicine. Most anesthesiologists practice perioperative medicine to some degree and it is probably what lies in the future for our specialty if it wants to move forward.
La anestesiología es una de las ramas de la medicina que más ha evolucionado en los últimos 40 años, durante los cuales he sido testigo presencial de los cambios y me he sorprendido de los avances tanto en los aspectos teóricos como en los tecnológicos de nuestro quehacer, antes limitado a la sala de operaciones y ahora en muchos ámbitos de la medicina. Por otra parte, el desarrollo de nuevos medicamentos, equipos y técnicas anestésicas, han reducido los riesgos de mortalidad por causa anestésica a cifras tan bajas como 1 en 10000 e incluso 1/50.000)1,2.
En otros tiempos la anestesiología era el pariente pobre de las especialidades quirúrgicas. Muchas veces el gesto de dormir a un paciente era realizado por el cirujano menos hábil o se turnaba entre los ayudantes, y su labor era casi tan despreciada como la del arquero en la pichanga de barrio. Sin embargo, el avance de la tecnología, el desarrollo de nuevas drogas, cada vez más específicas y el desarrollo de la especialidad incluso a nivel de subespecialidades, hizo que ésta fuera cada vez más valorada y más solicitada por los egresados de medicina, más respetada el resto de los médicos y actualmente incluso por la propia población.
De cómo es que el anestesiólogo pasó de ser un mero dormidor de pacientes (gas-man), a tener una participación por lo menos tan importante como el resto del equipo quirúrgico, es de lo que trataremos en este artículo.
UN POCO DE HISTORIANo se trata de hacer una historia de la anestesiología, de lo que hay mucho escrito y cada vez mejor3,4. Todos tenemos claro que la primera anestesia general exitosa fue la demostración efectuada por William Thomas Green Morton con éter en el Massachussetts General Hospital el 16 de octubre de 1846 que permitió la extirpación de un tumor del cuello sin dolor, un año después del desastre obtenido por Horace Wells en la misma institución con óxido nitroso. Para el tiempo en que el óxido nitroso fue rehabilitado, Wells ya había cometido suicidio. Ambos personajes eran dentistas y su gran interés era la extracción de piezas dentarias sin dolor, y más bien con fines de ambición personal que de beneficio para los pacientes (en ese tiempo era muy rentable extraer las piezas malas de los pacientes para reemplazarlas por prótesis completas y no todos estaban dispuestos a soportar el dolor que ello implicaba5. Dos años después en Chile, el 8 de octubre de 1848, el cirujano de origen argentino Francisco Javier Villanueva realizó la primera cirugía en Chile con anestesia general (cloroformo), en el Hospital San Juan de Dios de Valparaíso (hoy Hospital Carlos Van Buren). No se sabe si él mismo o algún anónimo colaborador administró la anestesia. Por ese tiempo también los dentistas ofrecían anuncios en el diario de extracciones dentales indoloras6. La odontología es entonces el origen de nuestra especialidad.
Más difícil para los historiadores es determinar quién fue el primer anestesiólogo. Aunque en Inglaterra muchos habían administrado éter, fue en realidad John Snow, un médico de origen humilde y con práctica en las afueras de Londres, quién comenzó una serie de experimentos químicos y fisiológicos (Figura 1). Fue el primero en diseñar aparatos de inhalación de éter basados en las leyes de presión de vapor de Dalton. A pesar de algunos inconvenientes (muertes debidas al éter), Snow continuó su práctica con un inhalador portátil, que llevaba a las casas u hospitales y fue un gran promotor de los beneficios de la técnica, escribiendo el que sea probablemente el primer texto de anestesia: On the inhalation of Ether in Surgical Operations, donde describió los famosos planos anestésicos del éter, reconocidos hasta el inicio de la anestesia moderna. La administración exitosa del éter demandó una mezcla de técnica y criterio, que no todos los médicos eran capaces de realizar.
Aunque en el resto del mundo la anestesia era algo incidental, en Londres, John Snow había creado un nuevo protagonista en la medicina: el anestesiólogo. Snow destaca en la historia de la anestesia, especialmente por el establecimiento de principios científicos que lideraron la práctica de la anestesia en Londres y por la espectacular evidencia que se tiene de su trabajo diario. Las páginas de sus apuntes, que datan de 1848 a 1858, registran casi 4500 administraciones de anestesia en pacientes de todas las edades y en diferentes tipos de cirugías que se realizaban en aquella época. Además, Snow sentó las bases teóricas y metodológicas de la epidemiología, por lo que es también considerado el padre de esta ciencia.
Simultáneamente en Edimburgo, James Young Simpson trataba de encontrar una alternativa al éter, convirtiendo al cloroformo en el primer anestésico para el parto. Publicó un panfleto llamado “On a new anaesthesic agent, more efficient than sulphuric ether”, una de cuyas 4000 copias llegara a la Reina Victoria. Aunque también se reportó muertes por la administración de cloroformo, éste tenía la gracia de un olor agradable y una fácil aplicación (con un pañuelo humedecido): Es así como la Reina Victoria se vio tentada a tener sus dos últimos hijos, el Príncipe Leopoldo y la princesa Beatriz, en partos bajo anestesia. La administración fue efectuada, sin embargo, por John Snow, el hombre que hizo del arte de la anestesia una ciencia y que ya tenía una gran casuística también en el uso del cloroformo. De este modo, independientemente que muchos experimentaran con agentes anestésicos y se administrara anestesia en muchos lugares del mundo, es a mi juicio John Snow quien debe ser considerado el primer anestesiólogo de la historia.
¿QUÉ ES LA ANESTESIOLOGÍA?Según la ASA (American Society of Anesthesiologists), la anestesiología es la rama de la medicina dedicada al alivio del dolor y al total cuidado del paciente antes, durante y después de un acto quirúrgico. Incluye la preparación del paciente para la cirugía, ser responsable de calmar el dolor, especialmente en la etapa de recuperación de la anestesia, así como el tratamiento de las complicaciones que puedan surgir del acto anestésico. De este modo, la anestesiología se ha transformado en la especialidad líder en resguardar que la cirugía sea segura.
Sin embargo, con el tiempo esta definición ha quedado obsoleta, pues la actividad del anestesiólogo no se limita solamente a su actividad en el preoperatorio (evaluación preoperatoria), en el intraoperatorio (la anestesia propiamente tal) y en el postoperatorio (en la sala de recuperación o unidad de cuidados postanestésicos), si no que se ha extendido a muchas actividades fuera del pabellón quirúrgico, como se verá más adelante.
En Chile, por ley, todo acto anestésico debe ser realizado por un médico, por lo que no hay una ambivalencia de términos como en otros países, incluyendo los Estados Unidos, donde existen las enfermeras anestesistas y los técnicos anestesistas (a pesar de lo cual más del 90% de cerca de 40000000 de anestesias anuales de ese país son administradas por anestesiólogos). En Chile, de este modo, la diferencia entre anestesiólogo o anestesista no existe ni siquiera en términos etimológicos; son tan idénticos como oftalmólogo y oculista.
Para ser exactos, la especialidad recibe el nombre de Anestesiología y Reanimación, porque no sólo incluye la evaluación y preparación preoperatoria, la recuperación postoperatoria y la emergencia, sino también el tratamiento del paciente crítico en distintas áreas. La formación en anestesiología, junto con una formación adicional en medicina de cuidados críticos, prepara en forma única al anestesiólogo para manejar enfermos críticos, proporcionando importantes habilidades técnicas, así como conocimientos en fisiología, farmacología y medicina perioperatoria. Sin embargo dar a nuestros pacientes la mejor atención posible requiere más que la aplicación de la ciencia pura; requiere en cierta medida, de arte7.
¿QUIÉN ES EL ANESTESIÓLOGO?Es el especialista dedicado a la rama de la medicina llamada anestesiología. Para ser anestesiólogo se debe cumplir una serie de requisitos académicos. Se trata se una especialidad médica que está involucrada en muchos otros aspectos y procedimientos médicos que el cuidado del paciente en el pabellón de cirugía. Personalmente me gusta la definición que hace el Dr. Gerald Zetlin en su libro de memorias, quién define al anestesiólogo como: “a physician who will not leave his patient for even one moment”8.
Para obtener esta especialidad en Chile, después de estudiar los 7 años de medicina, se debe concursar a un programa de formación de 3 años en una Universidad cuyo plan de estudios haya sido reconocido por una institución acreditadora sin fines de lucro (APICE – Agencia Acreditadora de Programas y Centros Formadores de Especialistas Médicos) y rendir un examen o tesis de acuerdo a los planes de cada Universidad. Aquellos que han hecho sus estudios de postgrado en Universidades no acreditadas nacionales o extranjeras, o que cumplan ciertos requisitos, deben dar un examen teórico y prácticos en una entidad independiente (CONACEM - Corporación Nacional Autónoma de Certificación de Especialidades Médicas), que actualmente es la única reconocida para conceder el título de especialista. Ambos grupos son automáticamente inscritos como especialistas en la Superintendencia de Salud.
En la actualidad CONACEM está diseñando una forma de reacreditación, de modo que cada cierto número de años, los especialistas deban confirmar su calidad de anestesiólogos. Debido al gran campo de conocimientos que incluye la anestesiología, que no permite estar al día ni en los conocimientos ni en los procedimientos de todo el espectro que abarca, con el transcurso del tiempo han aparecido programas de formación de subespecialidades, que aún no están acreditados. Aunque en Chile esto no está aún reglamentado, la American Board of Anesthesiologists y la ACGME (Accreditation Council for Graduate Medical Education), certifica las subespecialidades de cuidados intensivos, dolor crónico, anestesia pediátrica, anestesia cardiovascular, anestesia obstétrica y cuidados paliativos. A partir de 2016 reconoce también la anestesia regional y manejo del dolor agudo como subespecilidad9.
Antes de la cirugía, el anestesiólogo debe efectuar una evaluación médica, que tiene por propósito poder optimizar algunas de las patologías que pudiera tener el paciente, solicitar algún examen de laboratorio o imágenes que creyera pertinente, realizar interconsultas que pudieran ser necesarias e indicar alguna premedicación que fuera necesaria. Sin embargo, el solo conocimiento del paciente por la persona que lo va a anestesiar puede ser el mejor aporte de tranquilidad y confianza en este momento de aprensión. Un artículo especial de esta revista está dedicada a la evaluación preanestésica.
Durante la cirugía es probablemente el momento más conocido sobre la actividad del anestesiólogo, donde ante un paciente inconsciente, mientras el cirujano se hace cargo del trabajo quirúrgico, éste se hace cargo del manejo médico durante el procedimiento, controlando y monitorizando sus funciones vitales: frecuencia y ritmo cardíaco, presión arterial, respiración, temperatura, balance de fluidos, etc. Todo esto además de la administración de agentes inhalatorios y/o endovenosos para mantener los niveles analgesia, de inconsciencia con amnesia posterior y relajación muscular en caso necesario.
Después de terminar el procedimiento quirúrgico, el anestesiólogo es responsable de su traslado a la unidad de recuperación anestésica o de su entrega personal a otro profesional si el paciente va a una unidad que no esté controlada por un anestesiólogo. En la sala de recuperación el paciente es vigilado por personal capacitado en la reanimación del despertar anestésico, supervigilado por un anestesiólogo, quién debe decidir el lugar y el momento de su traslado. También es responsable del manejo del dolor secundario al acto quirúrgico. Asimismo, tiene a su cargo el tratamiento del dolor agudo (como la analgesia durante el trabajo de parto) o crónico de causa extra quirúrgica (como el alivio del dolor en pacientes con cáncer).
TIPOS DE ANESTESIALos anestesiólogos están capacitados para la administración de diferentes tipos de anestesia: desde la vigilancia del paciente despierto o con diversos grados de sedación, sin anestesia o con anestesia local, hasta la realización de variados tipos de bloqueos periféricos, bloqueos neuroaxiales o diferentes tipos de anestesia general. El tipo de anestesia que se administre dependerá del tipo de cirugía, de las condiciones del paciente y del adiestramiento que tenga el anestesiólogo. La mejor elección será siempre aquella a la que está más habituado el operador. Los sedantes y analgésicos forman parte del procedimiento anestésico.
Básicamente existen 3 tipos de anestesia: local, regional y general. Sin embargo, hay una amplia gama intermedia de estos procedimientos, que deben ser personalizados para cada paciente.
Anestesia local: Consiste en el depósito de un anestésico local en un área particular del cuerpo que va a ser intervenida, lo que provoca una detención temporal de las aferencias que transmiten los estímulos dolorosos y, por ende, una insensibilidad de la zona.
Entre las más conocidas formas de anestesia local están las gotas que se usan para la insensibilización de la cámara anterior del ojo, las pomadas que se aplican a la piel para una punción vascular (que requieren cierta latencia) y las que se administran por medio de una inyección en la piel o mucosa, por ejemplo, para la extirpación de un quiste sebáceo o un procedimiento dental. Hay también procedimientos más específicos, como la anestesia retro-ocular, para cirugía de la cámara posterior del ojo.
Estas técnicas son en general aplicadas por los propios cirujanos, quienes consultan a los anestesiólogos sobre dosis y uso de vasoconstrictores. Los pacientes pueden estar totalmente despiertos o con distintos grados de sedación.
Anestesia regional: Se usa para insensibilizar solo la región del cuerpo en la que se encuentra el sitio de la cirugía. La inyección del anestésico local se realiza en el área por donde pasan los nervios que proveen la sensibilidad de aquella parte del organismo. Hay muchas formas de anestesia regional, pero para sistematizarlas, es bueno dividirlas en neuroaxiales y periféricas.
Los bloqueos neuroaxiales se refieren a la administración de anestésicos locales en el neuroeje y son la anestesia subaracnoídea (mal llamada espinal o raquídea), la anestesia peridural o epidural y la anestesia combinada, una mezcla de ambas técnicas.
En la anestesia subaracnoídea se inyecta una pequeña cantidad de anestésico local (con o sin coadyuvantes como opioides, bloqueadores alfa adrenérgicos, etc.), en el líquido céfalo raquídeo, por debajo de donde termina la médula espinal, lo que permite insensibilizar la mitad inferior del cuerpo y realizar una intervención quirúrgica sin ninguna sensación dolorosa. En general está especialmente indicada en procedimientos cortos y simples (herniorrafias, cirugía genital urológica y ginecológica, cirugía orificial proctológica, cirugía traumatológica de las extremidades inferiores y algunos procedimientos del abdomen inferior y pelvis como histerectomía, prostatectomía, apendicectomía abierta y cesárea). Sin embargo, dependiendo de la dosis y el agente utilizado permite cirugías de 2 a 4 horas de duración, e incluso prolongar esta duración si se usa un catéter. El acompañamiento de una sedación de diferente profundidad según sea necesario, permite un mejor confort del paciente si el procedimiento se alarga.
En la anestesia peridural o epidural se inyecta un volumen mayor de anestésico local por fuera de la duramadre (asociado o no a coadyuvantes), en el espacio comprendido entre el ligamento amarillo y la duramadre, desde donde difunde hacia el espacio subaracnoídeo y produce insensibilidad de la mitad inferior del cuerpo (si el anestésico se administra en la región lumbar), o de la región torácica y abdominal alta (si se administra en la región cervical baja o torácica alta de la columna vertebral). En este tipo de anestesia neuroaxial es casi mandatorio el uso de catéteres, que permiten la administración fraccionada o continua de anestésicos locales. En términos generales, su uso más frecuente es en obstetricia, traumatología y cirugía torácica. La instalación de un catéter a nivel lumbar, permite que una paciente pueda estar horas sin dolor durante un trabajo de parto prolongado, y usando las drogas y concentraciones adecuadas permite un bloqueo sensitivo-motor diferenciado, lo que significa que la parturienta puede estar usando la musculatura de sus extremidades inferiores sin sentir dolor, y en el momento de parto pueda utilizar la musculatura abdominal para pujar sin tener bloqueo neuromuscular. La instalación de un catéter a nivel torácico, ha logrado un gran avance en la analgesia postoperatoria de la cirugía torácica, permitiendo al paciente ventilar adecuadamente sin dolor y disminuir la incidencia complicaciones postoperatorias. En el caso de la cirugía traumatológica, la mayor utilidad la brinda el catéter para prolongar el tiempo anestésico, pero para la analgesia postoperatoria ha sido de mayor utilidad el desarrollo de bloqueos periféricos específicos para extremidades inferiores, como se verá más adelante.
En los bloqueos de nervios periféricos el anestésico local se aplica en un plexo nervioso o cercano a uno o varios nervios periféricos, según el territorio que se quiere bloquear. La localización de los plexos o nervios ha evolucionado mucho en los últimos años, desde la utilización de parestesias, al uso de estimuladores nerviosos para obtener la respuesta motora del grupo nervioso o nervio estimulado y finalmente a la ubicación ecoguiada del grupo o nervio a bloquear. Esta facilidad ha permitido que anestesiólogos que antes no estaban familiarizados con estas técnicas, puedan ahora observar directamente el nervio y su infiltración con anestésico local. Los bloqueos más utilizados para la cirugía y analgesia postoperatoria de la extremidad superior son: plexo braquial (con diferentes accesos y diferentes indicaciones), bloqueos selectivos de nervio mediano, musculocutáneo, cubital, radial y bloqueo de la extremidad distal (muñeca). Los bloqueos más utilizados para la analgesia postoperatoria de la extremidad inferior son: el bloqueo del plexo lumbar, bloqueos selectivos del nervio femoral, bloqueo ciático proximal (subglúteo), bloqueo ciático distal (poplíteo) y bloqueo de la extremidad distal (de tobillo). También se ha desarrollado una serie de bloqueos para la región torácica (como el bloqueo paravertebral) y abdomen (como el bloqueo TAP, de transversus abdominis plane) y bloqueos más específicos de las extremidades, que en general son de manejo más especializado (bloqueo del nervio safeno interno, bloqueo del canal aductor, bloqueo 3 en 1, entre otros). En muchos de ellos puede dejarse instalado un catéter con bombas de infusión durante la hospitalización, o con bombas elastoméricas en forma ambulatoria (dispositivo desechable de infusión continua que funciona en base a una energía constante liberada por un elastómero, que vuelve a su forma inicial luego de que ha sido llenado con la solución por infundir). Una variedad muy particular de bloqueo regional y tal vez uno de los más antiguos, es la anestesia regional endovenosa o bloqueo de Bier (descrito por este autor en 1908), que consiste en comprimir una extremidad para vaciar su sangre, ocluyéndola con un torniquete y rellenándola con un anestésico local diluido por vía endovenosa; así, se produce la anestesia de esa extremidad sin que el anestésico local llegue a la circulación.
Anestesia general: Es un estado de inconsciencia inducido por agentes inhalatorios y/o endovenosos, durante el cual los pacientes no responden a estímulos dolorosos intensos; además de hipnosis (pérdida de conciencia) la anestesia general debe producir amnesia (ausencia de recuerdos). En este estado, la capacidad ventilatoria está habitualmente deteriorada, por efecto de los agentes utilizados o por el uso concomitante de relajantes musculares, por lo que los pacientes requieren asistencia respiratoria con ventilación mecánica a presión positiva y una vía aérea superior perfectamente permeable. La función cardiovascular también puede deteriorarse, especialmente en pacientes con patología agregada. A pesar de todos los avances de la medicina moderna, los científicos no están totalmente seguros de cómo se logra este estado. La teoría más aceptada sugiere que los agentes anestésicos disuelven parte de la grasa presente en las células del cerebro, cambiando su actividad celular, pero el mecanismo preciso aún se desconoce.
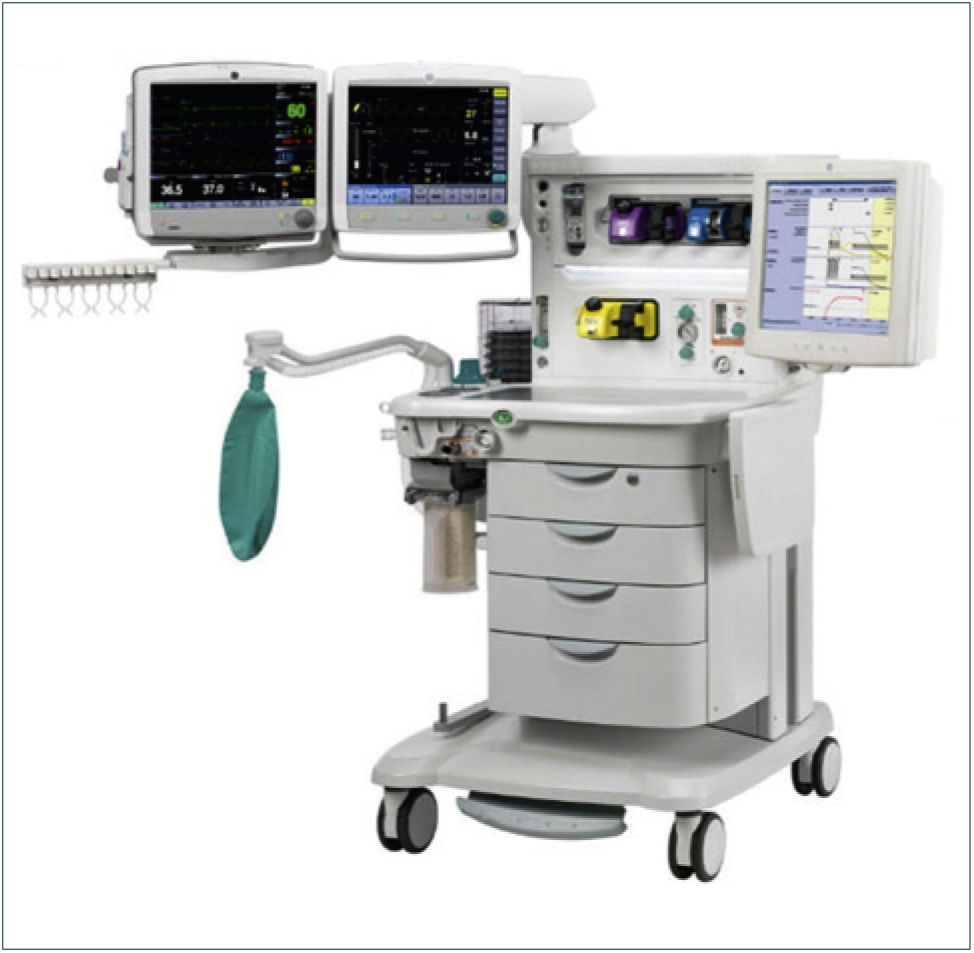
La anestesia general inhalatoria en adultos es precedida por una placentera inducción endovenosa. Una vez que el paciente pierde su estado de conciencia se administran relajantes musculares si son necesarios para la cirugía o se va proceder a una intubación endotraqueal (oral o nasal). La anestesia se mantiene en forma inhalatoria durante todo el período quirúrgico mediante la vaporización de agentes inhalatorios (halotano, isofluorano, sevofluorano o desfluorano) en una mezcla de oxígeno/aire u oxígeno/protóxido de nitrógeno (cada día menos usado por razones médicas y ecológicas). La administración de estos agentes se hace mediante máquinas cada vez de mayor complejidad, que permiten el uso de flujos bajos, tienen sistemas de seguridad sofisticados y generalmente incluyen sistemas de monitorización y ventilación artificial (Figura 2).
La anestesia general endovenosa total (TIVA, del acrónimo en ingles Total IntraVenous Anesthesia) se induce y mantiene por vía endovenosa con un agente hipnótico y un opioide de rápida metabolización. De igual forma, la necesidad quirúrgica de relajación o la indicación de intubación hace necesario el uso de bloqueadores neuromusculares. En la actualidad, mediante sistemas de infusión que administran las concentraciones apropiadas para modelos farmacocinéticos personalizados para cada paciente (TCI, de Target Controlled Infusion), se logran concentraciones estables que permiten una anestesia endovenosa totalmente equivalente a la inhalatoria (Figura 3). Ambas formas de administración tienen ventajas y desventajas, así como partidarios y detractores.
La anestesia general permite la realización de cualquier tipo de cirugía, pero especialmente las cirugías más complejas de abdomen superior, tórax, cabeza y cuello. También es un recurso ante las contraindicaciones médicas de la anestesia regional o el rechazo del paciente a tales procedimientos.
Además de estos tipos básicos de anestesia, el anestesiólogo puede participar tanto dentro como fuera del pabellón en procedimientos denominados vigilancia anestésica monitorizada y sedación.
La vigilancia anestésica monitorizada es un servicio específico en el cual el anestesiólogo es requerido para participar especialmente en procedimientos diagnósticos o terapéuticos. Su participación se pide de acuerdo a la naturaleza del procedimiento, las condiciones clínicas del paciente y la eventual posibilidad de convertir a una anestesia regional o general. Consiste en la presencia del anestesiólogo con todas las condiciones de evaluación preoperatoria, monitorización intraoperatoria y recuperación postoperatoria de un paciente que será sometido a anestesia. El procedimiento puede incluir diferentes niveles de sedación, analgesia y ansiolisis10.
La sedación es un espectro continuo que parte en la sedación mínima o ansiolisis y termina en la anestesia general. Esto significa que puede tener una respuesta variada e impredecible, por lo que el anestesiólogo debe tener las condiciones para reanimar a los pacientes cuya sedación ha sido inesperadamente más profunda que lo deseado. La sedación mínima es un estado inducido por drogas en el que el paciente responde normalmente a órdenes verbales. Las funciones cognitivas y la coordinación física pueden estar alteradas, pero los reflejos de la vía aérea y las funciones cardiovasculares y respiratoria permanecen conservadas. La sedación/analgesia moderada (sedación consciente) es un estado de depresión de la consciencia producido por drogas en que el paciente responde a propósito a órdenes verbales, ya sea sólo o si se le aplica un suave estímulo táctil. No se requiere intervención para mantener la vía aérea permeable y el paciente se mantiene con ventilación espontánea y función cardiovascular normal. La sedación/analgesia profunda es un estado de depresión de la conciencia inducido por drogas en el que el paciente no puede ser fácilmente despertado, pero responde después de repetidos estímulos dolorosos. La posibilidad de mantener espontáneamente la función ventilatoria puede estar alterada, pudiendo requerir asistencia de la vía aérea; la función cardiovascular se mantiene generalmente normal11.
EL ANESTESIÓLOGO FUERA DEL PABELLÓNNo es nuevo el hecho que el anestesiólogo ejerza sus funciones fuera del pabellón quirúrgico. De hecho, los primeros especialistas iban a los domicilios del paciente, transportando sus medicamentos y dispositivos de inhalación. Eran los tiempos en que no se tenía en cuenta para nada la seguridad del paciente.
Actualmente, debido al desarrollo de nuevas técnicas diagnósticas y terapéuticas que necesitan una infraestructura que no tiene el pabellón, el anestesiólogo ha debido salir de su entorno natural, pero con la obligación moral de mantener las mismas condiciones de seguridad para el paciente. Entre estos procedimientos, los más habituales son radiológicos, hemodinámicos, oncológicos, endoscópicos y dentales. Muchos de estos procedimientos se hacían antes sin participación del anestesiólogo, pero por razones de seguridad y de confort para el paciente, se ha hecho necesaria.
La anestesia fuera de pabellón tiene características especiales, porque se trata de un entorno diferente e incluso hostil para el anestesiólogo, con personal habitualmente no adiestrado y pacientes mal estudiados. El anestesiólogo debe exigir materiales mínimos y un espacio suficiente y digno para cumplir su función. El éxito de brindar una atención segura y eficiente en lugares apartados del pabellón radica fundamentalmente en hacer una correcta evaluación y selección de los pacientes, mantener estándares mínimos de vigilancia y exigir la presencia de personal adiestrado.
En resumen, dondequiera que se administre anestesia, los estándares de seguridad deben ser idénticos a los del pabellón central. Esto incluye al menos: una fuente de oxígeno y sistema de recambio (balones de repuesto), una fuente de aspiración, un adecuado sistema de eliminación de gases, suficientes conexiones eléctricas, adecuada iluminación y espacio. Todo ello lógicamente además de la máquina de anestesia, monitorización mínima exigida en pabellón, sistemas de infusión, aparatos de resucitación (vía aérea y paro cardíaco) y set completo de drogas. La seguridad no se transa12.
LAS ESPECIALIDADES DE LA ANESTESIOLOGÍA COMPARTIDASExisten algunas actividades de la medicina que comparten los anestesiólogos con otros especialistas. Las más comunes son la medicina intensiva, el manejo del dolor crónico y los cuidados paliativos.
La primera participación de los anestesiólogos en el manejo de pacientes críticos ocurrió con, el soporte ventilatorio requerido por los pacientes durante la epidemia de poliomielitis en Dinamarca en 1952, en los casos de polio bulbar. Los ventiladores externos (pulmones de acero) fueron ineficientes para ventilar a los pacientes paralizados. Así se inició exitosamente en un primer período la ventilación manual y después la ventilación mecánica, mientras los pacientes recuperaban su función neuromuscular6.
El origen de la participación de los anestesiólogos intensivistas comenzó en aquellos pacientes que habían sido sometidos a cirugía, pero posteriormente han mantenido su papel en el cuidado del paciente crítico en general, tanto en unidades adultas como pediátricas. Aunque la experiencia del anestesiólogo de cuidados críticos es de particular beneficio para los pacientes en el período perioperatorio, sus habilidades especiales, el criterio y la forma en que fueron entrenados son valiosos para todos los adultos y niños críticamente enfermos13.
Los anestesiólogos que trabajan en las unidades de tratamiento intensivo son especialmente útiles por su experiencia en el manejo de los pacientes inconscientes, cualquiera sea la causa del compromiso de consciencia. La mayoría de las unidades postoperatorias intensivas neuroquiúrgicas son manejadas por anestesiólogos. Estos especialistas, al tener una visión global del paciente, también manejan pacientes con disfunción y falla orgánica múltiple, enfermedades que llevan a síndromes de función multiorgánica y pacientes que necesitan soporte vital. En tales casos, los anestesiólogos tienen el rol de coordinar la atención médica del paciente y realizan una buena administración de la distribución del trabajo. Sin embargo, en la actualidad, los anestesiólogos que trabajan en cuidados críticos proporcionan una amplia variedad de servicios clínicos, habitualmente en las unidades de cuidados intensivos, aportando una experiencia cada día más útil en el manejo de variadas patologías, especialmente respiratorias, cardiovasculares, neurológicas, gastrointestinales y renales. De este modo, los anestesiólogos de la unidad de tratamiento intensivos tienen la responsabilidad general de los pacientes e interactúan con una amplia variedad de personas, incluidas las redes de apoyo de los pacientes.
Los anestesiólogos que trabajan en el área de diagnóstico y tratamiento del dolor comparten también esta especialización con médicos de otras especialidades, que incluyen la medicina interna, la neurocirugía, la neurología, la cirugía ortopédica, la fisiatría y la siquiatría.
Indudablemente los anestesiólogos están más directamente relacionados con el dolor que se produce después de cualquier tipo de cirugía, conocido como dolor postoperatorio. Sin embargo, existe una larga lista de otros escenarios en los cuales puede requerirse la participación de un anestesiólogo especializado en medicina del dolor: desde cefaleas, dolores por quemaduras, dolores neuropáticos como en la diabetes y el herpes, dolores asociados a enfermedad maligna o sencillamente el tratamiento de dolores crónicos de tórax, abdomen, pelvis o extremidades.
Aunque en Chile no existe reglamentación, pero sí una Asociación Chilena para el Estudio del Dolor y Cuidados Paliativos (ACHED), en Estados Unidos, la American Board of Pain Medicine (ABPM)14 es responsable de la acreditación de los anestesiólogos que se dedican a esta especialidad. En su página web hacen un listado de un número de roles que estos especialistas pueden realizar: tratar directamente al paciente, prescribir medicación, prescribir programas de rehabilitación, realizar procedimientos para el alivio del dolor, aconsejar a los pacientes y sus familias, dirigir un equipo multidisciplinario, o coordinar a otros profesionales de la salud, actuar como interconsultores.
El anestesiólogo tiene la ventaja sobre otros especialistas en el manejo de bloqueos regionales con uso de catéteres, que suprimen el dolor o cortan el círculo vicioso del dolor. En muchos hospitales existen policlínicos del dolor, donde los anestesiólogos manejan a estos pacientes, algunos directamente como tratamiento del dolor crónico y otros asociados a tratamientos paliativos.
En relación a los cuidados paliativos, cualquier profesional médico puede ejercer esta labor, sin embargo, los anestesiólogos que se dedican a este aspecto de la especialidad en general hacen estudios de postgrado que facilitan su desempeño.
Los cuidados paliativos son técnicas de alivio destinadas especialmente a pacientes con enfermedades terminales, como el cáncer, para mejorar su calidad de vida y sentirse mejor. Su objetivo es prevenir o tratar lo antes posible los síntomas y efectos secundarios de una enfermedad y/o su tratamiento, así como los problema psicológicos, sociales e incluso espirituales asociados, pues también cuando los pacientes se sienten mejor en estas áreas, tienen una mejor calidad de vida. No se trata por lo tanto, de curar la enfermedad de origen y el paciente debe estar consciente de este hecho; se trata de cuidados de alivio, cuidados médicos de apoyo y fundamentalmente de control de síntomas, cuya meta sea mantener la mejor calidad de vida posible.
No es lo mismo cuidados paliativos que tratamiento paliativo. Aunque ambos brindan bienestar al paciente, los cuidados pueden empezar en el momento del diagnóstico y al mismo tiempo que el tratamiento. El tratamiento paliativo comienza después de que se suspende el tratamiento de la enfermedad y cuando es claro que el paciente no va a sobrevivir a ella; se ofrece normalmente sólo cuando se espera que la persona viva 6 meses o menos.
Los anestesiólogos especialistas en cuidados paliativos trabajan como parte de un equipo multidisciplinario formado por médicos, enfermeras, nutricionistas, psicólogos, trabajadores sociales y cuando aplica, capellanes de hospital.
Se puede ofrecer cuidados paliativos a personas con cáncer, enfermedades cardiovasculares, enfermedades pulmonares, insuficiencia renal, demencia, VIH/SIDA, esclerosis lateral amiotrófica.
LA MEDICINA PERIOPERATORIA ES EL FUTURO DE LA ANESTESIOLOGÍA“La medicina perioperatoria es el futuro de la anestesia, si nuestra especialidad espera prosperar15.”
La medicina perioperatoria es una subespecialidad multidisciplinaria en la que participan profesionales capaces de identificar y satisfacer eficientemente las cada vez más complejas necesidades de los pacientes, especialmente minimizar el riesgo de los efectos adversos de cualquier tratamiento quirúrgico. Su objetivo es ofrecer la mejor atención pre, intra y postoperatoria posible, para satisfacer las necesidades de los pacientes sometidos a sobre todo a cirugía mayor. Se trata de establecer un nuevo estándar de cuidado, maximizando el beneficio a largo plazo asociado con cada acto quirúrgico.
La preparación de un anciano con fractura de cadera es el ejemplo típico en que actualmente colaboran médicos perioperatorios de distintas especialidades (traumatólogos, emergenciólogos, cardiólogos, geriatras) pero en general coordinados por el anestesiólogo, para la optimización preoperatoria del paciente, la vigilancia intraoperatoria y los cuidados postoperatorios.
Antes de la cirugía, la medicina preoperatoria incluye la evaluación de riesgo, en relación con el procedimiento quirúrgico y terapias asociadas, optimización de todos los aspectos funcionales relacionados con hábitos (ejercicios, baja de peso, reducción del alcohol y consumo de tabaco), y optimización del manejo de problemas de salud crónicos (comorbilidades), para minimizar el riesgo de efectos adversos durante y después de la cirugía. Durante la cirugía, incluye un cuidado óptimo y personalizado en todo el espectro de intervenciones que allí se realizan. Después de la cirugía, incluye el nivel adecuado y también personalizado de cuidados postoperatorios durante la hospitalización y después del alta, basados en el tipo de cirugía y las características de cada individuo. Estos cuidados deben continuar hasta la completa recuperación del paciente16.
Médicos de diferentes especialidades comienzan a sentirse identificados con esta subespecialidad, pero son los anestesiólogos quiénes están en mejores condiciones para liderar este campo de la medicina, debido al tipo de formación que han tenido, a sus habilidades en la realización de procedimientos y a su experiencia en la evaluación preoperatoria. Los cirujanos nunca han estado interesados en este aspecto de la medicina (que en realidad es de la cirugía), pues están preocupados del desarrollo de nuevas y más sofisticadas técnicas quirúrgicas. Con el resto de los especialistas se desarrollará probablemente el mismo tipo de colaboración exitosa que ha ocurrido en la medicina intensiva.
En realidad, la mayoría de los anestesiólogos practican en cierto grado la medicina perioperatoria; la diferencia está probablemente en el entusiasmo con que lo hagan unos u otros. Se nos presenta de este modo la oportunidad de tener un papel mucho más amplio que la del anestesiólogo actual, que permitirá consolidar nuestra actividad como una especialidad médica madura y respetada por nuestros colegas. Si nos quedamos atrás, perderemos progresivamente nuestra influencia en el manejo perioperatorio de los pacientes quirúrgicos, pues otras especialidades se involucrarán en el tema. Debemos prepararnos cada vez más en técnicas específicas como la ecocardiografía transtorácica, la ecografía al lado del paciente (POCUS, de point of care ultrasound), etc. Si no tomamos la delantera en el desarrollo de enfoques más sofisticados y efectivos para la atención perioperatoria, muchas otras especialidades están listas para hacerlo.
Esta incursión en la medicina perioperatoria por parte de los anestesiólogos ha ocurrido ya en muchos países como Reino Unido, Estados Unidos, Francia, Alemania y Australia, tanto en la práctica médica como en los programas de formación17. La ASA está incluso discutiendo la posibilidad de cambiar el nombre de la especialidad de Anestesiología, a Anestesiología y Medicina Perioperatoria18. Esto traerá un inevitable ajuste de los planes de estudio de postgrado de la especialidad, que fortalezcan el manejo de la medicina perioperatoria e incluso probablemente deba aumentarse el tiempo total de estudio. En muchos países, la duración de la especialización en anestesia es en la actualidad de 4 años.
ÉTICA Y ANESTESIOLOGÍACualquiera sea la actividad a la que se dedique un anestesiólogo, el mayor signo de profesionalismo es la aplicación de las normas éticas tanto generales (de acuerdo al Código de Ética Médica del Colegio Médico de Chile), como específicos, relacionados con nuestra interrelación con los pacientes, colegas, instituciones y la sociedad entera. Esto se ha vuelto cada vez más importante en un entorno de atención de la salud cada vez más complejo. Una conducta profesional apropiada crea un ambiente que mejora la seguridad del paciente y afirma la integridad de la especialidad19.
La ASA aprobó el 2003 y enmendó el 2008 un conjunto de normas éticas. Aunque nuestra Sociedad Chilena de Anestesiología no tiene normas escritas al respecto, aquéllas son una guía importante a seguir para prestigiar el nivel profesional y ético de nuestra especialidad20. No podemos exponernos nuevamente a que nuestras autoridades de salud nos traten como una especialidad que “son una vergüenza para la profesión médica”. Son nuestros propios actos los que deben desmentir tales acusaciones.
CONCLUSIONESLa anestesiología ha evolucionado en los últimos años desde ser una especialidad limitada exclusivamente al pabellón quirúrgico, hasta muchos ámbitos de la medicina que ocurren fuera de la sala de operaciones. La especialidad no sólo incluye la evaluación y preparación preoperatoria, la recuperación postoperatoria y la emergencia, sino también el tratamiento del paciente crítico en distintas áreas.
Debido al desarrollo de nuevas técnicas diagnósticas y terapéuticas, el anestesiólogo ha debido salir de su entorno natural a colaborar con procedimientos radiológicos, hemodinámicos, oncológicos, endoscópicos y dentales, entre otros. También en otras áreas de la medicina, los anestesiólogos comparten su actividad con otros especialistas; las más comunes son la medicina intensiva, el manejo del dolor crónico y los cuidados paliativos.
En la actualidad entre los objetivos del anestesiólogo está, no solo asegurar la sobrevida del paciente durante el intraoperatorio, sino que durante todo el periodo perioperatorio. De este modo, se ha transformado en la especialidad líder en resguardar que la cirugía sea segura.
El futuro de la especialidad está en la medicina perioperatoria, un área multidisciplinaria de la medicina dedicada a minimizar el riesgo de los efectos adversos de cualquier tratamiento quirúrgico. Esto ya ha comenzado en otros países tanto en la práctica clínica como en los programas de formación de la especialidad.
El autor declara no tener conflictos de interés, en relación a este artículo.