Los defectos perineales y genitales ocurren habitualmente luego de infecciones o resecciones extensas como consecuencia de patología oncológica. Esta zona está compuesta por estructuras especializadas, las cuales una vez comprometidas no pueden ser completamente restauradas. Los defectos pueden ser reconstruidos primariamente con colgajos locales o regionales para lograr el cierre de la herida y darle una buena apariencia. La reconstrucción debe realizarse cuando el paciente esté médicamente estable, luego de traumas o infecciones graves. En cambio, en el caso de tumores malignos, se puede hacer de forma inmediata si se extirpa la lesión con márgenes negativos. En este capítulo se presentan los colgajos más útiles para la reconstrucción de esta área tan particular.
Perineal defects usually occur after significant infection or extensive resection of malignancy. This area is comprised of specialized structures which once compromised cannot be completely restored. Tissue defects here can be reconstructed primarily with local and regional flaps to provide healing and improve appearance. Timing of reconstruction after severe infection or trauma is often delayed until the patient is medically stable. In contrast, malignant defects with free margins are best reconstructed at the time of ablation. This chapter presents the most useful reconstructive flaps for this special area.
El periné incluye los genitales, el cuerpo perineal y el ano. Este segmento está comprendido entre el aspecto inferior de la sínfisis del pubis hasta el coxis y hacia lateral por la cara medial de ambos muslos. Tiene forma de rombo el que a su vez se divide en un triángulo anterior o urogenital y en otro triángulo posterior o anal.
Las estructuras profundas perineales están irrigadas por la arteria pudenda interna y las estructuras superficiales por la pudenda externa. Las opciones reconstructivas dependerán de la profundidad (en algunos casos puede alcanzar el abdomen), de la extensión lateral y de la indemnidad de la red vascular para la confección de los colgajos. Es importante hacer notar que esta zona además de contener estructuras funcionales importantes tiene propiedades erógenas, dadas por las estructuras presentes, y que en caso de defectos importantes esa sensibilidad erógena se puede perder y su recuperación tiene malos resultados.
PRINCIPIOS RECONSTRUCTIVOSObjetivosEl principal objetivo es lograr el cierre y la cicatrización del defecto con una cobertura duradera y estable en el tiempo. Es necesario conversar con el paciente acerca de la sensibilidad erógena, ya que los resultados de las distintas formas de reconstrucción son pobres en este aspecto.
El manejo de estos defectos depende de las co-morbilidades, de las terapias adyuvante (principalmente la radioterapia), de la progresión de la enfermedad en patología oncológica y de la experiencia del equipo médico.
Una buena reconstrucción estética y funcional requiere de una adecuada cobertura cutánea y de un tejido bien irrigado (no irradiado) para llenar el espacio muerto dejado habitualmente tras la resección.
1) RECONSTRUCCIÓN PERINEALDentro de las alternativas para el manejo de los defectos perineales están el cierre por segunda intención, los injertos dermo-epidérmicos, los colgajos locales o regionales, los colgajos a distancia y los colgajos libres. Por ser una zona de mucha importancia funcional, el cierre del defecto no necesariamente debe cumplir con la clásica escalera reconstructiva (ir de la opción más simple de reconstrucción a la más compleja), sino que se debe tratar de elegir la mejor alternativa de cobertura, independiente de su complejidad, ya que las secuelas que se pueden generar son importantes1. Las mejores alternativas son los colgajos. Dentro de éstos destacan los colgajos pudendos, colgajos de la cara interna del muslo, colgajo gracilis y colgajo recto abdominal. Los colgajos libres también puede ser una opción en caso de grandes defectos. La elección de qué técnica aplicar debe analizarse caso a caso y va a depender, fundamentalmente, de las características del defecto y del estado del paciente.
Describiremos algunos de estos colgajos con sus aplicaciones clínicas.
Colgajos PudendosSon colgajos que se basan en ramas de la arteria pudenda interna. Estos son: Singapore flap y el Lotus petal flap. El más conocido es el Singapore flap que fue descrito por Wee y Joseph en 19892. Este colgajo se realiza con el tejido lateral a los labios mayores y al escroto, tiene base distal y se transpone medialmente (Figura 1).
Colgajo de la cara medial del musloDescrito por Baeck en 19833. Se basa en ramas perforantes de la arteria circunfleja femoral lateral y la zona dadora por lo general se puede cerrar en forma primaria dejando la cicatriz oculta (Figura 2).
Colgajo GracilisDescrito por McGraw en 19764. Está irrigado por la arteria circunfleja femoral medial e inervado por el nervio obturador. Se usa en reconstrucción de defectos vaginales, pélvicos y esfinterianos5 (Figura 3).
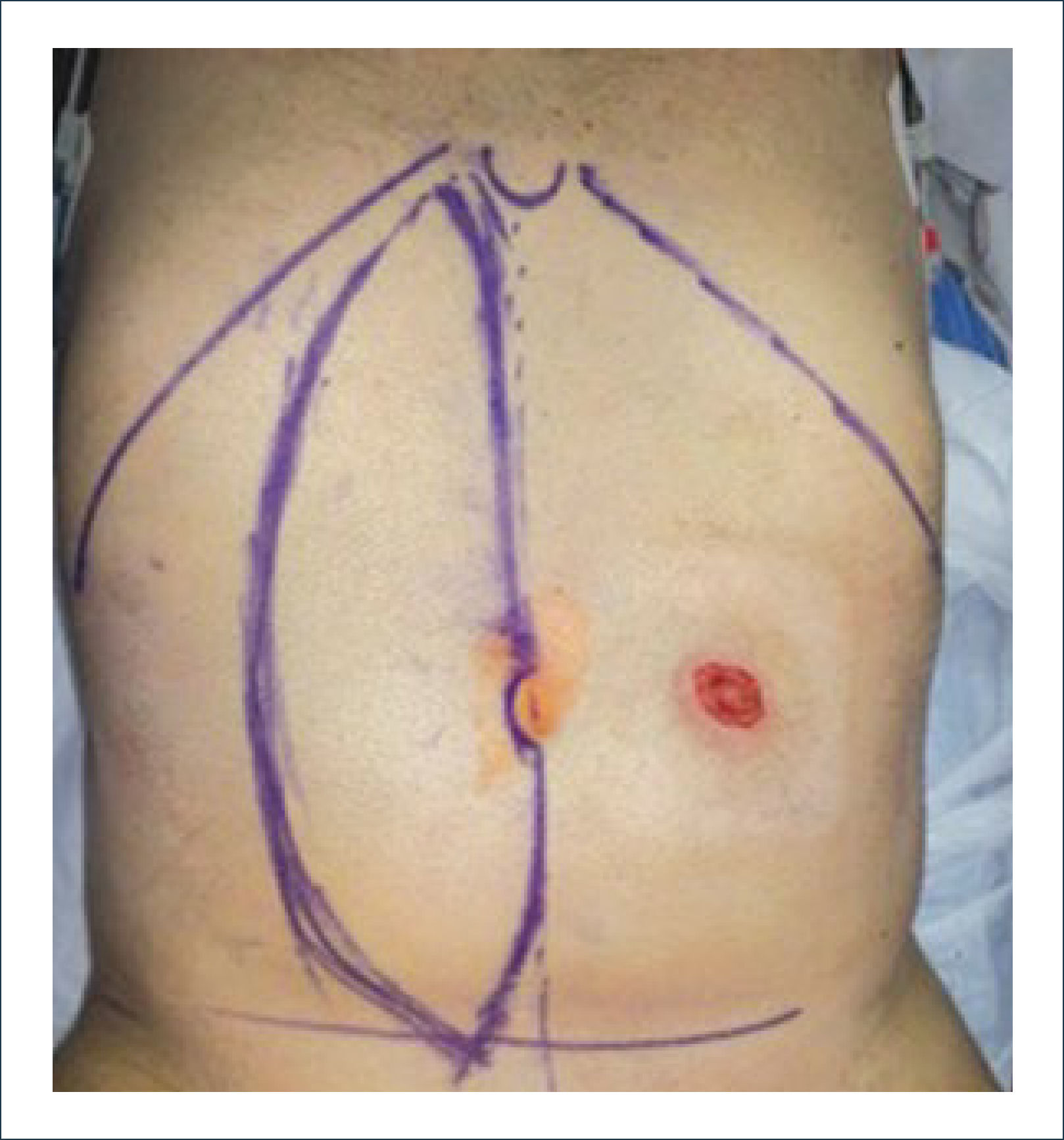
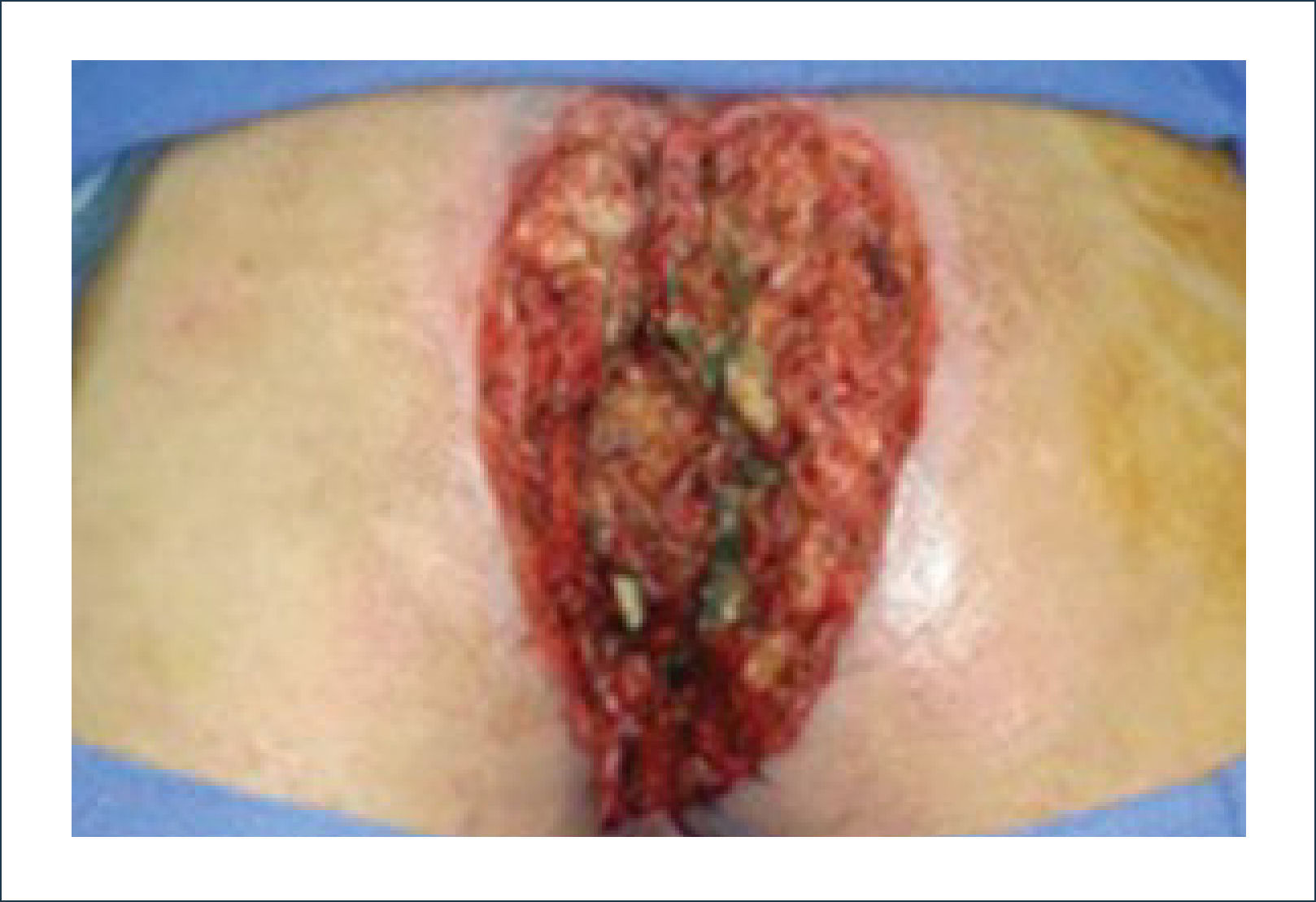
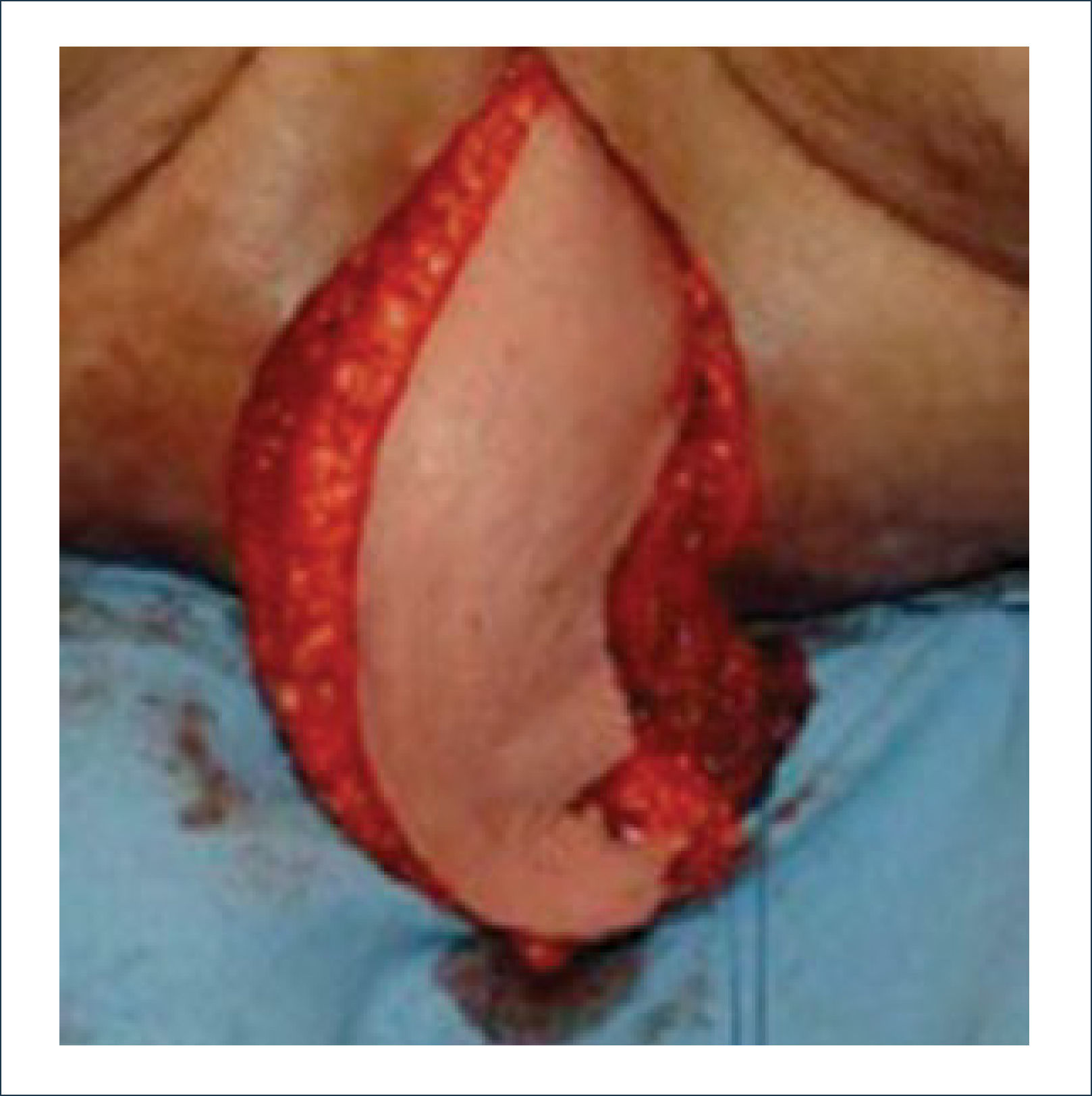
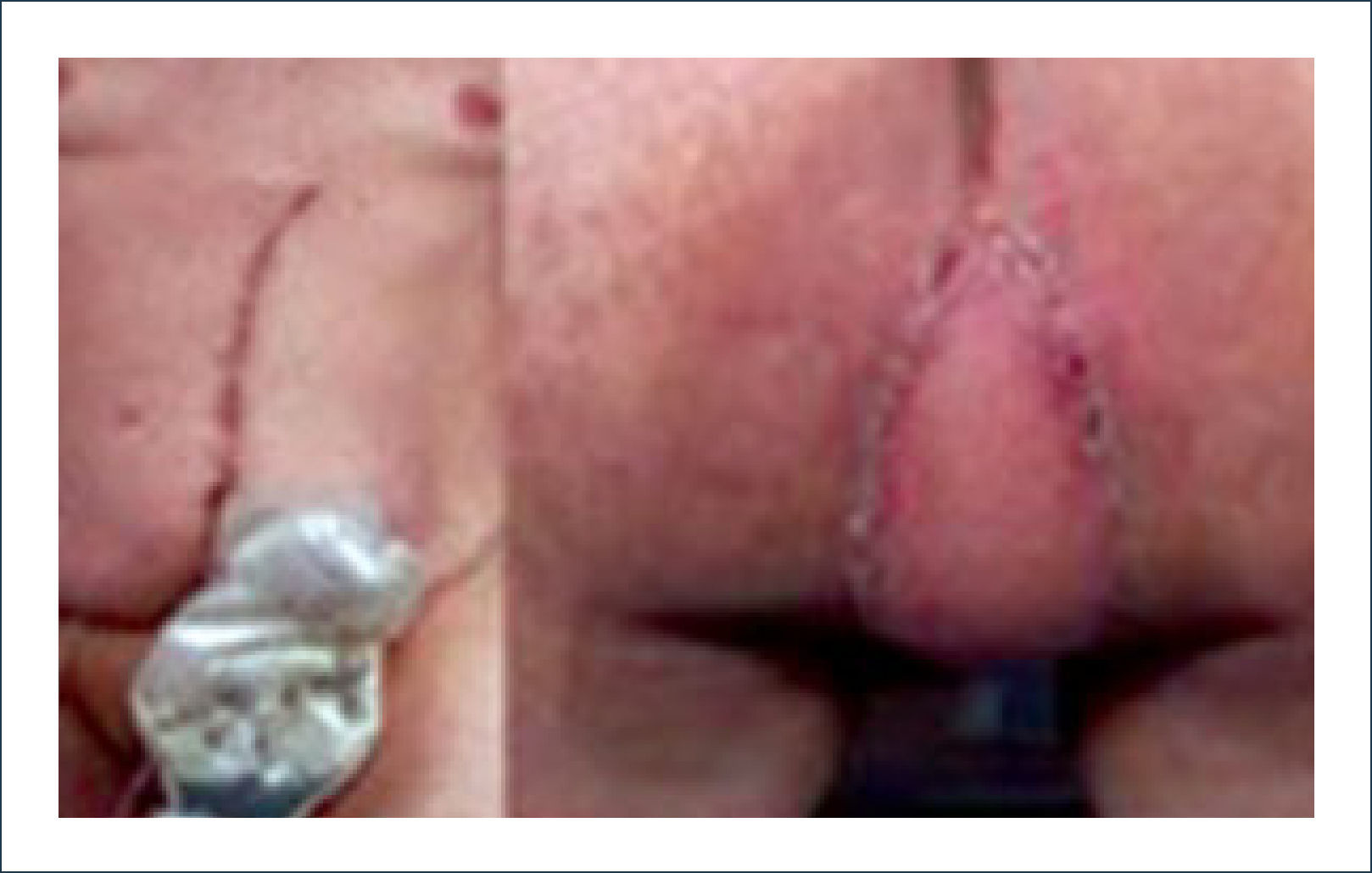
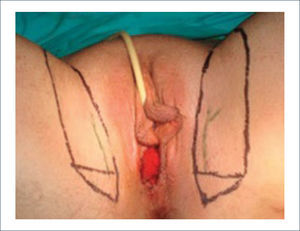
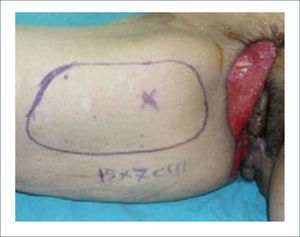
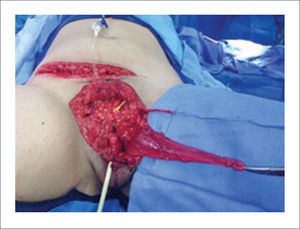
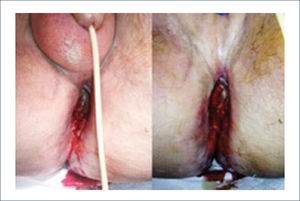
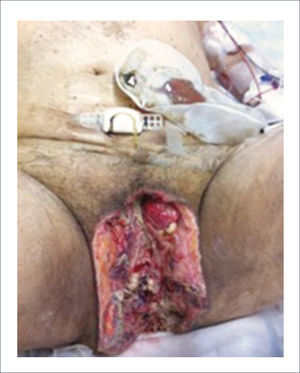
Colgajo vertical músculo-cutáneo recto abdominal (VRAM)Corresponde a una modificación del colgajo recto abominal con una isla cutánea vertical u oblicua para poder cubrir defectos pélvico-perineales. Fue descrito por Shukla y Hughes en 19846. Se basa en la irrigación distal del músculo recto, dada por la arteria epigástrica inferior profunda que es rama de la arteria ilíaca externa. Este colgajo se eleva y transpone hacia la pelvis pudiendo rellenarla y logrando cubrir el periné con la paleta cutánea. Se ocupa para cubrir defectos generados principalmente por grandes resecciones oncológicas7,8. Desde la figura 4 a la 8 se observa el seguimiento de un paciente con cáncer de ano ocupando esta técnica.
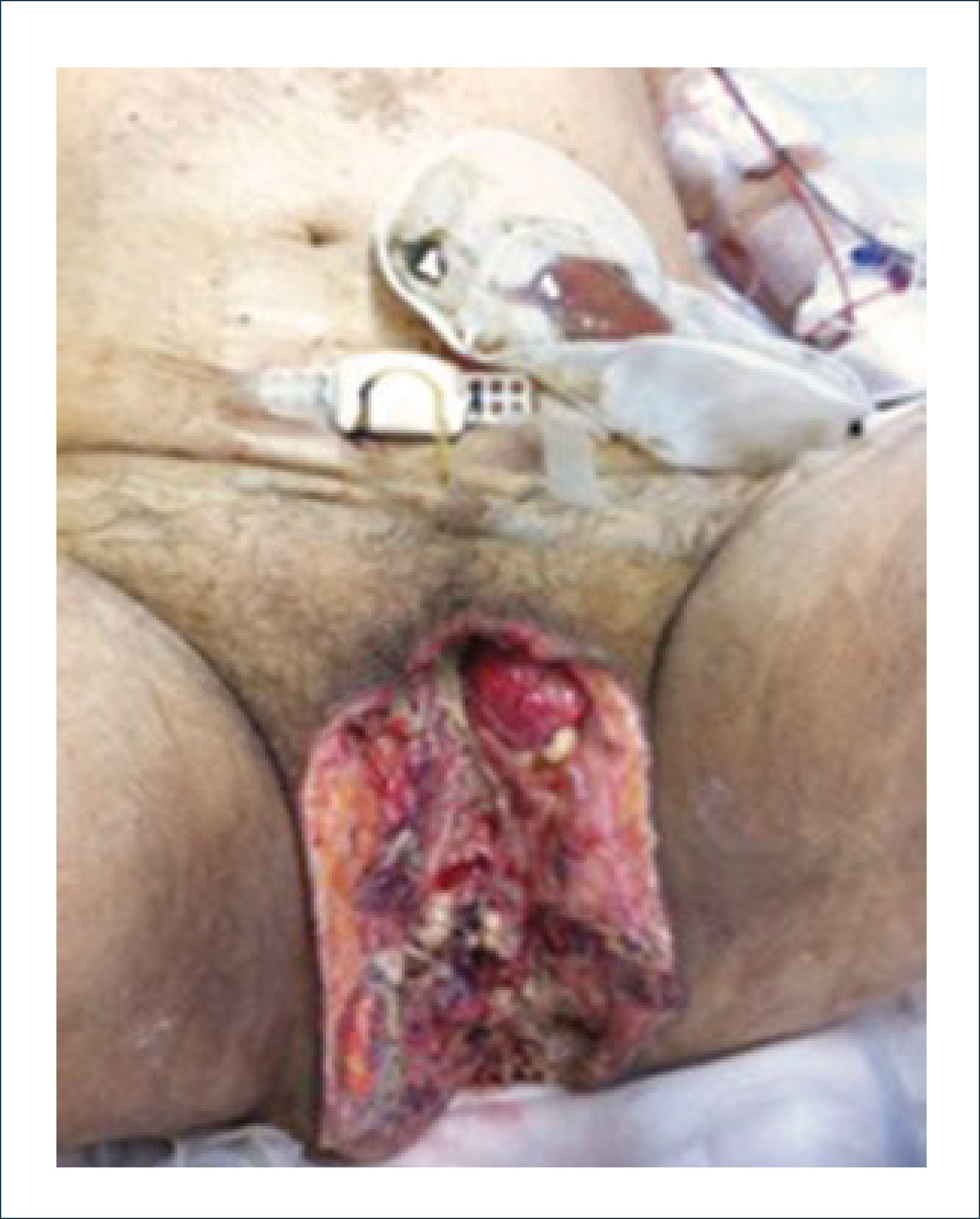
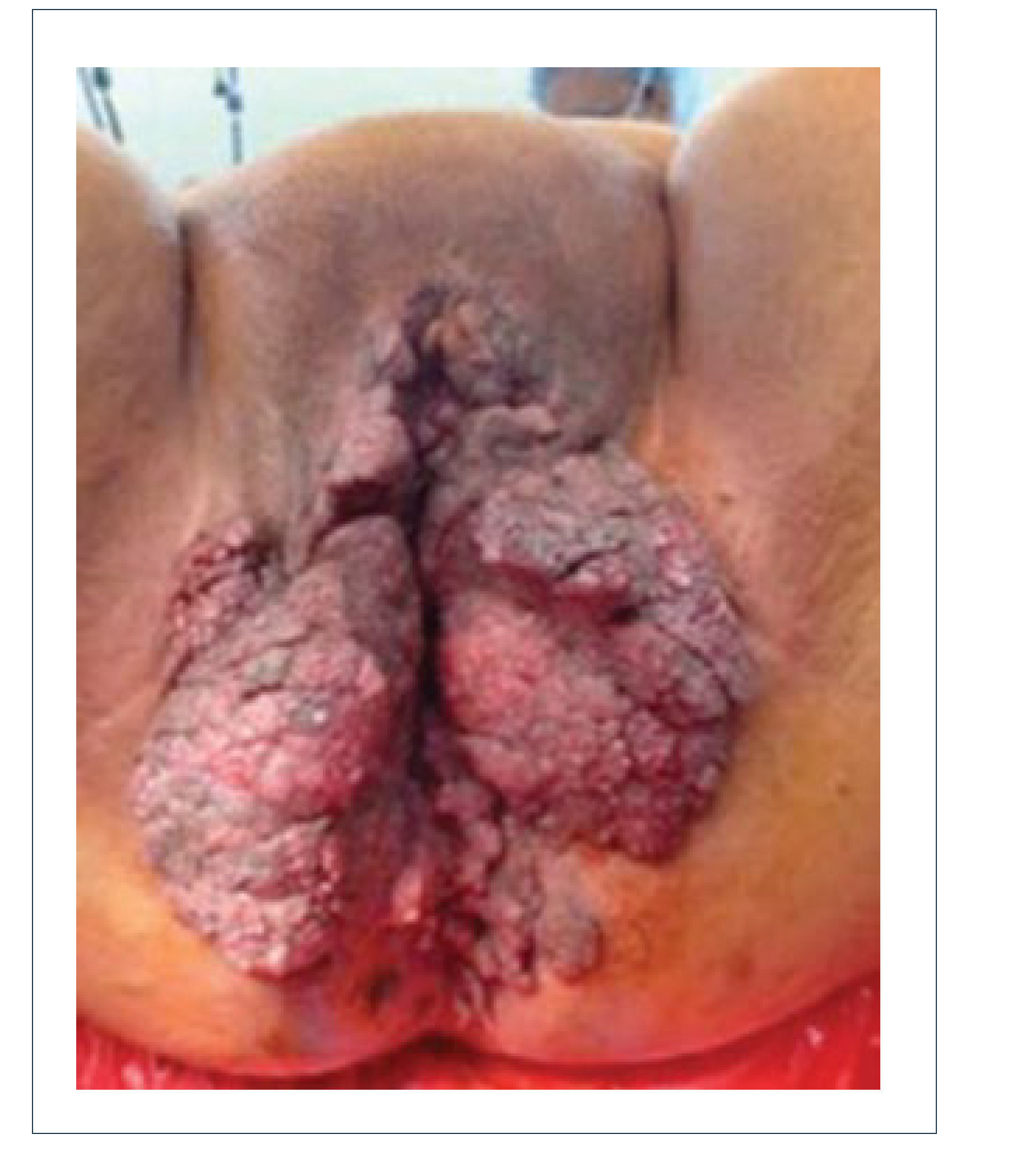
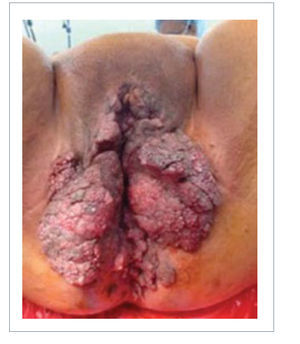
Esta es una de las áreas más complejas de reconstruir tanto en hombres como en mujeres. Como se mencionó, la etiología del defecto puede ser infecciosa (gangrena de Fournier, virus papiloma humano), oncológica o traumática como las más frecuentes (Figuras 9 y 10). También se agregan en esta área algunas malformaciones congénitas que pueden también afectar tanto a hombres como mujeres.
En el hombre, a grandes rasgos, podemos hablar de reconstrucción de dos áreas: pene y escroto. Y en la mujer nos referiremos a reconstrucción de vulva y vagina.
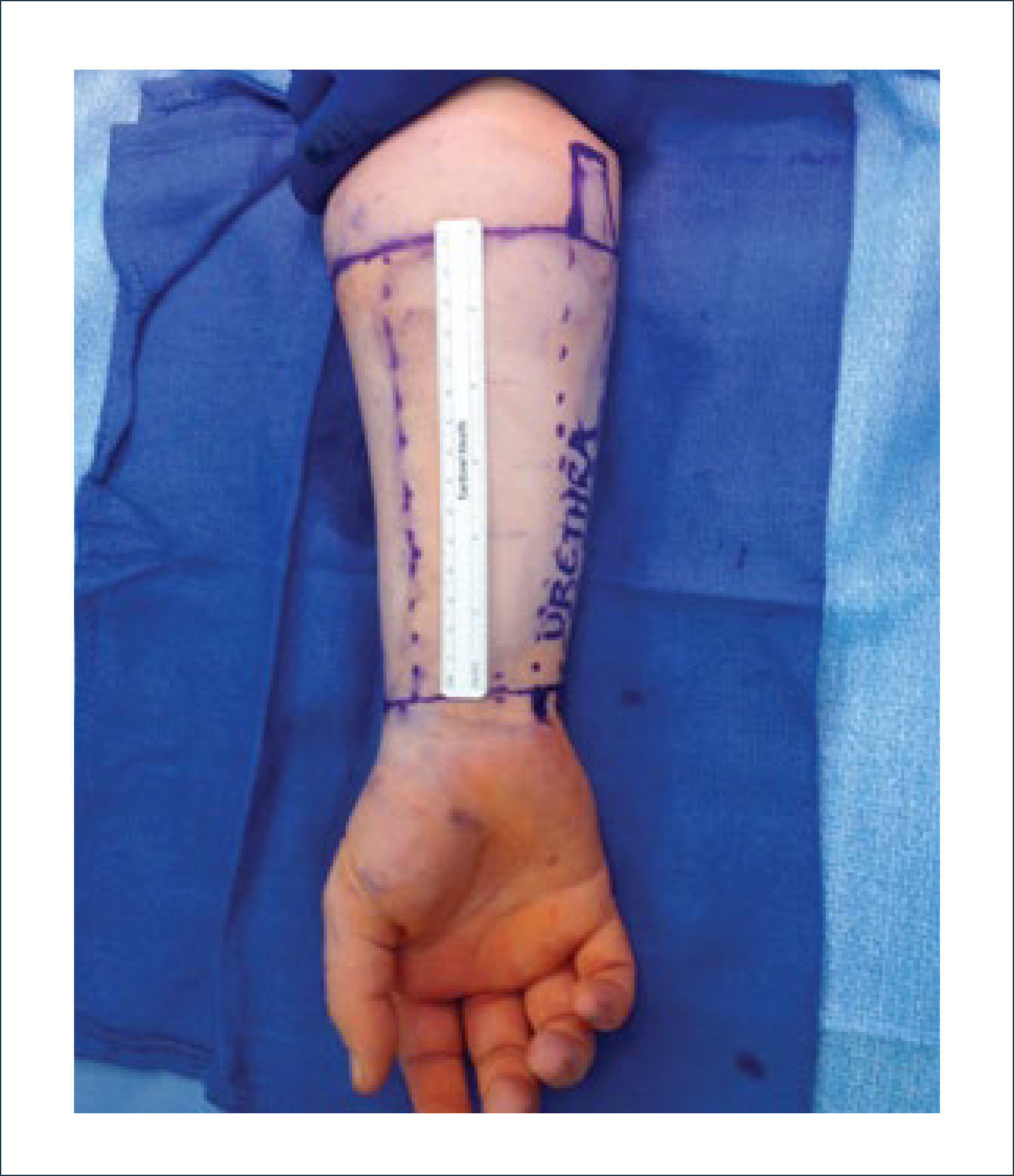
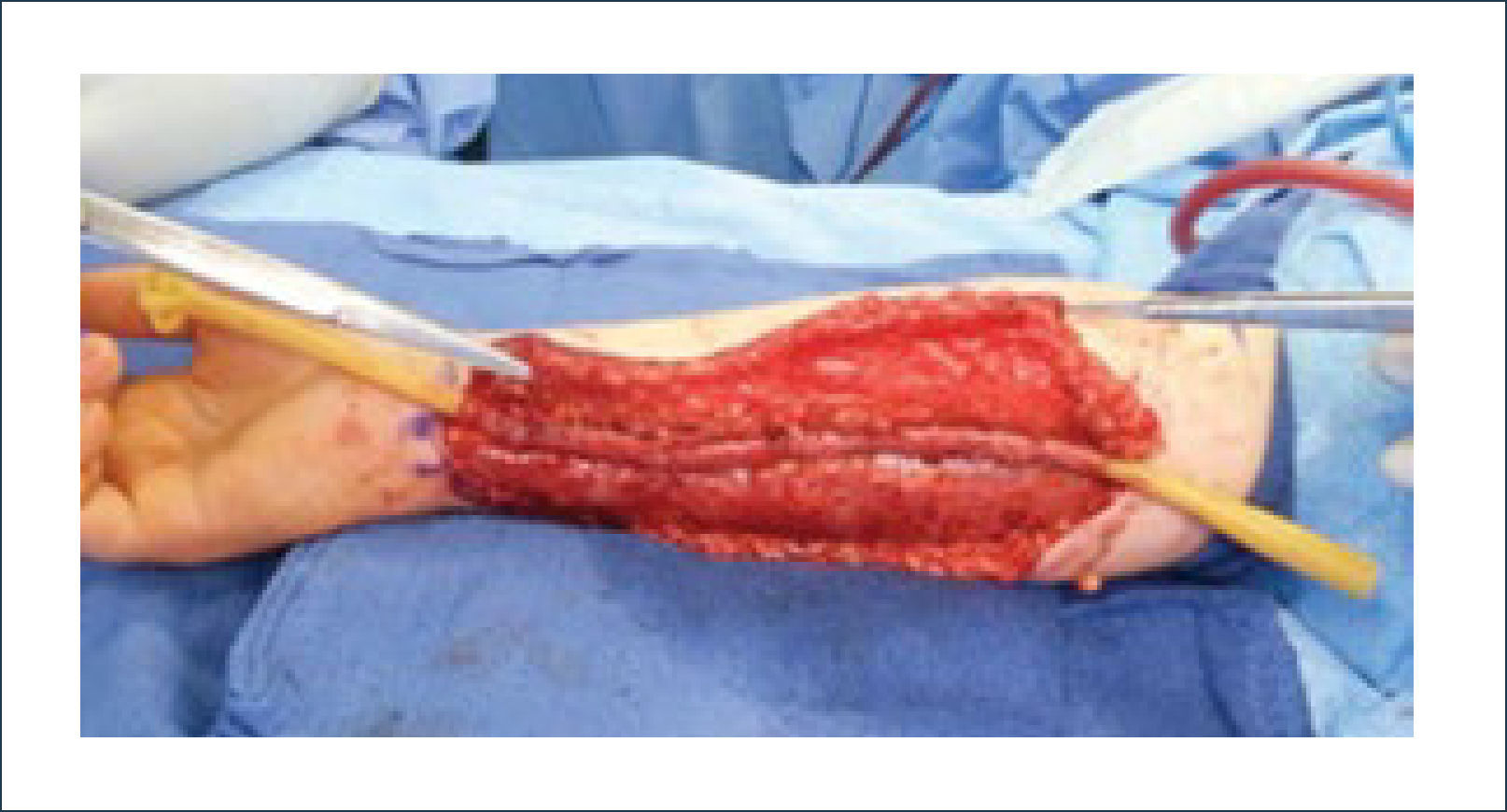
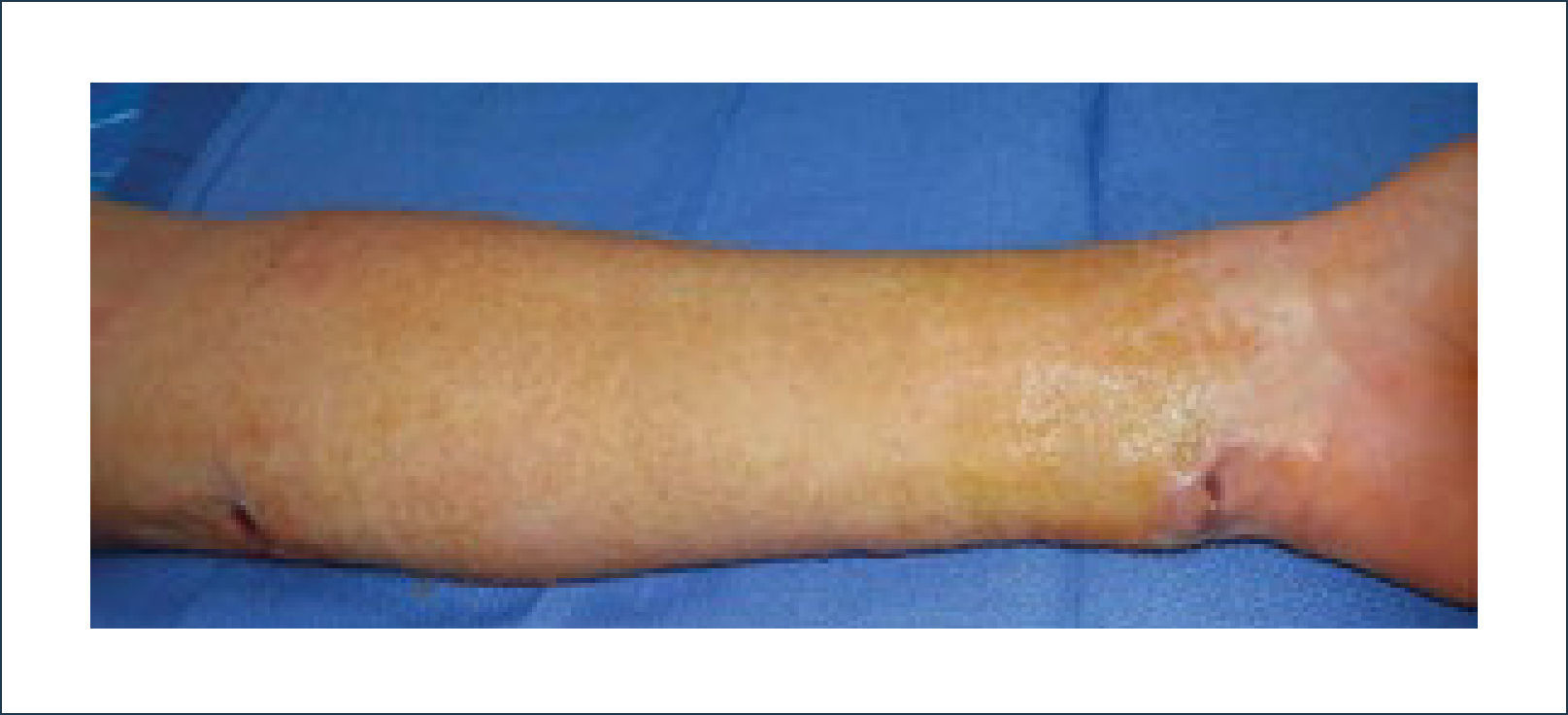
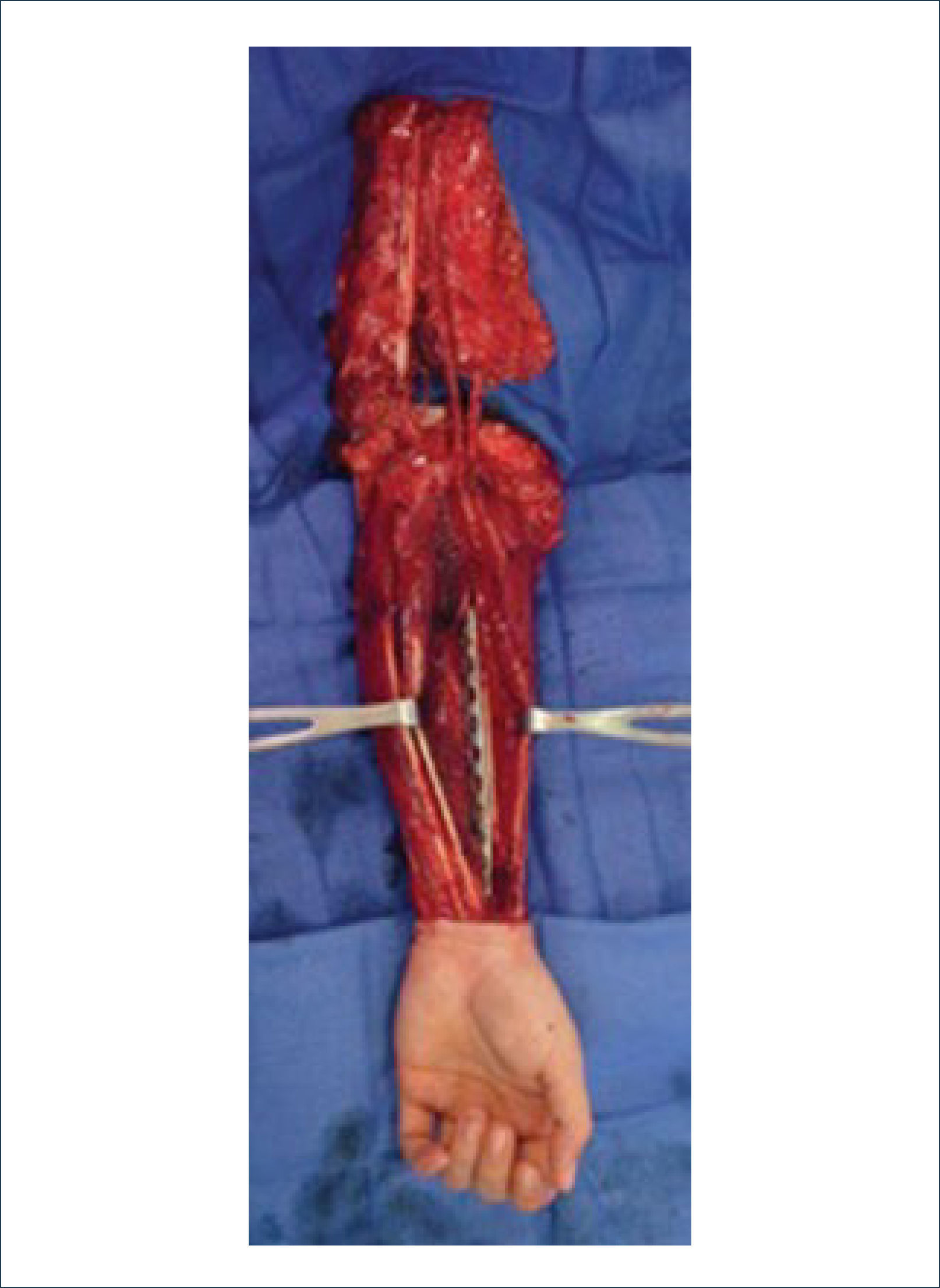
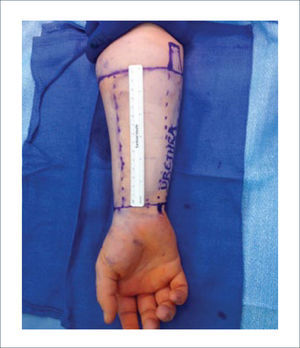
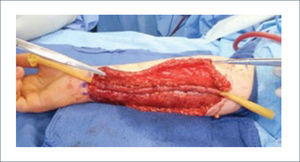
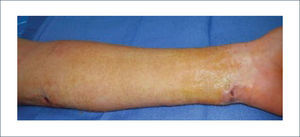
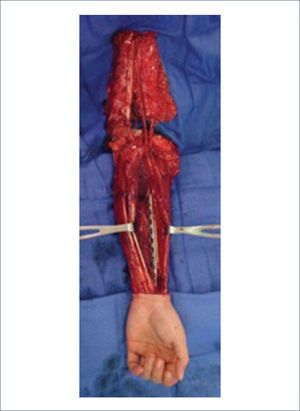
a) Reconstrucción de pene y escrotoEl escroto no requiere un mayor análisis desde el punto de vista reconstructivo. Su reconstrucción se realiza, por lo general, con injertos de piel o con colgajos locales similares a los de la reconstrucción perineal. En cambio, la reconstrucción total de pene es una de la más complejas y requiere de un equipo altamente entrenado en urología y microcirugía. El objetivo no es sólo lograr una buena apariencia estética sino que también es necesario reconstruir la uretra para poder orinar y después de la reconstrucción ver la posibilidad de colocar una prótesis para que el paciente pueda recuperar su actividad sexual. La técnica más usada es el colgajo libre radial (del antebrazo) con prelaminación de uretra9. Esta cirugía de realiza en dos tiempos. En el primero se prelamina la neo-uretra en el antebrazo utilizando un sonda Foley cubierta por injertos (idealmente injertos de mucosa oral). En el segundo tiempo, se eleva el colgajo del antebrazo con la neo-uretra incluida, se le da forma al pene enrollando el colgajo, teniendo como eje la uretra. Luego se realizan las anastomosis vasculares, nerviosas y de la uretra. El objetivo final es que el paciente pueda orinar de pie y que a futuro pueda tener relaciones sexuales ayudado por una prótesis. Desde la figura 11 a la 15 se observa un paciente sometido a una reconstrucción total de pene ocupando esta técnica.
Las etiologías que afectan a la vulva son las mismas descritas en el apartado de reconstrucción perineal. Es muy importante en esta área reconstruir la forma estética para mantener o mejorar la calidad de vida, la autoestima y la imagen corporal. Al mismo tiempo, es fundamental restablecer las funciones urinaria y sexual10.
La vulva está constituida, básicamente, por los labios mayores, los labios menores, el clítoris, el meato urinario y el orificio vaginal. Las alternativas quirúrgicas son similares a las empleadas en la reconstrucción perineal. Lo ideal es utilizar colgajos locales o regionales. Los injertos de piel se pueden utilizar, pero por lo general, su resultado es malo tomando en consideración los objetivos que necesitamos lograr en esta área.
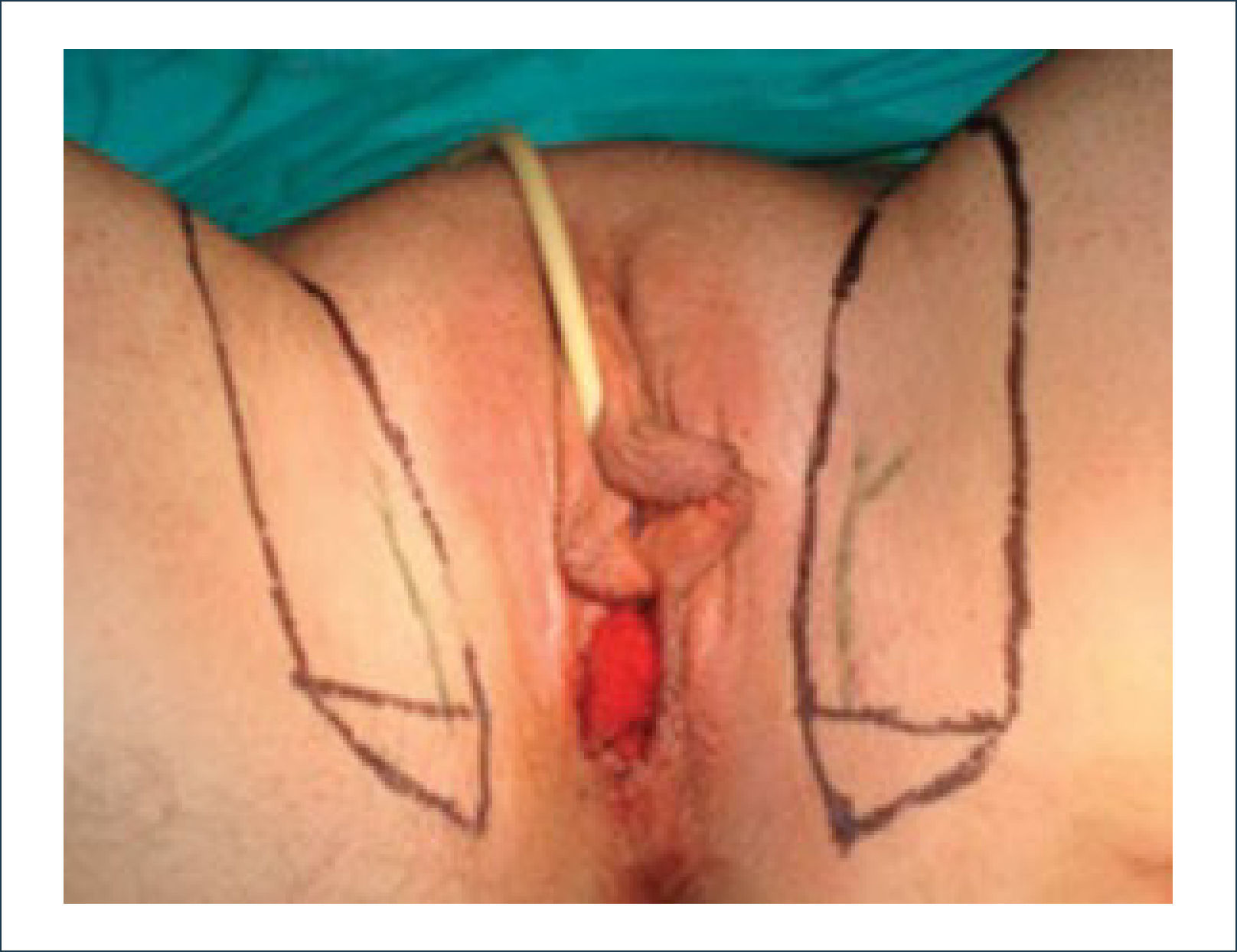
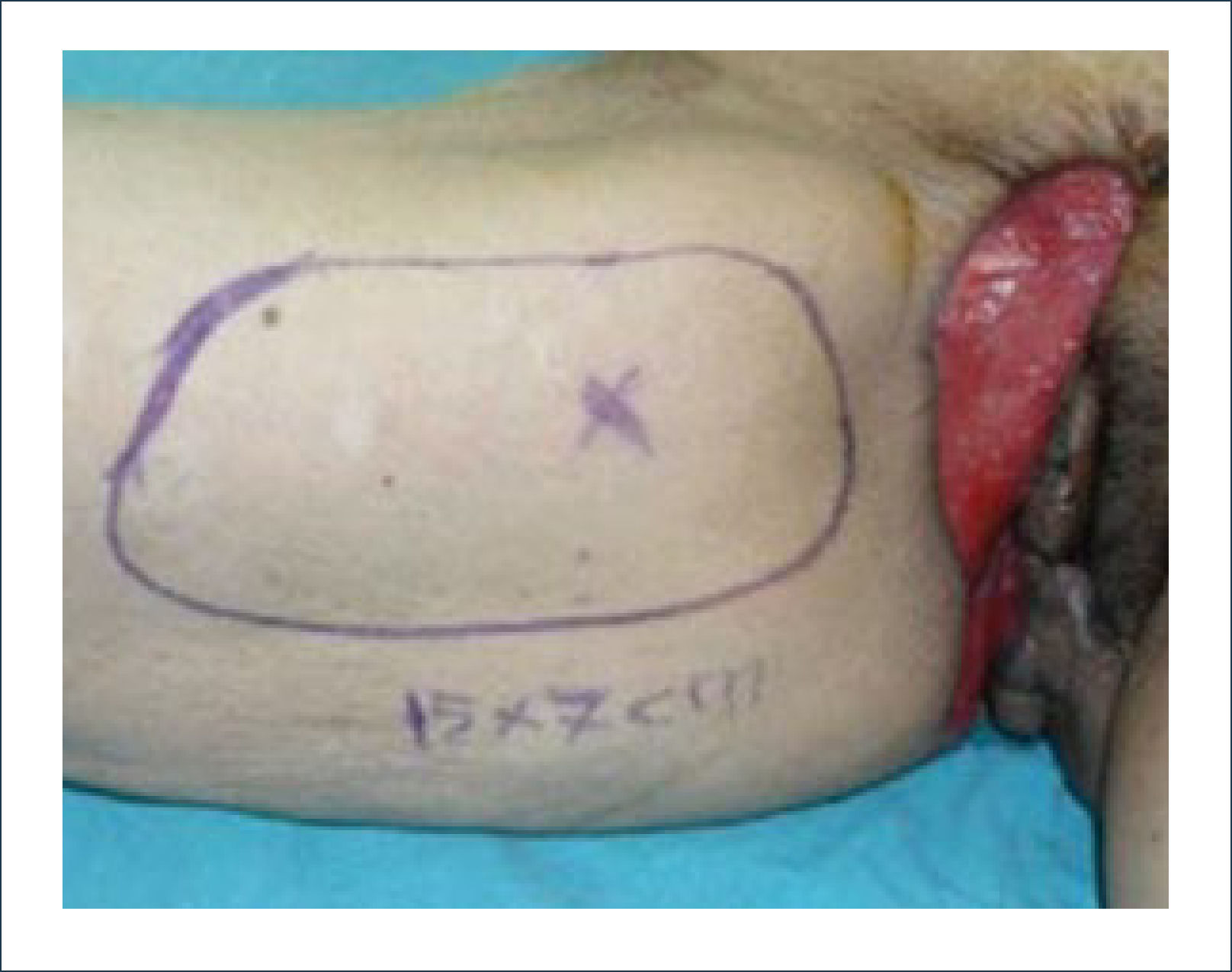
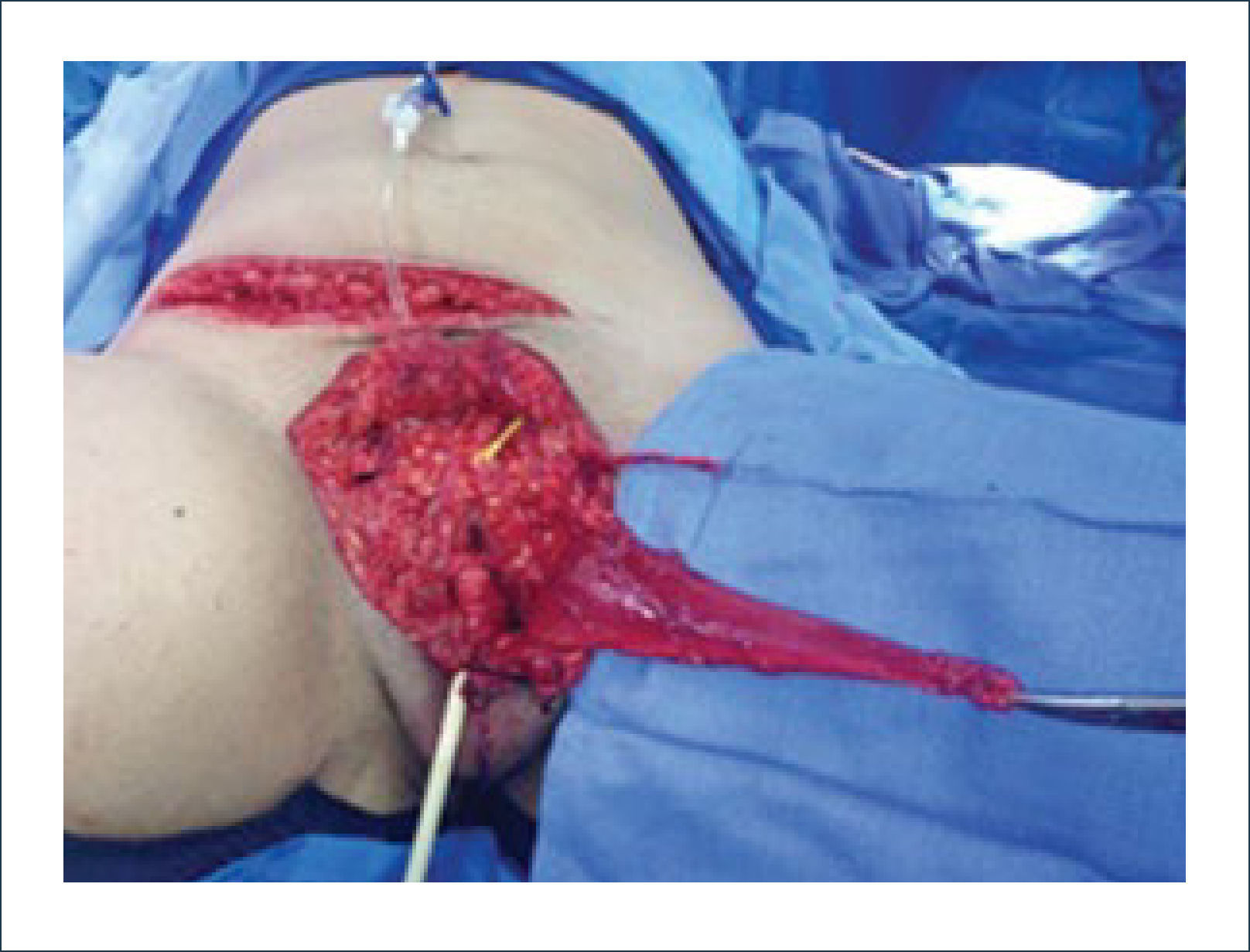
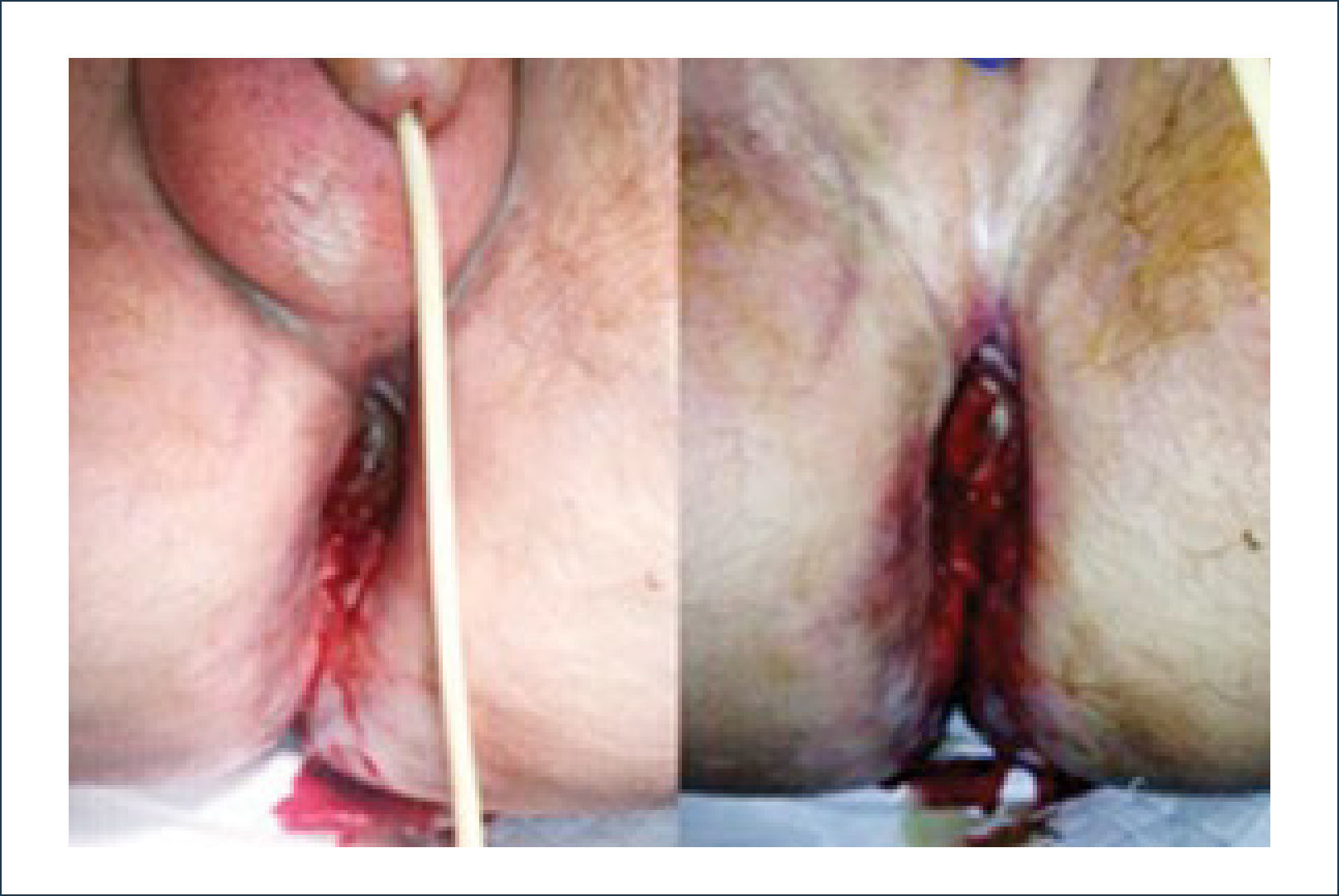
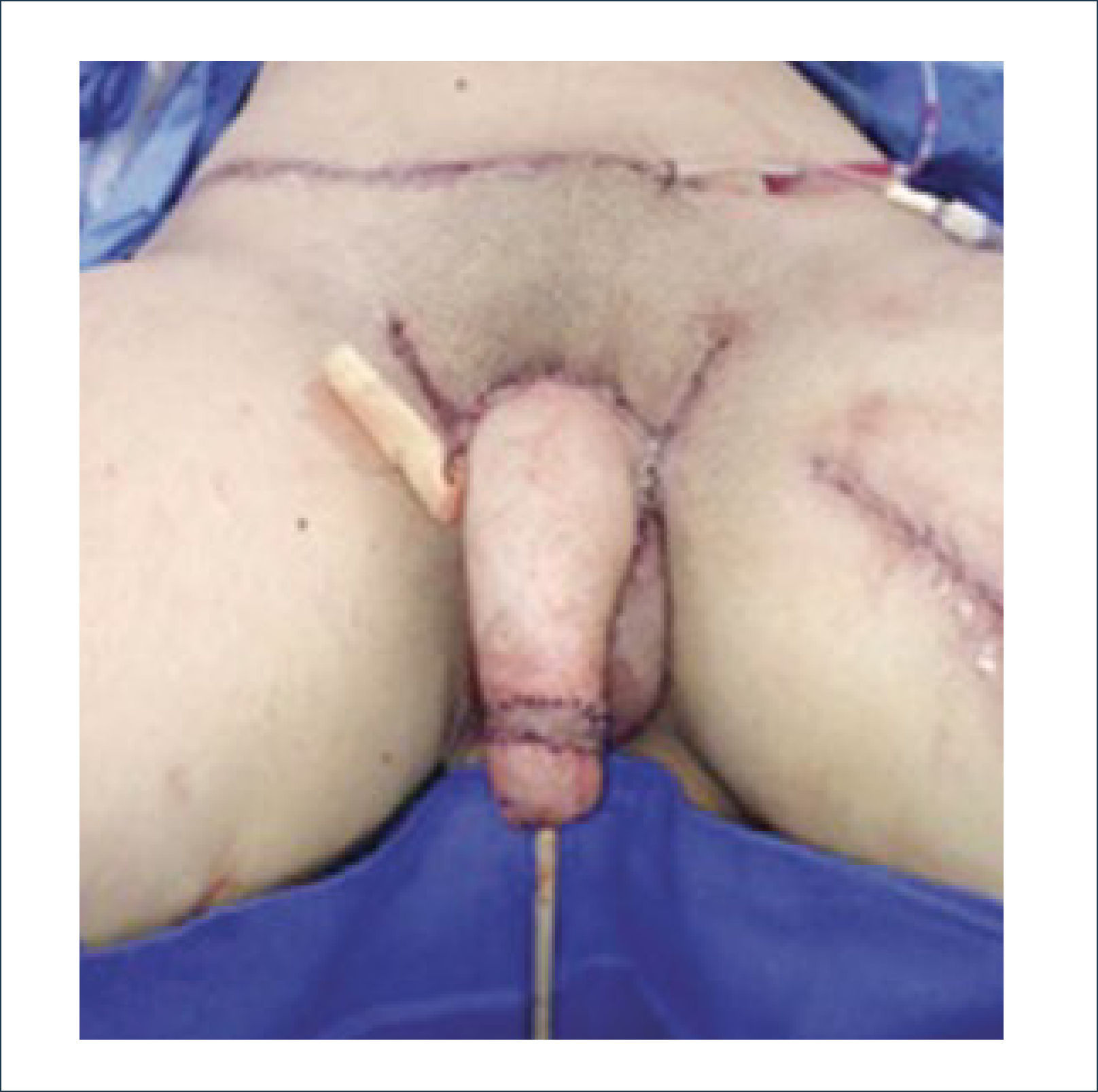
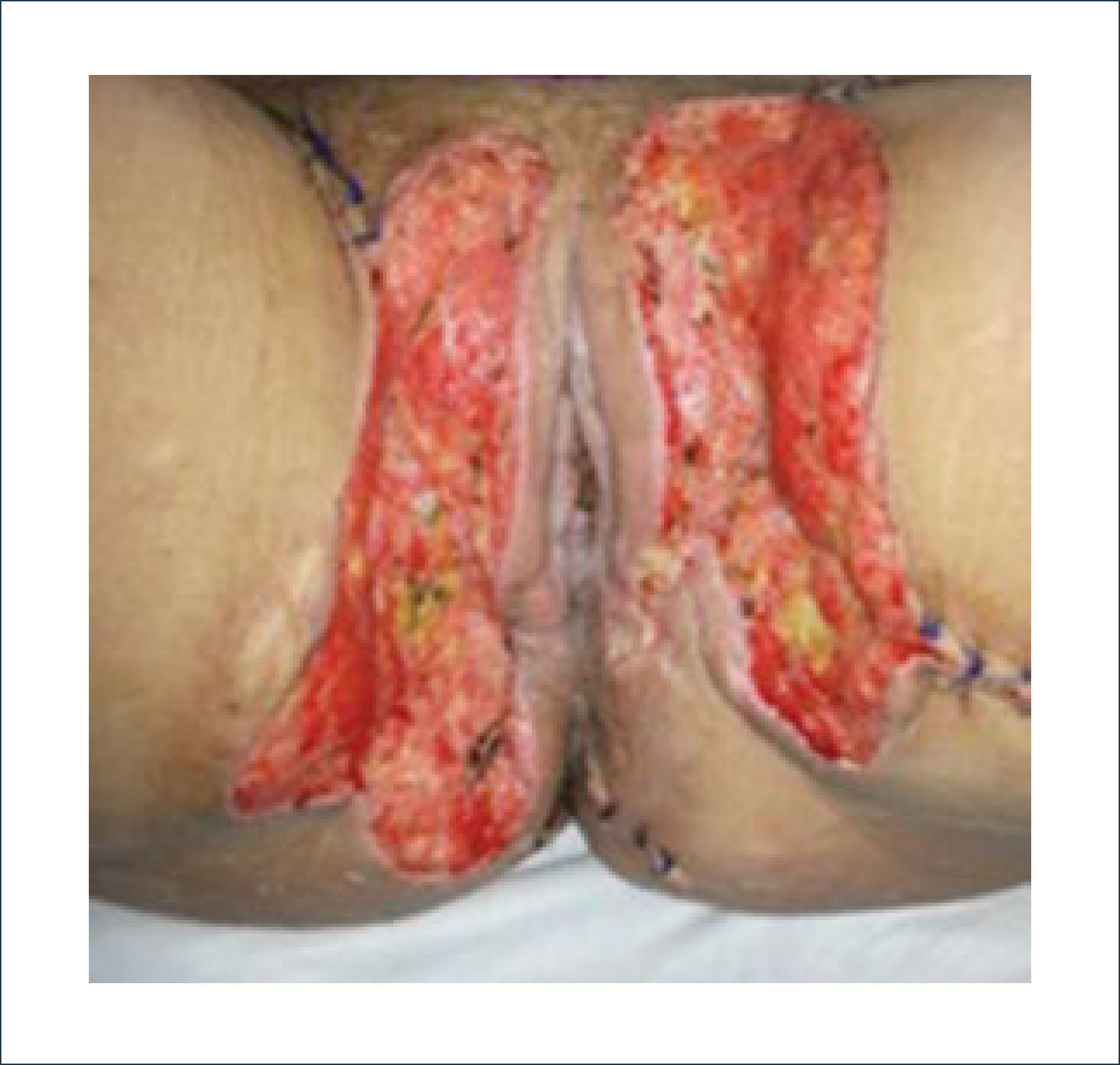
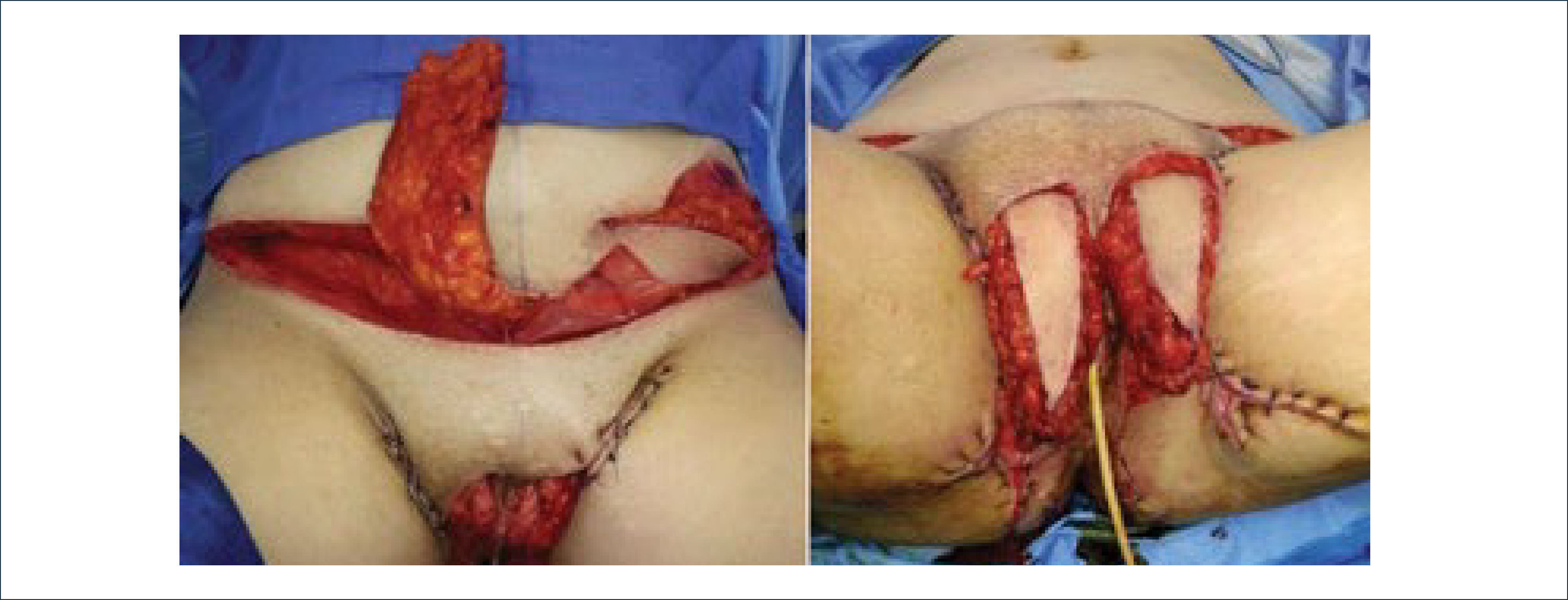
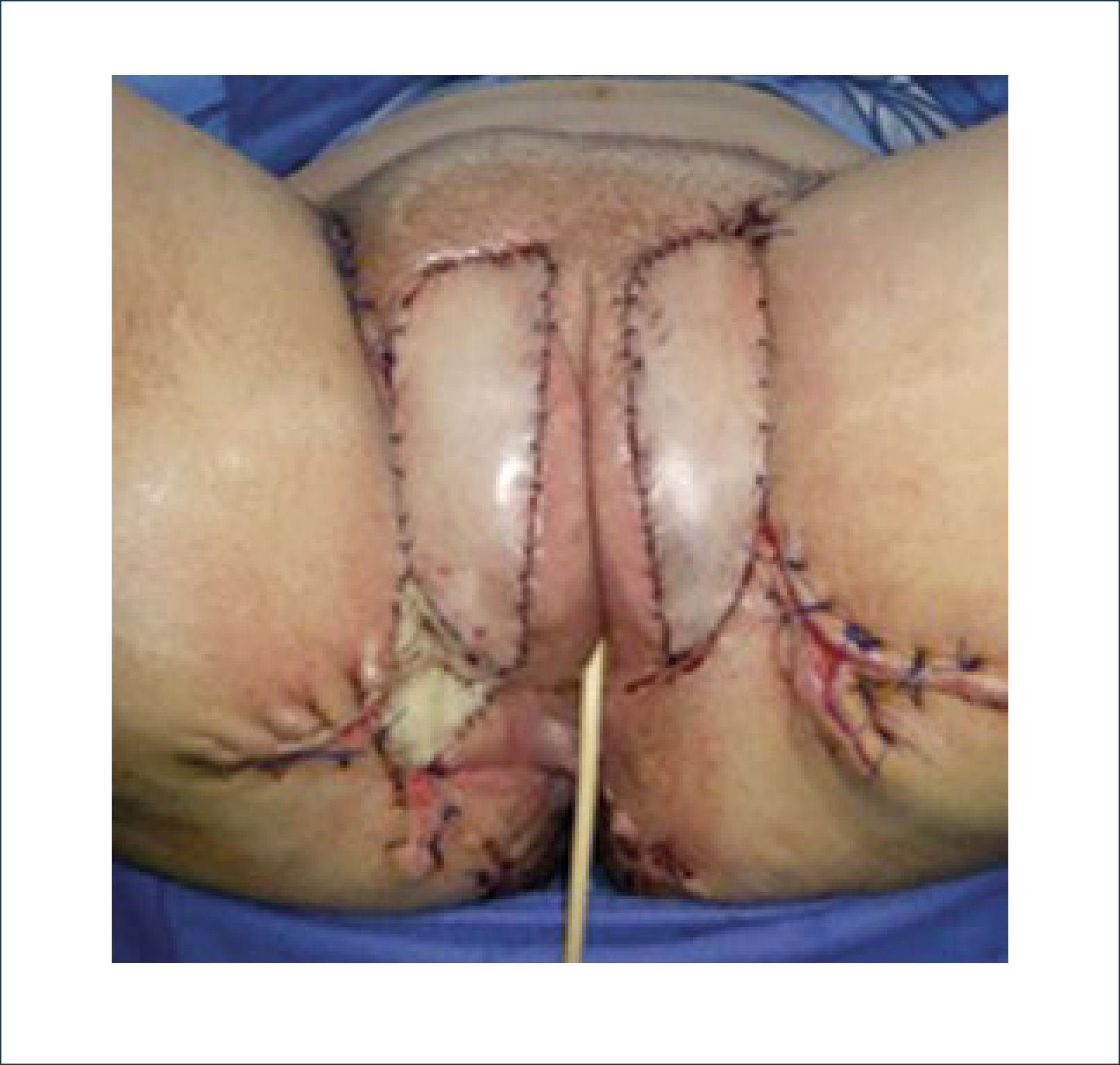
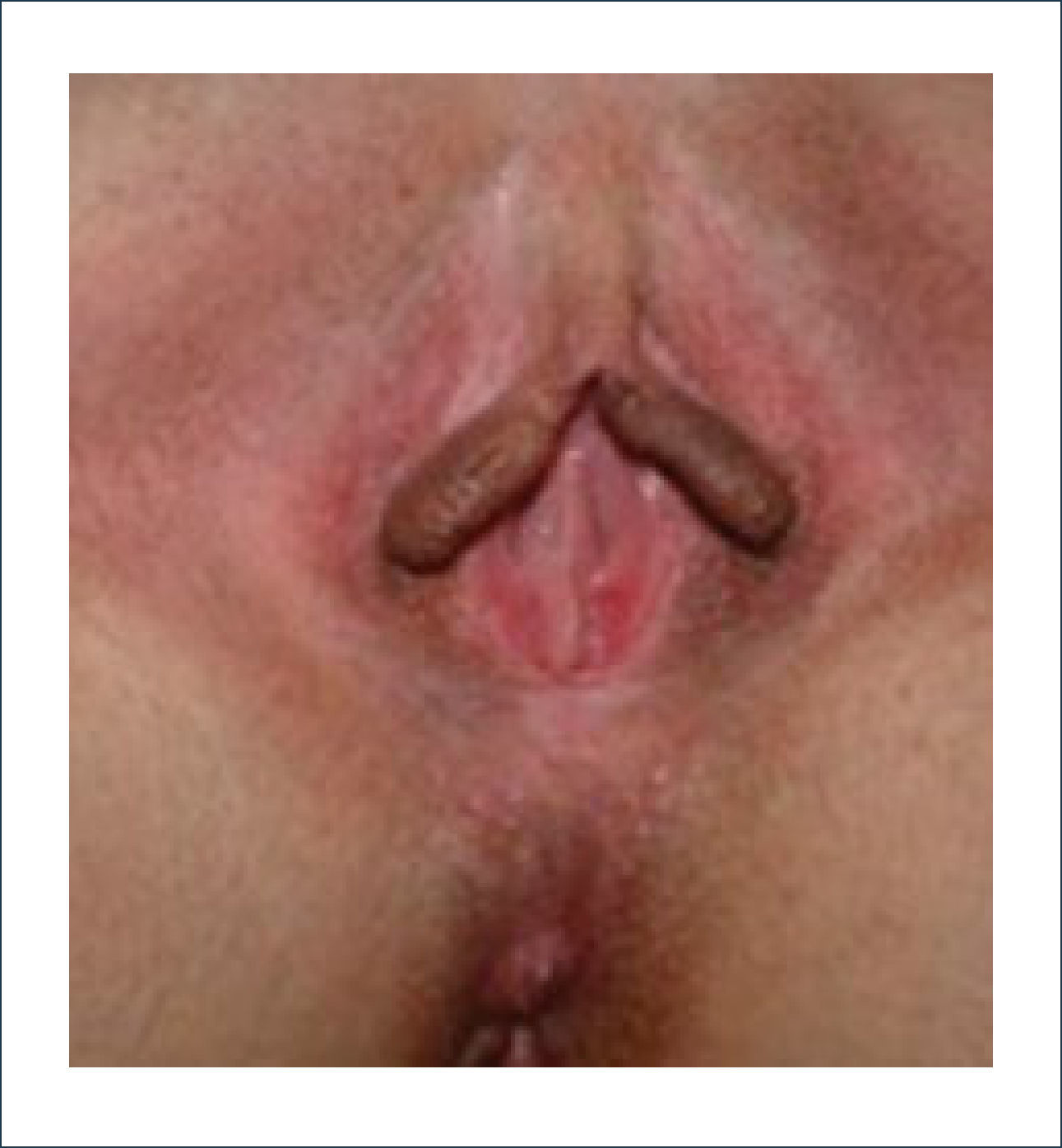
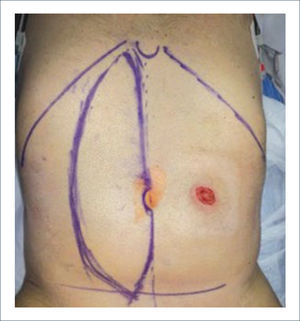
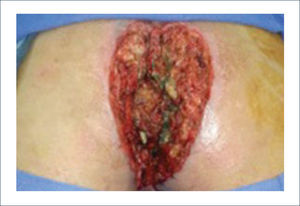
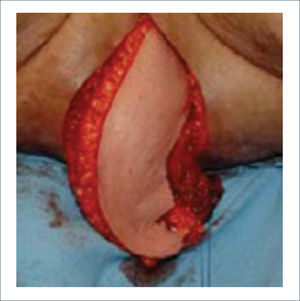
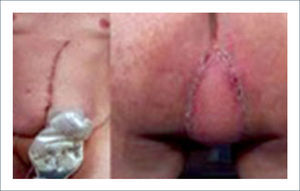
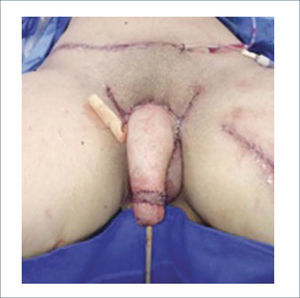
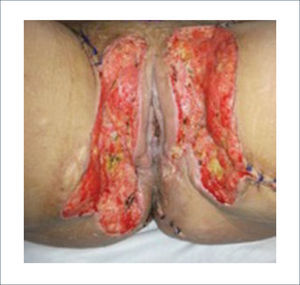
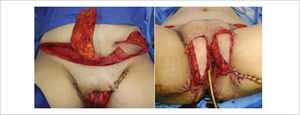
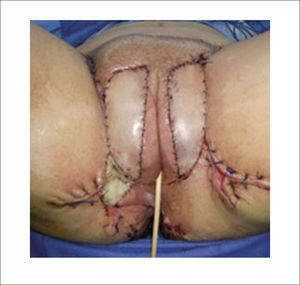
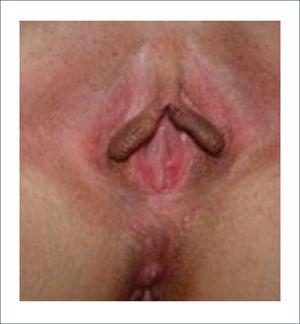
Una buena alternativa en casos de reconstrucción de labios mayores, que son los que más frecuentemente se ven afectados, es la utilización de la piel de la región abdominal baja. Se diseñan dos colgajos a cada lado de la línea media que luego se tunelizan y permiten lograr un buen resultado11. La zona donante se cierra de forma similar a una abdominoplastía (Figuras 16, 17 y 18).
En relación a la reconstrucción vaginal, las patologías que producen alteraciones en la anatomía de ésta son las malformaciones congénitas (agenesia vaginal) y los procesos tumorales. Dentro de las malformaciones congénitas la más frecuente es el Sindrome Mayer Rokitanski Küster Hauser. Su incidencia es de 1 en 4000 a 700012,13. (Figura 19)
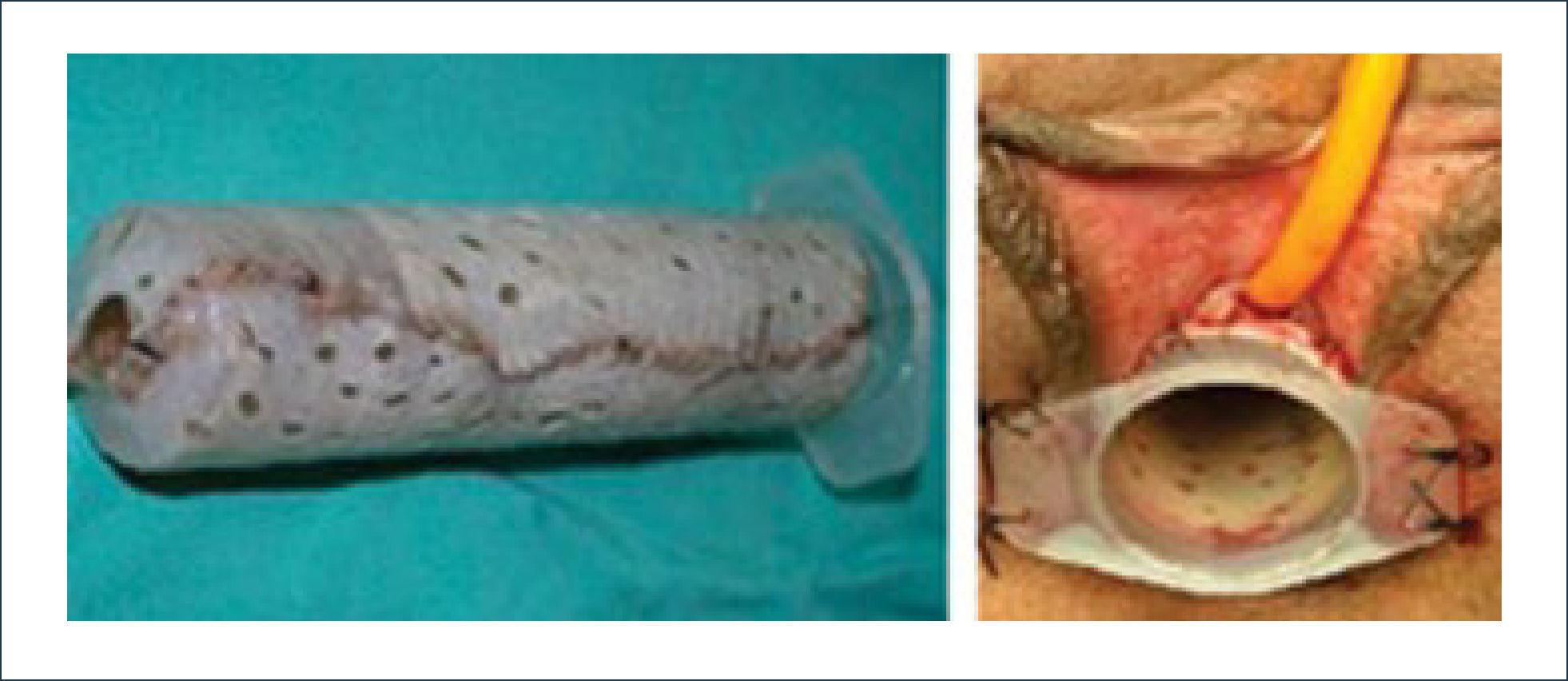
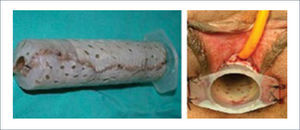
Las opciones de reconstrucción vaginal son tres: dilatación, procedimiento de Abbe-McIndoe14 (creación de un espacio recto-vesical con colocación de un conformador cubierto de injertos de piel), (Figura 20) y las vaginoplastías con intestino libre o pediculado15,16. Todas ellas necesitan de dilataciones con conformadores especiales ya que la tasa de estenosis es elevada.
El autor declara no tener conflictos de interés, en relación a este artículo.
Las imágenes de este artículo han sido autorizadas por el paciente para su publicación.