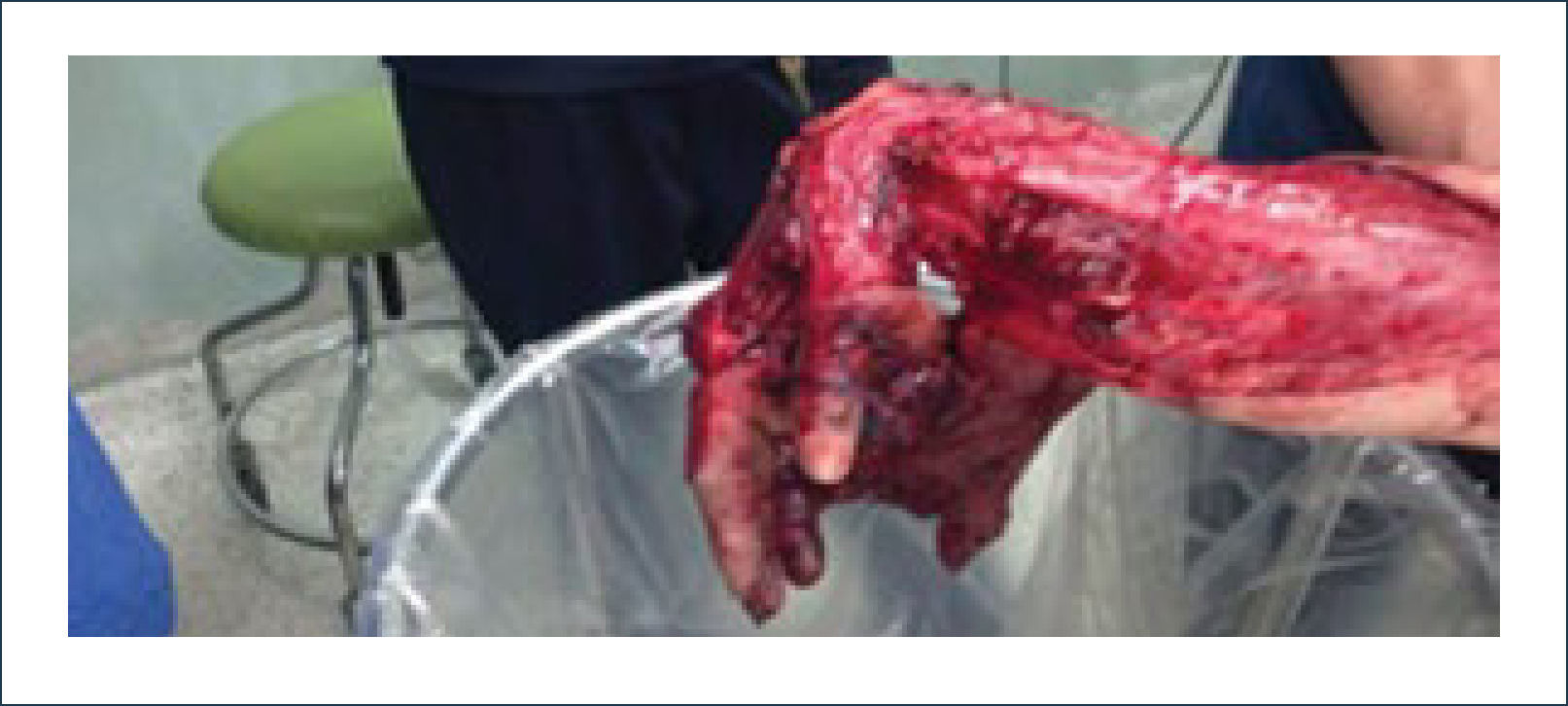
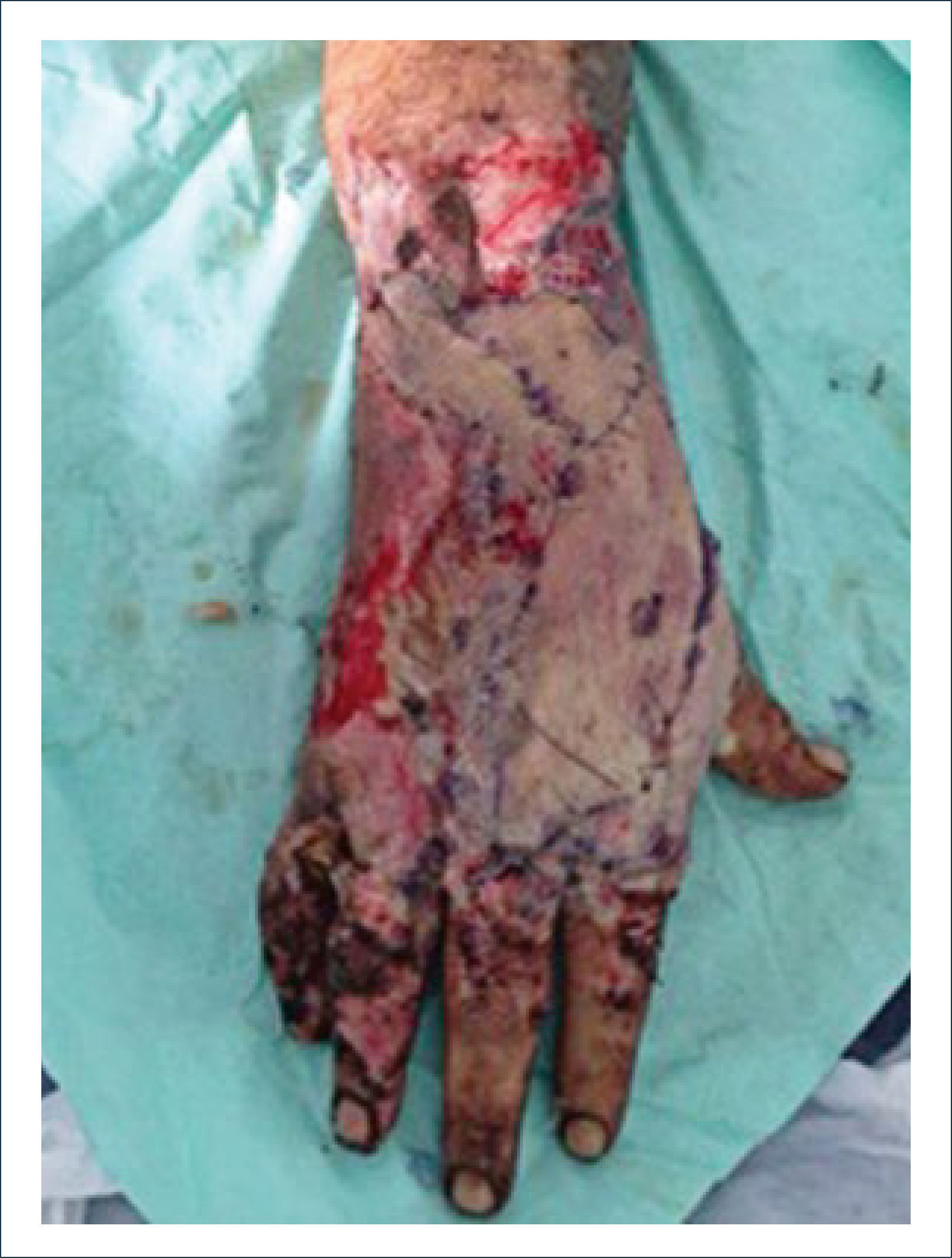
Las manos están expuestas a múltiples lesiones tanto domésticas como laborales. Entre estas se encuentran lesiones de pulpejo, laceraciones de tendones, lesiones neuro-vasculares, óseas y pérdida de tejidos blandos.
El enfoque de este artículo es principalmente el manejo de lesiones a los tejidos blandos de la extremidad superior, poniendo un énfasis especial en las lesiones de dedos, mano y la muñeca.
El objetivo de este artículo es proveer al lector los principios básicos de cómo evaluar y describir lesiones y heridas de la extremidad superior. Discutir los factores que influyen en la decisión del momento de la reparación de un defecto. Describir metódicamente las opciones reconstructivas más comunes disponibles para la cobertura de los defectos de tejidos blandos de la extremidad superior.
Se pretende resaltar que el manejo integral de las lesiones de la mano requiere un equipo multidisciplinario de especialistas entre los cuales se incluyen traumatólogos, cirujanos plásticos, terapeutas de rehabilitación y médicos generales.
The upper extremity is subject to many common occupational and domestic injuries, including fingertip trauma, tendon lacerations, neurovascular compromise, fractures, and soft tissue loss.
This article focuses mainly on the management of soft tissue injuries to the fingers, hand and wrist.
This review describes the basic principles involved in the initial evaluation and description of an injury to the upper extremity.
It also discusses the decision making process of flap selection based on the characteristics of the defect including size, shape, and location, the availability of donor sites, and the goals of reconstruction.
We also want to highlight the fact that a multidisciplinary team composed of multiple specialists, such as plastic surgeons, orthopedic surgeons, physical therapists and primary care physicians is required to successfully manage an upper extremity injury.
Las múltiples funciones especializadas de la mano y la extremidad superior trabajan en sincronía para proporcionar una relación armónica entre una biomecánica motora precisa y la sensación táctil fina de la mano. Las manos están expuestas a múltiples lesiones tanto domésticas como laborales. Entre éstas se encuentran las lesiones del pulpejo, laceraciones de tendones, lesiones neurovasculares, lesiones óseas y la pérdida de tejidos blandos1.
Es por todos conocido que hasta la lesión más mínima a una articulación o un tendón puede producir una pérdida importante de la función y considerable rigidez de la mano. Es por lo anteriormente mencionado que el manejo integral de las lesiones de la mano requiere un conocimiento detallado de la anatomía y biomecánica de ésta. Para su correcto tratamiento se deben dominar tanto los principios reconstructivos básicos como también las técnicas microquirúrgicas adecuadas1. Si bien el manejo óptimo de las lesiones de la mano requiere de un equipo multidisciplinario de especialistas (entre los cuales se incluyen traumatólogos, cirujanos plásticos y terapeutas de rehabilitación), el manejo básico inicial puede, y a veces tiene, que ser iniciado por el médico general ya que no siempre hay un especialista disponible y eventualmente derivado a un centro de especialidades.
Como se mencionó anteriormente, las lesiones de la extremidad superior pueden comprometer diversos tejidos, sin embargo el enfoque de este artículo es principalmente el manejo de las lesiones de los tejidos blandos; poniendo un énfasis especial en las lesiones de dedos, mano y la muñeca.
Los objetivos de este artículo incluyen:
- 1.
Proveer al lector de los principios básicos para la correcta evaluación y descripción de las lesiones y heridas de la extremidad superior.
- 2.
Discutir los factores que influyen en la decisión del momento óptimo para la reparación de un defecto.
- 3.
Describir metódicamente las opciones reconstructivas más comunes disponibles para la cobertura de los defectos de tejidos blandos de la extremidad superior.
- 4.
Discutir brevemente opciones quirúrgicas secundarias y las posibles complicaciones que puedan surgir.
- 5.
Señalar brevemente el rol fundamental de la rehabilitación de la mano en el tratamiento y reconstrucción de la extremidad superior.
Al realizar la evaluación inicial de cualquier paciente es crucial confeccionar una historia clínica y examen físico detallados. Hay ciertas consideraciones que cobran mayor relevancia en un paciente con una lesión de la extremidad superior, tal como son la edad, la dominancia de la mano, enfermedades pre-existentes, el mecanismo de la lesión y el oficio desempeñado. Cabe destacar que todas estas variables modificarán el tratamiento. Es así como por ejemplo, los niños se tratan de forma distinta a los adultos, una misma lesión se maneja en forma distinta si el paciente es un músico o un maestro de la construcción, la mano dominante se maneja en general en forma más agresiva, etc. Así también, la presencia de ciertas patologías como la diabetes, el síndrome de Raynaud u otras enfermedades inmunológicas pueden limitar las opciones disponibles para el manejo reconstructivo2.
Una forma de evaluar una lesión o herida es empezar describiendo lo que falta o se ha perdido. Se debe tratar de crear un sistema personal y metódico que, por ejemplo, vaya describiendo los tejidos perdidos de superficial a profundo (piel, tejido subcutáneo, tendones, nervios, vasos y finalmente hueso). También es importante evaluar qué estructuras nobles presentan déficit de cobertura o están cubiertas. Es de vital importancia realizar un completo examen sensitivo y motor, logrando identificar y describir las posibles lesiones de tendones, nervios o estructuras vasculares que pueden requerir una intervención de urgencia2.
Durante la evaluación inicial es crucial considerar si este es el momento de realizar una reparación definitiva de la herida, ya que el momento de la reconstrucción definitiva es tan importante como qué tipo de reconstrucción se va realizar. Se ha demostrado que lo ideal en una lesión de extremidad superior es repararla en forma aguda e inmediata, ya que rinde los mejores resultados tanto funcionales como estéticos3.
Lamentablemente, hay factores como la presencia de contaminación, cuerpos extraños, tejido no viable o infección que hacen necesario que el cierre se haga en forma retardada o en varias etapas4.
Esta atención y evaluación inicial es realizada muchas veces por un médico general ya que no siempre hay un cirujano de mano disponible. Este médico general deberá dominar estos conceptos básicos para realizar el manejo básico inicial y ser capaz de comunicar estos hallazgos en la historia y examen físico al médico especialista con el fin de realizar una correcta derivación de los casos que así lo ameriten.
MANEJO INICIALEl manejo inicial de cualquier lesión o herida es relativamente similar, independiente de la ubicación de ésta. Si el paciente ha sufrido un trauma lo primero es evaluar al apaciente en forma integral, seguir los principios básicos del ATLS y descartar cualquier lesión de riesgo vital.
Una vez estabilizado el paciente se enfoca en la región comprometida, en este caso la extremidad superior. Se trata de seguir los principios reconstructivos básicos, que son: irrigación, desbridamiento, restauración de la circulación sanguínea, estabilización de los huesos, reparación de estructuras especializadas (como nervios y tendones) y finalmente la reconstrucción de la cobertura de tejidos blandos. Todas las áreas de tejido no viable y/o contaminadas deben ser removidas, no sólo para prevenir una infección, sino también para poder apreciar la real extensión de la herida. En algunos casos se requiere volver a pabellón a las 24 - 72hrs. para hacer una segunda evaluación de la lesión y permitir al tejido posiblemente comprometido que se delimite4.
PLANIFICACIÓN DE LA RECONSTRUCCIÓNEn el planeamiento de la reconstrucción de una herida o lesión de extremidad superior uno no se debería preguntar cómo reparar la lesión, sino más bien preguntarse cuál es la mejor forma de reparar esta lesión. Si bien existen varias opciones reconstructivas, es importante tomar en consideración factores intrínsecos al tipo y ubicación de cada herida tales como la sensibilidad, función motora, contractura de la cicatriz, necesidad de una cirugía secundaria o morbilidad del sitio donante. También se deben tomar en consideración las capacidades técnicas y logísticas del centro donde se realizan estas reconstrucciones.
La mano tiene varias peculiaridades que son relevantes en este proceso de planificación. Tiene gran potencial para el cierre de heridas, pero al mismo tiempo capacidad de generar mucha fibrosis y cicatriz. Por otra parte la piel de la palma de la mano es irremplazable y al planificar un proceso reconstructivo se debe tratar de remplazar con tejido igual al perdido si éste está disponible.
La reconstrucción de la extremidad superior es un muy buen ejemplo del empleo de la escalera reconstructiva para plantear alternativas terapéuticas, concepto ampliamente utilizado en Cirugía Plástica para describir la toma de decisiones desde lo más simple a lo más complejo. Esto permite ir pasando por etapas seguras en cada escalón de esta escalera en el caso que falle el método elegido o no esté disponible algún recurso.
OPCIONES RECONSTRUCTIVASLa curación por segunda intención es una opción simple y a veces muy efectiva para el manejo de una herida en la extremidad superior. En general, el uso de esta técnica reconstructiva se reserva para lesiones pequeñas ubicadas en áreas como los pulpejos de los dedos. Esta forma de manejar una herida generalmente produce un resultado funcional y cosmético muy aceptable. Está contraindicado usar este método en heridas con exposición ósea, tendíneas o de vasos y/o heridas con un área mayor a 1cm2.
Injertos de pielLos injertos cutáneos pueden ser una forma muy confiable, y casi siempre disponible, de manejar muchas de las lesiones de la extremidad superior. Para que un injerto cutáneo sobreviva se necesita una zona receptora bien vascularizada, como el músculo, tendón cubierto por paratenon o periostio. La zona receptora también tiene que estar limpia y libre de infección. Ante esto, es importante no sólo tomar en consideración si el injerto cutáneo va a sobrevivir, sino también la durabilidad en el tiempo de este método reconstructivo y las secuelas a largo plazo que se puedan producir. Son complicaciones importantes a largo plazo la contractura y adherencia del injerto a estructuras subyacentes tales como los tendones, que pueden afectar la función motora y hacer de este método una opción reconstructiva suboptima. Hay tener mucha cautela en aplicar un injerto en áreas como pliegues de flexo extensión, ya que puede producir contractura y alteración del rango funcional.
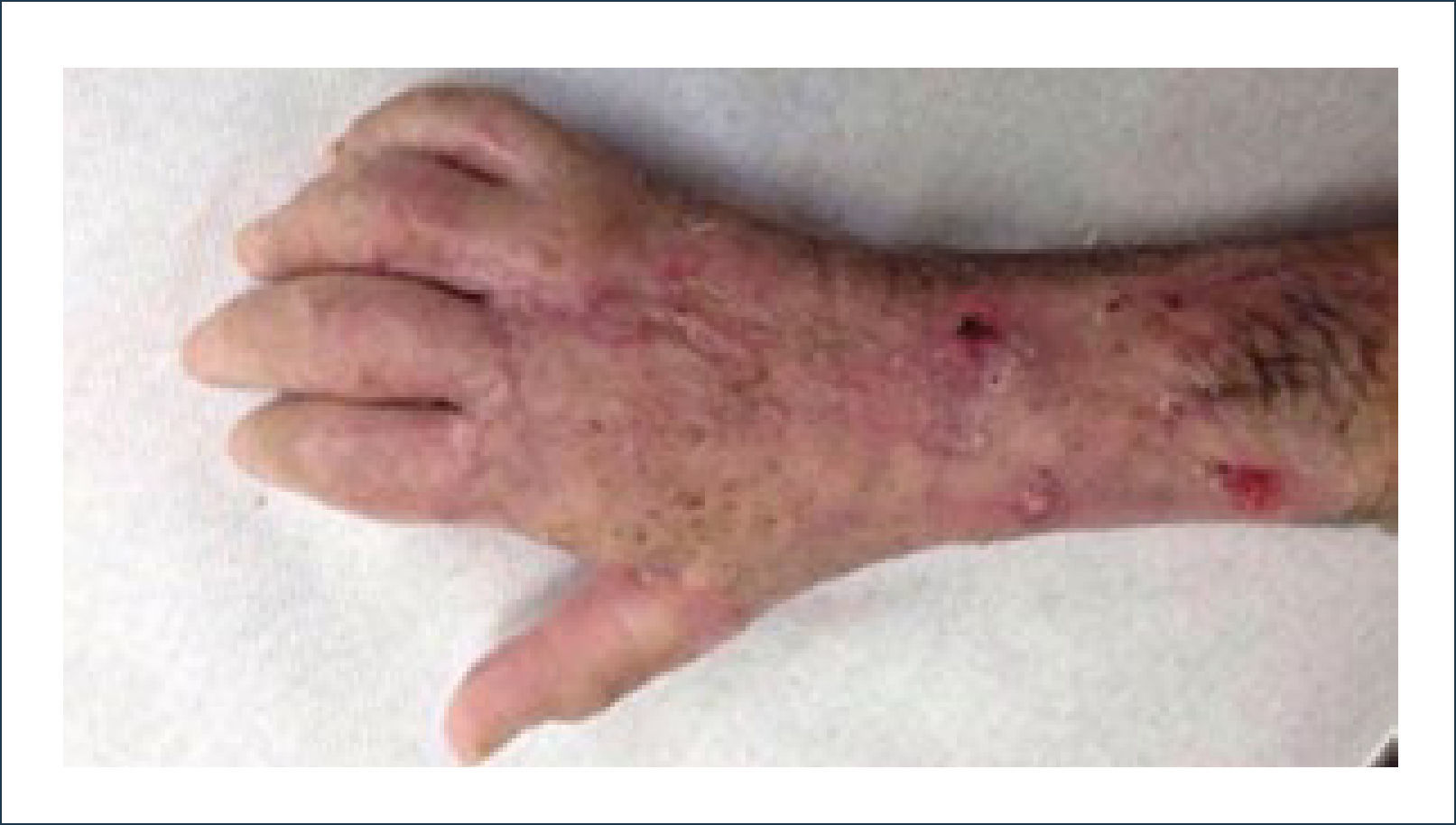
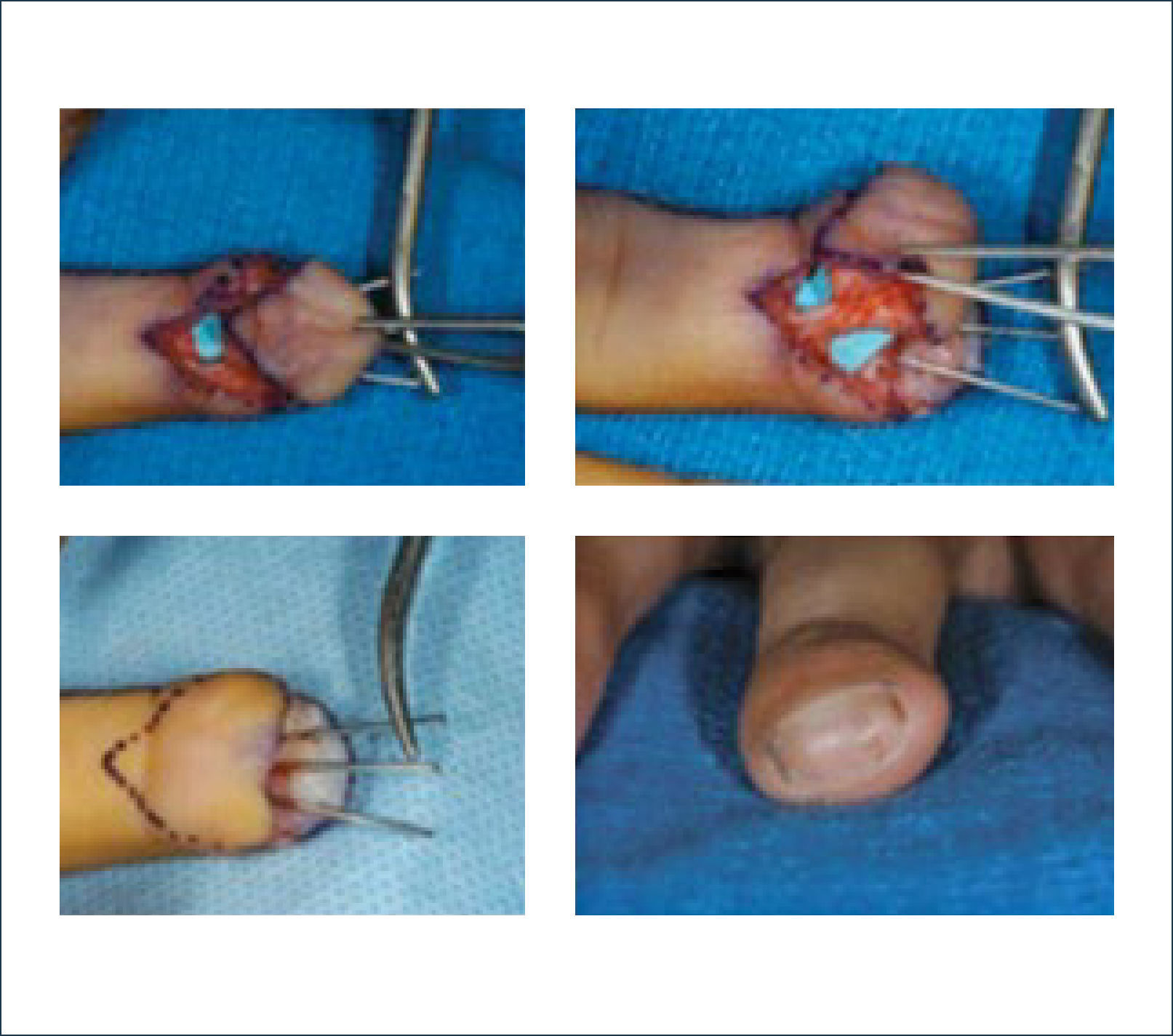
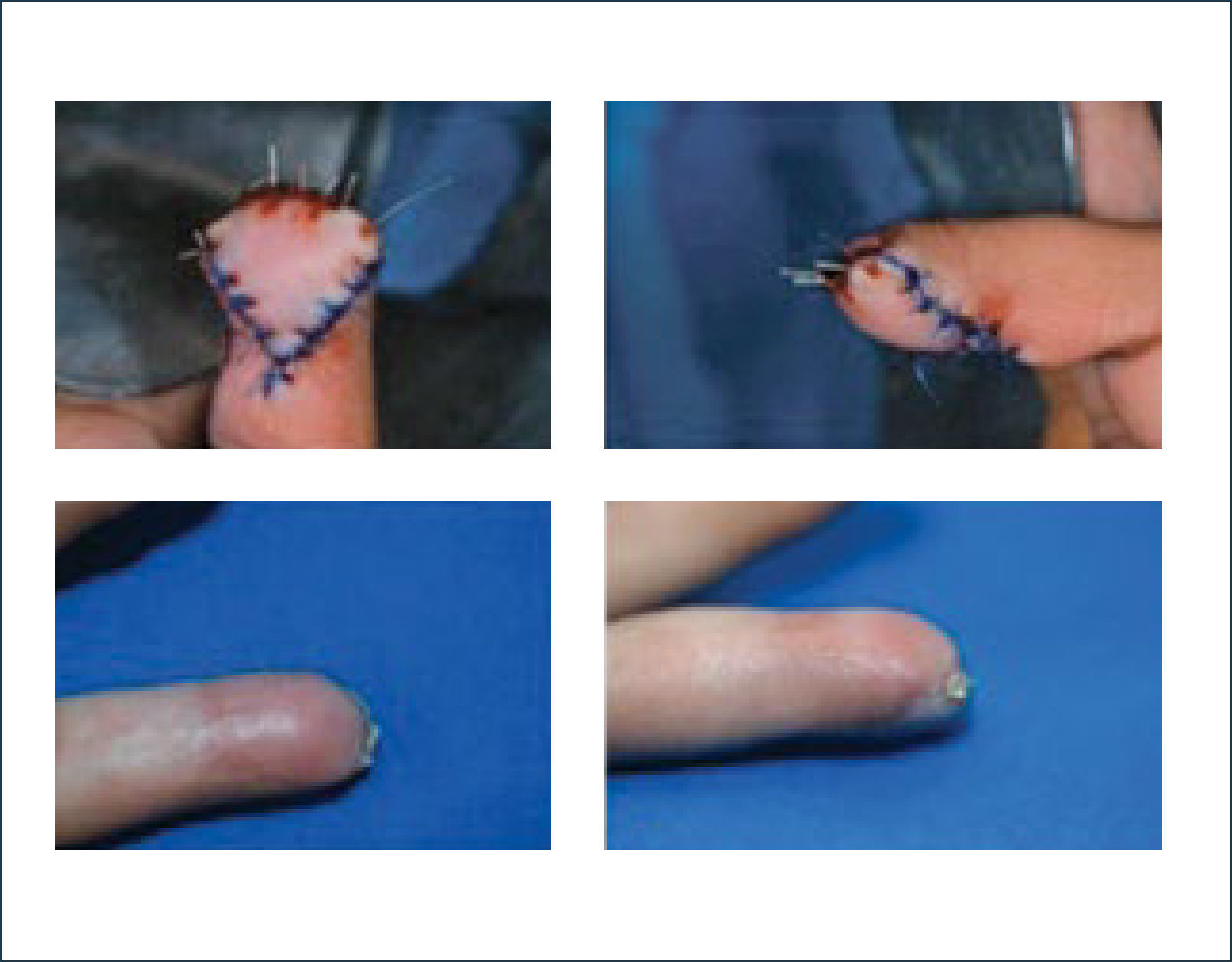
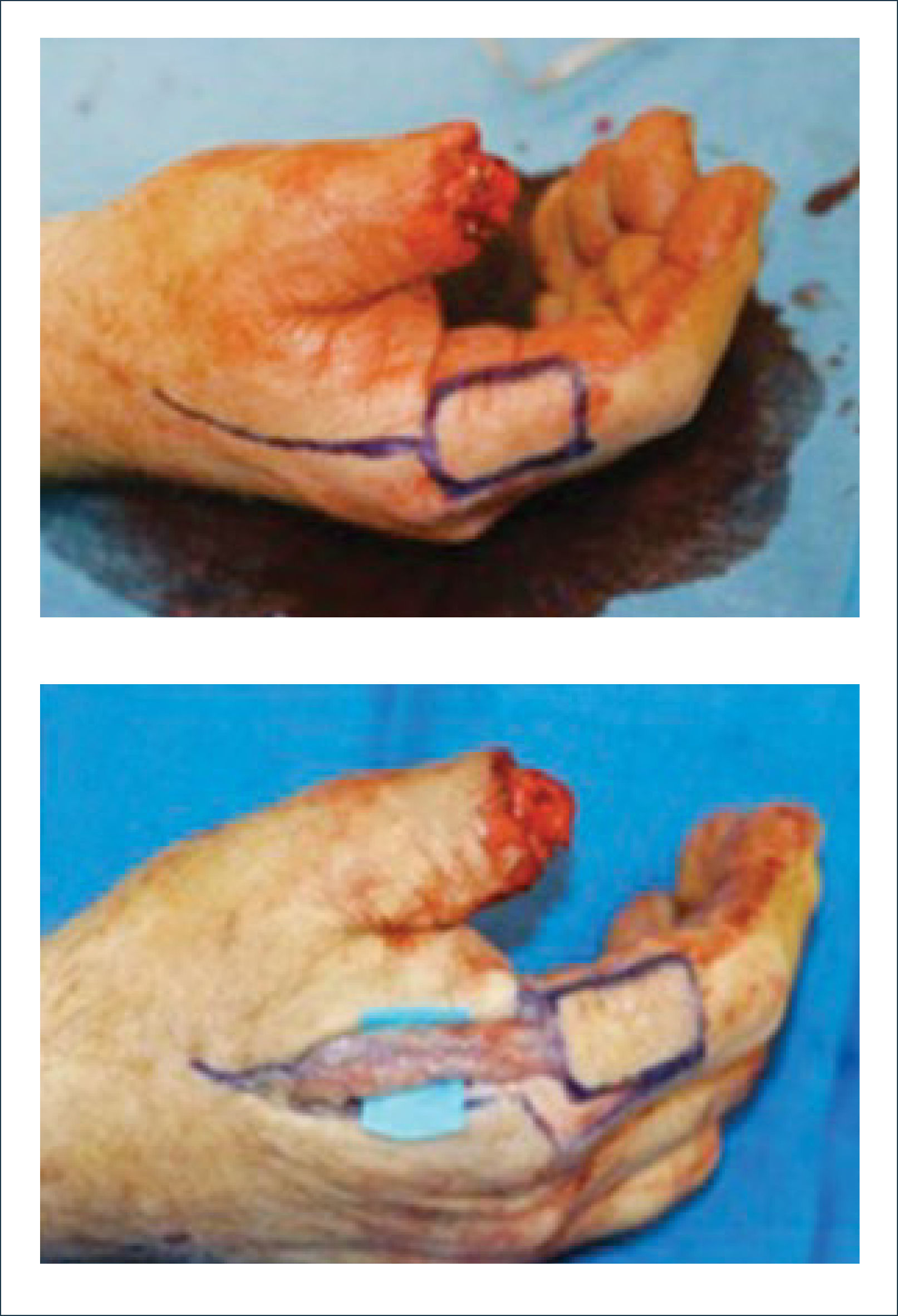
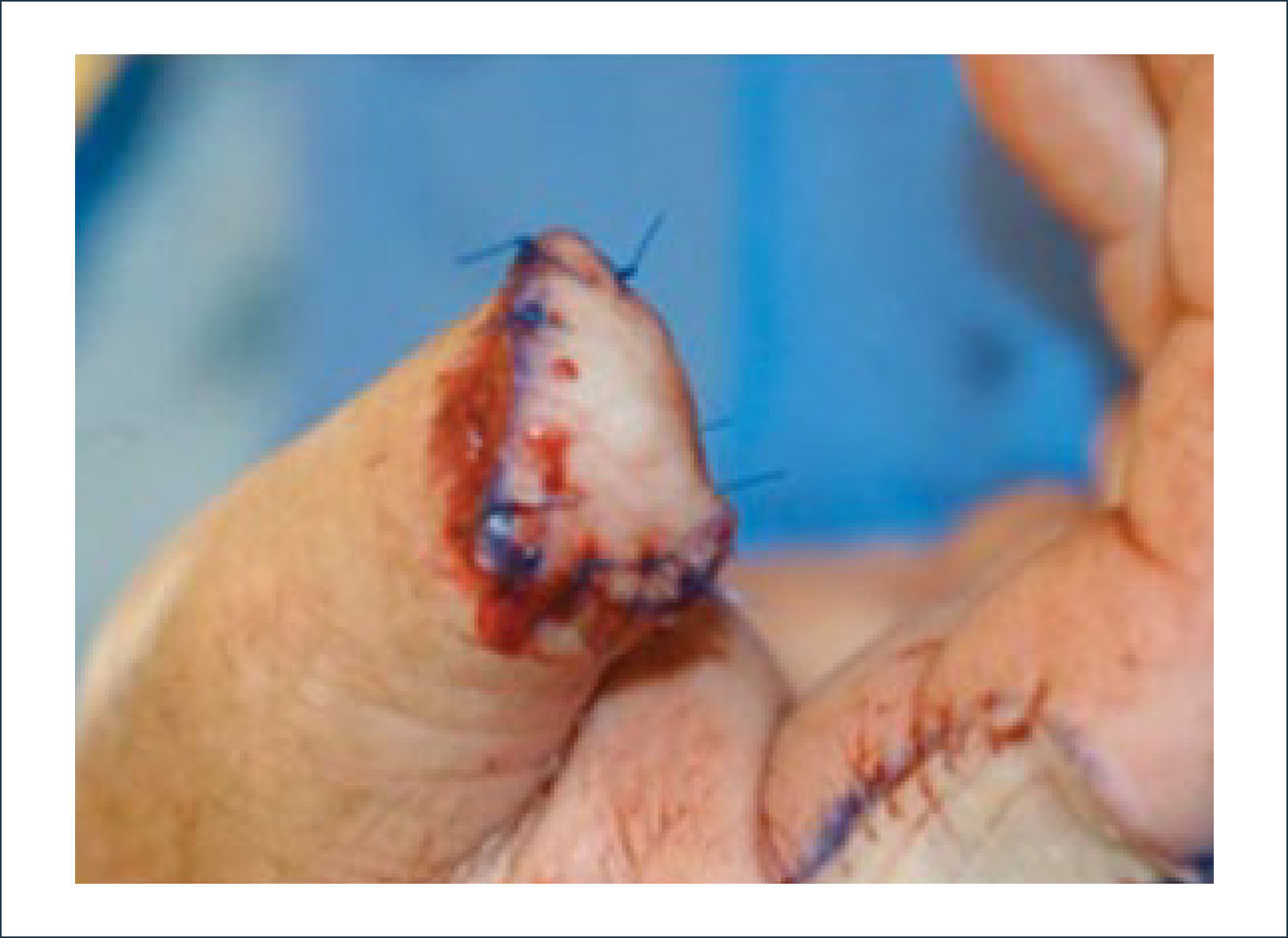
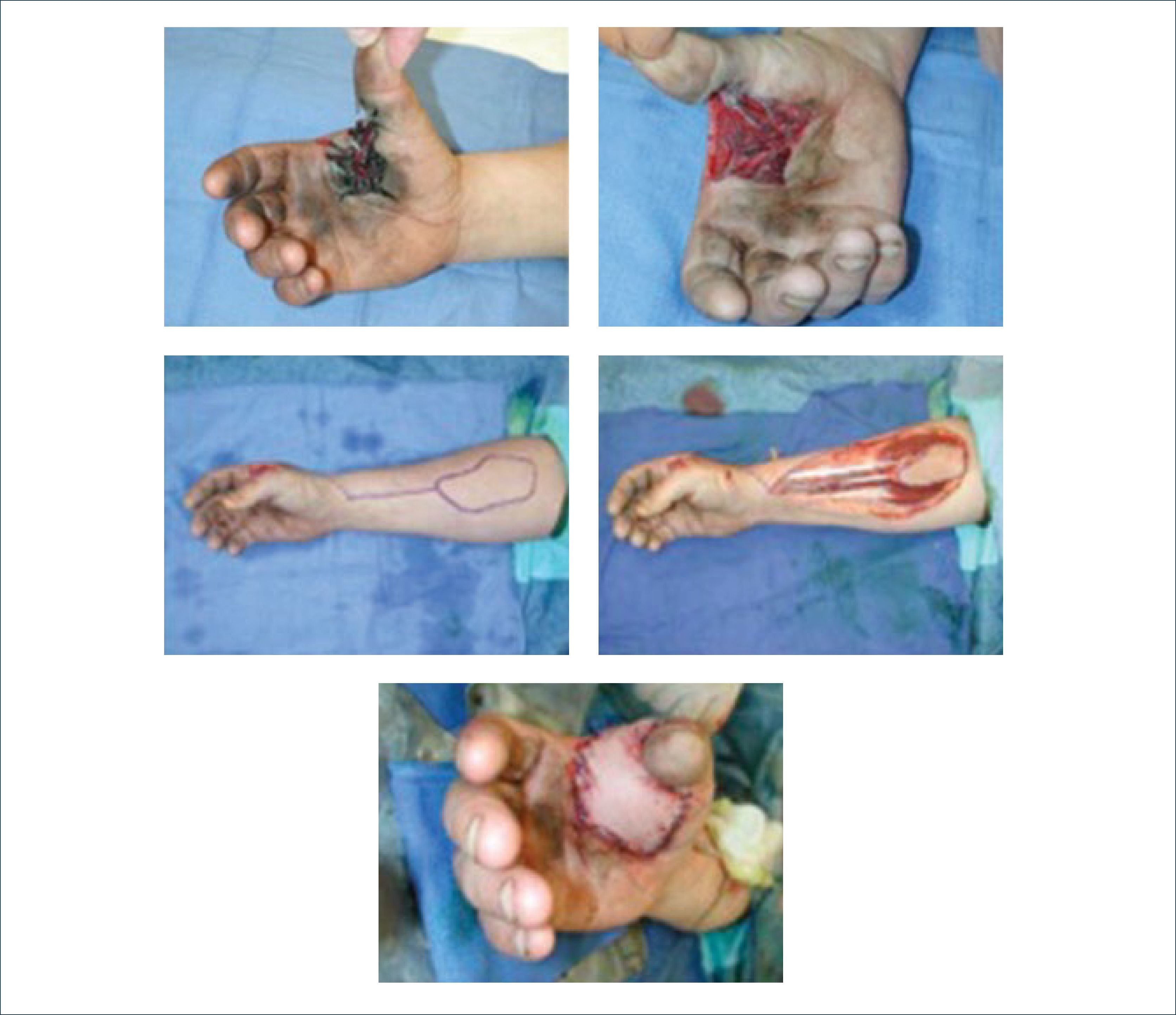
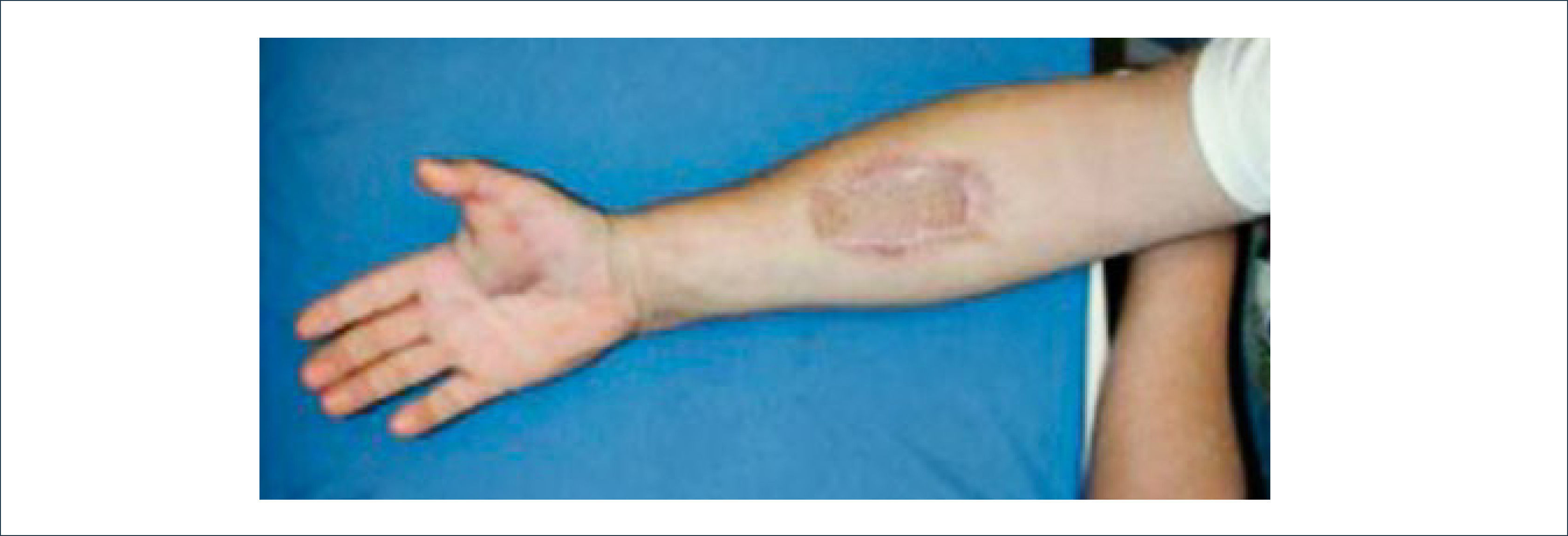
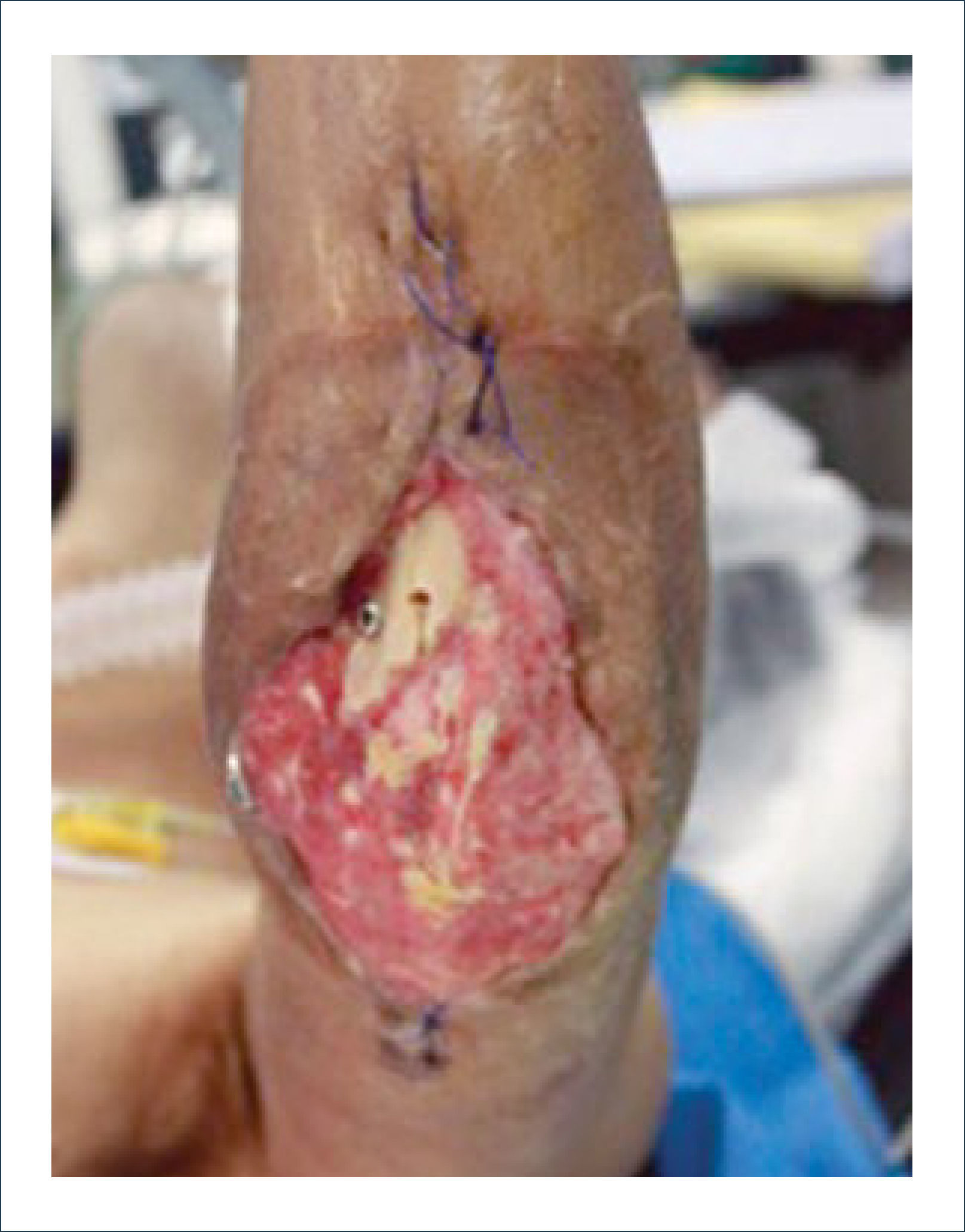
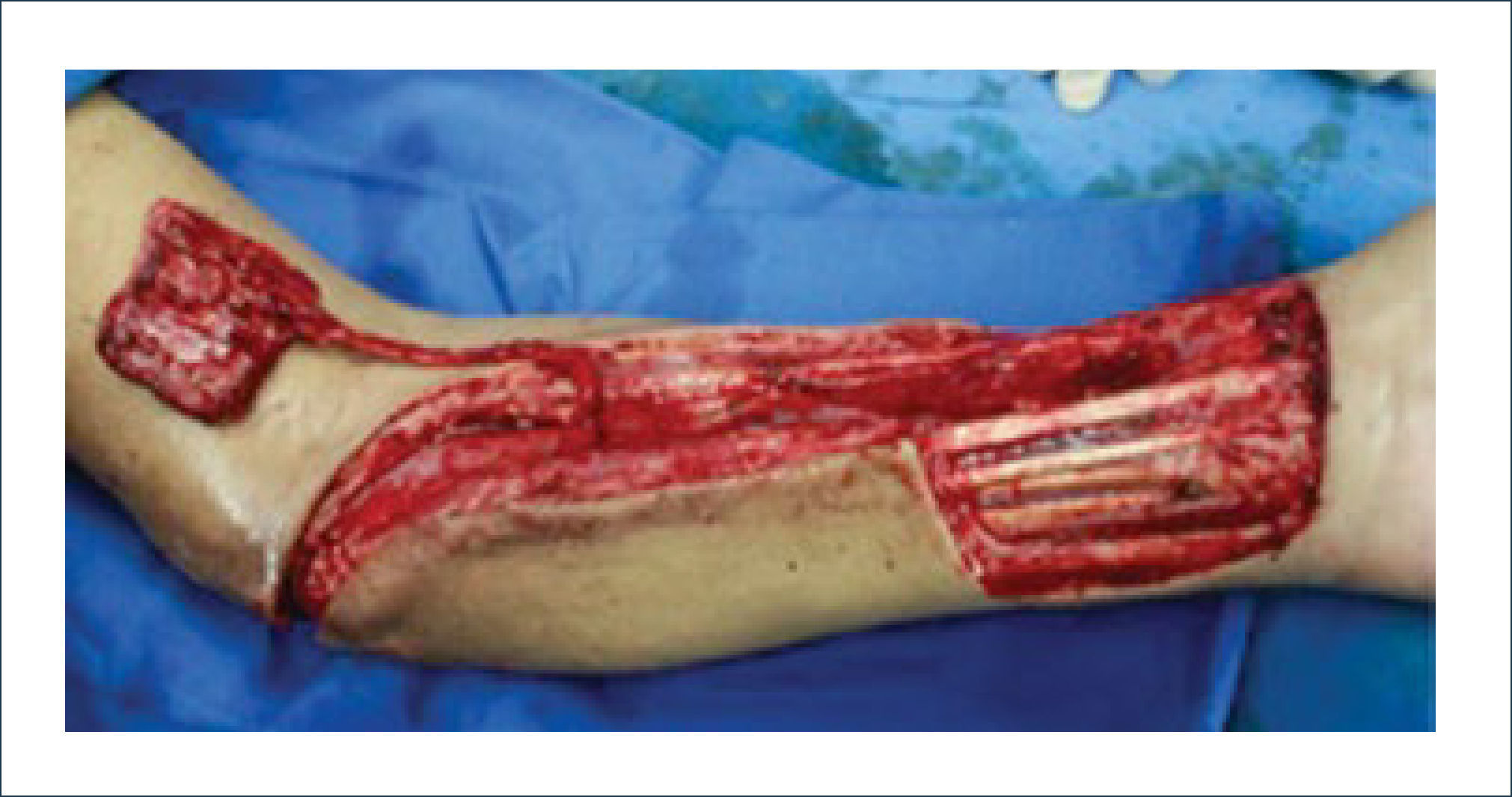
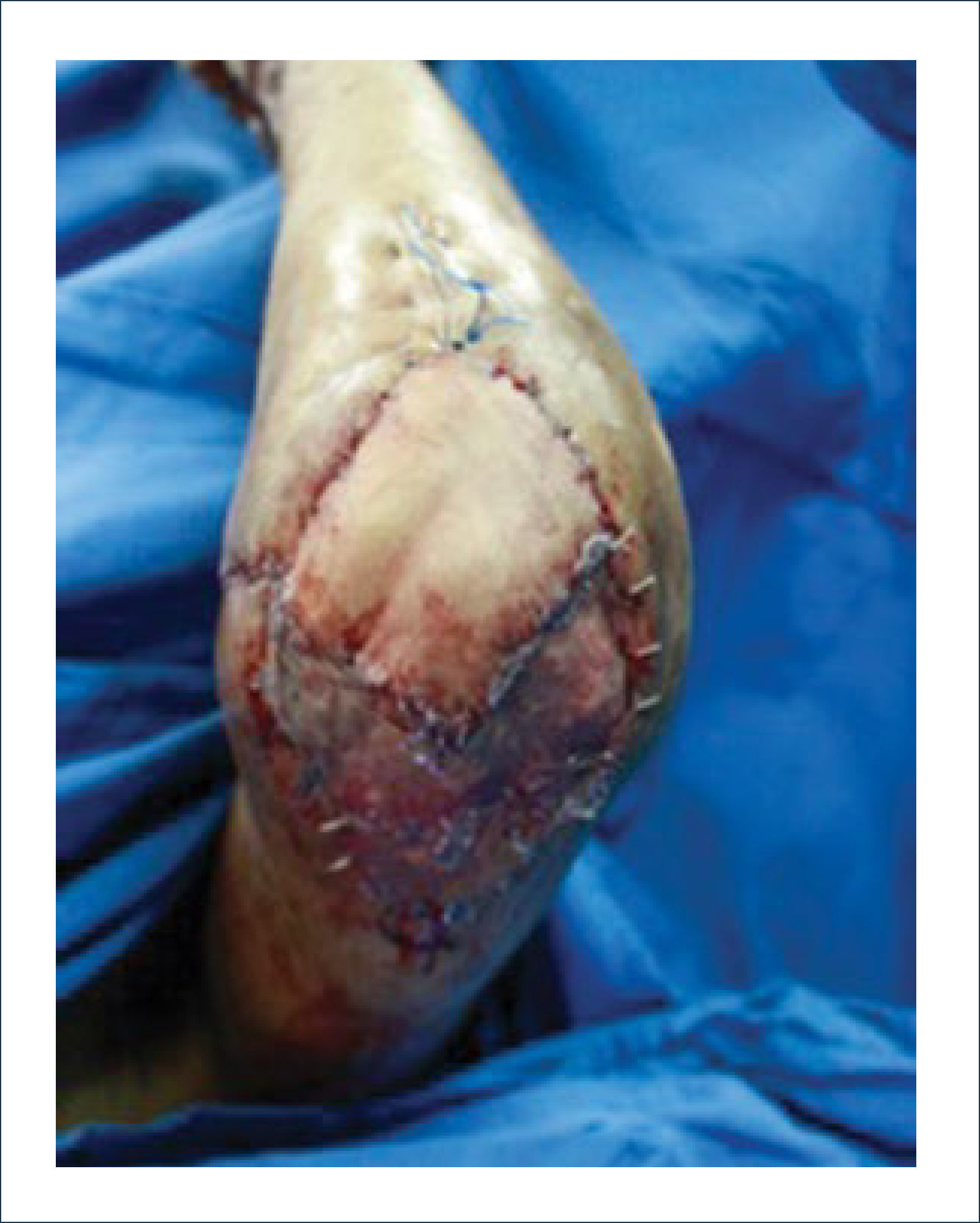
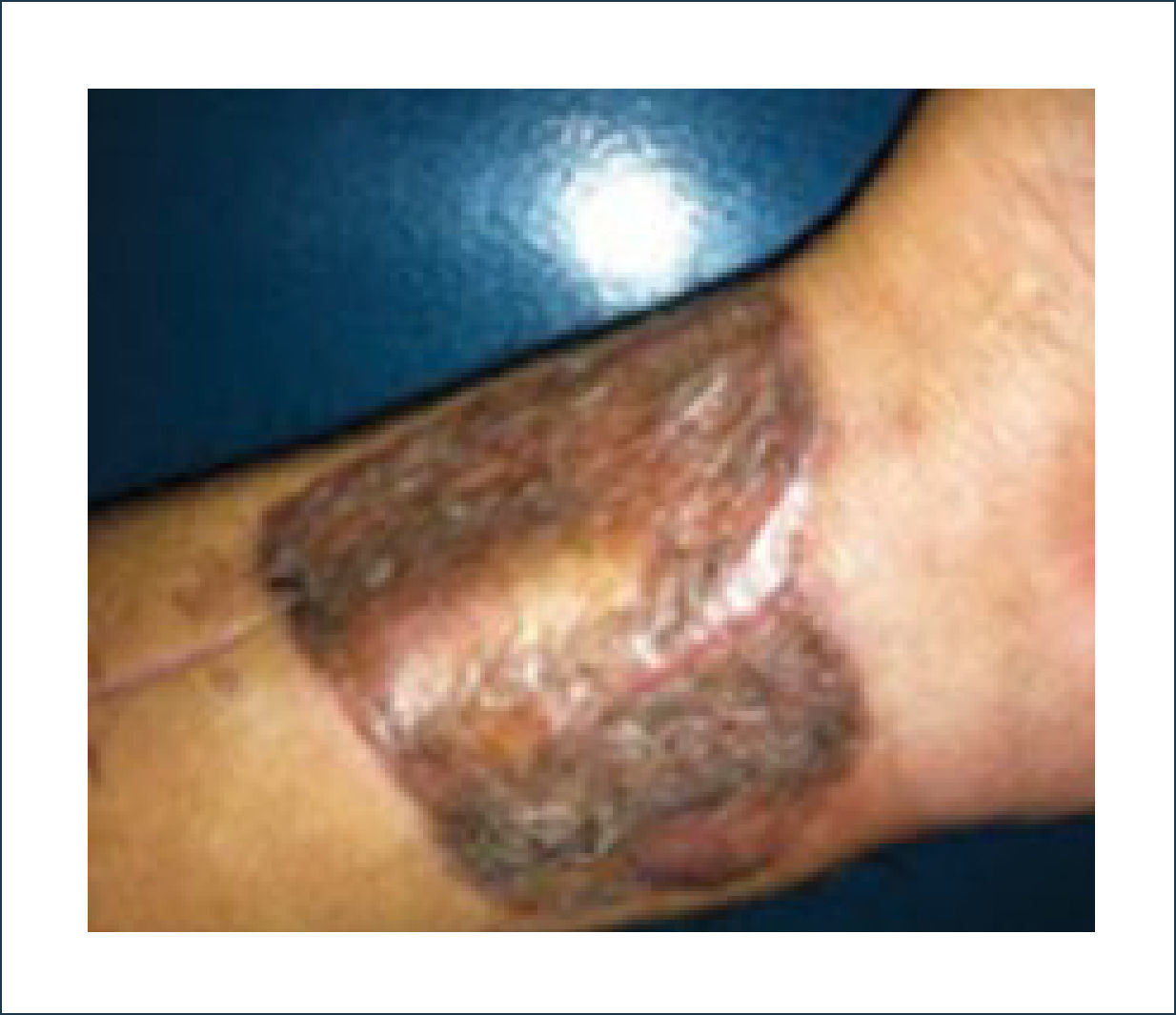
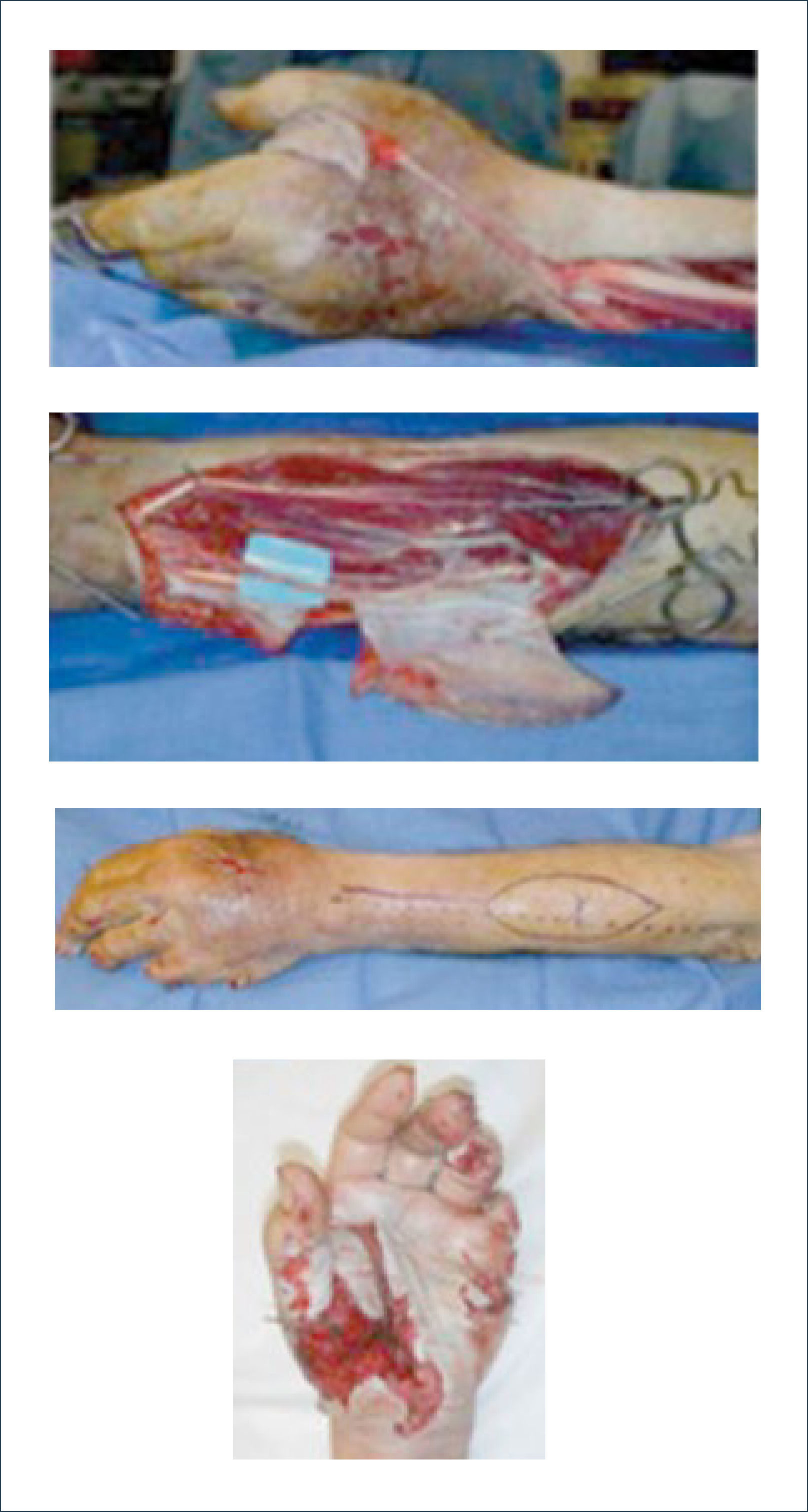
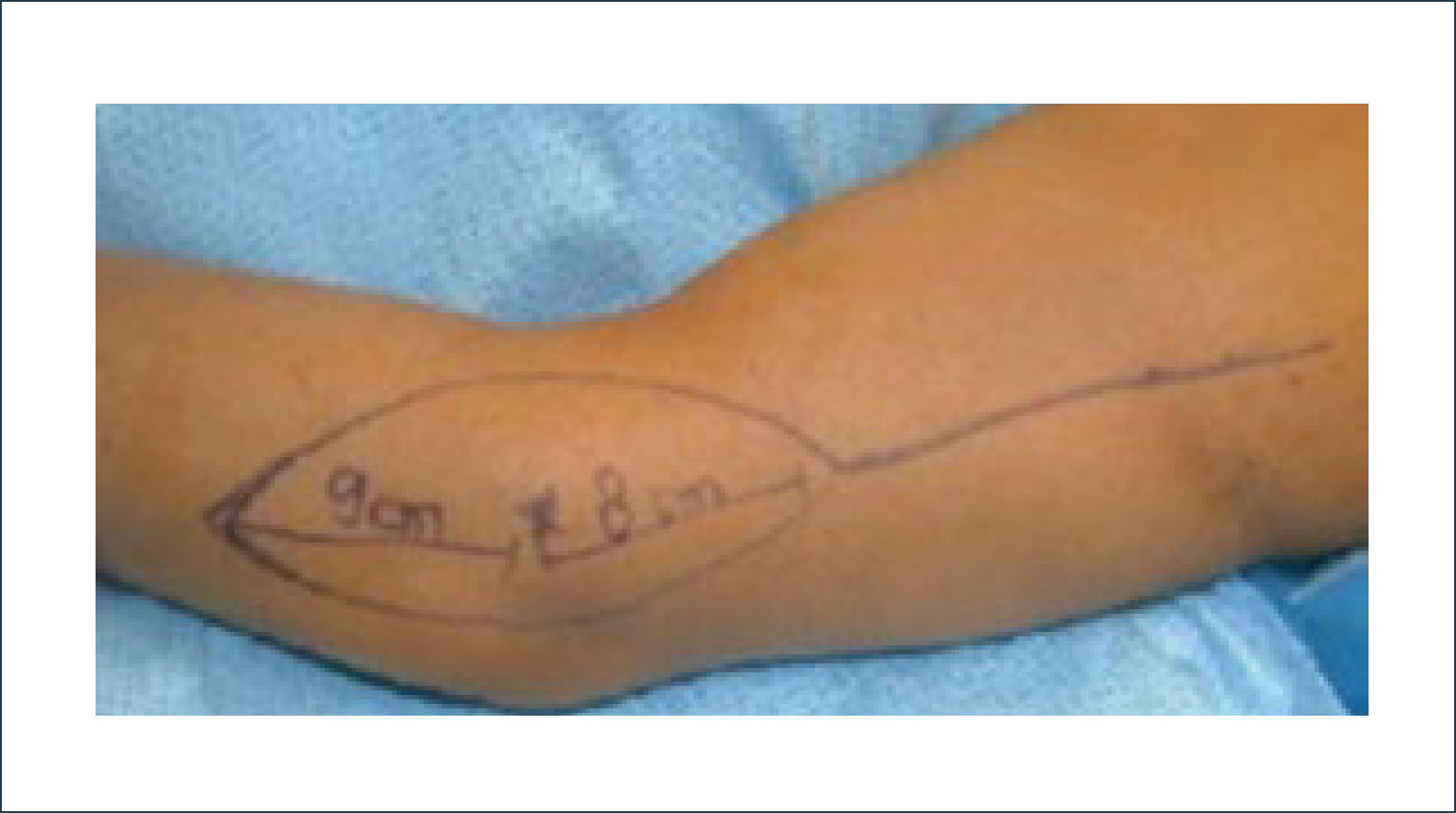
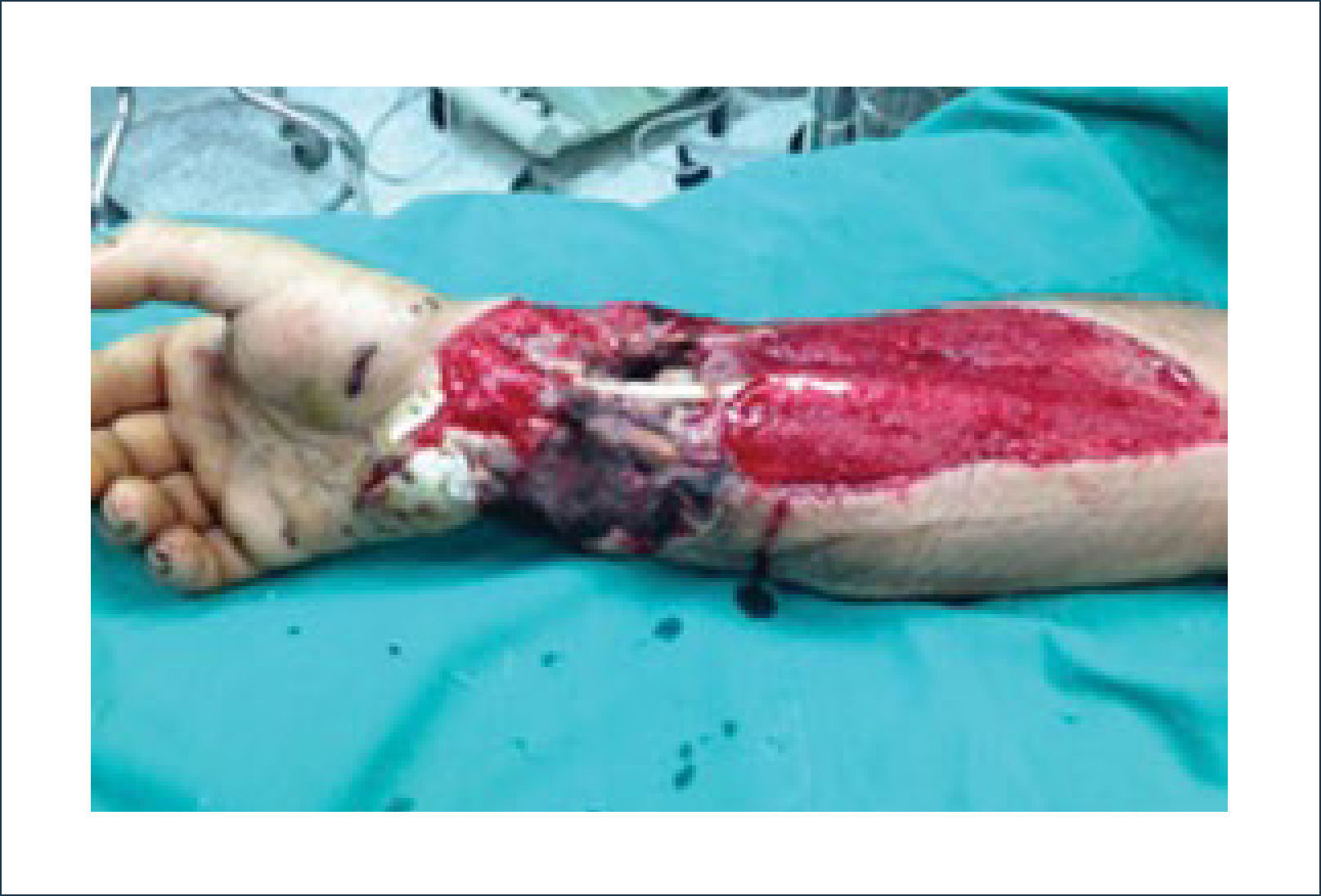
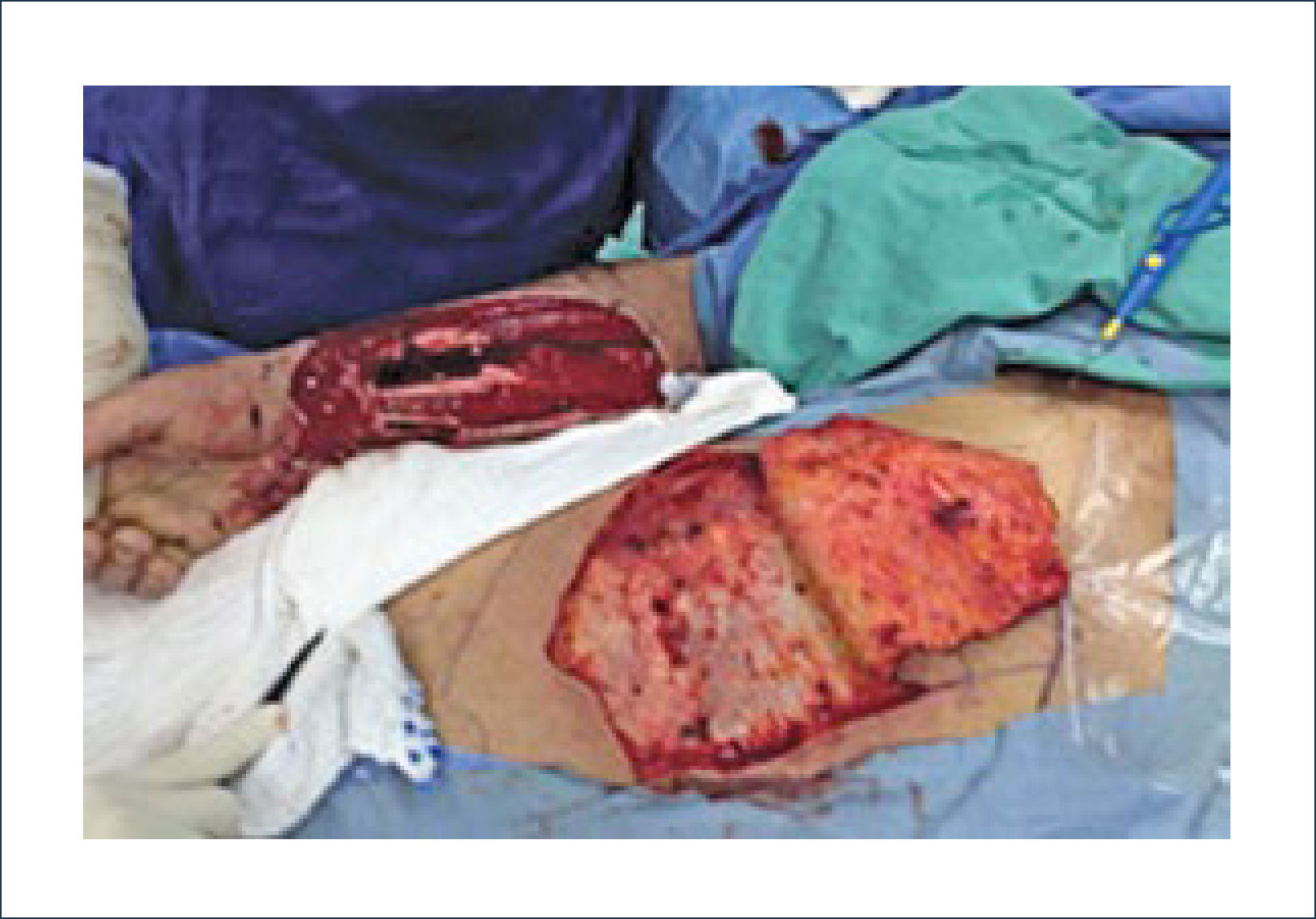
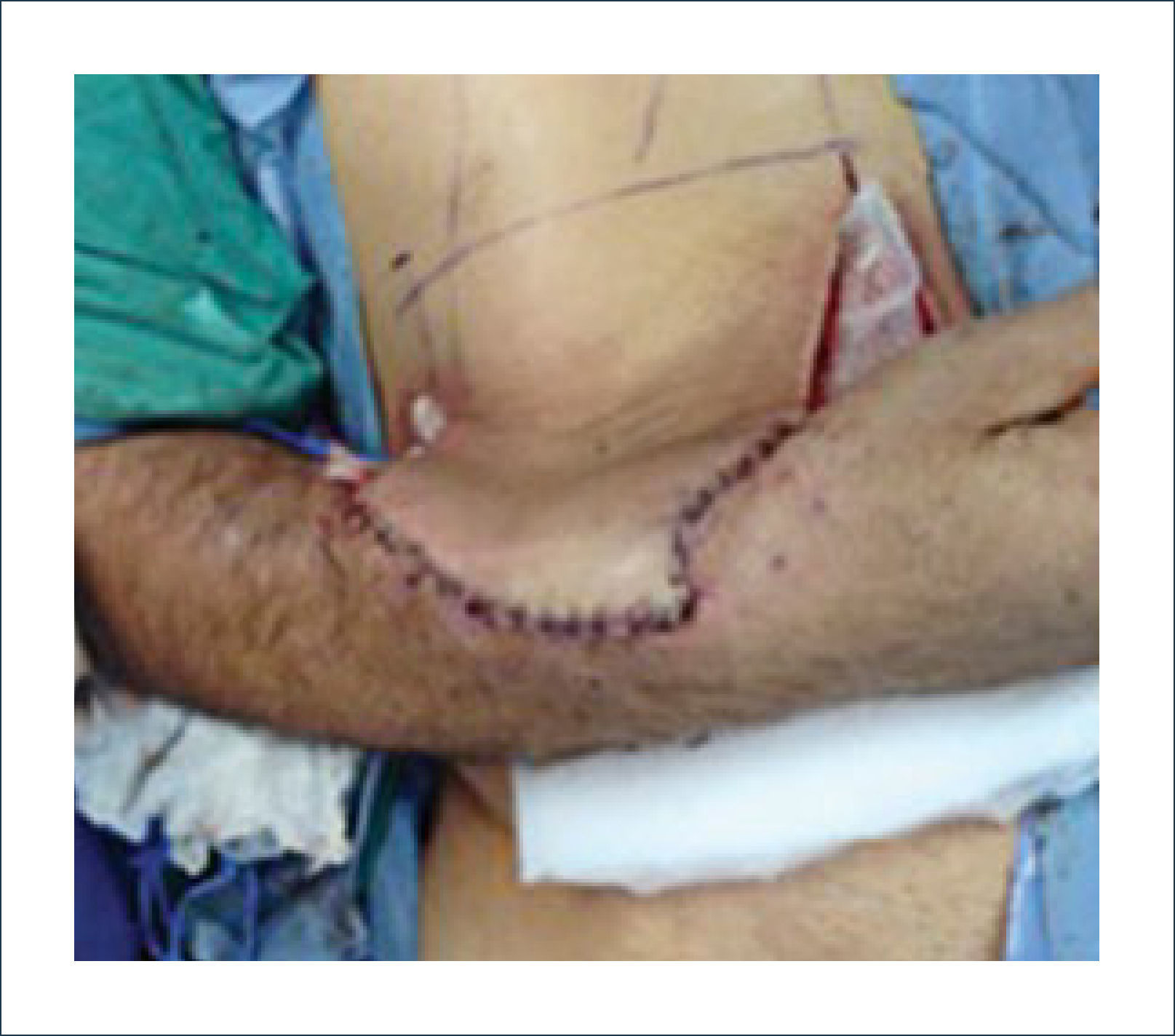
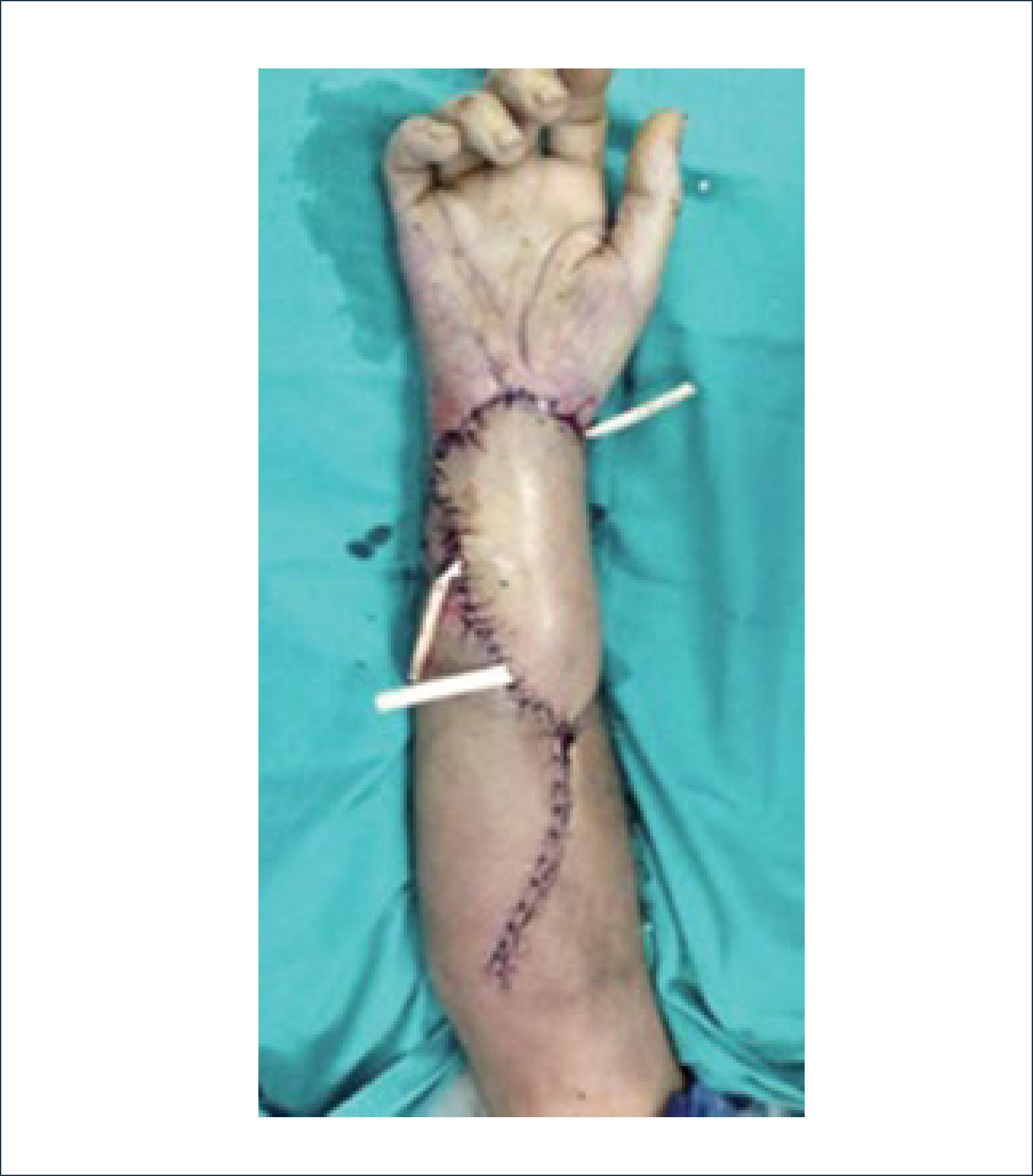
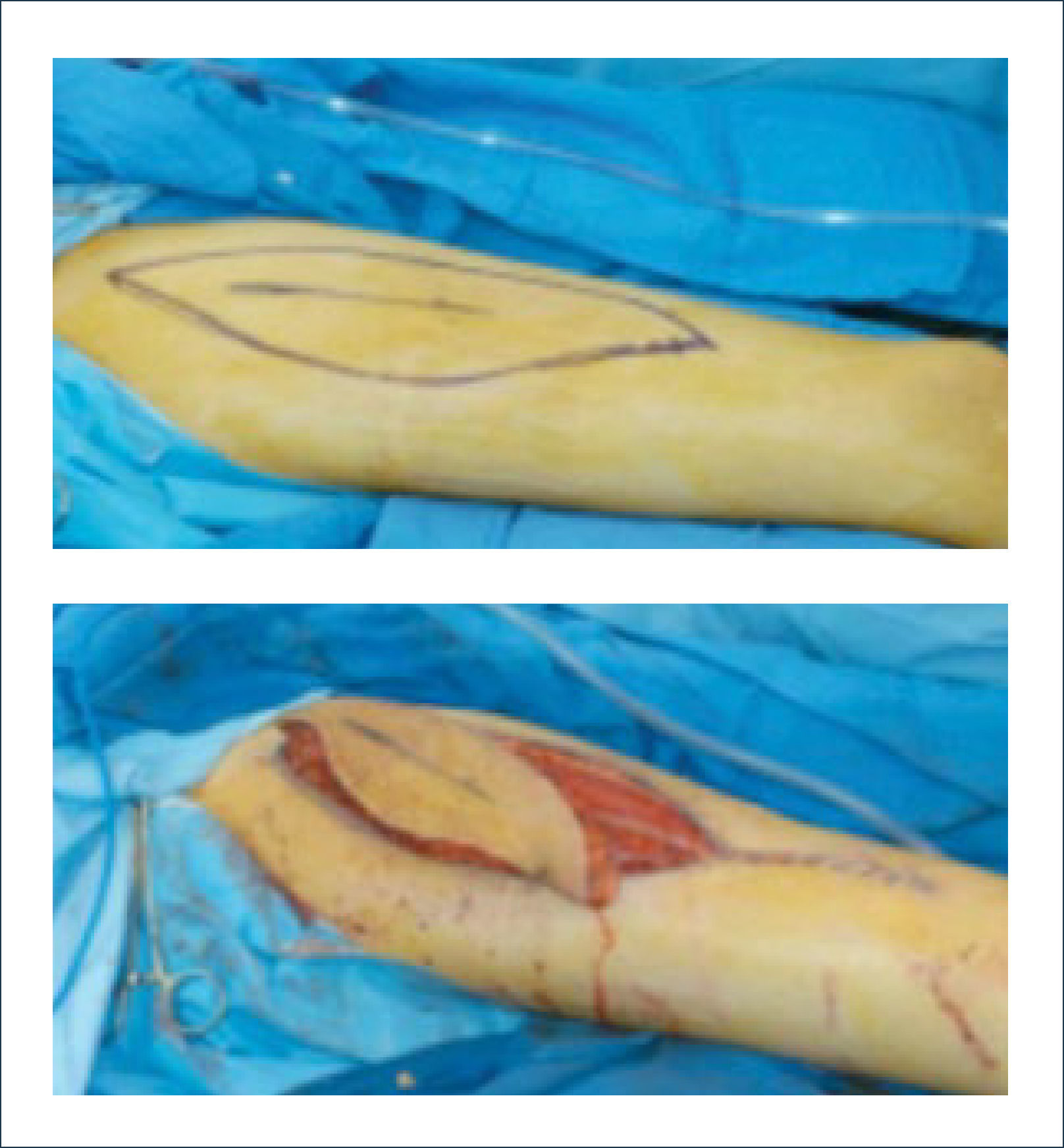
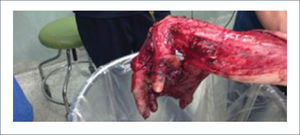
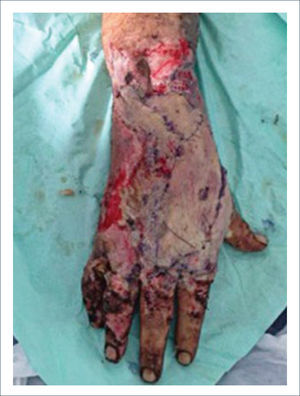
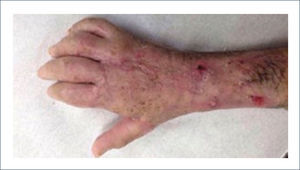
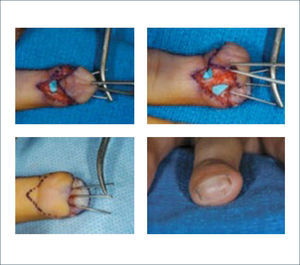
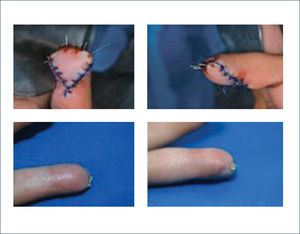
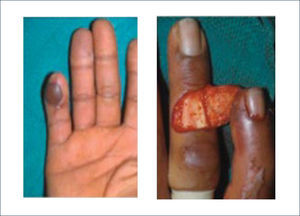
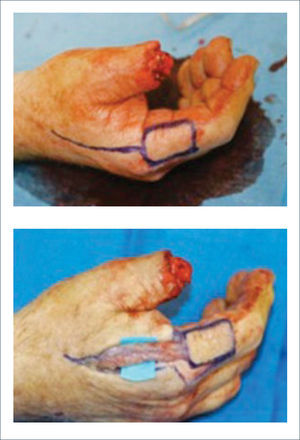
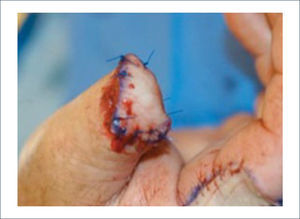
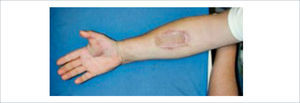
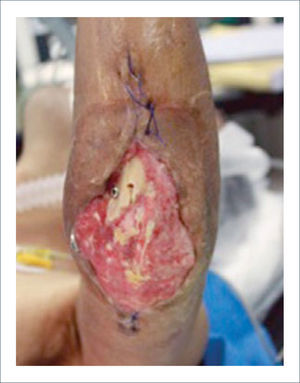
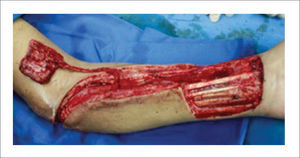
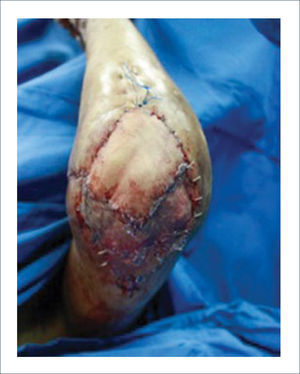
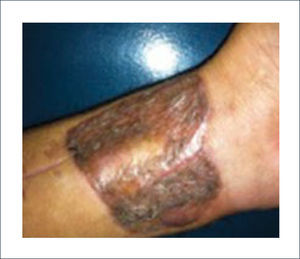
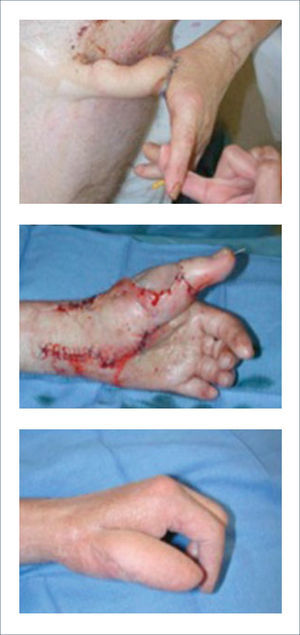
Existen dos tipos de injertos cutáneos: piel parcial (IDE) y piel total (IPT). Los injertos de piel parcial pueden ser obtenidos de casi cualquier parte del cuerpo, aunque típicamente se obtienen de áreas donde la dermis es gruesa y hay poca sensibilidad. Estos injertos tienen una tasa de contracción mucho más alta que los IPT. En general, cuando se usa IDE en las manos, estos no se expanden previamente, ya que el resultado estético es superior. Los IPT son obtenidos de áreas donde hay excedente de piel como la ingle, la parte más proximal del brazo y el área supraclavicular. Este injerto tiene mucho menor tasa de contracción secundaria y el resultado estético es superior en general (Figuras 1 a 3).
Si bien hay una amplia gama de colgajos locales para reconstrucción de la extremidad superior y en especial la mano, solo algunos de estos colgajos son en realidad prácticos, confiables y reproducibles. Muchos colgajos descritos en la literatura son difíciles de disecar y la zona donante puede resultar a veces ser peor que la herida inicial. A continuación se describen algunos de los colgajos locales que han pasado la prueba del tiempo y que efectivamente se usan para la reconstrucción de defectos de tejidos blandos de la extremidad superior.
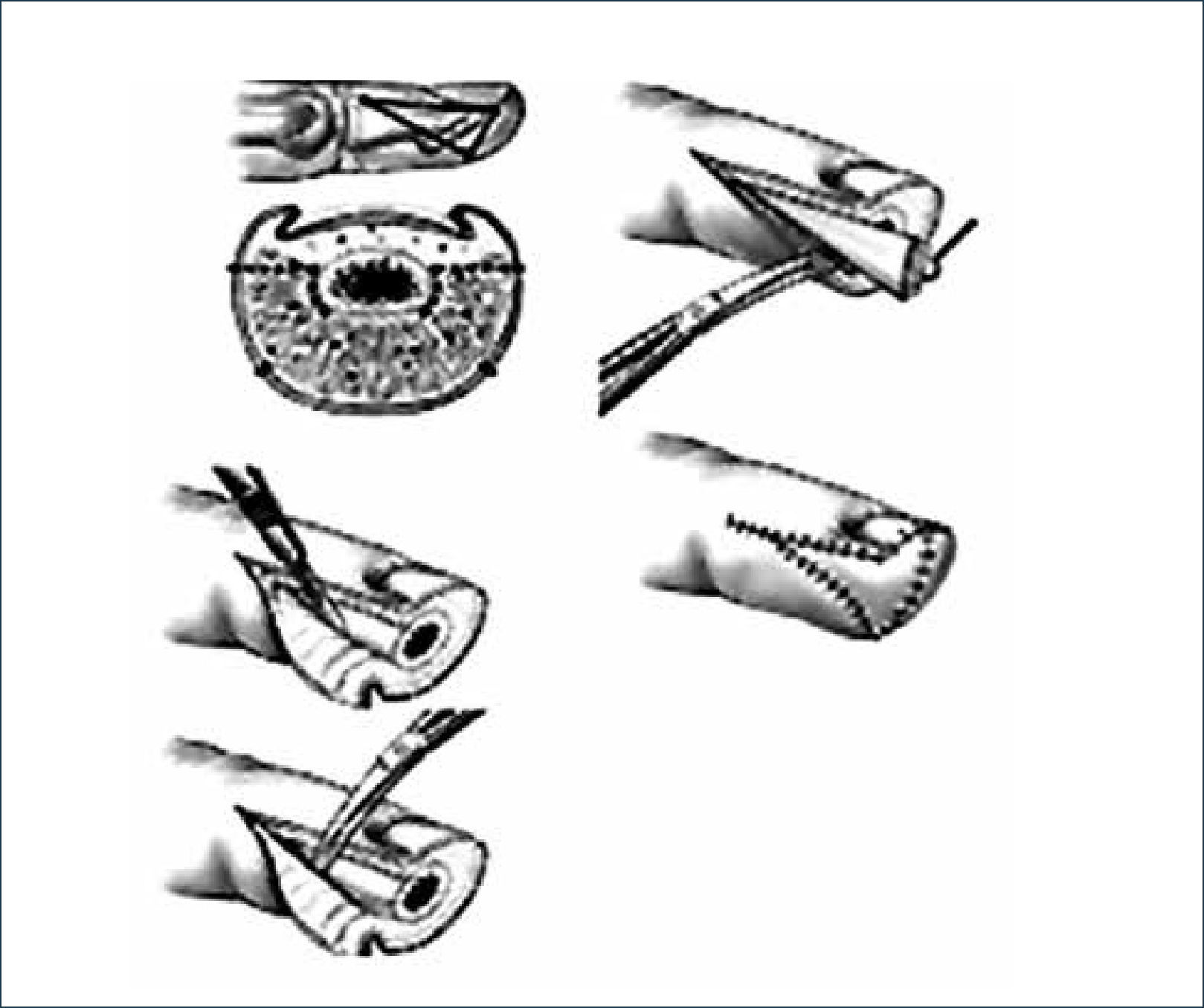
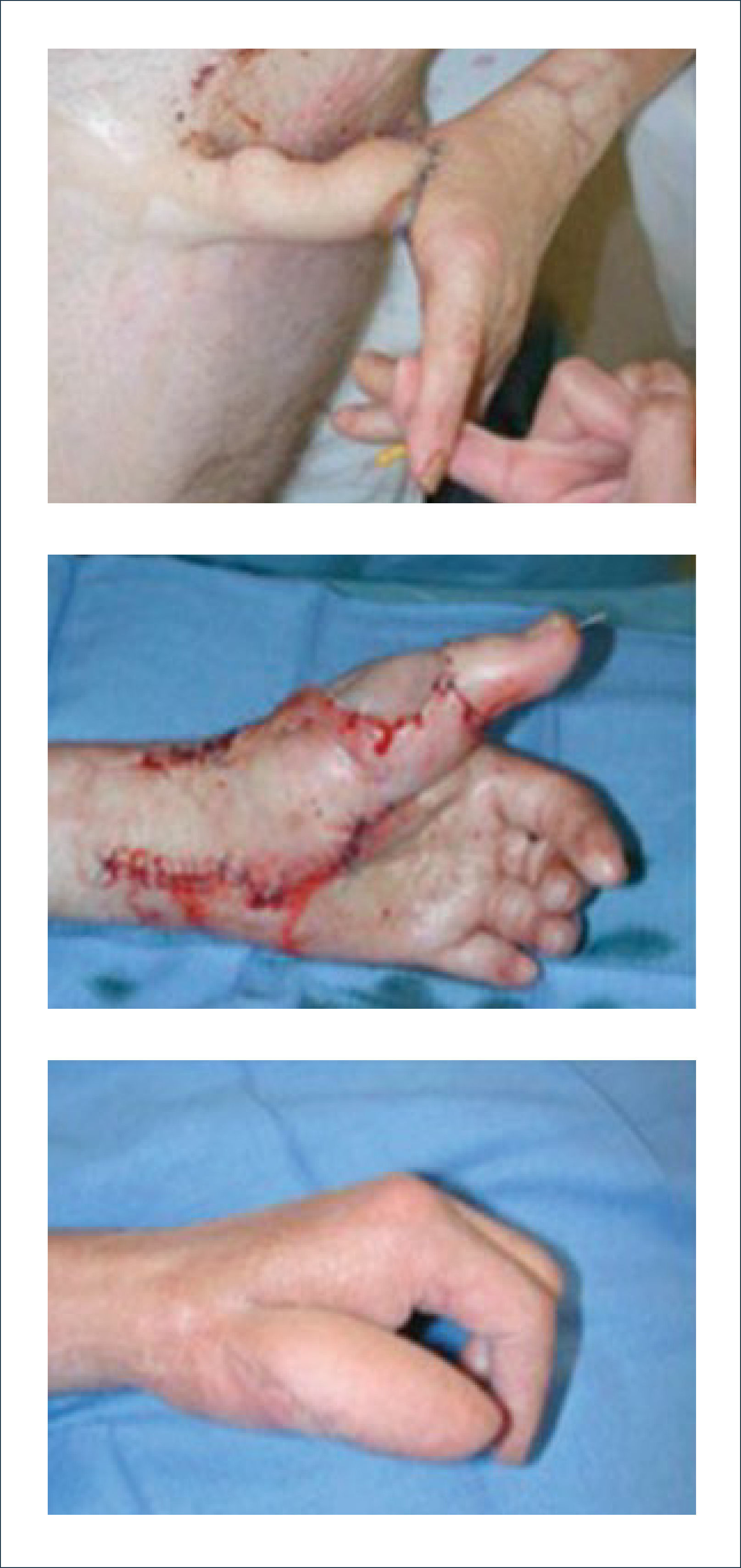
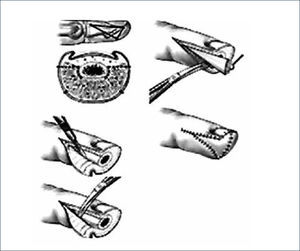
I.- COLGAJOS USADOS PARA HERIDAS DE PULPEJO1. Atasoy (avance V-Y palmar): Utiliza tejido adyacente a la herida. Se ocupa para defectos oblicuos y algunos transversos palmares. Está diseñado para que los bordes de la herida sean la base de un colgajo triangular. Solo se puede avanzar 1cm. sin comprometer la articulación interfalángica distal5 (Figuras 4 y 5).
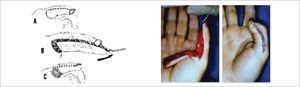
2. Cutler (avance bilateral V-Y): Está indicado en amputaciones transversales del pulpejo, aunque también se puede usar en defectos oblicuos y laterales. El colgajo triangular se diseña por la cara lateral del dedo y se avanza distal y centralmente. Este colgajo tiene la desventaja de dejar bastante tejido cicatricial en la punta del dedo6 (Figura 6).
3. Moberg (avance palmar): Es una excelente opción para la cobertura de defectos palmares distales del dedo pulgar. Se puede ocupar para cubrir defectos de hasta 1 ó 1.5cm. Se realizan dos incisiones, una radial y una cubital, dorsales al pedículo neurovascular, el cual se incluye en el colgajo. La disección del colgajo se realiza en el plano superficial/palmar al tendón7.
Para obtener un mayor avance y poder cerrar la herida donante se puede hacer una pequeña modificación al clásico avance de Moberg y agregar una incisión tipo V-Y en la base8. Hay que tener precaución de no poner la articulación interfalángica en extrema flexión al avanzar el colgajo (Figura 7).
4. Colgajo Tenar: Es un colgajo muy útil para reconstruir defectos de tejido blando del pulpejo de los dedos índice y del medio. Se utiliza un colgajo de piel y tejido del área tenar y se flexiona el dedo lesionado hacia el área donante. Tiene poca morbilidad del área donante, pero tiene la desventaja de que hay que inmovilizar el dedo y es un método que se hace en más de una etapa6.
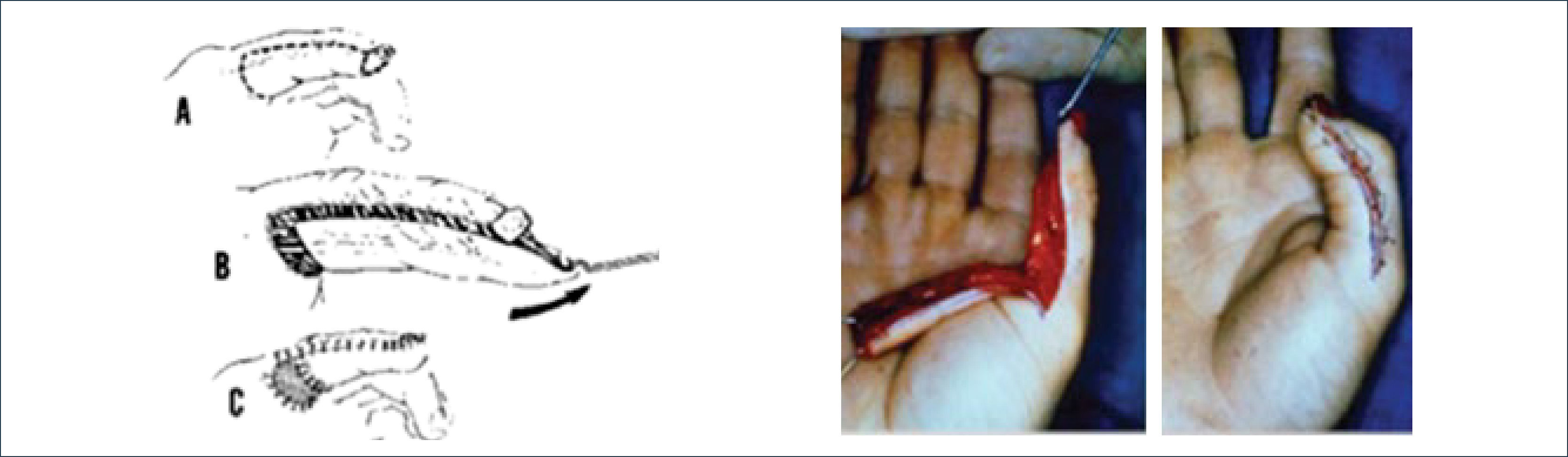
II.- COLGAJOS LOCALES PARA RECONSTRUIR OTROS DEFECTOS EN LOS DEDOS1. Colgajo digital cruzado: Es un colgajo extremadamente útil en manejo de heridas localizadas en la parte palmar de los dedos. Es un método que se hace en dos etapas. Utiliza la piel y tejido subcutáneo del área dorsal del dedo adyacente para cubrir un defecto localizado en el área palmar. Se basa en ramas de la arteria digital. Aproximadamente 8 a 10 días después del primer tiempo quirúrgico se hace la división del colgajo. Tiene la desventaja de tener que inmovilizar los dedos y produce morbilidad del área donante ya que esta tiene que ser cubierta con un injerto de piel9 (Figura 8).
2. Colgajos en isla basados la arteria digital: Son colgajos basado en la red arterial metacarpiana dorsal, y en la disposición aracniforme arterial de la región subcutánea del dorso de la mano, que dan la posibilidad de diseñar colgajos directos o a contrario. Permiten cubrir defectos de todo el dorso de la mano y de la región dorsal de los dedos, hasta le IFD.
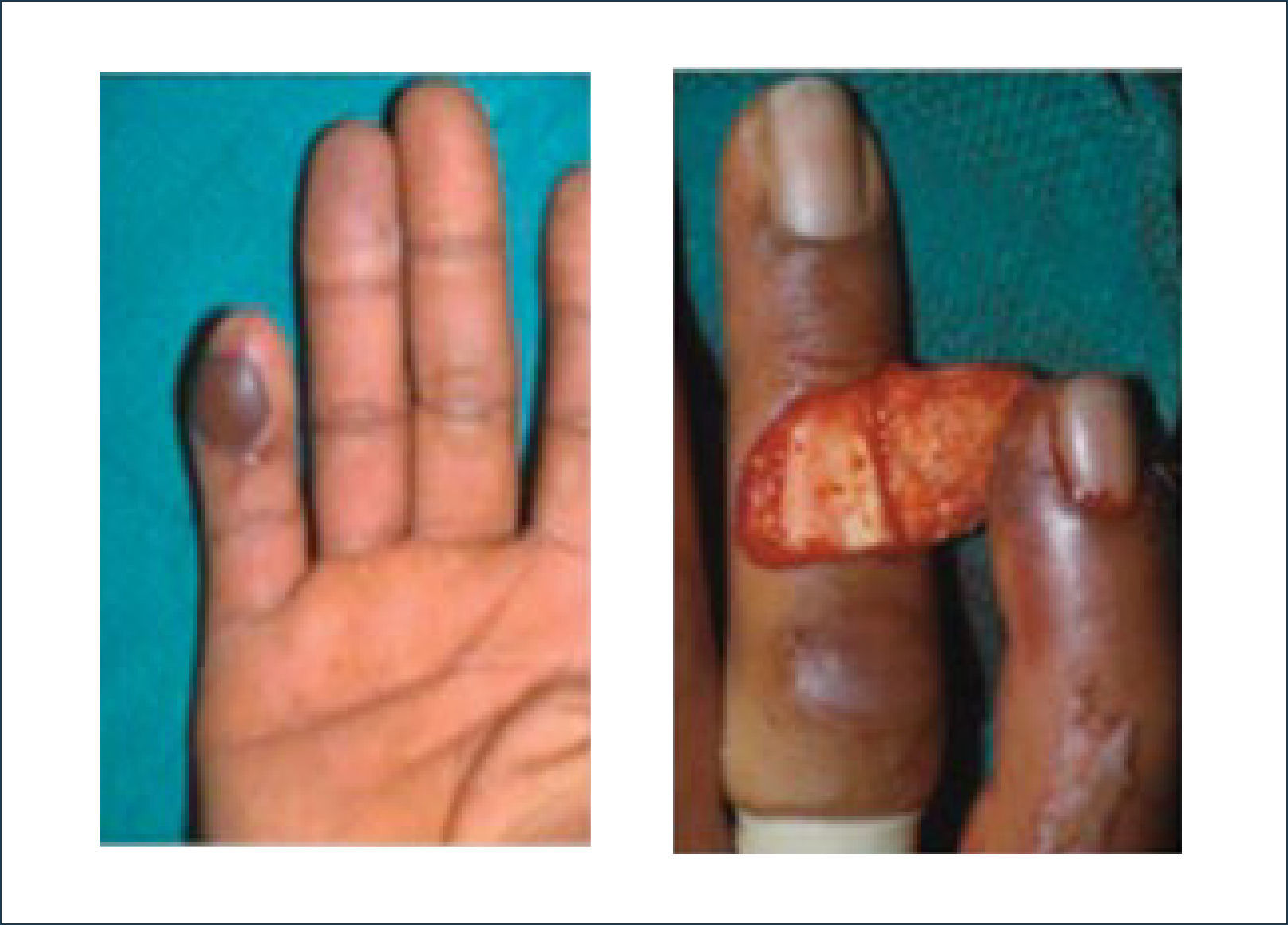
Tiene la gran ventaja de no solo ser un colgajo muy bien vascularizado, sino también de tener sensibilidad a través del nervio digital. El área donante es reparada con un injerto cutáneo. Entre los colgajos más usados con esta técnica está el colgajo de la primera arteria dorsal metacarpiana. Este colgajo se usa generalmente para la cobertura de defectos de más de 1.5cm. de la parte más distal del pulgar10,11 (Figuras 9 y 10).
A medida que subimos por la escalera reconstructiva aparecen varios colgajos regionales disponibles para reconstrucción de defectos distales de la extremidad superior. La mayoría de estos son colgajos pediculados basados en el antebrazo. Estos colgajos pueden ser fasciocutáneos o pueden ser colgajos de fascia solamente. La gran desventaja de estos colgajos es la morbilidad generada en el área donante, que requiere ser cubierta con injertos de piel. A continuación se describen los colgajos más usados.
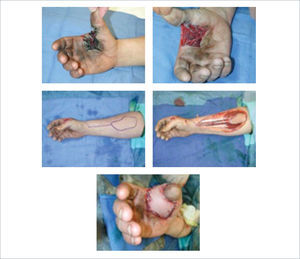
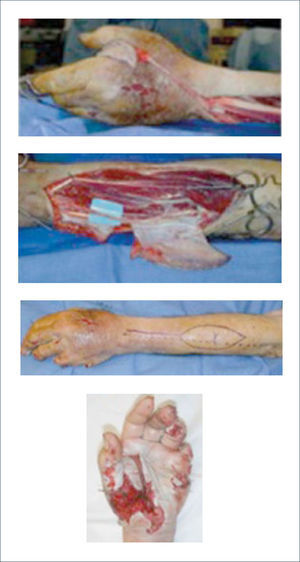
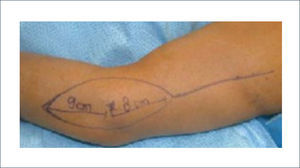
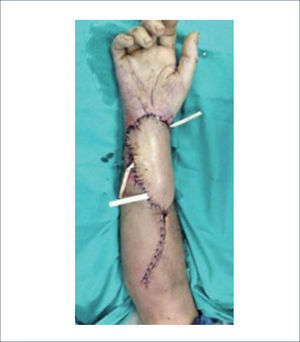
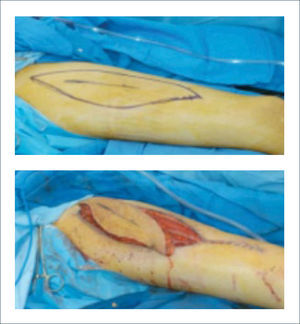
1. Colgajo radial del antebrazo: Es el colgajo regional más seguro, versátil y confiable para la reconstrucción de defectos en la mano. Se basa en la arteria radial y se puede emplear para la reconstrucción de defectos tanto palmares como dorsales. Antes de proceder con este colgajo se debe realizar un test de Allen para evaluar la arcada palmar y determinar que está indemne, ya que la arteria radial se divide proximalmente. Aproximadamente un 15% de los pacientes no tiene una arcada palmar completa. Para la cobertura de defectos en la mano este colgajo se realiza en forma reversa basado en la arteria radial. Se puede obtener (además de piel) tendón, fascia y una porción del hueso del radio si es necesario para la reconstrucción de posible defectos óseos en la mano. Un colgajo muy similar se puede levantar en base a la arteria ulnar12 (Figuras 11 a 16).
2. Colgajo de la arteria interósea posterior: Se basa en la arteria interósea posterior, que es una rama de la arteria ulnar. Está indicado generalmente para defectos de tejido blando localizados dorsalmente y proximalmente en la mano, como defectos sobre la articulación metacarpo-falángica y defectos en primer el espacio interdigital pero también puede permitir rotaciones más distales para cubrir defectos mas distales de la mano. La gran ventaja que posee este colgajo es que no se sacrifica ninguna arteria mayor. Las desventajas que presenta este colgajo son su mayor dificultad técnica, el riesgo de dañar el nervio interóseo posterior, el área donante puede ser difícil de cerrar directamente si el colgajo requerido es de mas 7cm de ancho y se puede requerir un injerto; y por último la anatomía venosa no es siempre constante13 (Figura 17).
3. Colgajo lateral del brazo: Es un colgajo versátil para cobertura de defectos tanto del antebrazo como de la región braquial. Es un colgajo de poco grosor, flexible y con potencial para ser inervado. Se puede basar proximalmente en la arteria radial colateral posterior y cubrir defectos más proximales en la región braquial, pero también se puede basar distalmente en la arteria radial recurrente y ser un colgajo reverso. En este caso es capaz de cubrir defectos distales como en el antebrazo y el codo. Este colgajo tiene la ventaja de dejar un zona donante fácil de cerrar14. Figura 18.
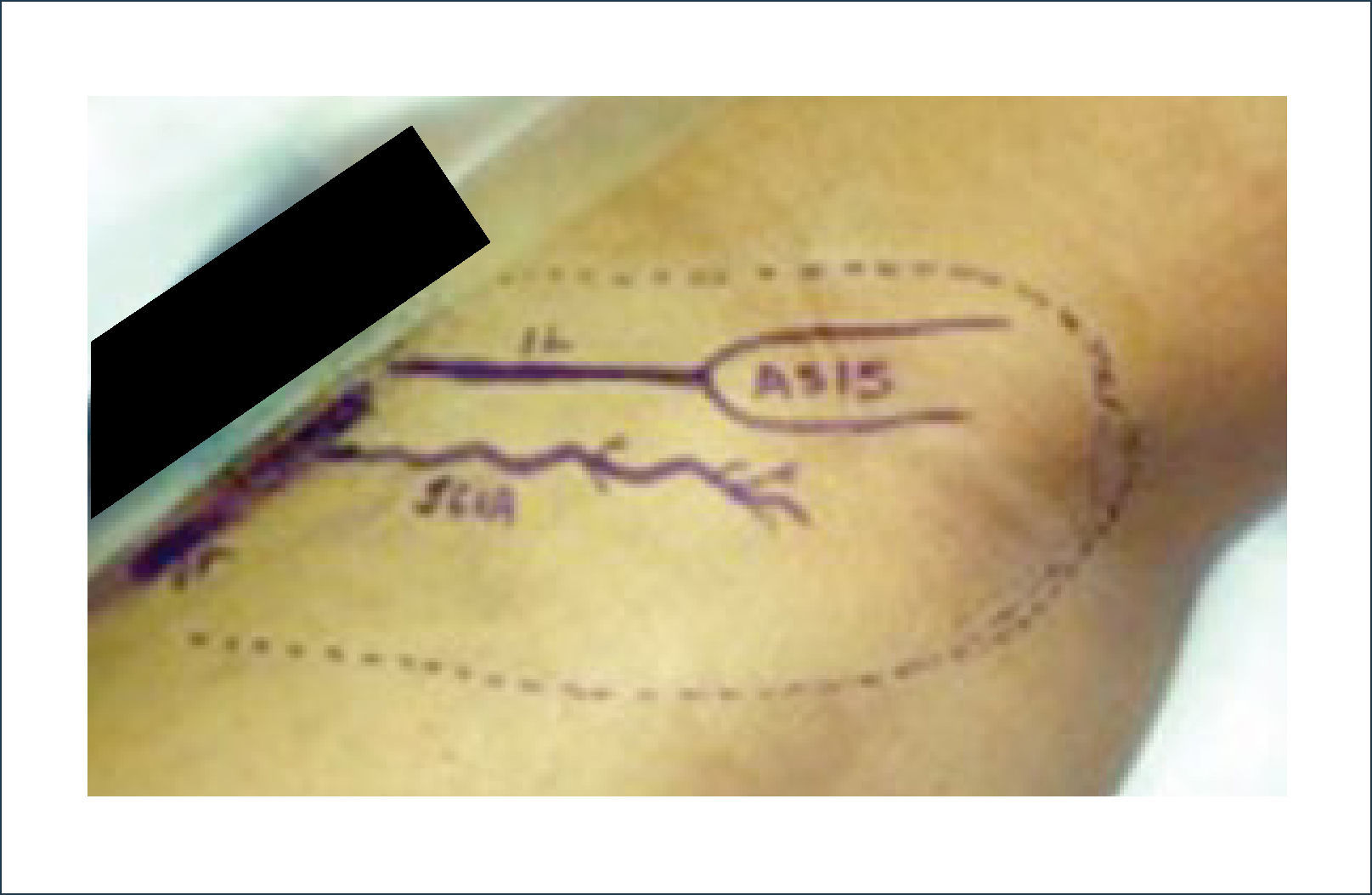
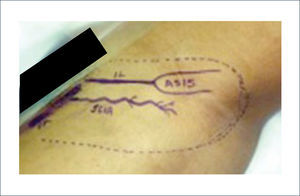
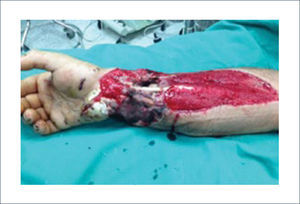
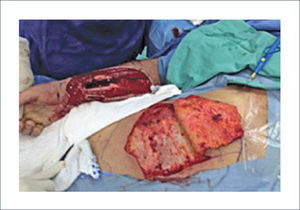
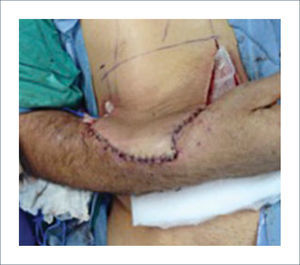
IV.- COLGAJOS REGIONALES DISTANTESEl colgajo de la ingle es el colgajo de mayor relevancia dentro de este grupo. Este fue un colgajo muy utilizado en el pasado. Tiene la ventaja de que la mano se puede posicionar muy fácilmente en la ingle y se puede utilizar una gran cantidad de tejido sin dejar detrás un área donante muy difícil de cerrar. Se basa en la arteria circunfleja ilíaca superficial. La gran desventaja de este colgajo es la inmovilización, que trae como consecuencia gran rigidez del hombro. No es un colgajo que se debería utilizar en pacientes obesos ya que la flexibilidad de este colgajo se pierde (Figura 19 y 20). Existen también otras alternativas como el colgajo pediculado abdominal15 (Figura 21 a 24).
Cuando los colgajos locales o regionales no están disponibles para reconstruir un defecto, el colgajo libre es el siguiente escalón en la escalera reconstructiva. El colgajo libre también puede ser la mejor opción reconstructiva, aun cuando existan opciones locales disponibles. Esto se hace evidente en casos donde hay pérdida de más de un tejido, como por ejemplo tejido blando y hueso. En estos casos un colgajo libre quimérico o compuesto es una opción muy versátil. También en casos donde se requiere un colgajo de poco grosor y flexible, los colgajos libres fasciocutáneos son una alternativa reconstructiva excelente. Los colgajos libres musculares proveen una gran cantidad de tejido para reconstruir una herida extensa, son un muy útiles en presencia de una herida infectada o cuando se requiere recuperar función motora16,17.
1. Colgajo ántero lateral del muslo (ALT): Es uno de los colgajos más versátiles utilizados actualmente en la reconstrucción no solo de la extremidad superior sino de otras partes del cuerpo. Es un colgajo fasciocutáneo que en personas delgadas es bastante flexible y de poco grosor, permitiendo así un resultado estético superior. Se basa en la arteria circunfleja lateral descendente. Tiene la ventaja de poder ser inervado si es necesario. El defecto del área donante produce poca morbilidad. La desventaja de este colgajo es que en gente obesa es muy grueso, poco flexible y puede ser muy voluminoso y afectar la función motora. Figura 25.
2. Latisimus Dorsi y Rectus Abdominis: Estos son dos colgajos muy útiles cuando se requiere cubrir un defecto extenso. Tiene una anatomía vascular constante y confiable y la disección es relativamente fácil. En general, la piel y tejido subcutáneo que cubren estos colgajos es muy voluminosa y no se puede usar. Se requiere usar un injerto de piel para cubrir el músculo.
3. Colgajo de pulpejo de dedo del pie: Este colgajo provee la piel sin pelos y de adecuado volumen que se requiere en algunos casos para reconstruir defectos en los pulpejos. Este colgajo puede ser inervado y se obtiene del primer o segundo dedo del pie. Se basa en la primera arteria dorsal metatarsiana.
4. Colgajos venosos: Tienen la ventaja de ser colgajos poco voluminosos y muy flexibles. El flujo sanguíneo entrante y saliente es a través del plexo venoso. La morbilidad de la zona donante es mínima, pero tienen la tendencia a tener congestión venosa y sufrir epidermólisis.
5. Colgajo Escapular y Para-escapular: Estos son colgajos muy versátiles ya que pueden ser la fuente de más de un tejido como hueso, músculo y piel; por lo que pueden ser usados como colgajos quiméricos o compuestos. Tienen el potencial de aportar una gran área de piel. Su circulación sanguínea se basa en la arteria escapular circunfleja que se origina en el espacio triangular.
COMENTARIO FINALLos desafíos que impone la reconstrucción de los tejidos blandos de la extremidad superior requieren del conocimiento detallado de una variedad de alternativas terapéuticas. Tanto los injertos de piel como los colgajos pediculados y colgajos libres tienen un rol importante en la reconstrucción de la extremidad superior, dependiendo de la ubicación, tamaño y función del tejido perdido. El cirujano reconstructivo tiene que tomar en consideración los pros y contras de cada alternativa y tratar de integrar tanto la función como el resultado estético; además tener en mente la posible reconstrucción en etapas y los procedimientos secundarios que pueda necesitar. Si bien, la reparación quirúrgica definitiva de los tejidos blandos queda a cargo de un especialista en cirugía plástica y reconstructiva (cirujano de mano), el manejo integral de una lesión o herida de la mano es realizado por un equipo multidisciplinario. Este manejo puede ser dividido en varias etapas y cada una de éstas es necesaria para el manejo exitoso de una lesión compleja de la mano. La etapa de diagnóstico y manejo inicial es realizada frecuentemente por un médico general o especialista en medicina de urgencia. El manejo quirúrgico definitivo, tanto de tejidos blandos como óseos, es realizado por cirujanos plásticos y traumatólogos respectivamente. La etapa final del manejo de una lesión de la mano queda a cargo del terapeuta de rehabilitación. Lograr una exitosa reparación de la extremidad superior depende del trabajo en conjunto de este equipo.
El autor declara no tener conflictos de interés, en relación a este artículo.
Las imágenes de este artículo han sido autorizadas por el paciente o sus padres para su publicación.