El glaucoma crónico simple de ángulo abierto es causa frecuente de ceguera debido a la falta de signos, que solo se hacen evidentes cuando se encuentra en fases avanzadas.
ObjetivoDeterminar si hay cambios en la presión intraocular de pacientes con hipertensión arterial sistémica.
MetodologiaSe realizó un estudio observacional, prospectivo, transversal, analítico, en los pacientes con hipertensión arterial sistémica que asistieron a la consulta de Cardiología. Se midió la presión intraocular con el tonómetro de Perkins y el tamaño de la excavación papilar por oftalmoscopia directa. Se estimó la correlación entre presión arterial y presión intraocular.
ResultadosSe identificó una correlación estadísticamente significativa entre la presión arterial diastólica en el brazo derecho con la presión intraocular de ambos ojos. La presión diastólica del brazo izquierdo se correlacionó con la presión intraocular del ojo derecho. La presión intraocular no mostró correlación con la edad de los pacientes.
ConclusionesEn este estudio se encontró correlación entre presión intraocular y la presión arterial diastólica, pero no se encontró correlación entre la sistólica. Es recomendable vigilar la presión intraocular en pacientes hipertensos, especialmente en aquellos con hipertensión diastólica persistente y con antecedentes familiares de glaucoma.
Chronic simple open angle glaucoma is a frequent cause of blindness because signs become evident mostly at advanced stages.
ObjectiveTo determine if changes in intraocular pressure appear in patients with arterial hypertension.
MethodsAn observational, prospective, transversal, analytic study was performed with a sample of hypertensive patients attending at the Cardiology Service. Intraocular pressure and optic disk excavation were measured with a Perkins tonometer and direct ophthalmoscopy. Correlation between blood pressure and intraocular pressure was estimated.
ResultsA correlation between right arm diastolic blood pressure and intraocular pressure of both eyes was identified. Left arm diastolic blood pressure was correlated with intraocular pressure of right eye. Intraocular pressure did not show any correlation with patients’ age.
ConclusionsIn this study we found correlation between intraocular pressure and diastolic blood pressure, but not with systolic blood pressure. It is recommended to check intraocular pressure in hypertensive patients, especially in those with persistent high diastolic pressure and family history of glaucoma.
El glaucoma se conoce como un grupo progresivo de neuropatías ópticas que tienen en común la degeneración progresiva de las células ganglionares de la retina y sus respectivos axones, resultando en cambios en el disco óptico y pérdida de la visión en un patrón determinado. Es un padecimiento que afecta aproximadamente 66 millones de individuos a nivel mundial, de los cuales 6.8 millones de ellos tienen ceguera bilateral. Es, además, la segunda causa de ceguera después de la retinopatía diabética. Entre las formas más comunes de glaucoma se encuentra el glaucoma primario de ángulo abierto, más prevalente en pacientes con ascendencia europea o africana. Este padecimiento es la causa número uno de ceguera en pacientes afroamericanos1.
Dentro de los factores de riesgo más importantes para desarrollar glaucoma está el incremento de la presión intraocular que puede ser crónico o agudo. Se conoce ampliamente que tanto la incidencia como la progresión del glaucoma pueden controlarse al disminuir la presión intraocular. Entre otros factores de riesgo para esta neuropatía, encontramos antecedentes familiares, miopía y edad avanzada. El glaucoma crónico simple de ángulo abierto es causa frecuente de ceguera por la falta de signos y síntomas clínicos, que solo se hacen evidentes cuando se encuentra en fases avanzadas; uno de los signos más constantes es la hipertensión ocular, que se define como mayor de 18mmHg o una diferencia mayor de 4mmHg entre ambos ojos. En el examen oftalmológico puede determinarse si hay hipertensión ocular, cambios en el fondo de ojo, como daño del nervio óptico o datos compatibles con angiopatía o retinopatía hipertensiva. El estudio del campo visual establece si hay datos compatibles con glaucoma crónico simple de ángulo abierto
Hay estudios que reportan que el glaucoma primario de ángulo abierto tiene una frecuencia de 3 a 10 veces más alta en pacientes mayores de 80 años de edad que en pacientes entre 40 y 50 años2. En México no existen estadísticas precisas sobre la prevalencia de este padecimiento, lo cual puede deberse a que cerca del 90% de los pacientes que padecen glaucoma están asintomáticos.
Existen diversos artículos que sugieren que la hipertensión arterial sistémica es un factor de riesgo más para el glaucoma primario de ángulo abierto así como un factor contribuyente de la progresión del mismo3.
La hipertensión arterial sistémica tiene varios y profundos efectos en la estructura y función del ojo. Primero, la microvasculatura tanto de la retina como de la coroides y la del nervio óptico pasan por una serie de cambios fisiopatológicos en respuesta a una presión arterial elevada, resultando en un número de signos clínicos, referidos como retinopatía hipertensiva, coroidopatía hipertensiva y neuropatía óptica hipertensiva.
Asimismo la hipertensión arterial sistémica es un factor de riesgo importante para desarrollar padecimientos vasculares potencialmente incapacitantes del ojo tales como: oclusión de la arteria o vena retiniana, émbolo arteriorretiniano y retinopatía3.
Además de los bien establecidos factores de riesgo, existe un debate reciente en la literatura que concierne a los efectos hemodinámicos en la perfusión del nervio óptico y, como consecuencia, en su impacto para el desarrollo de glaucoma primario de ángulo abierto. En el glaucoma existe daño directo a nivel microvascular del nervio óptico anterior; se han publicado estudios que sustentan la correlación que existe entre el glaucoma-flujo sanguíneo ocular anormal y el estrechamiento en la vasculatura retiniana4–7.
La asociación entre la hipertensión arterial sistémica y el glaucoma se ha estudiado extensamente y existe una asociación importante tanto para la hipertensión arterial sistémica como para la hipotensión arterial. Los estudios realizados por Klein et al.8 en el 2005 proponen que la reducción de la presión arterial sistémica puede disminuir de manera significativa la presión intraocular; sin embargo, por tratarse de un estudio longitudinal a 5 años de seguimiento, perdieron a muchos pacientes por deceso.
Se ha puesto especial atención a la hipotensión arterial nocturna para la progresión del daño en el nervio óptico en el glaucoma. Se dice que en individuos normales se puede experimentar reducción en la presión por la noche o bajadas de presión por la mañana y que esto puede ser más pronunciado en pacientes con glaucoma de presión intraocular normal y en aquellos pacientes que reciben tratamiento antihipertensivo9–11. Se propone que pacientes con hipotensión nocturna más pronunciada tienden a tener neuropatía óptica glaucomatosa de manera progresiva además de que hay mayor deterioro en el campo visual. (Esto, debido a que se reduce la perfusión en la cabeza del nervio óptico).
Dentro de un examen oftalmológico es común que no se realice de manera rutinaria la toma de presión arterial; sin embargo, es recomendable calcular la presión de perfusión diastólica que resulta de la diferencia entre la presión arterial diastólica y la presión intraocular. Esto puede proveer valiosa información acerca del progreso de este padecimiento9. Se han encontrado estudios en los cuales existe una relación inversamente proporcional entre la presión de perfusión diastólica y el glaucoma primario de ángulo abierto. El valor crítico de la presión de perfusión diastólica está entre 50 y 70mmHg, debajo de estos valores se cree que la progresión de glaucoma se incrementa de manera importante3.
Se tiene evidencia también de que la hipertensión arterial sistémica interfiere en la autorregulación de la circulación ciliar posterior que ya se encuentra comprometida en el glaucoma3,12. Parte de la dificultad para entender el vínculo que existe entre la presión arterial con el glaucoma es que hay una discusión importante entre aquellos que apoyan la teoría de que la presión arterial afecta la progresión y la incidencia del glaucoma, y los que afirman que lo importante sería la presión de perfusión. En algunos estudios se ha determinado que la presión de perfusión baja (hipotensión arterial combinada con hipertensión intraocular) es un factor de riesgo mucho más importante que la hipertensión arterial sistémica en sí12.
Respecto a la hipertensión arterial sistémica, se menciona que es un factor importante, en especial en pacientes con edad avanzada. Esto indica que el daño que causa la hipertensión sobre el ojo varía con la edad. Por ejemplo, en pacientes jóvenes de hecho la presión arterial elevada puede llegar a ser un factor protector contra el glaucoma, puesto que en este grupo de edad aún no hay cambios en la microvasculatura que puedan causar daño; por el contrario, en el adulto mayor la angioesclerosis favorece la isquemia de tejidos como la cabeza del nervio óptico3.
Existen otras patologías que podrían asociarse al glaucoma que ya habían sido estudiadas con anterioridad, como la hipercolesterolemia. Esta asociación no ha sido extensamente estudiada y muestra resultados poco concluyentes; sin embargo, hacia 1988, Chishlom y Stead, encontraron que ni los niveles elevados de lípidos ni los niveles bajos contribuyen de manera directa a la prevalencia del glaucoma13. Hay ciertos estudios que apoyan el hecho de que el uso de estatinas puede llegar a ser beneficioso en pacientes con glaucoma, y probablemente esto tiene que ver con la actividad de la rho-cinasa, enzima que facilita la salida del humor acuoso en la malla trabecular14–16.
El objetivo de este trabajo fue investigar si hay medidas anormales de la presión intraocular en pacientes con hipertensión arterial sistémica
MetodologíaSe trató de un estudio observacional, prospectivo, transversal y analítico. Se realizó en los pacientes con hipertensión arterial sistémica que asistieron a la consulta externa de Cardiología del Hospital General de México, durante el periodo de 1 de julio al 30 de octubre de 2011, que fueron incluidos tras manifestar su interés por participar en el estudio y firmar la hoja de autorización informada.
Se interrogó de forma directa al paciente y a través del expediente clínico para la toma de variables:
Edad, género, índice de masa corporal, antecedentes familiares de glaucoma, perfil de lípidos recientes, tabaquismo. Después de hacer la valoración cardiológica (toma de presión arterial en ambos miembros superiores, frecuencia cardíaca y revisar valores de lípidos en sangre), los pacientes se revisaron en un cuarto de exploración para la toma de presión intraocular con el tonómetro de Perkins (por aplanamiento corneal y manual). Para valorar la excavación papilar con pupila normal se revisó el fondo de ojo con oftalmoscopio directo.
Tamaño de la muestraEl número de participantes se estableció por conveniencia, y quedó definido por aquellos que cumplieron con los criterios de inclusión y que fueron atendidos en el Servicio de Cardiología del hospital durante el periodo referido. De esta manera, el mismo cardiólogo (JCEB) y el oftalmólogo (DZ), revisaron a 310 pacientes durante 4 meses.
Criterios de inclusiónDiagnóstico establecido de hipertensión arterial sistémica. Mayores de 18 años. Cualquier sexo. Bajo tratamiento del Servicio de Cardiología.
Criterios de exclusiónDiabetes mellitus, hipertensión arterial sistémica de etiología secundaria. Antecedentes de miopía u otra afección ocular como traumatismo, catarata, conjuntivitis, uso de medicamentos tópicos en el ojo. En general, aquel paciente que no tenía las condiciones necesarias para medir la presión ocular o para observar el fondo de ojo. Alergia a la tetracaína tópica (derivados sulfonamídicos).
Criterios de eliminaciónFalta de cooperación para la exploración ocular, expedientes incompletos.
Variables a medir- 1.
Sexo, edad, índice de masa corporal.
- 2.
Antecedentes familiares de glaucoma.
- 3.
Antecedentes de tabaquismo.
- 4.
Presión arterial sistémica, con toma en miembros superiores derecho e izquierdo.
- 5.
Presión intraocular (mmHg) en ambos ojos, seleccionando el ojo con la presión intraocular más alta.
- 6.
Fondo de ojo: tamaño de excavación papilar (décimos) seleccionado el ojo con la de mayor diámetro.
Previa información del estudio y firma voluntaria de la carta de consentimiento del paciente, el médico de cardiología remitió al paciente a un espacio físico (área de exploración con una silla y poca luz) para que el médico en servicio social (DZ) hiciera la medición de la presión ocular, luego de la aplicación de una gota de tetracaína al 1% en ambos ojos, usando el tonómetro de Perkins. Con pupila normal se valoró la papila óptica de ambos ojos. Cabe señalar que se preparó previamente al encargado de estas mediciones, durante un mes previo, siendo sometido a una valoración de la concordancia interobservadores (oftalmóloga). En caso de resultar sospechoso de hipertensión ocular se recomendó acudir a una consulta oftalmológica de su preferencia.
Análisis estadístico- 1.
A partir de las frecuencias absolutas, se obtuvieron razones y proporciones para las variables cualitativas: sexo, antecedente de tabaquismo, antecedente familiar de glaucoma y estadio de hipertensión arterial.
- 2.
Promedio y desviación estándar de la edad, índice de masa corporal, presión intraocular más alta (ojo derecho-ojo izquierdo), tamaño de la excavación papilar (ojo derecho-ojo izquierdo), y presión arterial en ambos miembros.
- 3.
Correlación de Pearson entre las siguientes variables:
- a)
Presión arterial, tanto sistólica como diastólica, medida en ambas extremidades superiores, y presión intraocular de cada ojo.
- b)
Presión arterial, tanto sistólica como diastólica, medida en ambas extremidades superiores, y tamaño de la excavación papilar de cada ojo.
- c)
Presión intraocular de cada ojo y edad.
- d)
Índice de masa corporal y presión intraocular en cada ojo.
- e)
Índice de masa corporal y tamaño de la excavación papilar en cada ojo.
- a)
- 4.
Comparación de promedios mediante la prueba t de student para muestras independientes:
- a)
Presión intraocular en cada ojo entre pacientes con edad mayor o igual a 65 años y menores de 65.
- b)
Presión intraocular en cada ojo entre pacientes con o sin antecedente de familiar con glaucoma.
- c)
Presión intraocular en cada ojo entre hombres y mujeres.
- d)
Tamaño de la excavación papilar en cada ojo entre hombres y mujeres.
- e)
Índice de masa corporal entre hombres y mujeres.
- f)
Índice de masa corporal entre personas de 65 años y más con respecto a las menores de 65 años.
- a)
Se cumplieron los puntos presentados en el protocolo:
Se trató de un estudio observacional con metodología diagnóstica que no implicó riesgo para el paciente. El beneficio será conocer la prevalencia de sospechosos de hipertensión ocular. Se solicitó conocimiento y firma de carta de consentimiento.
Este estudio se realizó con la aprobación de la Dirección de Investigación del Hospital General de México, clave de registro DIC/11/503/03/076.
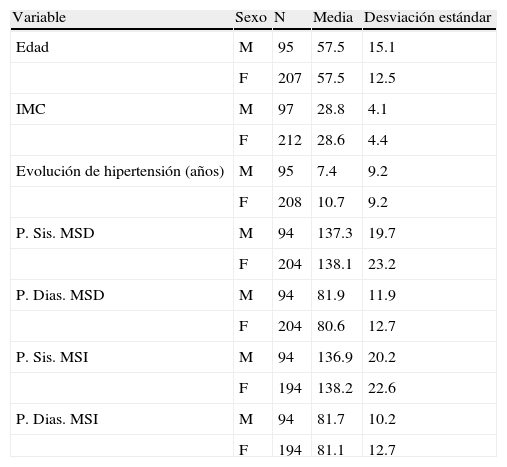
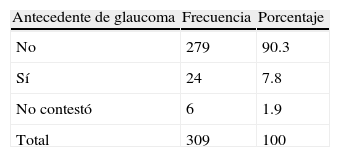
ResultadosPoblaciónSe estudiaron 310 pacientes que cumplieron con los criterios de inclusión y aceptaron participar mediante carta de consentimiento Informado. En la tabla 1 se presentan sus características generales. La población estudiada estuvo conformada predominantemente por mujeres, en una relación de 2 a 1. Se encontraron diferencias estadísticamente significativas en el tiempo de evolución de la hipertensión arterial entre hombres y mujeres (t=2.88, p<0.01). Respecto a los antecedentes familiares, la tabla 2 muestra que hubo aproximadamente un 8% de pacientes con antecedentes familiares de glaucoma. Con relación a los antecedentes personales, el tabaquismo se reconoció en un 21.7%. La comparación del promedio de la presión arterial sistólica y la diastólica entre pacientes con y sin el antecedente familiar de glaucoma no mostró diferencias significativas (tabla 3).
Características generales de la población estudiada
| Variable | Sexo | N | Media | Desviación estándar |
| Edad | M | 95 | 57.5 | 15.1 |
| F | 207 | 57.5 | 12.5 | |
| IMC | M | 97 | 28.8 | 4.1 |
| F | 212 | 28.6 | 4.4 | |
| Evolución de hipertensión (años) | M | 95 | 7.4 | 9.2 |
| F | 208 | 10.7 | 9.2 | |
| P. Sis. MSD | M | 94 | 137.3 | 19.7 |
| F | 204 | 138.1 | 23.2 | |
| P. Dias. MSD | M | 94 | 81.9 | 11.9 |
| F | 204 | 80.6 | 12.7 | |
| P. Sis. MSI | M | 94 | 136.9 | 20.2 |
| F | 194 | 138.2 | 22.6 | |
| P. Dias. MSI | M | 94 | 81.7 | 10.2 |
| F | 194 | 81.1 | 12.7 |
IMC: índice de masa corporal; F: femenino; M: masculino; P. Dias. MSD: presión diastólica miembro superior derecho; P. Dias. MSI: presión diastólica miembro superior izquierdo; P. Sis. MSD: presión sistólica miembro superior derecho; P. Sis. MSI: presión sistólica miembro superior izquierdo.
Hubo una diferencia estadísticamente significativa en el tiempo de evolución de la hipertensión arterial entre hombres y mujeres (t=2.88, p<0.01).
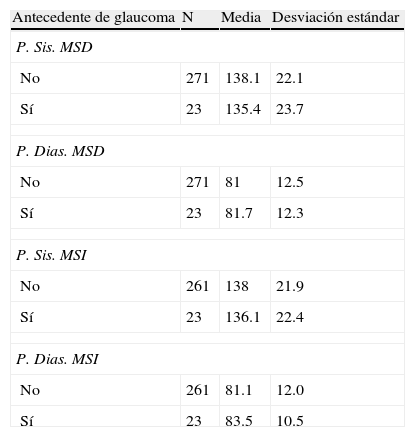
Comparación del promedio de la presión arterial sistólica y la diastólica entre pacientes con y sin antecedente familiar de glaucoma
| Antecedente de glaucoma | N | Media | Desviación estándar |
| P. Sis. MSD | |||
| No | 271 | 138.1 | 22.1 |
| Sí | 23 | 135.4 | 23.7 |
| P. Dias. MSD | |||
| No | 271 | 81 | 12.5 |
| Sí | 23 | 81.7 | 12.3 |
| P. Sis. MSI | |||
| No | 261 | 138 | 21.9 |
| Sí | 23 | 136.1 | 22.4 |
| P. Dias. MSI | |||
| No | 261 | 81.1 | 12.0 |
| Sí | 23 | 83.5 | 10.5 |
P. Dias. MSD: presión diastólica miembro superior derecho; P. Dias. MSI: presión diastólica miembro superior izquierdo; P. Sis. MSD: presión sistólica miembro superior derecho; P. Sis. MSI: presión sistólica miembro superior izquierdo.
No hubo diferencias estadísticamente significativas.
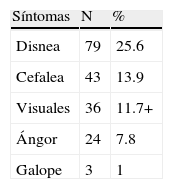
Los síntomas asociados se describen en la tabla 4. El más frecuente fue la disnea, presente en la cuarta parte de los pacientes estudiados, seguido de la cefalea (14%).
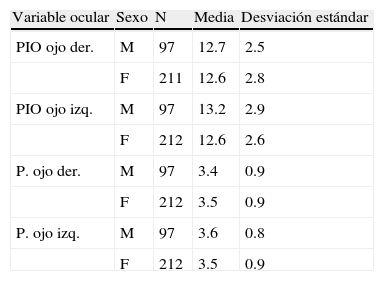
La tabla 5 muestra las diferencias en las presiones intraoculares y el tamaño de la excavación papilar entre hombres y mujeres. No se encontraron diferencias estadísticamente significativas.
Diferencias en las presiones intraoculares y el tamaño de la excavación papilar entre hombres y mujeres
| Variable ocular | Sexo | N | Media | Desviación estándar |
| PIO ojo der. | M | 97 | 12.7 | 2.5 |
| F | 211 | 12.6 | 2.8 | |
| PIO ojo izq. | M | 97 | 13.2 | 2.9 |
| F | 212 | 12.6 | 2.6 | |
| P. ojo der. | M | 97 | 3.4 | 0.9 |
| F | 212 | 3.5 | 0.9 | |
| P. ojo izq. | M | 97 | 3.6 | 0.8 |
| F | 212 | 3.5 | 0.9 |
F: femenino; M: masculino; P.: tamaño de la excavación papilar en décimos; PIO: presión intraocular en mmHg.
No hubo diferencias estadísticamente significativas en ninguna de las cuatro variables entre hombres y mujeres.
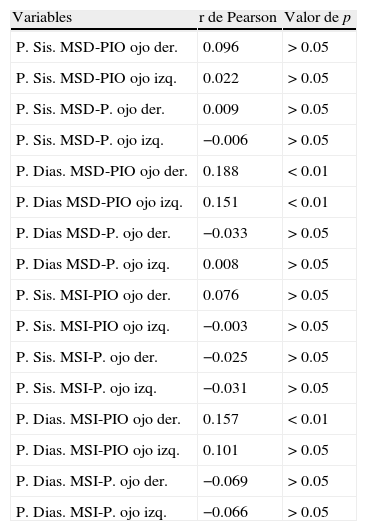
La tabla 6 muestra la relación entre la presión sistólica y diastólica de ambos miembros superiores con la presión intraocular y la excavación papilar del ojo derecho o del ojo izquierdo. Se encontraron correlaciones estadísticamente significativas entre la presión diastólica del brazo derecho y la presión intraocular en ambos ojos. También fue así con la presión diastólica del brazo izquierdo y la presión intraocular del ojo derecho.
Correlaciones entre la presión arterial y la presión intraocular
| Variables | r de Pearson | Valor de p |
| P. Sis. MSD-PIO ojo der. | 0.096 | >0.05 |
| P. Sis. MSD-PIO ojo izq. | 0.022 | >0.05 |
| P. Sis. MSD-P. ojo der. | 0.009 | >0.05 |
| P. Sis. MSD-P. ojo izq. | −0.006 | >0.05 |
| P. Dias. MSD-PIO ojo der. | 0.188 | <0.01 |
| P. Dias MSD-PIO ojo izq. | 0.151 | <0.01 |
| P. Dias MSD-P. ojo der. | −0.033 | >0.05 |
| P. Dias MSD-P. ojo izq. | 0.008 | >0.05 |
| P. Sis. MSI-PIO ojo der. | 0.076 | >0.05 |
| P. Sis. MSI-PIO ojo izq. | −0.003 | >0.05 |
| P. Sis. MSI-P. ojo der. | −0.025 | >0.05 |
| P. Sis. MSI-P. ojo izq. | −0.031 | >0.05 |
| P. Dias. MSI-PIO ojo der. | 0.157 | <0.01 |
| P. Dias. MSI-PIO ojo izq. | 0.101 | >0.05 |
| P. Dias. MSI-P. ojo der. | −0.069 | >0.05 |
| P. Dias. MSI-P. ojo izq. | −0.066 | >0.05 |
P.: tamaño de la excavación papilar; P. Dias. MSD: presión diastólica miembro superior derecho; P. Dias. MSI: presión diastólica miembro superior izquierdo; P. Sis. MSD: presión sistólica miembro superior derecho; P. Sis. MSI: presión sistólica miembro superior izquierdo; PIO: presión intraocular.
No hubo correlación de la edad con la presión intraocular en ninguna de las mediciones, y al separar por personas menores de 65 años y de 65 años y más; no hubo diferencias significativas en el promedio de la presión intraocular.
El índice de masa corporal tuvo una amplia variación, pues se encontró entre 16 y 43.6, es decir, se incluyeron personas con peso bajo y personas con obesidad mórbida. El promedio (28.2) ubicó a la muestra en el rango de sobrepeso. No se observaron diferencias estadísticamente significativas en su promedio entre hombres y mujeres, pero sí con respecto a los 2 grandes grupos de edad que se conformaron. No se encontró correlación con la presión intraocular o con el tamaño de la excavación papilar.
DiscusiónEste trabajo se realizó con pacientes de características similares a los de otros estudios7,8
En nuestro estudio solo encontramos significación en la correlación de la presión intraocular con la presión arterial diastólica en ambos brazos. No hubo correlación de la edad con la presión intraocular, y al separar por personas menores de 65 años y de 65 y más, no hubo diferencias significativas en la presión intraocular.
Los estudios que han investigado con doppler la perfusión sanguínea de la cabeza del nervio óptico demuestran que la hipertensión arterial en pacientes con glaucoma se asocia a menor perfusión17; otros autores han determinado que la baja presión arterial nocturna, incluyendo periodos de apnea del sueño, afectan la perfusión sanguínea del nervio óptico18. En general se acepta que los extremos de la presión arterial afectan la perfusión sanguínea del nervio óptico, por lo que la hipertensión arterial solo es uno de los mecanismos que participan en el daño del nervio óptico.
Otro grupo de investigadores de la circulación de la cabeza del nervio óptico19 mostraron que la velocidad de flujo en los vasos retrobulbares está reducido en los pacientes con glaucoma antes de presentar cambios en los campos visuales. En el estudio de población abierta en pacientes hipertensos arteriales Blue Mountains Eye Study7, las presiones intraoculares promedio fueron de 14.3mmHg para la presión sistólica<110mmHg, alcanzando un incremento de 3.4mmHg en la presión de 200mmHg; con niveles bajos y altos de la presión diastólica, la presión intraocular aumentó de 15.2 hasta 18.4mmHg.
El estudio de Caprioli y Colemn18, donde estudiaron a más de 3,000 pacientes, demostró que sí existen cambios significativos de la presión intraocular en los pacientes hipertensos, similar a nuestros hallazgos.
Aún así hay autores que apoyan más la teoría de que es mayor el riesgo en los pacientes con presión arterial baja, incluyendo las hipotensiones nocturnas y las producidas por fármacos como los bloqueadores de los canales del calcio19.
En nuestro estudio no fue considerado el tipo de medicamento que recibían los pacientes, por lo que no podemos establecer la relación del tipo de medicamento con cambios en la presión intraocular.
Revisiones más recientes sobre los factores de riesgo en los pacientes con glaucoma mencionan reportes similares, donde el alza de presión arterial sistólica protege la progresión del glaucoma, y contrariamente, la baja perfusión diastólica se asocia a progresión del glaucoma20.
Una de las mejores actualizaciones de glaucoma la reportaron Weinreb y Khaw, publicada en Lancet 20041, donde se menciona la influencia de enfermedades sistémicas como la hipertensión arterial, enfermedades cardiovasculares, miopía, cefalea migrañosa y vasoespasmo periférico como posibles factores de riesgo. En nuestra población conocida y tratada como hipertensa, observamos correlación de la presión intraocular más alta con la hipertensión diastólica. Los factores de riesgo para el glaucoma crónico están relacionados con mayor edad, ya que es más frecuente en adultos mayores y también con el antecedente familiar21, correlación que no encontramos en la población de este estudio.
En un artículo de una clínica oftalmológica de Alemania concluyeron que la hipertensión arterial es la causa más común de enfermedad sistémica asociada al glaucoma; debido a que afecta la perfusión ocular, en especial hay disfunción del endotelio capilar alterando los mecanismos de autorregulación retiniana. Aconsejan la revisión periódica de los pacientes hipertensos arteriales con el oftalmólogo22.
ConclusionesEste estudio no encontró correlación de la presión intraocular con los valores de la presión arterial sistólica, en cambio sí hubo correlación estadísticamente significativa, por el coeficiente de Pearson, entre la presión intraocular y la presión arterial diastólica en ambos brazos. Comparando las presiones intraoculares y la excavación papilar no encontramos diferencias significativas por sexo, edad o índice de masa corporal. Las presiones intraoculares medidas no fueron mayores de 24mmHg, al igual que la presión arterial media, seguramente por tratarse de pacientes bajo tratamiento antihipertensivo. Aunque los hallazgos no fueron concluyentes, se recomienda enviar a revisión de presión intraocular a los pacientes hipertensos arteriales con o sin control, en especial si tienen antecedentes familiares de glaucoma o si su presión arterial diastólica se mantiene muy alta.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.