¿ Introducción
La rinitis y la conjuntivitis alérgica representan una manifestación importante de la atopia, se presenta hasta en 40% de la población pediátrica y ocasiona un gran ausentismo en escolares e incapacidades laborales.1-3
El entendimiento del proceso inflamatorio responsable de la rinoconjuntivitis es de suma importancia, no sólo por la elevada frecuencia con la que se presentan estas patologías, sino que también por el gran impacto que tienen en la vida cotidiana y su potencial tratamiento.1,2
La exposición a un alérgeno determinado despierta una respuesta tanto celular (células T) como humoral (IgE), estos dos mecanismos culminan en la liberación de mediadores inflamatorios responsables de la sintomatología característica de la rinitis y conjuntivitis alérgicas.1,4 Dentro del proceso inflamatorio se ha descrito una importante participación eosinofílica,4-9 considerándose incluso, que una biometría hemática con una diferencial hacia eosinófilos mayor a 40% es altamente sugestiva de patología alérgica. Sin embargo, un gran número de padecimientos distintos a la atopia explicarían también la eosinofilia e incluso la elevación de la IgE sérica (parasitosis, enfermedades autoinmunes, ciertos medicamentos y neoplasias como linfomas o carcinomas), lo que ocasiona que esta modalidad diagnóstica para la rinoconjuntivitis alérgica, no sea del todo efectiva.6
Se han buscado alternativas diagnósticas para determinar si la etiología de una rinitis o conjuntivitis es de tipo alérgica, obteniéndose poco éxito. En ocasiones, algunas de estas técnicas son de elevado costo o complejidad en su realización y en otras ocasiones resultan poco concluyentes.10
La rinitis alérgica suele manifestarse por rinorrea, obstrucción y prurito nasal, estornudos en salva.11 La conjuntivitis alérgica se manifiesta por hiperemia, prurito y lagrimeo, aunque el diagnóstico de la rinoconjuntivitis alérgica suele ser clínico, se está a la búsqueda de una herramienta confirmatoria, que resulte sencilla, económica y eficaz ante la sospecha diagnóstica.
Estudios previos han propuesto la medición de IgE (como indicador de activación de células Th2), histamina, interleucina-4 y triptasa en la lágrima de pacientes con cuadros sugestivos de conjuntivitis alérgica, para determinar si la etiología es de tipo alérgica, con resultados poco concluyentes, de baja especificidad y que se asociaron con un aumento de estas proteínas en las lágrimas de manera inconstante, sin correlacionarse con el cuadro clínico.12
En ocasiones, identificar el mecanismo causal de una conjuntivitis crónica puede ser difícil, debido a que hay una participación de distintos fenómenos implicados en su génesis, tales como factores infecciosos, endocrinos, inflamatorios, alérgicos e incluso iatrógenos. El reconocimiento del mecanismo causal de la conjuntivitis es importante para elegir una medida terapéutica adecuada.12
Se sabe que cuando se desencadena una respuesta de hipersensibilidad tipo I, se induce la activación de las células endoteliales y la expresión de moléculas de adhesión, responsables del reclutamiento de células inflamatorias y de la infiltración de las mismas hacia las mucosas. La utilización de la citología (tanto ocular como nasal) permite la identificación de las distintas poblaciones celulares infiltradas en las mucosas.13
El objetivo del presente estudio fue observar la utilidad del empleo de la citología conjuntival y nasal como herramienta de apoyo para el diagnóstico de la rinoconjuntivitis de tipo alérgica y analizar los datos que arrojen las citologías para poder tener un mejor entendimiento de esta patología y mejorar el abordaje de la misma.
¿ Métodos
Se seleccionaron a veintidós pacientes consecutivos (12 hombres y 10 mujeres), con un rango de edad de 18 a 52 años, que presentaban signos o síntomas sugestivos de rinoconjuntivitis alérgica, manifestados por: hiperemia conjuntival, lagrimeo, prurito ocular, rinorrea hialina, estornudos en salva, y prurito nasal.
El grupo control constó de diez pacientes asintomáticos (cinco mujeres y cinco hombres) de edades entre 22 y 56 años.
Se rechazaron a los pacientes con alergia conocida a la tetracaína y aquellos pacientes que se negaron a ser partícipes en el estudio. Previo consentimiento informado, se recolectaron citologías tanto conjuntivales como nasales (de manera bilateral) de todos los pacientes. Para la toma de la citología conjuntival se utilizó una hoja de bisturí del número quince y se realizó un procedimiento de raspado conjuntival bajo anestesia local con tetracaína (aplicada en conjuntiva tarsal y bulbar).
Para la toma de la citología nasal se utilizó un hisopo y se realizó un raspado de las paredes de la nariz y del septo nasal.
Las muestras fueron transferidas a portaobjetos para su posterior tinción con la técnica de Wright. La tinción duro tres minutos con cuarenta segundos y siete minutos en solución Buffer, para su posterior lavado por treinta segundos con agua destilada. Finalmente las muestras fueron observadas al microscopio por un solo médico capacitado en citología ocular. Se determinaron las extirpes celulares y se cuantificó la diferencial hallada en las muestras.
¿ Resultados
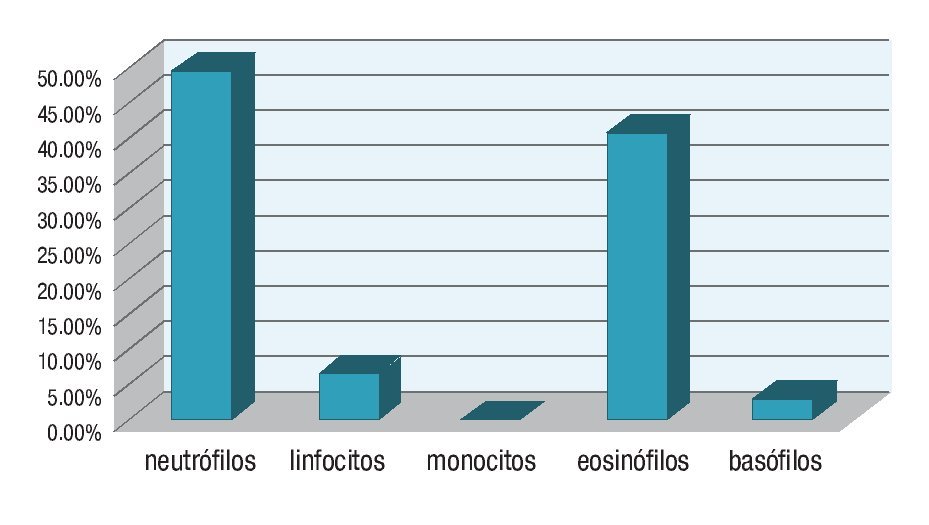
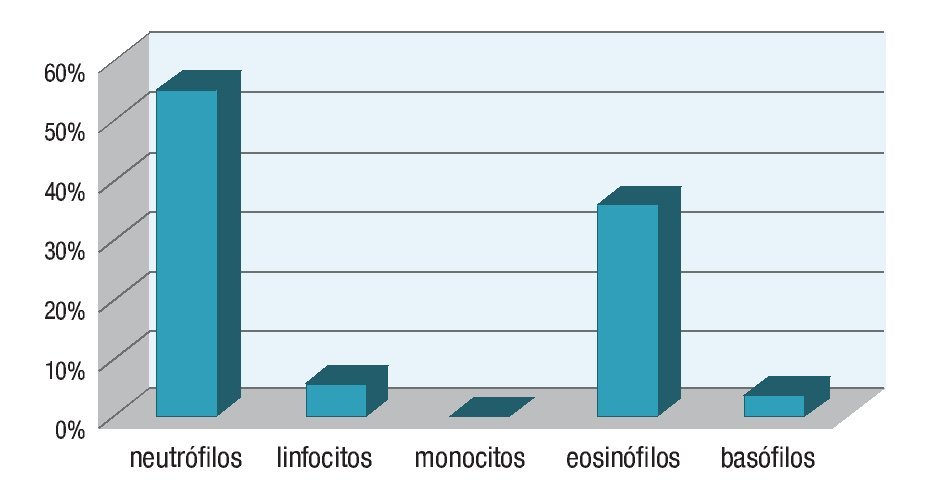
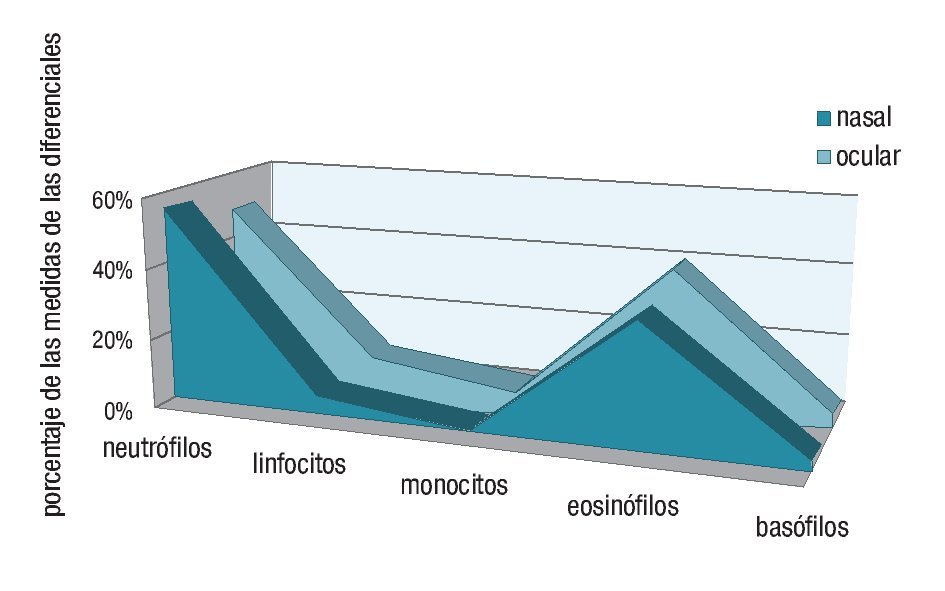
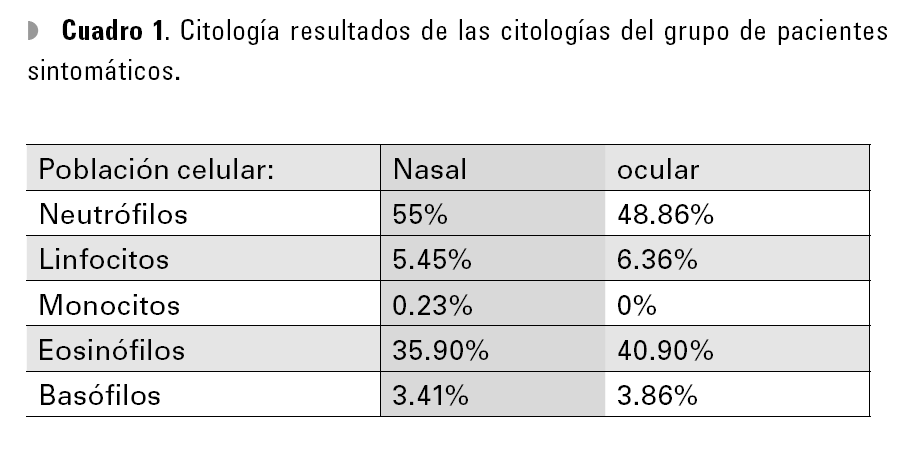
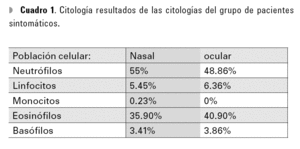
En el grupo control se observaron únicamente eosinófilos aislados en raras ocasiones tanto en las muestras oculares como en las nasales (nunca más de dos por muestra). No se encontraron más células inflamatorias. En el grupo de pacientes con sintomatología de rinoconjuntivitis alérgica se encontró que la población celular predominante fue la de los neutrófilos, con 55% en las citologías oculares y 48.86% en las nasales. La segunda población más prevalente tanto a nivel ocular como nasal fue la de los eosinófilos, con 35.9% a nivel ocular vs. 40.90% a nivel nasal.
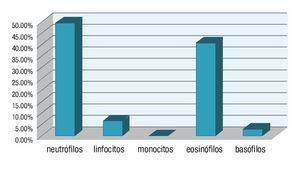
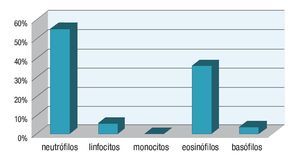
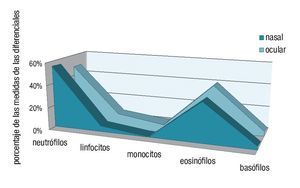
Tanto a nivel ocular como nasal la población celular menos predominante fue la de los monocitos con una media de 0.23 y 0% respectivamente. Es decir, la distribución de las poblaciones celulares en orden decreciente fue la siguiente: neutrófilos, eosinófilos, linfocitos, basófilos y monocitos. En la Cuadro 1 se muestran los resultados de las citologías de los pacientes sintomáticos y en las gráficas las medias diferenciales. Ocular (Gráfica 1), nasal (Gráfica 2) y su comparativa (Gráfica 3).
¿ Gráfica 1. Comparativa entre las medias diferenciales de las citologías oculares.
¿ Gráfica 2. Comparativa entre las medias de las diferenciales en las citologías nasales.
¿ Gráfica 3. Comparación entre las medias de las diferenciales en las citologías oculares vs. nasales.
¿ Discusión
En el estudio realizado, encontramos una amplia participación neutrofílica y eosinofílica en las citologías de pacientes con sintomatología sugestiva de rinoconjuntivitis alérgica. Sin embargo, se observó que la población de neutrófilos fue la más prevalente, 19.1% mayor que la de eosinófilos a nivel nasal, y 7.96% mayor a nivel ocular. Lo anteriormente mencionado hace énfasis en la importante participación neutrofílica en la génesis de esta patología. En el grupo control no observamos la presencia significativa de células inflamatorias ni a nivel ocular ni nasal.
¿ Conclusiones
Aunque en la literatura médica se ha publicado en numerosas ocasiones que las células que suelen predominar en los cuadros de atopia son los eosinófilos, basófilos y mastocitos, con la consiguiente liberación de mediadores inflamatorios. En el presente estudio se observó que en las citologías de los pacientes con rinoconjuntivitis alérgica, predominaron los neutrófilos, sugiriendo una amplia participación de tipo inflamatoria dentro de la etiopatogenia de este padecimiento.
Lo anteriormente mencionado enfatiza la importancia de la adición de un tratamiento antiinflamatorio al manejo de la rinoconjuntivitis alérgica aunado al tratamiento antihistamínico y a las modificaciones ambientales.2 En un estudio previo realizado por el Departamento de Oftalmología de la Universidad de Padua, Italia, se menciona al ketorolaco como un fármaco útil en el tratamiento de pacientes con sintomatología de conjuntivitis alérgica tras un "test de provocación", mediante la inhibición de la degranulación de mastocitos.13 Estos resultados podrían explicar también la amplia mejoría clínica en pacientes con alergia tras el uso de esteroides tópicos, que intervienen tanto en la disminución de los síntomas generados por la degranulación del eosinófilo y del mastocito como en la reducción de la cascada inflamatoria generada por los neutrófilos. Sin embargo, en el presente estudio proponemos la adición de un tratamiento antiinflamatorio para reducir también el número de neutrófilos implicados en la fisiopatología de la rinoconjuntivitis alérgica. Aunque el diagnóstico de esta patología suele ser clínico, proponemos la utilización de la citología ocular y nasal como herramienta de apoyo en el diagnóstico de la misma en los casos de diagnóstico dudoso.
Correspondencia: Dr. Salomón Fermon-Schwaycer.
Av. De la Palma N° 8, 5° Piso-503. Interlomas. 52787, Huixquilucan, Estado de México.
Teléfonos: 3605 1323 y 3605 1419, Fax: 3605 1419.
Correo electrónico: sfermon@yahoo.com