¿ INTRODUCCIÓN
El cáncer de próstata es la principal neoplasia maligna en el hombre después de los 65 años en nuestro país y la segunda causa entre los 45 a 64 años. La falta de sensibilidad del APE ha permitido mejorar los esquemas de biopsia de próstata para incrementar la detección de cáncer. Se sabe que la región periférica es la zona anatómica en la que con más frecuencia se localiza el cáncer, aproximadamente 75% a 85% de todo el cáncer detectado. Desde 1989 se ha buscado el esquema de biopsia ideal que incremente la detección de cáncer y reduzca los resultados falsos negativos. La primera técnica sistematizada de la próstata guiada por ultrasonido transrectal (USTR), la realizó la Dra. Hodge y demostró que con este tipo de técnica incrementaba el diagnóstico de cáncer en 9% comparado con biopsias de lesiones sospechosas en el USTR. Este esquema evaluó un total de seis fragmentos; tres tomados en cada lóbulo prostático en la base, zona media y ápex, con un centímetro de separación entre cada uno, equidistantes entre la línea media de la próstata y el borde lateral de la próstata. Sin embargo, este tipo de técnica demostró un alto porcentaje de falsos negativos hasta de 50%. Por lo que se empezaron a desarrollar esquemas ampliados tomando la zona periférica lateral y en algunos casos cuernos anteriores de la zona periférica y de la zona transicional. Los esquemas ampliados de biopsias, especialmente de la zona periférica lateral han mejorado la detección de cáncer globalmente.
¿ MÉTODOS
El diseño del estudio fue trasversal analítico. Este estudio se realizó en el periodo del tres de abril de 2008, al tres de octubre de 2008. Fueron sometidos a biopsia transrectal de próstata 145 pacientes que asistieron a la consulta externa de Urología en el Hospital General de México con criterios de inclusión como, examen digital rectal sospechoso, APE mayor de 4 ng/mL, o APE menor de 4 ng/mL pero con tacto sospechoso, estas biopsias fueron realizadas por un solo médico. Ninguno de estos pacientes tenía biopsia previa, diagnóstico previo de cáncer de otra institución, o lesiones premalignas (como neoplasia intraepitelial de alto grado o atipia celular).
La preparación de los pacientes se llevó a cabo de la siguiente manera: Ciprofloxacino 500 mg V.O. cada 12 horas, tres días antes de la biopsia y posterior a la biopsia se continuó con antibiótico siete días más y enema evacuante a las 22:00 y 6:00 horas previos a la biopsia.
El procedimiento de la biopsia fue de la siguiente manera: el paciente era referido de la consulta externa de Urología, con hoja de envío donde se especificaba las anormalidades en el examen digital rectal y antígeno prostático específico. El paciente se colocó en decúbito dorsal y se realizó tacto rectal previo a la biopsia donde se describían anormalidades (aumentado de consistencia, nódulos o ambos) para corroborar lo que se refería en la hoja de envió; posteriormente se colocó al paciente en decúbito lateral izquierdo, con las rodillas flexionadas hacia su pecho.
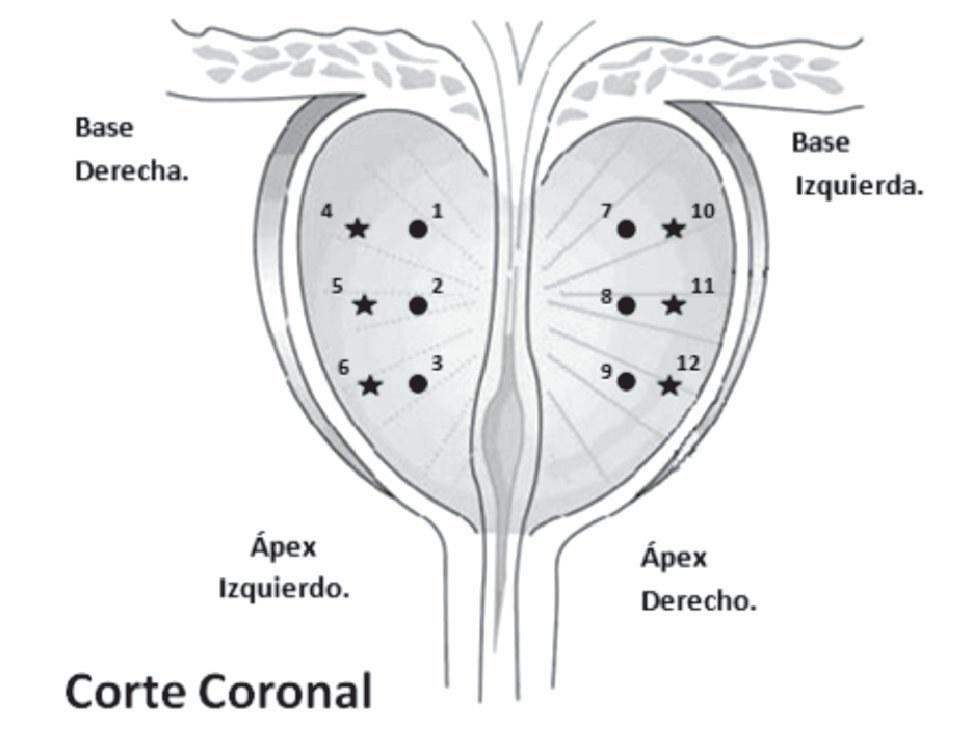
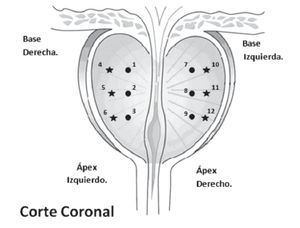
Se realizó ultrasonografía transrectal de próstata con un transductor de 5 mHz con un equipo marca Aloka modelo 3731, tomando las dimensiones de la próstata en su plano coronal y luego en su plano sagital; se calculó el volumen prostático usando la fórmula de próstata elipsoide: diámetro anterior-posterior por supero-inferior por transverso por 0.52; se infiltró el plexo periprostático (entre la base de la próstata y la vesícula seminal en el plano sagital) con xilocaina al 2%, 5 mL para cada lóbulo. Se realizó toma de fragmentos en dos planos con pistola magnum marca BARD: parasagital (entre la línea media de la próstata y el borde lateral de la próstata - Hodge - sextantes estándar) y en plano sagital (entra la línea anteriormente formada (Hodge) y el borde lateral de la próstata (sextantes laterales); se etiquetaron los envases de plástico del uno al 12, se tomaron los primeros seis fragmentos del lóbulo derecho, tres sextantes estándar (base [1], zona media [2] y ápex [3]) y tres sextantes laterales (base [4], zona media [5] y ápex [6]); el mismo procedimiento se realizó en el lóbulo izquierdo, tres sextantes estándar (base [7], zona media [8] y ápex [9]) y tres sextantes laterales (base [10], zona media [11] y ápex [12]) (Imagen 1). No se tomó ninguna biopsia de lesiones sospechosas; se realizó revisión de sangrado transrectal, por medio de examen digito rectal y por último se envió la muestra al departamento de patología para su análisis en forma separada.
Imagen 1.Toma de las muestras para biopsia
Se realizó el análisis de los resultados por rango de APE estratificándolos de la siguiente manera: menor de 4 ng/mL, de 4.1 a 10 ng/mL, de 10.1 a 20 ng/mL, 20.1 a 50 ng/mL y mayor de 50 ng/mL.
Así también, se estratificó por volumen prostático menores de 50 cc y mayores de 50 cc.
¿ RESULTADOS
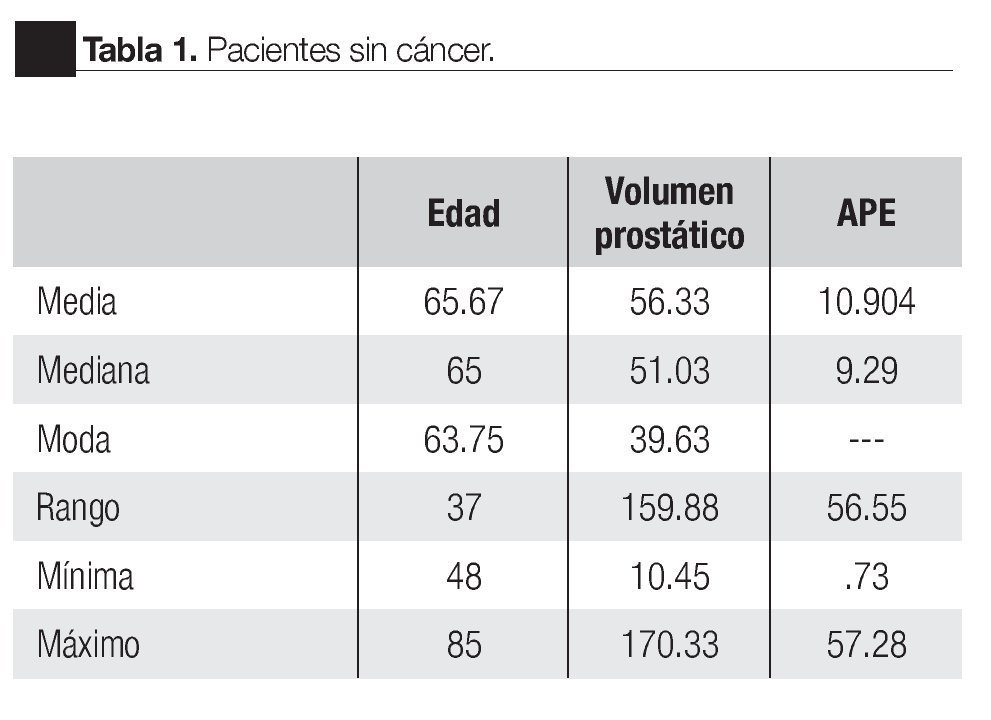
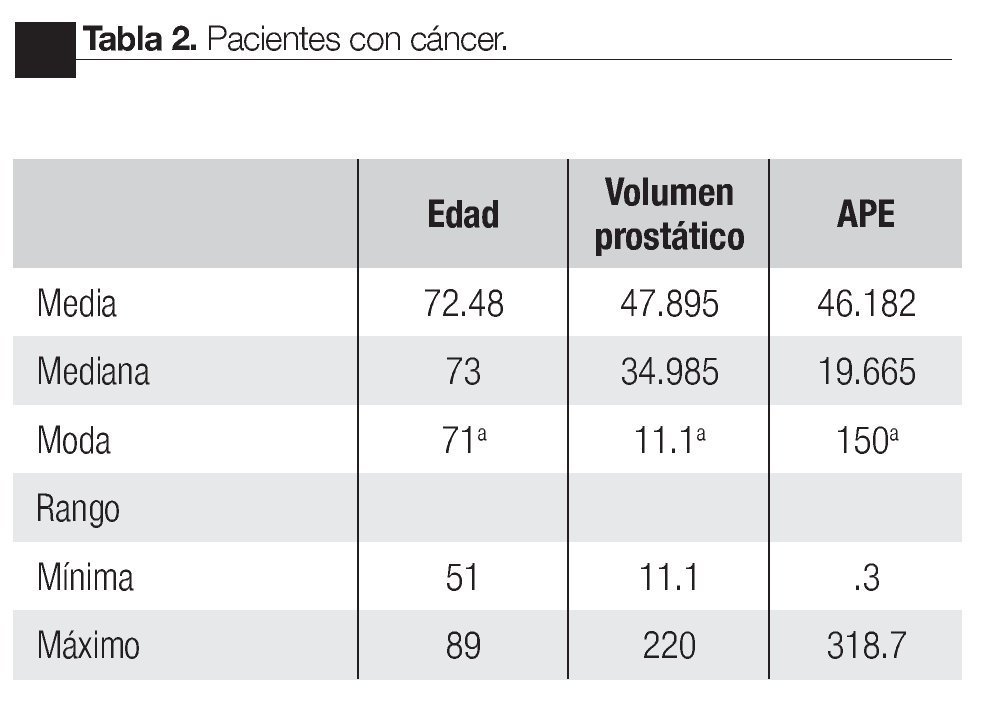
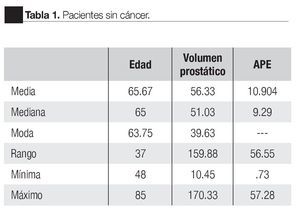
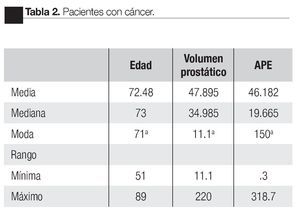
Se realizaron 145 biopsias transrectales de próstata guiadas por ultrasonido transrectal, se diagnosticaron 46 casos de cáncer de próstata, seis neoplasias intraepiteliales de alto grado y 93 pacientes con padecimientos benignos. La detección global de cáncer fue de 31% (Tabla 1 y 2).
Estadístico de variables: Medidas de tendencia central y de dispersión en pacientes con cáncer de próstata.
Análisis de los pacientes con cáncer: De los 46 casos diagnosticados con cáncer, se analizaron las muestras por separado de ambos esquemas, encontrando que, en el grupo de pacientes con biopsias estándar exclusivamente se diagnosticó 6/46 casos de cáncer, mientras que en el grupo de sextantes laterales se diagnosticaron exclusivamente 8/46 casos de cáncer y fueron positivos en ambos sets 32/46 pacientes.
El porcentaje diagnóstico global de cáncer en el grupo de sextantes laterales exclusivamente fue de 17.3%, en tanto que, en el grupo de sextantes estándar fue de 13%, por lo que 71.7% fueron positivos a cáncer en ambos sets.
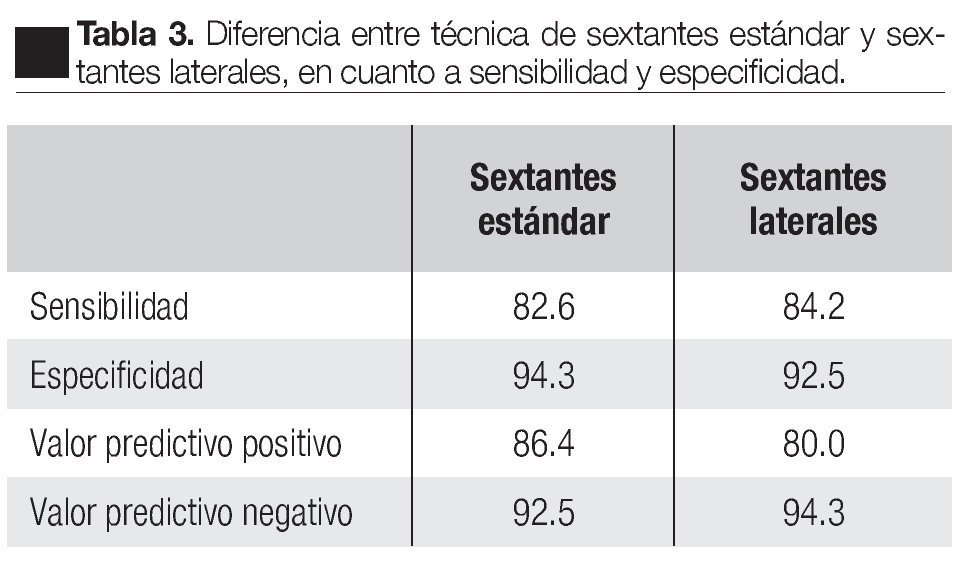
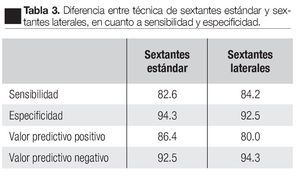
La sensibilidad, especificidad, valor predictivo positivo, valor predictivo negativo, de ambas técnicas, se presenta en la Tabla 3. No hubo diferencia significativa en la detección de cáncer entre ambas técnicas.
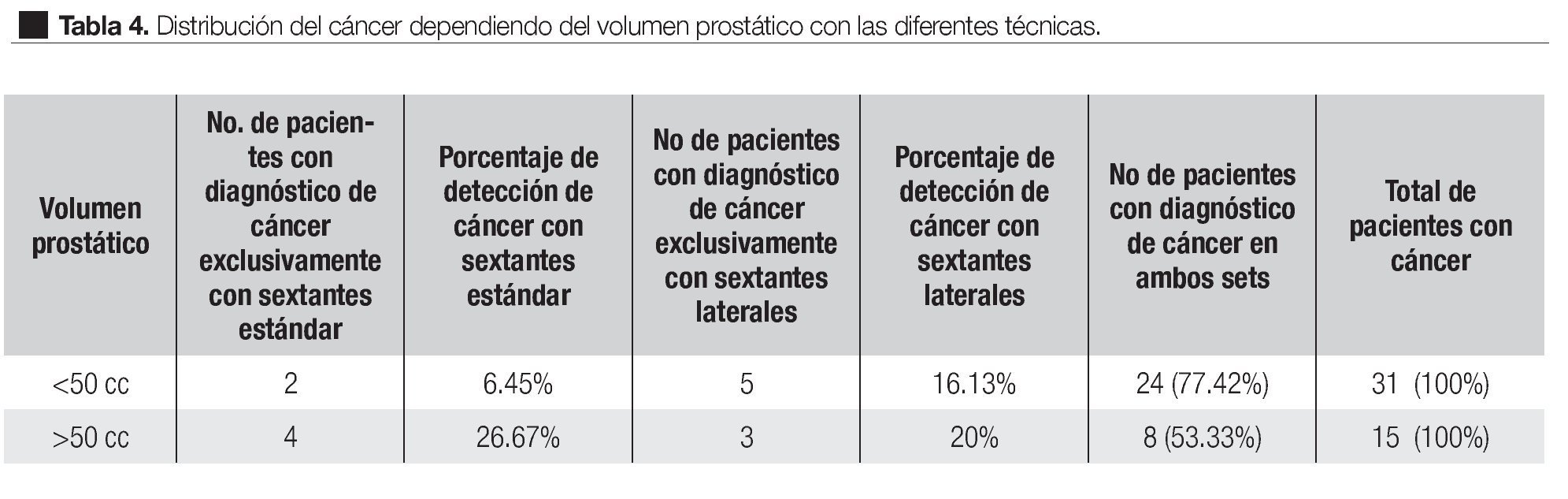
Análisis de los pacientes con cáncer dependiendo del volumen prostático: La detección de cáncer en próstatas menores de 50 cc exclusivamente con sextantes estándar fue de 6.45%, con sextantes laterales de 16.13% y fueron positivos en ambos sets 77.42%; en próstatas mayores de 50 cc se incrementó la detección de cáncer en 26.67% exclusivamente con sextantes estándar, con sextantes laterales de 20% y fueron positivos en ambos sets 53.33% (Tabla 4).
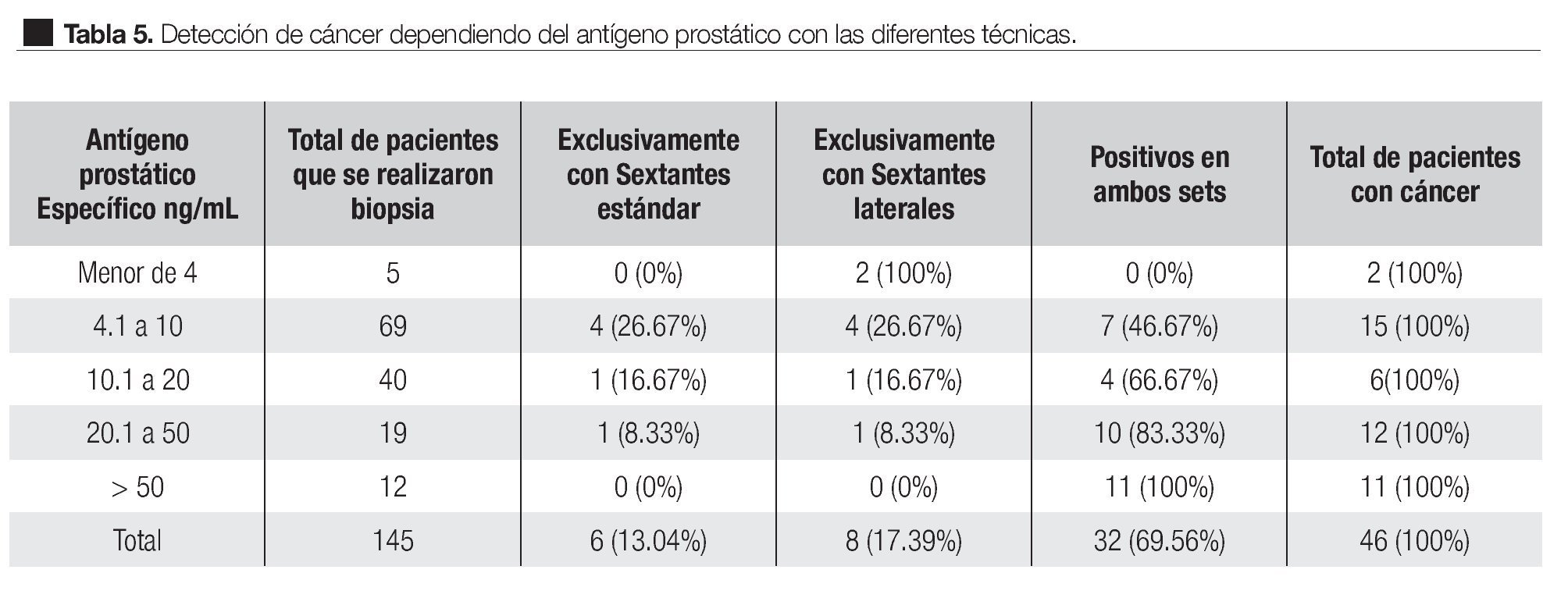
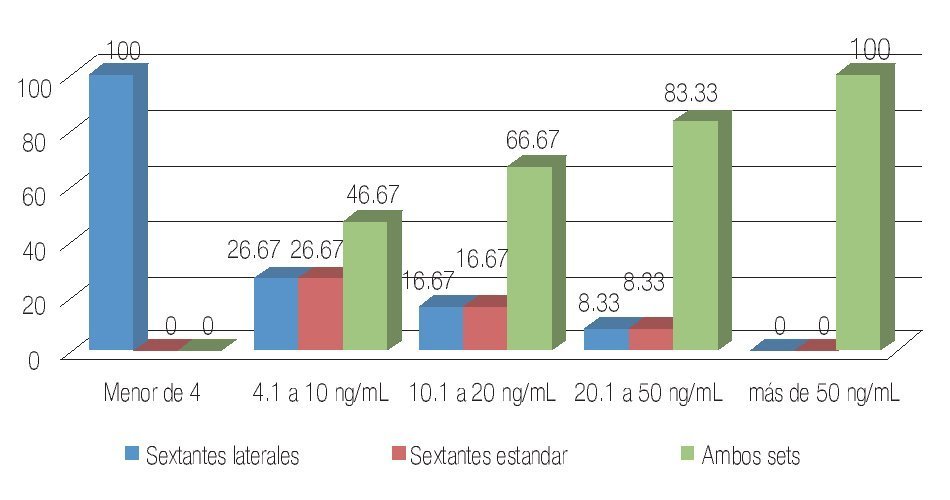
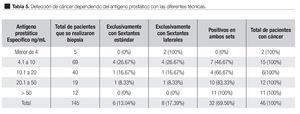
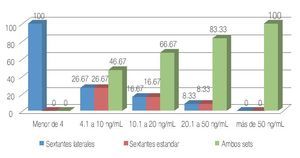
Análisis de los pacientes con cáncer dependiendo del antígeno prostático específico: El incremento en la detección de cáncer estratificándolo por APE con las diferentes técnicas de biopsia fue: en el subgrupo de menor de 4 ng/mL 100% se diagnosticó exclusivamente con sextantes laterales; de 4.1 a 10 ng/mL fue de 26.67% con sextantes laterales, 26.67% con sextantes estándar y en ambos sets de 46.67%; de 10.1 a 20 ng/mL fue de 16.67% con sextantes laterales, 16.67% con sextantes estándar y con ambos sets de 66.67%; de 20.1 a 50 ng/mL fue de 8.33% con sextantes laterales, 8.33% con sextantes estándar y 83.33% con ambosets; en el grupo de más 50 ng/ mL ningún cáncer se diagnosticó con sextantes laterales o sextantes estándar aisladamente, 100% se diagnosticó con ambos sets (Tabla 5, Imagen 2).
Imagen 2. Detección de cáncer por subgrupos de APE con diferentes técnicas.
¿ DISCUSIÓN
La historia de las biopsias sistematizadas de próstata es reciente, esta historia comienza hace dos décadas, con Hodge y colaboradores, que en 1989 realizaron la primera biopsia sistematizada transrectal de próstata guiada por USTR.
Hodge demostró que la técnica sistematizada incrementaba el diagnóstico de cáncer en 9% comparada con las biopsias de lesiones sospechosas en el ultrasonido transrectal.1 Pero se observó en diferentes estudios que la técnica de sextantes estándar tenía un alto porcentaje de falsos negativos en un rango variable pero hasta de 50%2 por lo que ésta era insuficiente para realizar un adecuado muestreo de la próstata. Por lo que se empezó a investigar la manera de aumentar el muestreo de la próstata para incrementar la detección de cáncer.
El cuestionamiento principal en un protocolo de biopsia es definir cuál es el esquema de fragmentos óptimo para incrementar la detección de cáncer sin aumentar las co-morbilidades del procedimiento y sin llevarnos a un muestreo excesivo e innecesario de la próstata, esto para evitar al máximo los resultados falsos negativos.
La mayoría de los artículos incorporaron biopsias laterales de la zona periférica para incrementar el diagnóstico de cáncer,3-7 algunos en cuernos anteriores8-12 y otros agregaban sitios como la línea media de la próstata.3,8 Algunos autores han optado por tomar biopsias de la zona transicional y de la zona periférica en la biopsia inicial.8,12-14
Sin duda, las biopsias laterales de la zona periférica de la próstata han incrementado la detección de cáncer de próstata y esto se ha demostrado con estudios de revisión.15-27 Además, que se ha planteado que el esquema ideal de biopsia tendría que ser de 12 fragmentos.28-33
En nuestro estudio, investigamos la diferencia diagnóstica entre la muestra tradicional (sextantes estándar) y la muestra propuesta (sextantes laterales), para determinar cuál de las dos muestras realizaba una mayor detección de cáncer de próstata. La detección de cáncer exclusivamente con biopsias laterales fue de 17.3%. Nuestra detección de cáncer únicamente con biopsias laterales (se tomaron tres fragmentos de cada lóbulo), es similar a lo señalado en otros estudios: 9.5%7 (dos fragmentos), 16%9 (dos fragmentos), 21%10 (tres fragmentos), 17%11 (dos o tres fragmentos), 14%21 (un fragmento), 21.4%33 (tres fragmentos) y 23.75% (tres fragmentos).31 Pero también existen artículos, en que el incremento en la detección de cáncer con biopsias exclusivamente laterales fue mínimo, de 6%14 (dos fragmentos), 0%22 (dos fragmentos) y en 7.7% 25 (tres fragmentos), o incrementos tan altos como en el artículo de Slongo, que informó un incremento en la detección de 50% (tres fragmentos de cada lóbulo). Cabe aclarar que este artículo era con pacientes con APE menor de 10 ng/mL, en pacientes con estadio clínico T1c y en próstatas menores de 50 cc;15 el de Philip, con 28.2% (tres fragmentos), pero los criterios de selección fue de APE de 2.6 a 10 ng/mL; el de Canto, quien señaló un incremento en la detección de 26.6% con biopsias laterales (tres fragmentos) en pacientes con estadio clínico T1c y APE de 4 a 10 ng/mL; y el de Al-Ghazo quien publicó un incremento de 28.6% (dos fragmentos) con APE mayores de 4 ng/ mL, con examen digito rectal anormal o ambos.23,26,34-37 Pero también debemos recordar, que la técnica de sextantes estándar realiza detección de cáncer únicamente con esta técnica, como en nuestro estudio la técnica de sextantes estándar incremento el diagnóstico en 13%. Como en los siguientes artículos que señalaron un incremento de 11.8%,11 de 15%,14 de 23.1%,25 de 15%,31 y de 21.65%;37 todos estos autores mostraron resultados similares a los nuestros en cuanto a la detección exclusivamente con sextantes estándar. En los artículos de Eskew y Slongo se informaron resultados por debajo de los nuestros: 6%3 y 9.1%,15 respectivamente. Solamente en los artículos de Babaian12 y de Yamamoto,21 el incremento en la detección de cáncer fue mucho mayor comparado con otras series, fue de 46% en ambos artículos.
En cuanto al volumen prostático, en nuestro estudio el incremento en la detección de cáncer en próstatas menores de 50 cc con sextantes estándar de 6.45% y con sextantes laterales de 16.13%; en próstatas mayores de 50 cc se incrementó la detección de cáncer en 26.67% con sextantes estándar y con sextantes laterales de 20%.
Comparado con otras series en próstatas menores de 50 cc la detección de cáncer exclusivamente con sextantes laterales fue de 14.9%11 y 23.9%31 y la detección de cáncer exclusivamente con sextantes estándar fue de 13%.31
En los artículos anteriormente mencionados, la detección de cáncer en próstatas mayores de 50 cc exclusivamente con sextantes estándar fue de 20%31 y la detección de cáncer exclusivamente con sextantes laterales fue de 29.4%11 y 30%.31
En nuestro estudio en el rubro de APE de 4.1 - 10 ng/mL, el diagnóstico de cáncer exclusivamente con sextantes laterales fue de 26.7% y de 26.7% con sextantes estándar y con ambos sets de 46.6%.
Comparando nuestro resultados con diferentes estudios, la técnica de sextantes laterales incremento la detección de cáncer en el rubro de APE de 4.1 a 10 ng/ mL en 13.3% (dos o tres fragmentos),11 en 26.6% (tres fragmentos),23 en 8.3% (tres fragmentos),25 en 71.4% (dos fragmentos)26 y en 20.5% (tres fragmentos).31
En cuanto al incremento en la detección de cáncer con la técnica de sextantes estándar en este mismo nivel de APE fue de 15.6%,11 58.3%,25 15.9%31 en las diferentes series revisadas. Por lo que nuestros resultados en el rango de 4.1 a 10 ng/mL, con ambas técnicas se encuentran dentro del ámbito de detección.
El mayor incremento en la detección de cáncer con biopsias laterales en las series revisadas, fue en pacientes con niveles de APE menor de 10 ng/mL.15,18,23,26 Al igual que en nuestra investigación, el mayor incremento se realizó en pacientes con APE de 4.1 a 10 ng/mL (26.7%).
¿ CONCLUSIÓN
En nuestro estudio se demostró que las biopsias laterales incrementan la detección de cáncer en 17% globalmente, pero también hubo un incremento exclusivo con las biopsias estándar o tradicionales de 13%, aunque estos resultados no fueron estadísticamente significantes; por lo que concluimos, que las biopsias laterales y las biopsias estándar de la próstata, son imprescindibles para el diagnóstico de cáncer en pacientes con APE de 4.1 a 10 ng/mL. Estos casos se deberán someter a un esquema de biopsia de 12 fragmentos que contemplen sextantes estándar y sextantes laterales.
En pacientes con APE mayores de 50 ng/mL, no es necesario realizar biopsias con esquema de 12 fragmentos (sextantes estándar, más sextantes laterales), ya que en ellos, con el esquema estándar o el de laterales, es suficiente para realizar un adecuado muestreo de la próstata. A medida que el antígeno prostático específico es más elevado, resulta menor la probabilidad de ser positiva exclusivamente a una sola técnica, por lo que no tendría que realizarse un procedimiento ampliado en estos casos.
Correspondencia: Dr. Carral Valdez Roberto Alfredo.
Dr. Jiménez N° 268 Interior 203, Colonia Doctores, Delegación Cuauhtémoc. México, D.F. 06720.
Teléfono: 044 55 32 22 75 93.
Correo electrónico: alf791013@hotmail.com