¿ INTRODUCCIÓN
En los países de occidente el carcinoma epidermoide de pene es una enfermedad rara, con una incidencia de <1 por 100 000 hombres en europa y norteamérica representa de 0 4 a 6 todas las neoplasias 1 El carcinoma epidermoide constituye mas de 95% de los casos de cáncer de pene. 2 Se debe estadificar correctamente el tumor primario y los ganglios linfáticos regionales para ofrecer el tratamiento más apropiado. 3 En algunas series pequeñas se ha demostrado que el examen físico proporciona información más confiable que el ultrasonido (US) para juzgar la infiltración de la lesión primaria al cuerpo cavernoso aunque la estadificación definitiva de la misma es la valoración histopatológica. 4 El drenaje linfático primario en cáncer de pene es hacia los ganglios inguinales. Se ha señalado que la diseminación linfática se relaciona con el grado tumoral, etapa local de la enfermedad y el tipo histológico del tumor. La presencia y extensión de las metástasis linfáticas es el factor pronóstico más importante, localizándose en 28% a 64% de los enfermos al momento del diagnóstico, aunque se confirman en 47% a 85% de los casos; sin embargo, 25% tendrán metástasis sin ganglios palpables. 5-8 Claramente existe una fuerte correlación entre la metástasis ganglionar y el grado tumoral (G) (0% a 29% G1 vs. 33% a 50% G3) y la etapa local (pT), 50% a 100% en pT3/pT4 y 50% a 70% en pT2. Desafortunadamente existe poca información acerca de la metástasis a ganglios linfáticos en cáncer de pene pT1G2. 9-10 Debido a que la sobrevida a cinco años de 65% a 75% se reduce a menos de 50% en presencia de invasión ganglionar, la linfadenectomía tiene un papel muy importante en el tratamiento, siendo curativa en 75% de los casos con uno a dos ganglios invadidos y en 20% con invasión pélvica, por lo que la linfadenectomía ilio-inguinal bilateral es el tratamiento más efectivo para erradicar las metástasis ganglionares. 5,11 La linfadenectomía es un procedimiento con alta morbilidad es por esto que las nuevas técnicas video endoscópicas buscan disminuir la misma con los mismos resultados oncológicos. 12-14 El presente trabajo revisa las ventajas de la cirugía video endoscópica.
¿ OBJETIVO
Demostrar aspectos técnicos de la LIVE en cáncer de pene.
¿ PRESENTACIÓN DEL CASO
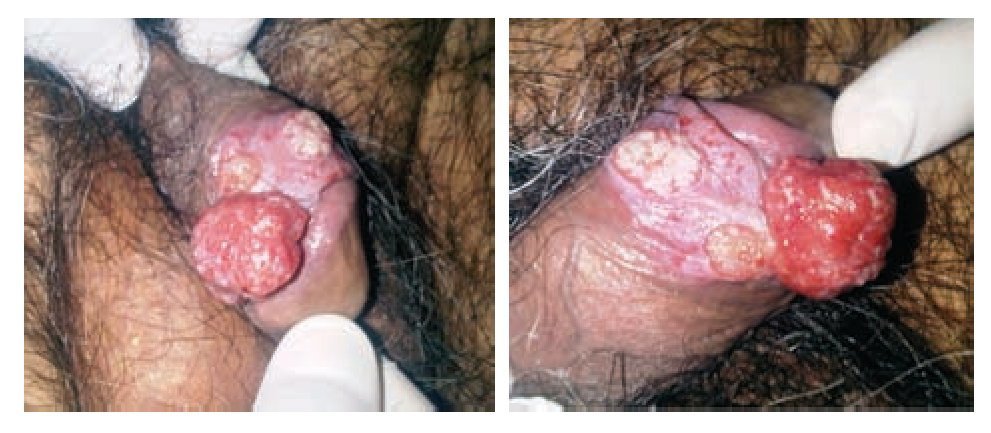
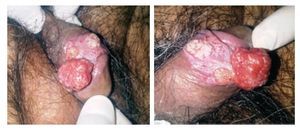
Hombre de 69 años originario y residente del Distrito Federal, casado, católico, jubilado, con antecedente de hemorroidectomía y tabaquismo de 20 años de evolución. Inició su padecimiento con incapacidad para retracción del prepucio, por presencia de lesión tumoral de aspecto vegetante, dura, exofítica, ulcerada de crecimiento rápido de 1.5 cm con úlceras satélites localizadas en la parte dorsal del prepucio (Imagen 1). La región inguinal no tenía ganglios palpables. Se le realizó circuncisión con resección amplia con reporte histopatológico de carcinoma epidermoide invasor sub-epitelial, moderadamente diferenciado, con bordes quirúrgicos libres de tumor (4 mm), localizado en prepucio con permeabilidad vascular, estadificándose en base a la clasificación TNMG (AJCC 2010*) como (T1b, N0, M0, G2) y se categorizó como riesgo intermedio (Grupos de riesgo EAU**). Se decidió entonces realizarle linfadenectomía inguinal modificada video-endoscópica, la cual se realizó sin complicaciones. El paciente cursó con buena evolución posoperatoria siendo egresado a los cinco días. Al octavo día presentó linfocele el cual fue drenado y esclerosado con resolución exitosa.
Imagen 1.Lesión tumoral de aspecto vegetante, dura, exofítica y ulcerada, de crecimiento rápido.
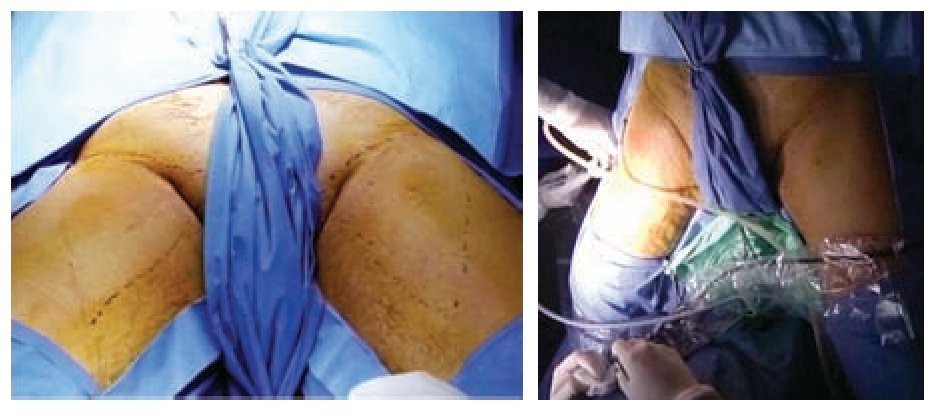
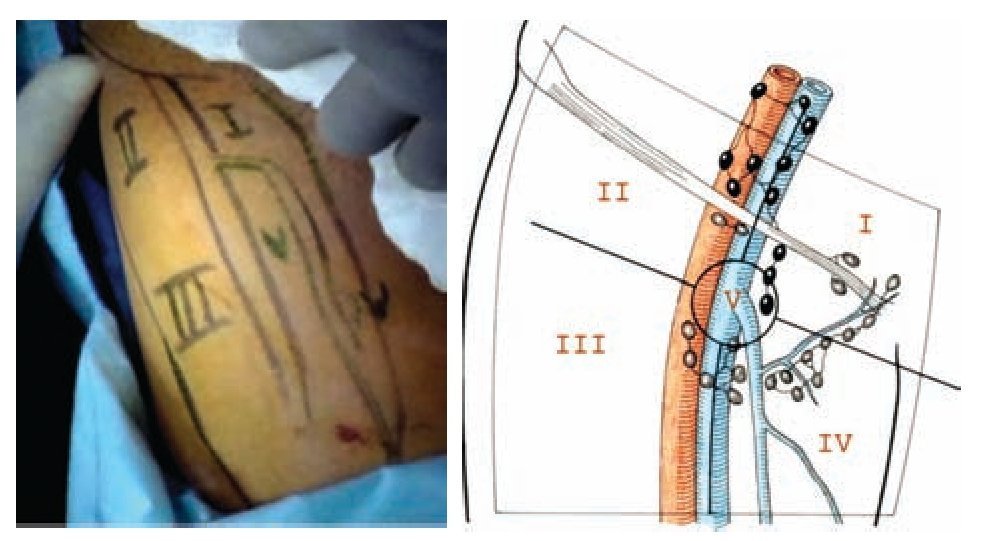
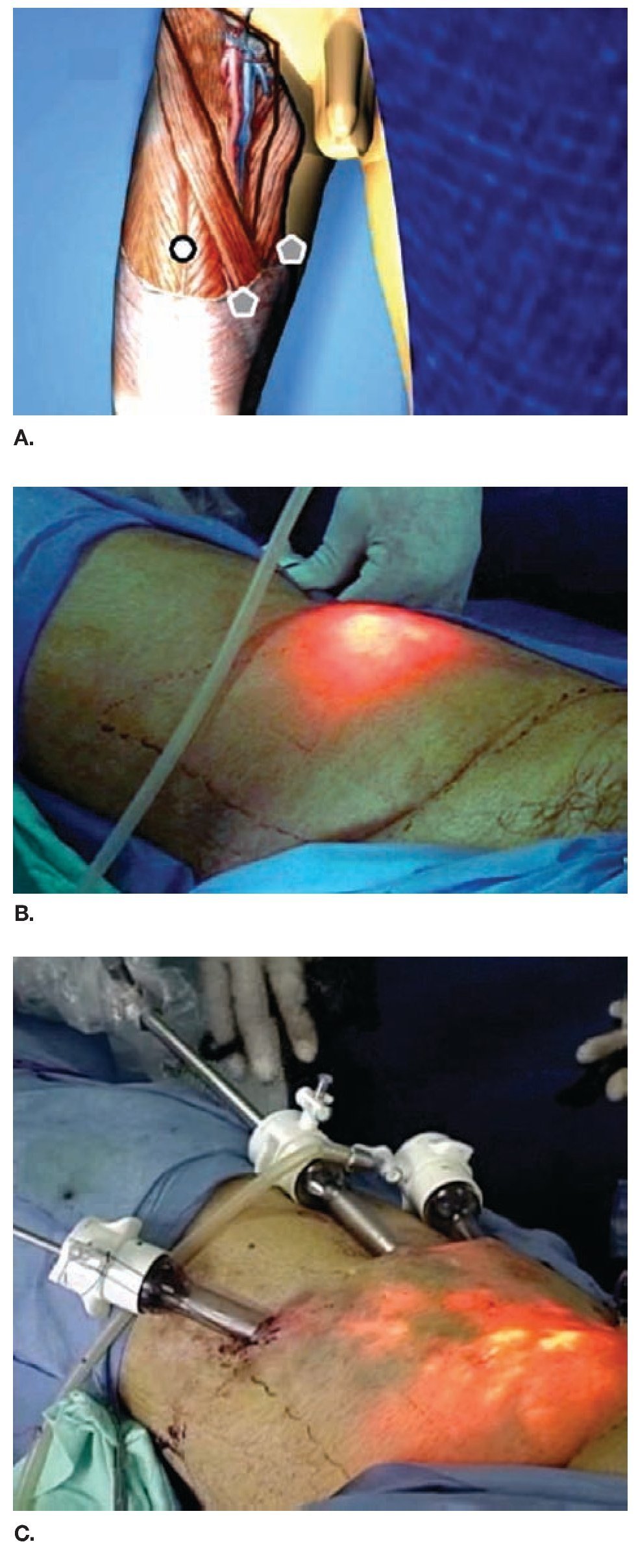
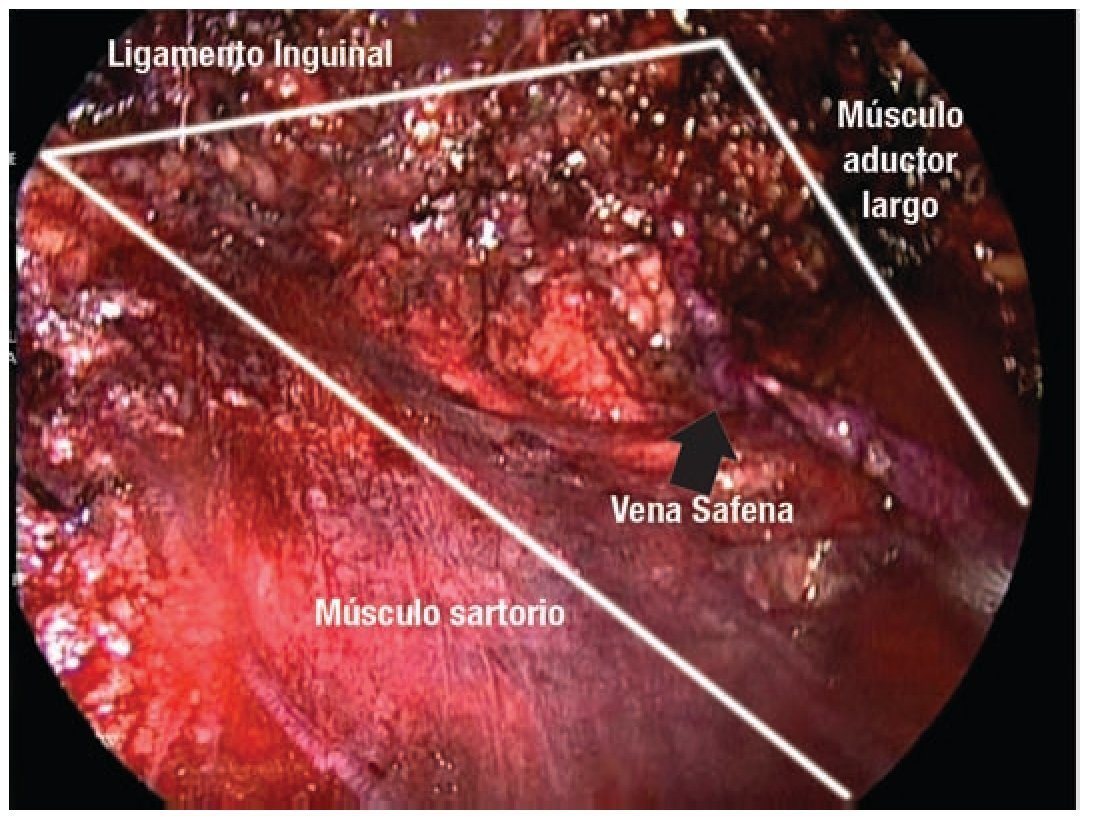
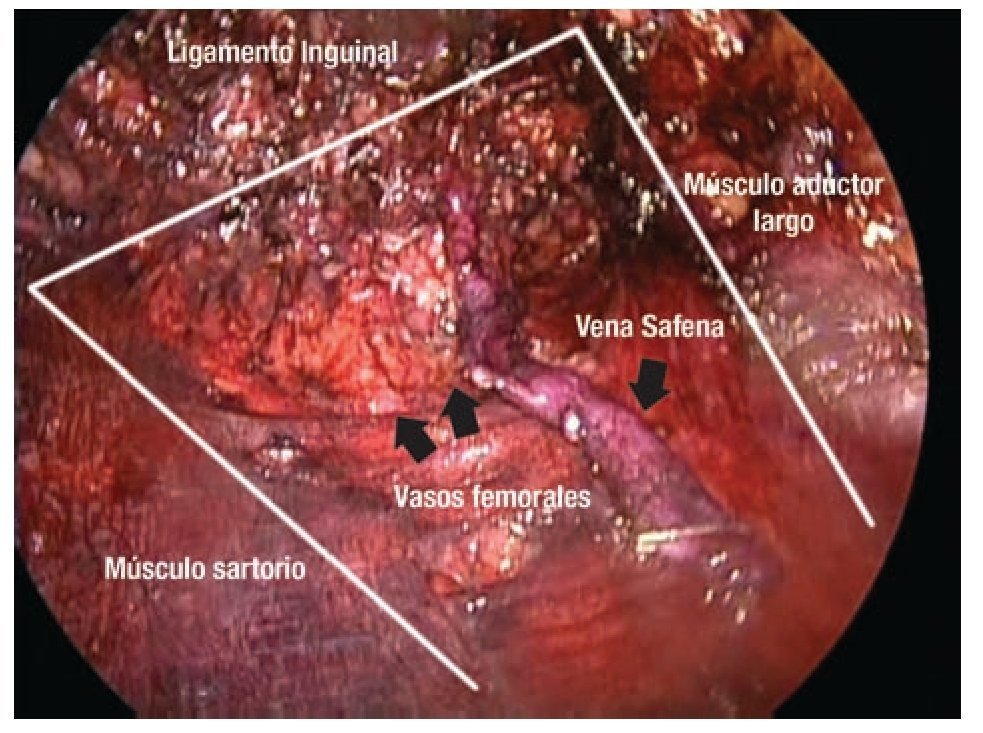
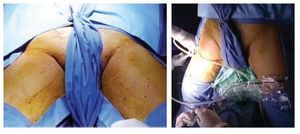
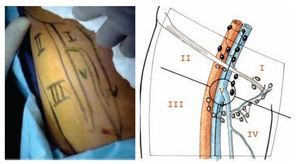
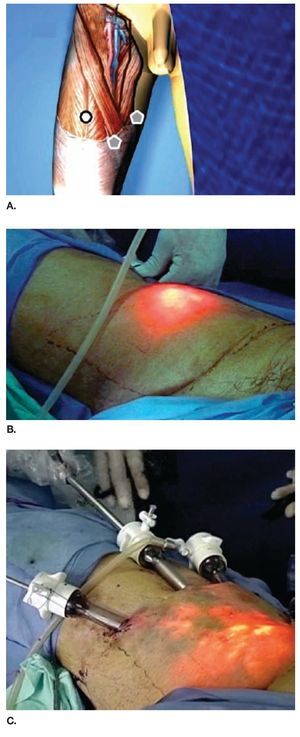
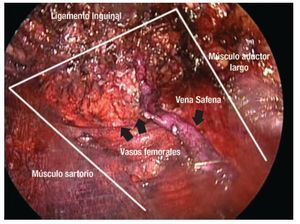
Descripción del procedimiento: Inicialmente se colocó al paciente en posición de decúbito supino con abducción del muslo (Imagen 2) marcando las zonas de disección de Deseler con objetivo principal las zonas I, IV y V (Imagen 3). Se procedió a realizar la primera incisión de 1 cm a 2 cm distales del vértice inferior del triángulo femoral elaborando un plano de disección a nivel de la fascia de Scarpa colocando un trocar de 10 mm por el cual se insufló CO2 a 15 mmHg. La segunda y tercera incisión se realizaron a 5 cm en sentido proximal medial y lateral a la primera incisión triangulando, se colocaron en éstas trócares de 10 mm (Imagen 4A, 4B y 4C). La linfadenectomía radical inguinal video endoscópica se realizó con los mismos principios de la técnica abierta respetando los límites anatómicos: músculo aductor largo medialmente, el músculo sartorio lateralmente y el ligamento inguinal por arriba los cuales se visualizaron adecuadamente (Imagen 5 y 6). La disección de las zonas de Deseler I, IV y V se iniciaron de manera retrógrada con Ligasure previa localización de la vena safena iniciando la misma en el vértice del triángulo femoral hacia la fosa oval, donde a la vena safena se le colocó un clamp proximal, distal y se seccionó (Imagen 7). Se procedió a la extracción de los grupos ganglionares y se verificó de hemostasia. Se logró observar los límites quirúrgicos y los lechos ganglionares vacíos (Imagen 8). Se colocó drenaje cerrado tipo Jackson Pratt. El tiempo quirúrgico fue de 200 minutos con sangrado de 50 mL. El paciente cursó con adecuada evolución post-operatoria, se retiró drenaje y se egresó al quinto día posoperatorio. Al octavo día posoperatorio presentó linfocele el cual se drenó y se esclerosó con Iodopovidona en tres ocasiones, con resolución exitosa.
Imagen 2. Posición del paciente.
Imagen 3. Zonas de disección de Deseler.
Imagen 4. A. Esquema de la colocación de los trócares. B. Insuflación de CO2. C. Colocación de los trócares evidenciando el delgado plano a nivel de la fascia de Scarpa.
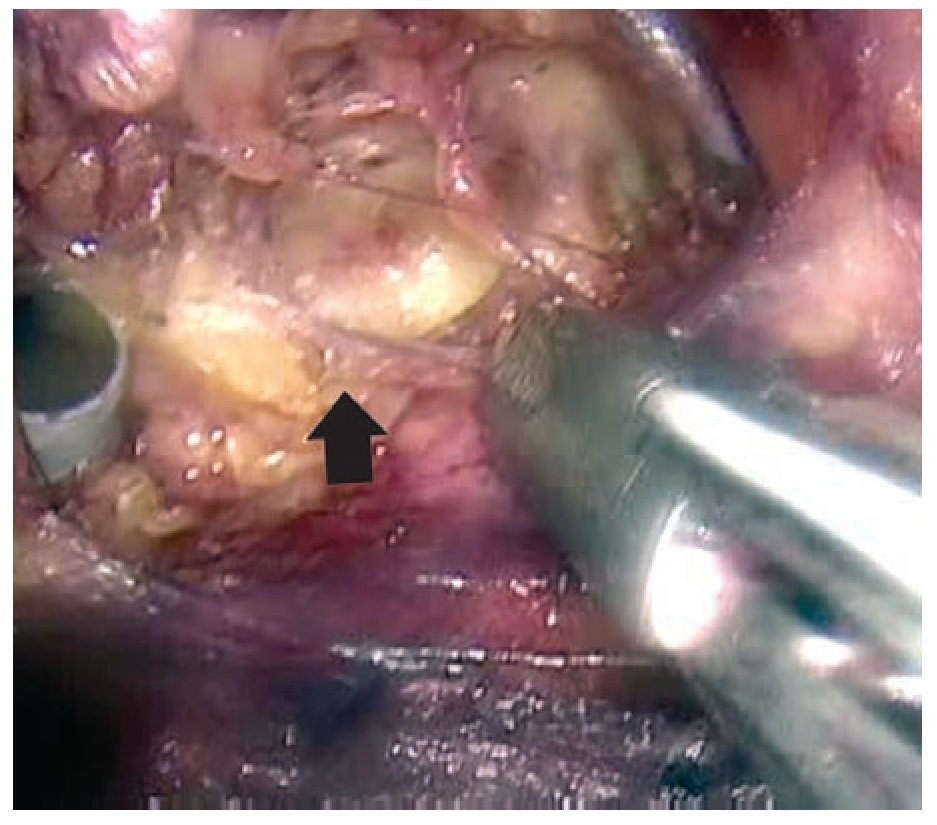
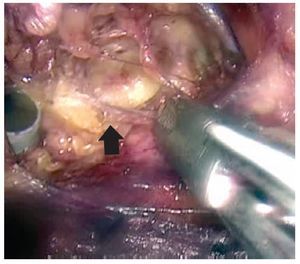
Imagen 5. Límite anatómico superior: Ligamento inguinal (flecha negra).
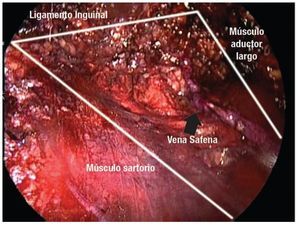
Imagen 6. Límites anatómicos de la linfadenectomía.
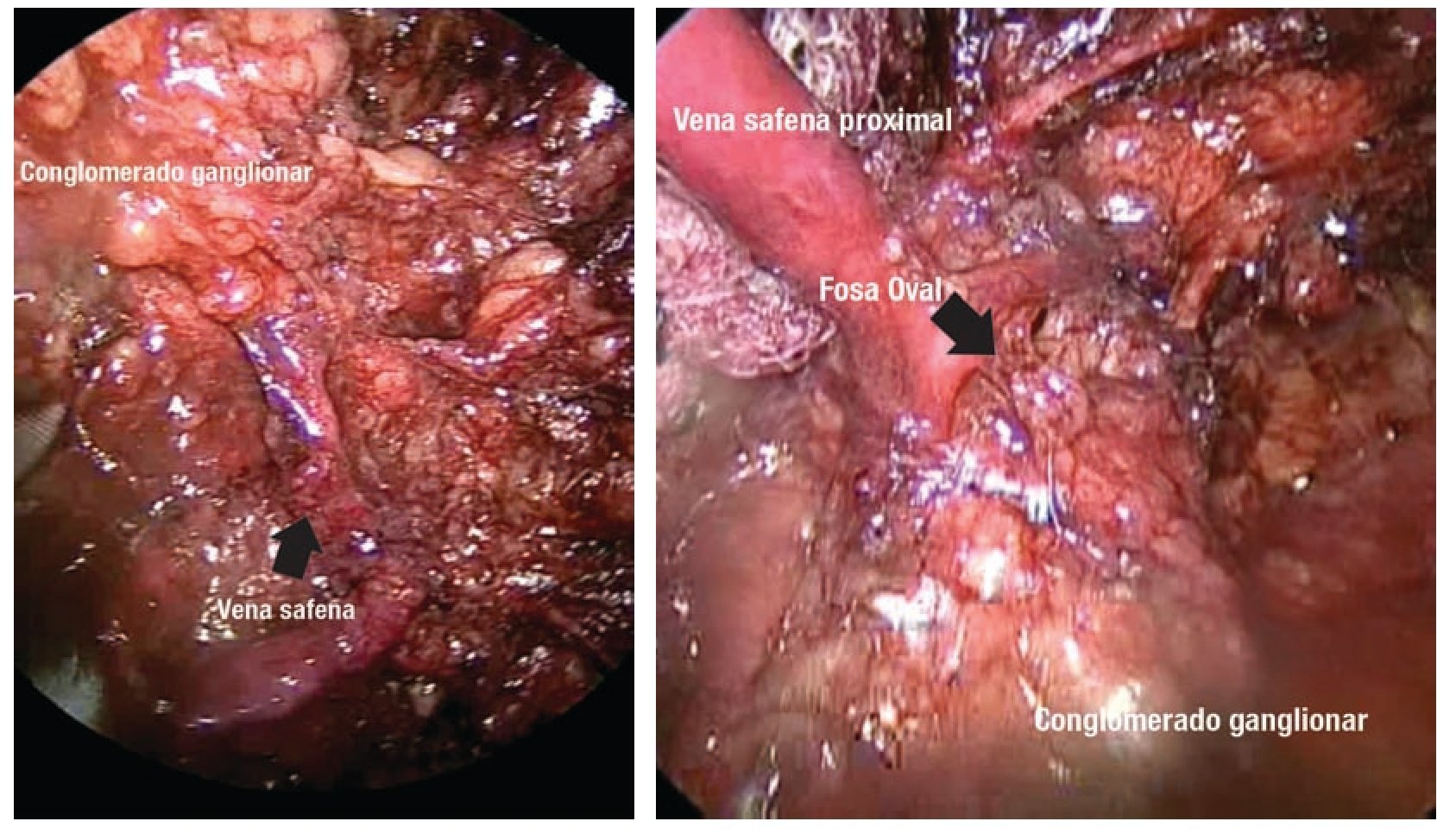
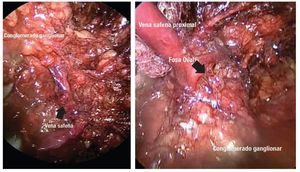
Imagen 7. Disección retrograda de las zonas de Deseler en dirección hacia la fosa oval.
Imagen 8. Lechos ganglionares vacíos.
¿ DISCUSIÓN
El carcinoma epidermoide invasor de pene es una patología con pronóstico desfavorable en los casos metastásicos, es por esto que el manejo debe instalarse a la brevedad, siendo el tratamiento quirúrgico la piedra angular para la curación de pacientes con enfermedad localizada y con diseminación linfática locorregional. El manejo quirúrgico es complejo, pero la linfadenectomía inguinal temprana permanece como parte integral del tratamiento porque mejora el pronóstico de los pacientes. Con una sobrevida a cinco años mayor a 60%, aunque exista invasión a ganglios pélvicos lograremos la misma sobrevida en 20% de los enfermos. Sin embargo, a pesar de que este es el manejo recomendado, no está exento de complicaciones, teniendo una morbilidad reportada entre 24% a 87% presentando infección, necrosis de los colgajos, dehiscencia de la herida, linfedema o linfocele e incluso una mortalidad relacionada al procedimiento de 1% a 3%.10,11
Recientemente Tobias-Machado M, Sotelo R y Viraj Master describieron en pequeñas series la LIVE derivada de la cirugía laparoscópica, desarrollada con el fin de disminuir la morbilidad relacionada con el procedimiento, manteniendo buenos resultados oncológicos.12,13,15.
La media ideal de ganglios que se deben obtener en la linfadenectomía inguinal superficial es de ocho a 10 y en la linfadenectomía inguinal radical 10 a 11 siendo la suma de la linfadenectomía inguinal y pélvica 22 a 25 ganglios.14 En nuestro caso, el número de ganglios obtenidos fue de ocho y la única complicación fue linfocele similar a lo reportado en la literatura. Esta técnica tiene un riesgo menor de complicaciones cutáneas pero una mayor incidencia de linfocele (23%) en comparación con el abordaje abierto. Su tasa global de complicaciones es de 23%.12,13
¿ CONCLUSIONES
La LIVE es una técnica segura y factible en pacientes con carcinoma epidermoide invasor de pene con ganglios palpables o no palpables.
Los casos reportados sugieren que la LIVE puede disminuir la morbilidad post-operatoria sin comprometer el control oncológico. Sin embargo, parece ser que el número de ganglios obtenidos por este abordaje es menor en relación a la cirugía abierta por lo que se debe seleccionar cuidadosamente el paciente. Consideramos que es necesario realizar estudios con un mayor número de pacientes y con un seguimiento a largo plazo.
Correspondencia: Dr. Víctor A. Hernández Castellanos.
Calzada de Tlalpan 4800. Col. Sección XVI. CP: 14080. Distrito Federal.
Teléfono: (55) 4000 3044.
Correo electrónico: vahcmed@yahoo.com