¿ INTRODUCCIÓN
Los tumores del estroma gonadal son raros e incluyen a los tumores de células de Leydig, de células de Sertoli, tumores mixtos y no clasificados.
Los tumores de Leydig representan el 1-3% de los tumores testiculares en el adulto y 3% de los tumores en niños. Es más común entre la 3ª y 6ª década de la vida y entre los 3-9 años de edad y es el tipo más común de tumores del estroma gonadal. Son bilaterales 3%, miden aproximadamente 5 cm, son sólidos y cursan con hemorragia o necrosis en 30% de los casos. Al microscopio se observan como células poligonales, con citoplasma eosinofílico, con cristales de Reinke. Aproximadamente 10% son malignos y se caracterizan por: tumor ≥ 5 cm, atipia citológica, actividad mitótica incrementada, necrosis, invasión vascular, márgenes infiltrativos, extensión más allá del parénquima testicular y aneuplodia del DNA. Pueden cursar con dolor testicular durante el estudio de ultrasonido (USG).
Los niveles séricos de estrógenos y estradiol, se encuentran elevados hasta en 80% de los casos y el de la testosterona bajo. La Hormona Luteinizante (LH) y la Hormona Folículo Estimulante (FSH), pueden estar incrementadas y los marcadores tumorales de tumores germinales, negativos. El 30% cursa con ginecomastia y origina metástasis a ganglios linfáticos, pulmón, hígado y hueso. En los tumores del estroma con signos de malignidad se debe realizar orquiectomía radical y linfadenectomía. Este tipo de tumores responde pobremente a la quimio y radioterapia.1,2
Los tumores de Sertoli se presentan en ≤ 1% de los tumores del estroma gonadal y afectan a hombres con 45 años de edad en promedio.
Raramente se presentan en pacientes con enfermedad de Peutz-Jeghers y síndrome de insensibilidad a andrógenos. El tumor está bien circunscrito, tiene un diámetro de 3.5 cm en promedio, las células se observan al microscopio eosinofílicas con citoplasma vacuolado, el arreglo celular es tubular o sólido y sus células expresan vimentina, citoqueratinas, inhibina (40%) y proteína S-100 (30%). El rango de malignidad es de 10-22% (menos de 50 casos reportados).
Los signos de malignidad son: tamaño ≥ 5 cm, núcleo pleomórfico con nucléolo prominente, actividad mitótica incrementada, necrosis e invasión vascular. Se clasifica en: tumor clásico de Sertoli, de células gigantes calcificadas y la forma esclerosante (raro). Los marcadores tumorales siempre son negativos. La forma de células grandes calcificadas se presenta en hombres jóvenes y se puede asociar con síndromes genéticos (Carney, Peutz-Jegher). Aproximadamente el 40% de los casos presenta desórdenes endocrinos.2 El 44% son bilaterales y 28% multifocales.
Este tipo de tumores puede presentar seudo-pubertad precoz con signos de virilización. En el adulto, 40% cursa con feminización, elevación de estradiol sérico y de testosterona con niveles de FSH y LH normales; 10% son malignos y se pueden asociar con criptorquidia (9%), ambigüedad sexual, pseudohermafroditismo, ginecomastia y síndrome de Klinelfelter.3
Se presenta una serie de tres casos en nuestra institución:
¿ CASO CLÍNICO 1
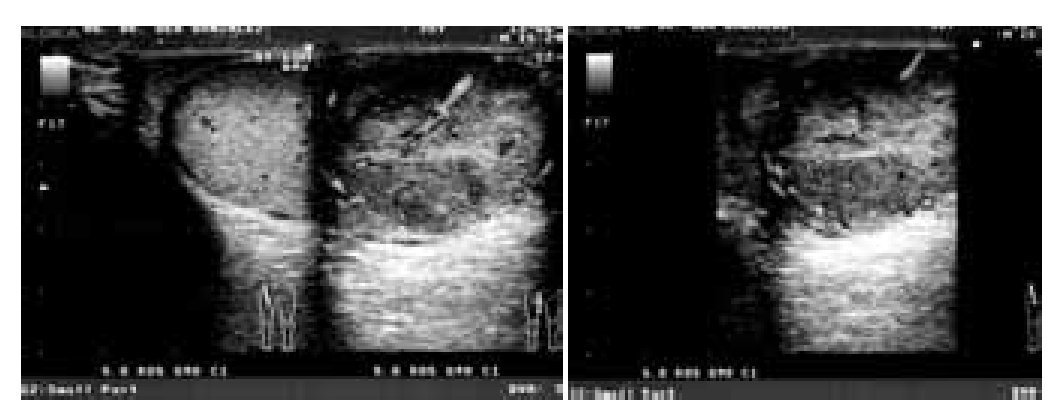
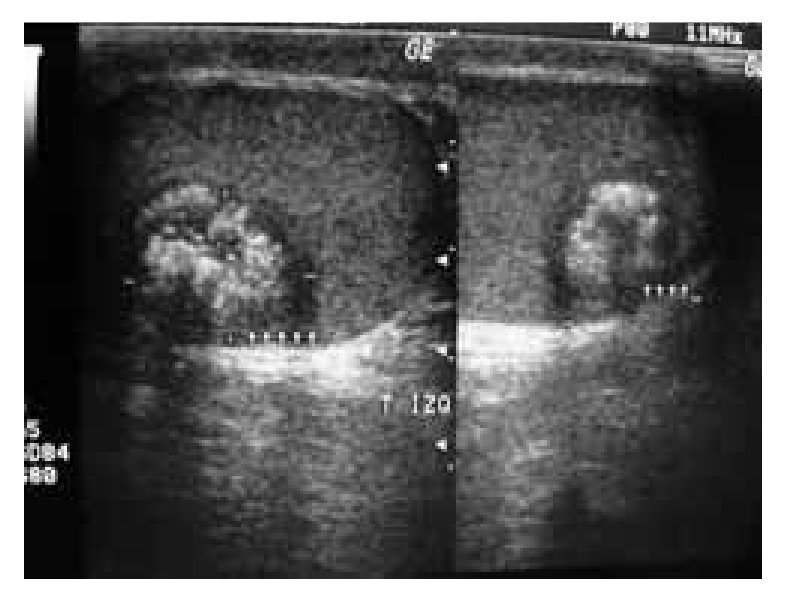
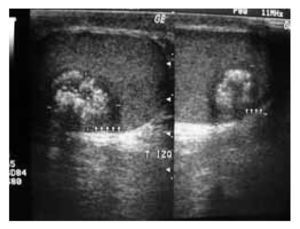
Masculino de 35 años, con padecimiento de 2 meses de evolución caracterizado por aumento de volumen en el testículo derecho, acompañado de dolor moderado, fijo y sensación de pesantez. A la exploración urológica, en genitales externos se evidencia aumento de volumen y consistencia de la bolsa escrotal derecha, con dolor a la palpación. El testículo izquierdo no presentó alteraciones. Estudios preoperatorios: alfafetoproteína (AFP) 4.1 ng/ml, fracción b de la hormona gonadotrofina coriónica (HGC) 0.26 mUI/ml y deshidrogenasa láctica (DHL) 116 mUI/ml. El ultrasonido testicular mostró cambios ecográficos de hiper-vascularidad y heterogeneidad (Imagen 1).
Imagen 1. Ultrasonido del tumor en testículo derecho (Caso clínico 1).
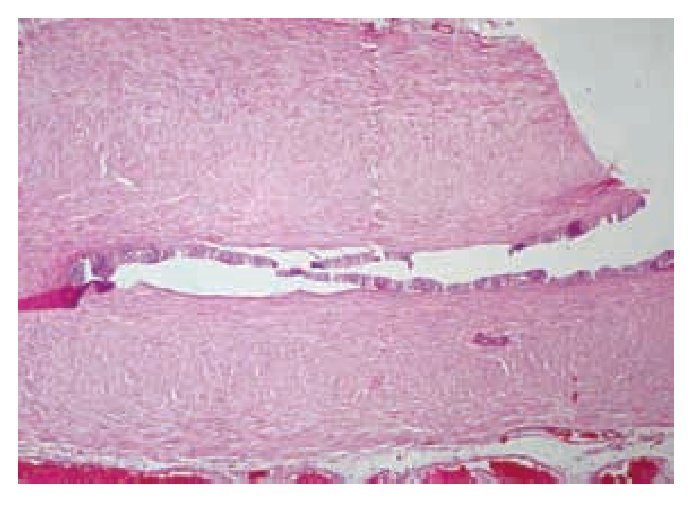
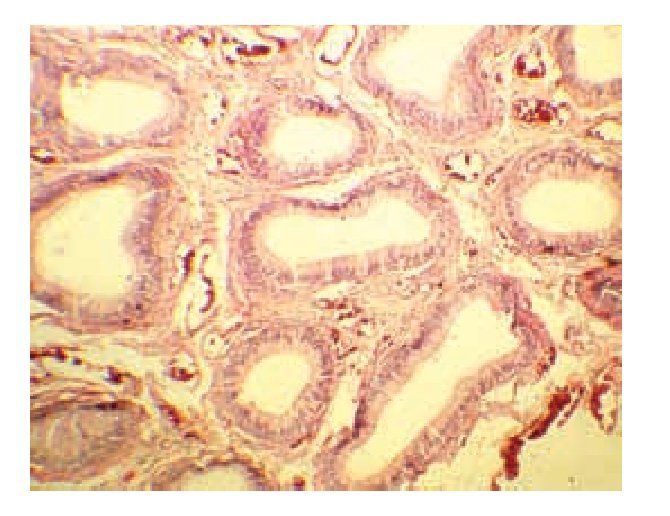
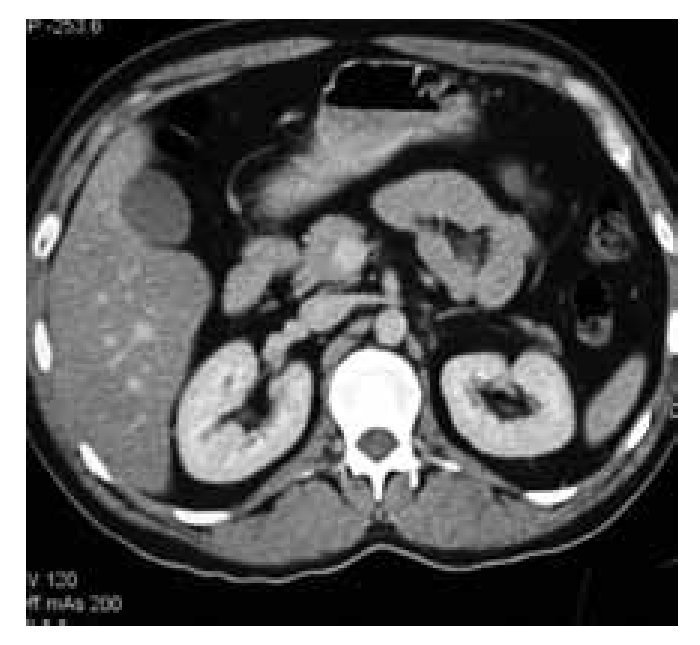
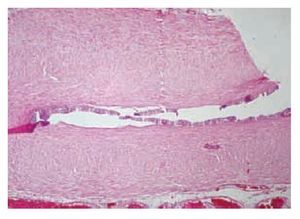
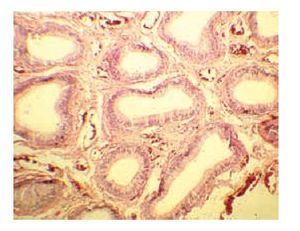
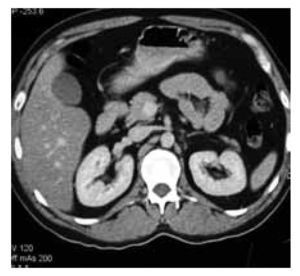
La radiografía de tórax no presentó alteraciones. El paciente fue intervenido para orquiectomía radical derecha. El informe histopatológico describió la presencia de tumor de Sertoli-Leydig de 7 x 4.5 x 5 cm, con afección de la túnica albugínea, sin afectación vascular. El epidídimo y cordón espermático se encontraron libres de tumor (Imágenes 2 y 3). La evolución postoperatoria fue sin complicaciones, demostrada por la tomografía axial computada (TAC) de abdomen (Imagen 4).
Imagen 2. Tumor testicular con tinción de hematoxilina (Caso clínico 1).
Imagen 3.Corte histopatológico del tumor mixto (Caso clínico 1).
Imagen 4.Tomografía Axial computada de abdomen sin evidencia de tumor (Caso clínico 1).
El paciente tiene una sobrevida de dos años, posteriores a la cirugía, sin cambios en los marcadores tumorales, radiografía de tórax y tomografía abdominal.
¿ CASO CLÍNICO 2
Masculino de 19 años, que inició su padecimiento 18 meses previos a su ingreso con aumento de volumen del testículo izquierdo, acompañado de dolor moderado. A la exploración urológica se evidencia aumento de volumen y consistencia en la bolsa escrotal izquierda, así como dolor a la palpación. El testículo derecho no presentó alteraciones.
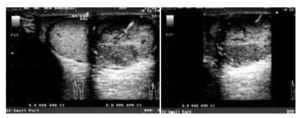
En los estudios de laboratorio mostraron: AFP 4 ng/ ml, fracción b HGC 0.3 mUI/ml, DHL 161 mUI/ml. En el ultrasonido se identificó la presencia de tumor testicular izquierdo con imágenes heterogéneas (Imagen 5). La radiografía de tórax no presentó alteraciones. El paciente fue intervenido quirúrgicamente de orquiectomía radical izquierda y el informe histopatológico indicó, tumor de Sertoli de células grandes calcificante de 1.4 cm, con borde quirúrgico libre de actividad neoplásica. A dos años de la cirugía, el paciente ha cursado con marcadores tumorales negativos, radiografía de tórax y tomografía abdominal sin evidencia de lesiones de malignidad.
Imagen 5. Ultrasonografía de tumor testicular izquierdo (Caso clínico 2).
¿ CASO CLÍNICO 3
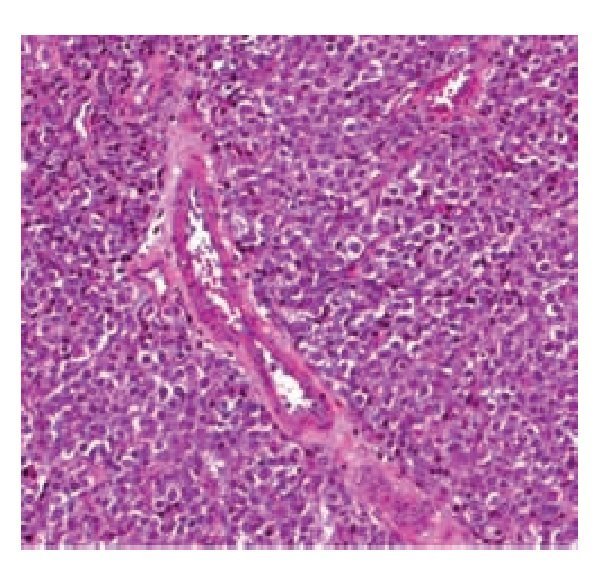
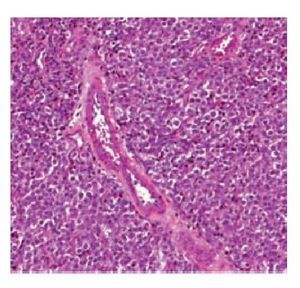
Masculino de 7 años de edad, que inició su padecimiento con aumento de volumen en testículo derecho. En la exploración física se ratificó este hecho; el testículo midió 6 x 5 cm de diámetro, de consistencia dura, sin dolor a la palpación. El cordón espermático sin alteraciones y transiluminación negativa. El testículo izquierdo no mostró alteraciones. Los estudios de laboratorio mostraron: AFP 3.1 ng/ml y HGC 0.4 mUI/ml. El manejo consistió en orquiectomía radical derecha. El informe histopatológico demostró la presencia de tumor de Leydig (Imagen 6).
Imagen 6. Tumor de células de Leydig (Caso clínico 3).
¿ DISCUSIÓN
En cuanto su frecuencia, este tipo de tumores se presentan: Sertoli en aproximadamente 1%, el tumor de Leydig en 1 a 3% y tumores mixtos en 0.2%.4-7 En la literatura actual existen aproximadamente 50 casos reportados de tumores de Sertoli o de Leydig y 23 casos de tumor de Sertoli-Leydig. De ahí la relevancia de presentar esta serie de casos en nuestra institución. El único criterio de malignidad es la presencia de metástasis. Los criterios de sospecha incluyen: tumor 3 5 cm, pleomorfismo celular, índice mitótico elevado, necrosis tumoral: invasión capsular, vascular y del cordón. Estos tumores son de crecimiento lento, con diseminación ganglionar (ilíaca y retroperitoneal), metástasis pulmonares, hepáticas y óseas. En el momento del diagnóstico de malignidad, el 25% de los tumores presenta metástasis ganglionares. La dificultad diagnostica radica en que la forma de presentación puede corresponder a cualquier tipo histológico.8,9 Debido a lo infrecuente de éstos tumores y al bajo porcentaje de malignidad, la vigilancia debe ser de larga duración. El tratamiento estándar es la orquiectomía radical.10
¿ CONCLUSIONES
Este tipo de tumores es poco frecuente, su comportamiento en la mayoría de los casos es benigno, en el momento del diagnóstico la malignidad es aproximadamente de 25%, por este motivo el tratamiento estándar debe ser cirugía radical y continuar en vigilancia de acuerdo a lo estipulado en las guías internacionales.
Correspondencia:
Dr. Rodrigo Pérez Becerra.
Etna 28 # 1 Col. Alpes CP 01010 Álvaro Obregón México, DF.
Teléfono: 044 55 3722 5772.
Correo electrónico:becerra15@yahoo.com