Se presenta en la Clínica de Endodoncia de la División de Estudios de Postgrado e Investigación (DEPeI) de la Facultad de Odontología (UNAM) una paciente diagnosticada con mucormicosis rinocerebral; en este artículo se presentan las variaciones en el manejo clínico de esta paciente y la importancia de mantener el mayor número de órganos dentales en boca para una mejor estabilidad del obturador palatino, tanto para las funciones de fonación como de masticación adecuadas.
A patient previously diagnosed with cerebral mucormycosis attended the Endodontics Clinic of the Graduate and Research School, National School of Dentistry, National University of Mexico (UNAM). This article presents variations in the clinical handling of the patient; stress is made on the importance of preserving the greatest number of teeth in the mouth to thus achieve better stability of the palatal obturator and establish suitable phonation and mastication functions.
La mucormicosis, llamada también ficomicosis o zigomicosis, es una infección aguda oportunista, poco común, con alta morbilidad, causada por un cierto número de especies de hongos clasificados en el orden de Mucorales de la clase Zygomycetes, entre los que se encuentran Rhizopus, Mucor y Absidia.1 Estos hongos saprófitos pueden aislarse en las frutas, vegetales, agua, pero es más frecuente en el ambiente hospitalario.
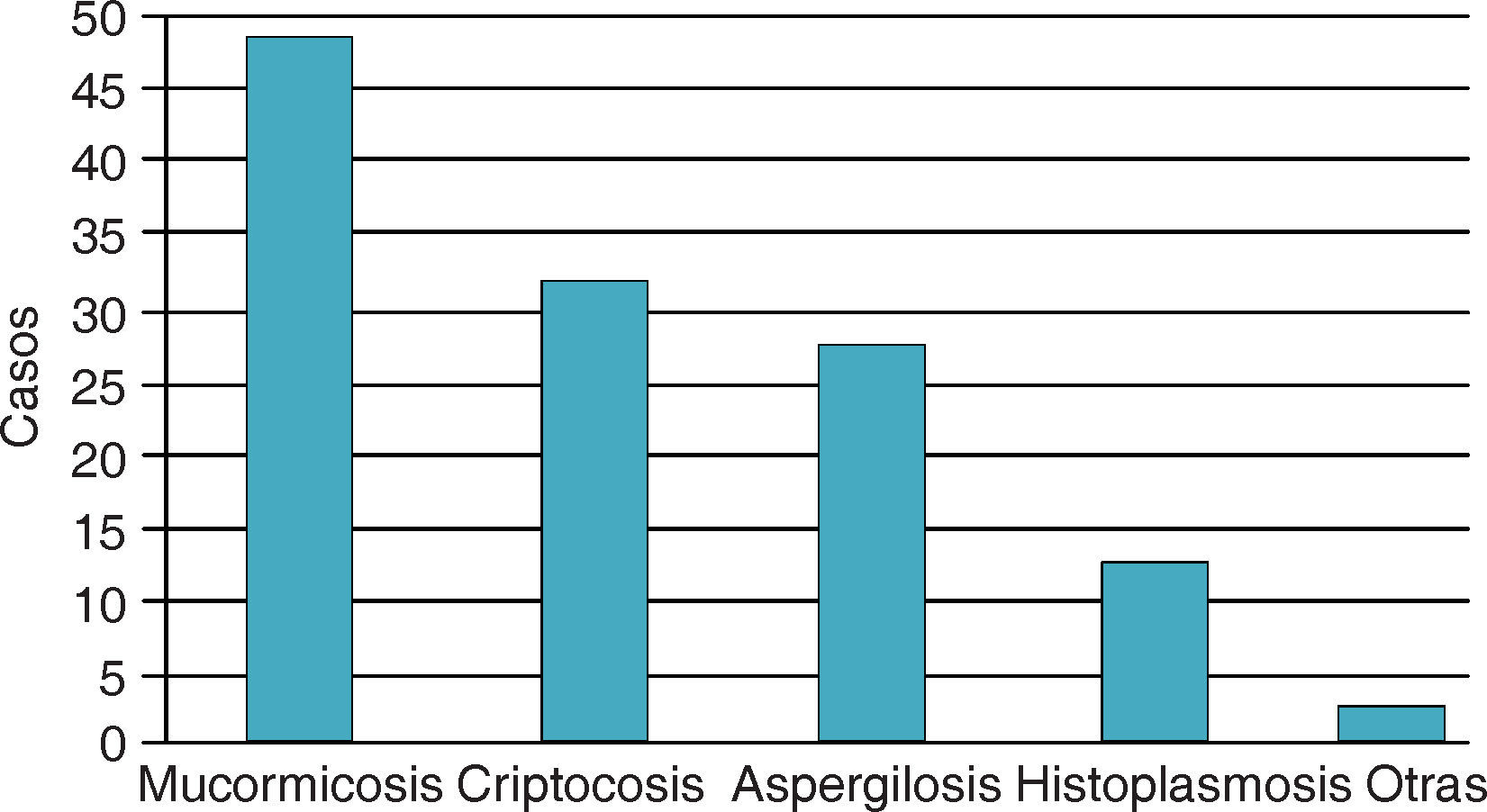
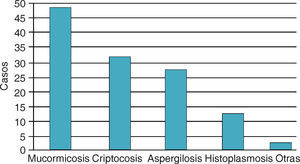
EpidemiologíaLa mucormicosis se presenta en todo el mundo, y como otras muchas infecciones por hongos de bajo poder patógeno, requiere de factores debilitantes en el hospedero; de acuerdo con la variedad clínica entre las condiciones actuales que favorecen el desarrollo de esta infección tenemos: diabetes mellitus descompensada, leucemias, tratamiento con antiinflamatorios esteroideos, tratamientos prolongados con ácido acetil salicílico, y en años recientes también se han publicado casos de mucormicosis asociadas a VIH2–8(Figura 1).
Número de casos de micosis sistémicas diagnosticadas en el Hospital de Especialidades Centro Médico Nacional Siglo XXI, entre 1996 y 200510.
La presentación clínica más frecuente es la rinocerebral, ésta es una de las formas de más rápido avance de las infecciones por hongos en humanos, y por lo general comienza en la nariz y senos paranasales.9
La tasa general de mortalidad por mucormicosis es de 44% en los diabéticos, 35% en los pacientes sin condiciones subyacentes, y 66% en los pacientes con tumores malignos. La tasa de mortalidad varía con el sitio de la infección: 96% en pacientes con infecciones diseminadas, 85% con infecciones gastrointestinales y 76% en las infecciones pulmonares.11
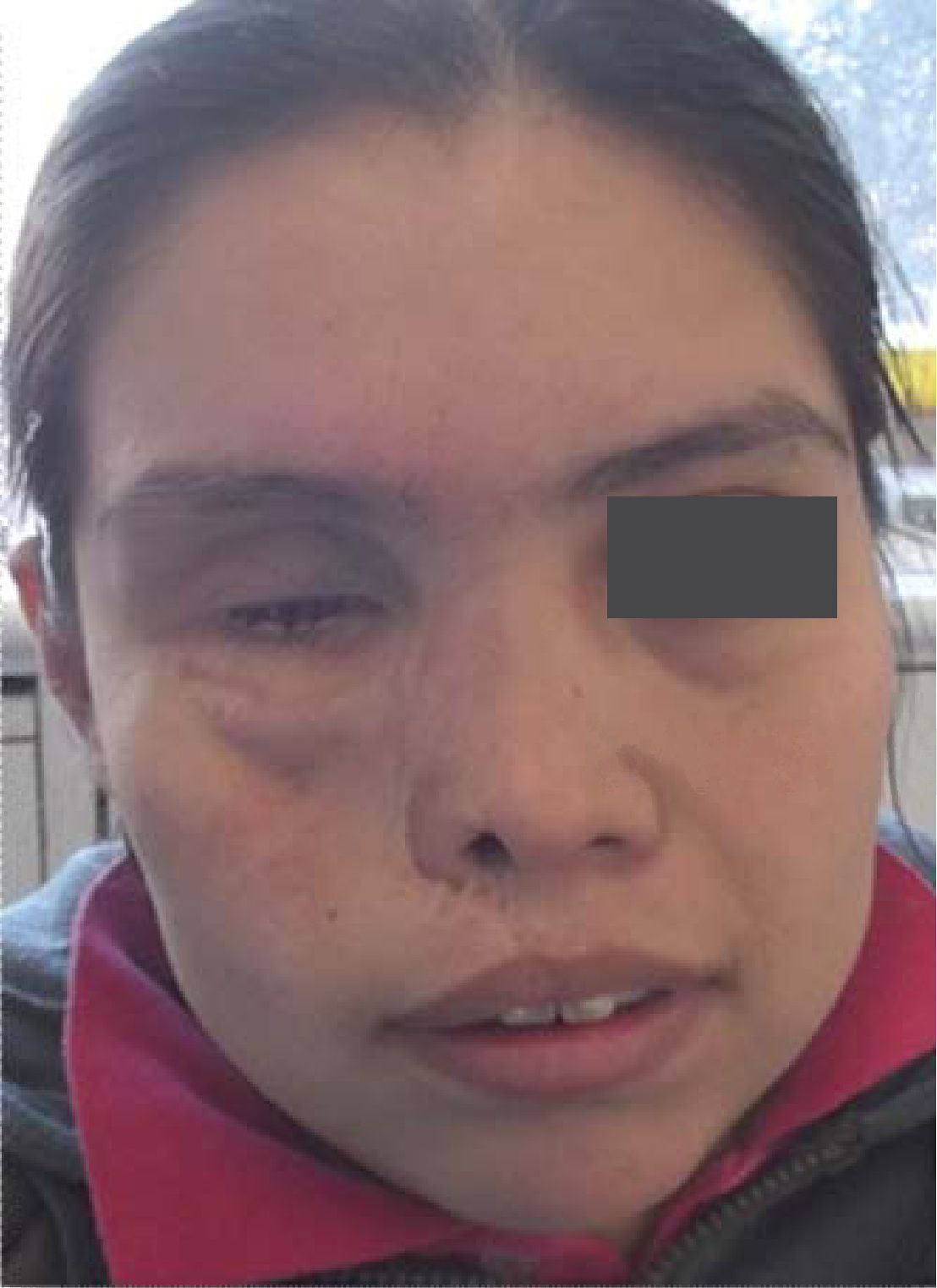
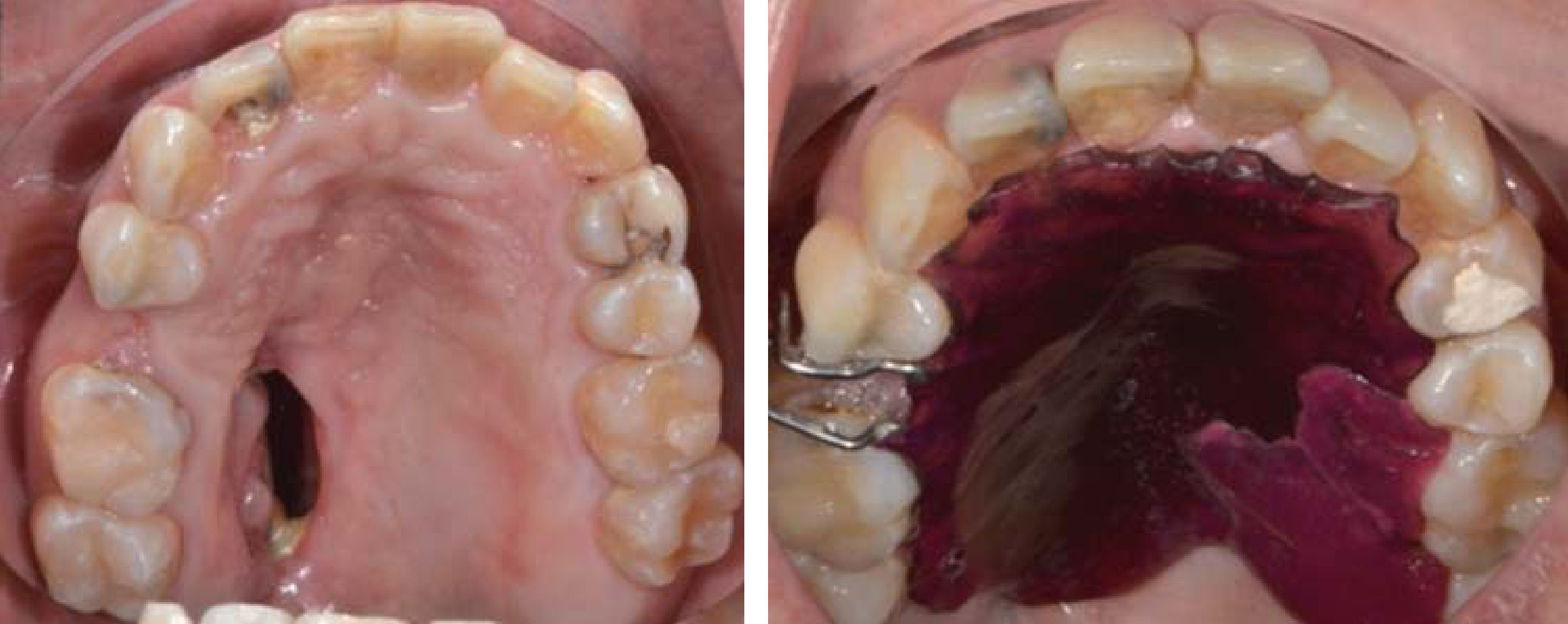
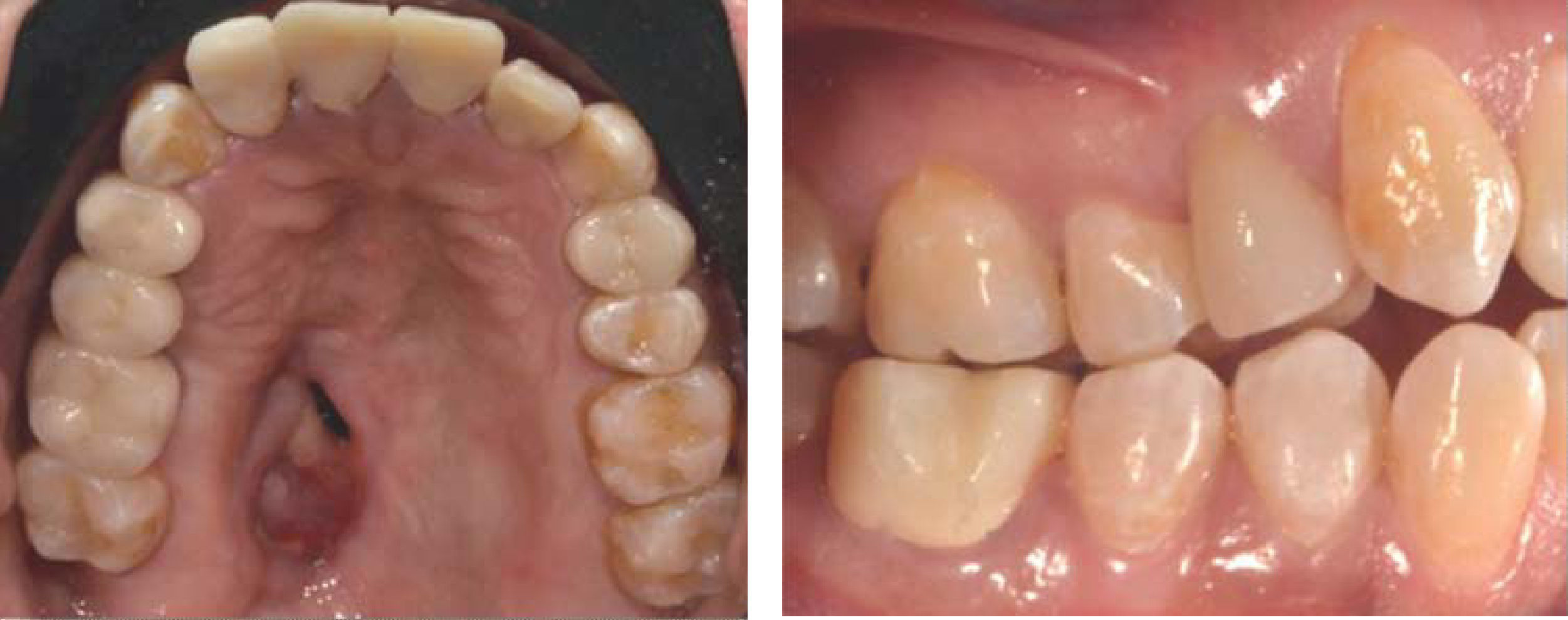
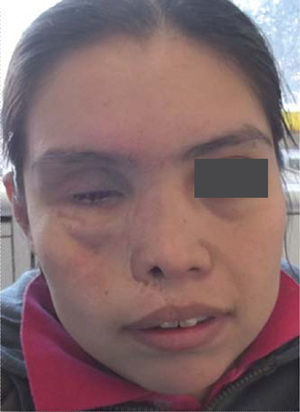
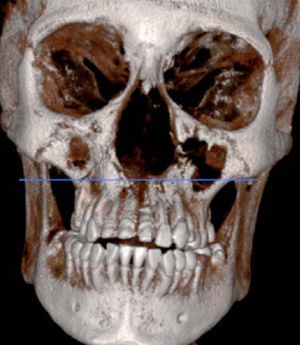
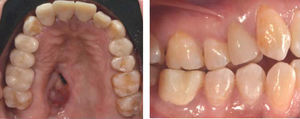
Caso ClínicoPaciente femenino de 20 años de edad acude a la Clínica del Departamento de Endodoncia de la DEPeI de la Facultad de Odontología, UNAM (Figuras 2 y 3), referido del Hospital General «Manuel Gea González» para realizar tratamientos de conductos en los órganos dentales (OD) que se requerían.
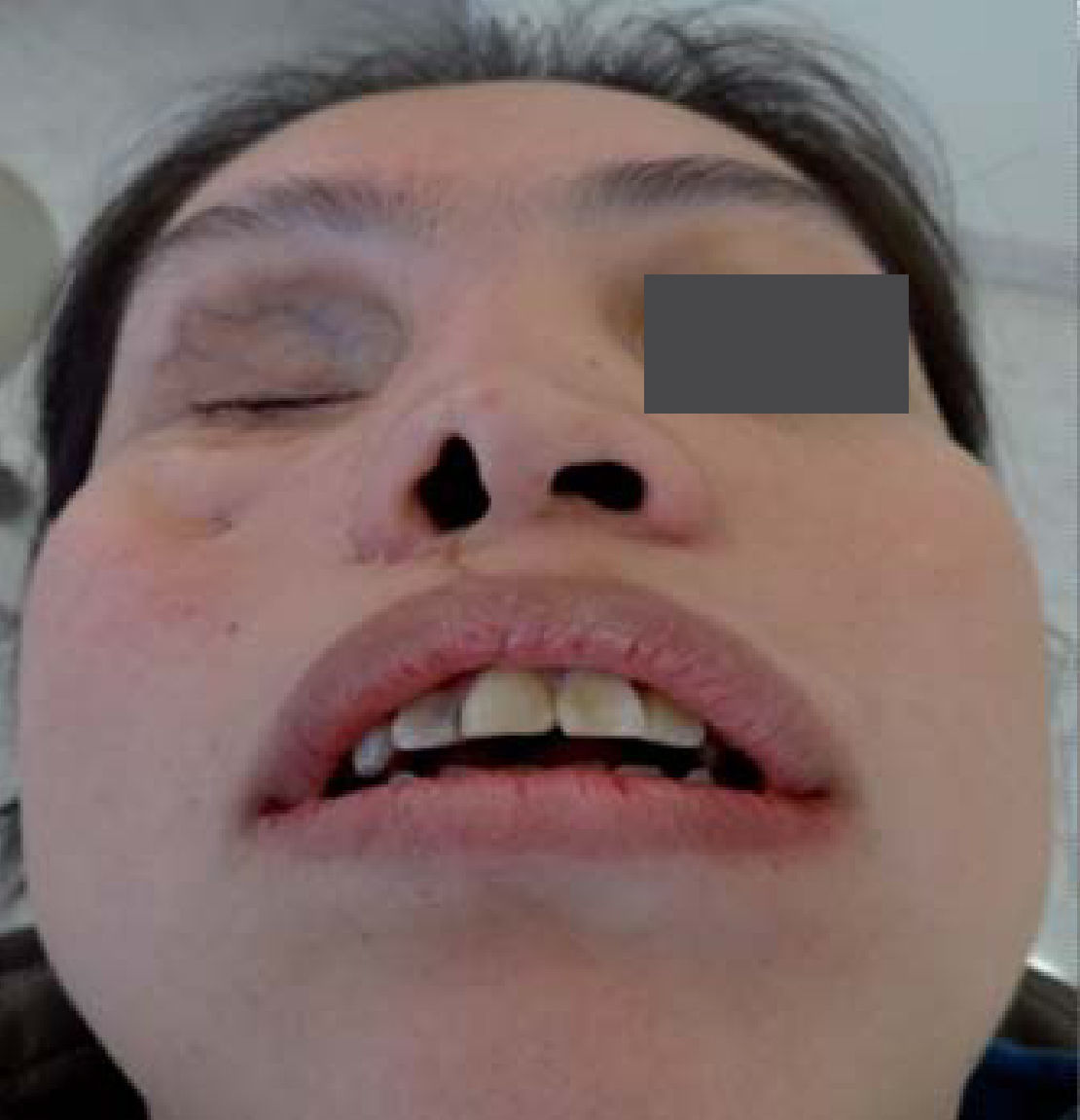
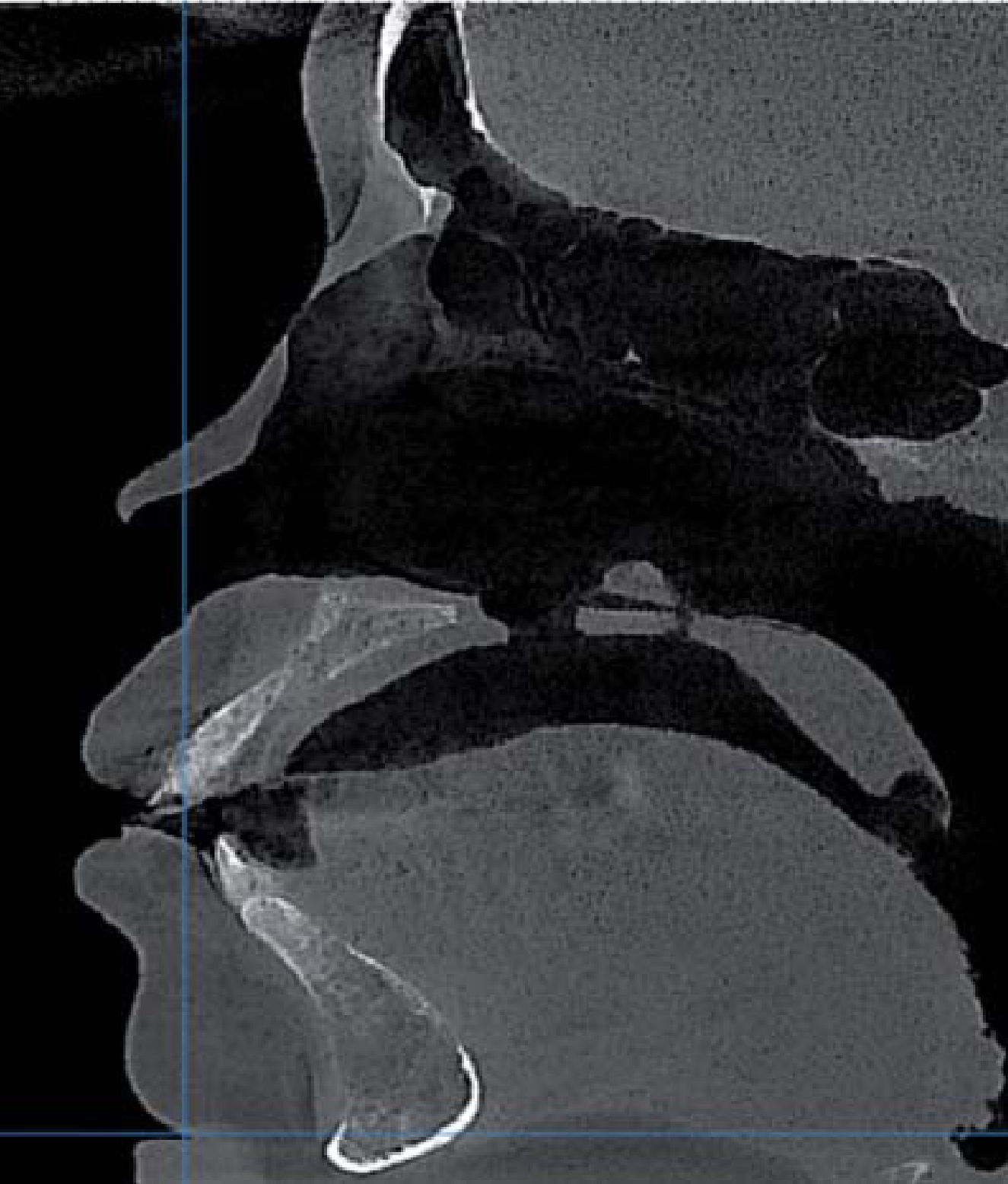
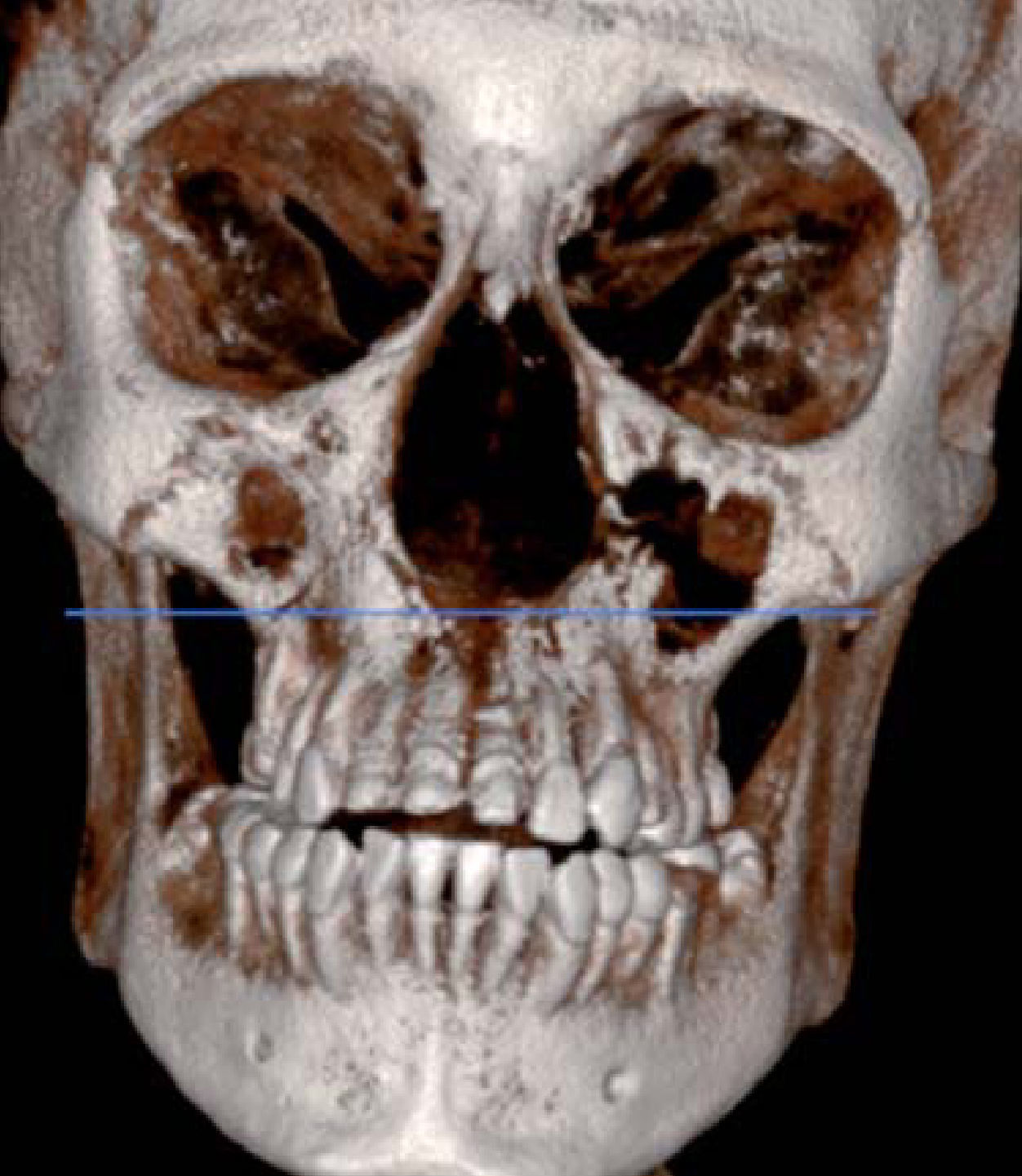
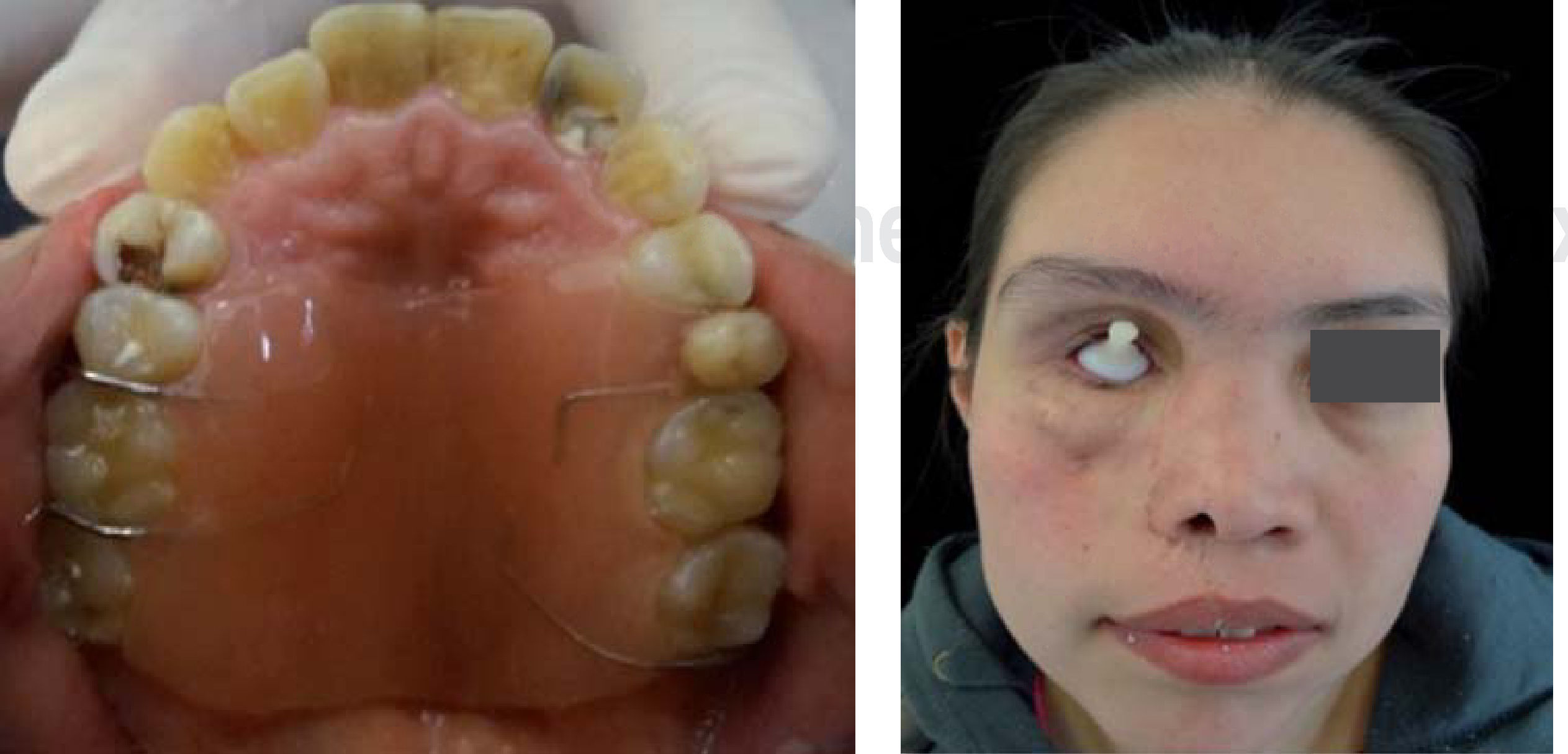
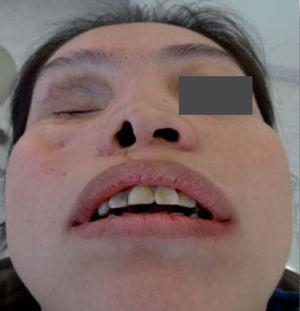
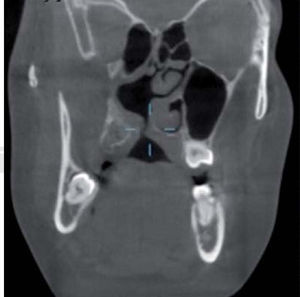
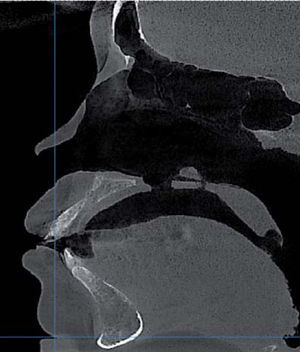
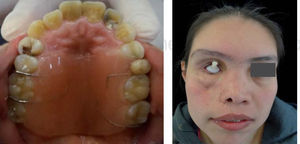
AntecedentesLa paciente se infectó con el hongo en el ambiente hospitalario al ser internada por un proceso de sinusitis y estar con el sistema inmunológico deprimido en ese momento. Los antecedentes patológicos personales de la paciente son: mucormicosis rinocerebral a los 14 años seguida de trombosis cerebral, infarto cerebral, estado de coma por tres meses, parálisis parcial del lado izquierdo de su cuerpo y espasmos musculares a nivel de cadera, cabeza y cuello. Se le realizaron cirugías en el globo ocular, nariz, huesos cigomáticos y paladar para eliminar el tejido afectado por el hongo (Figuras 4 A y B, 5 a 8).
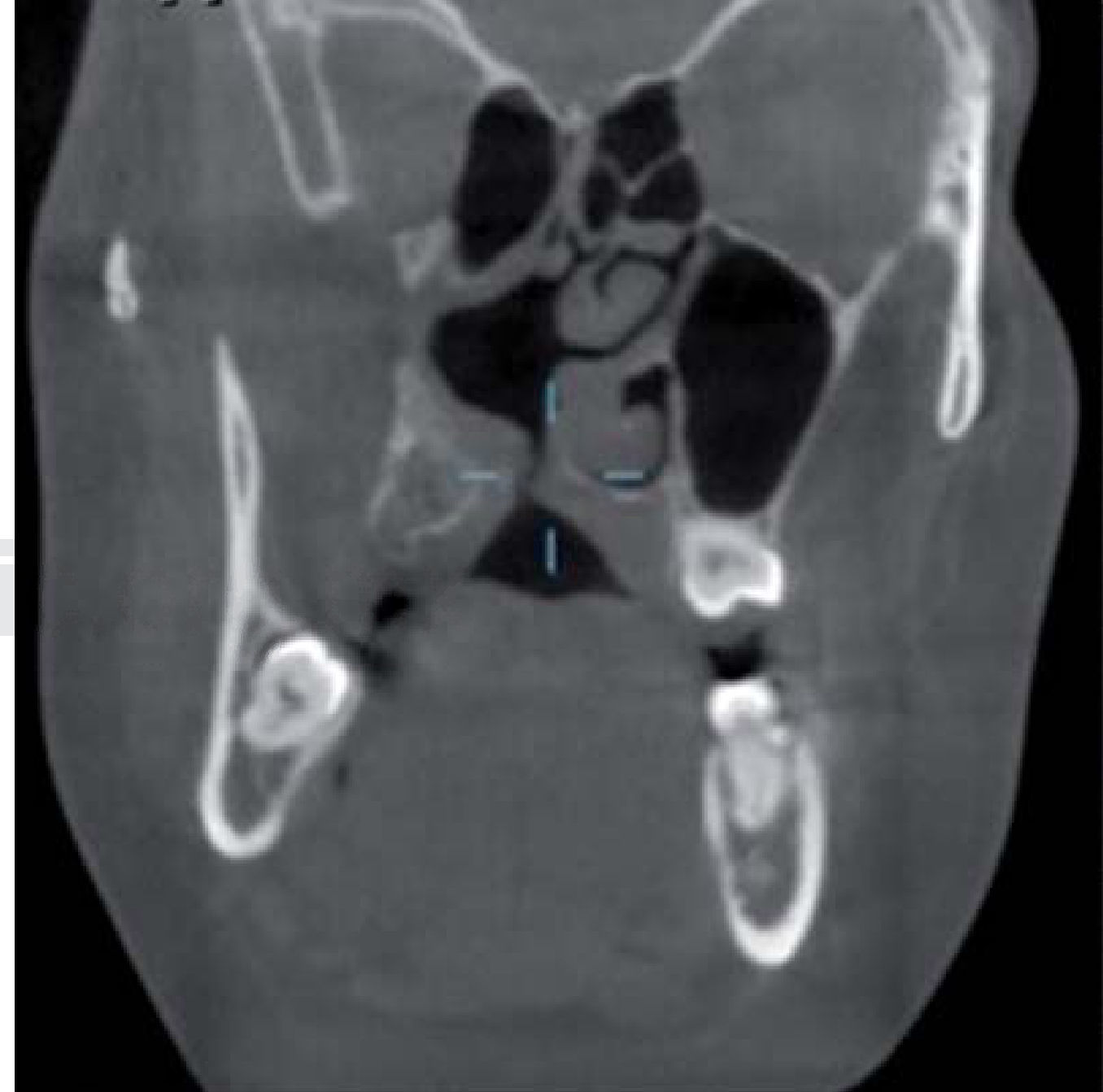
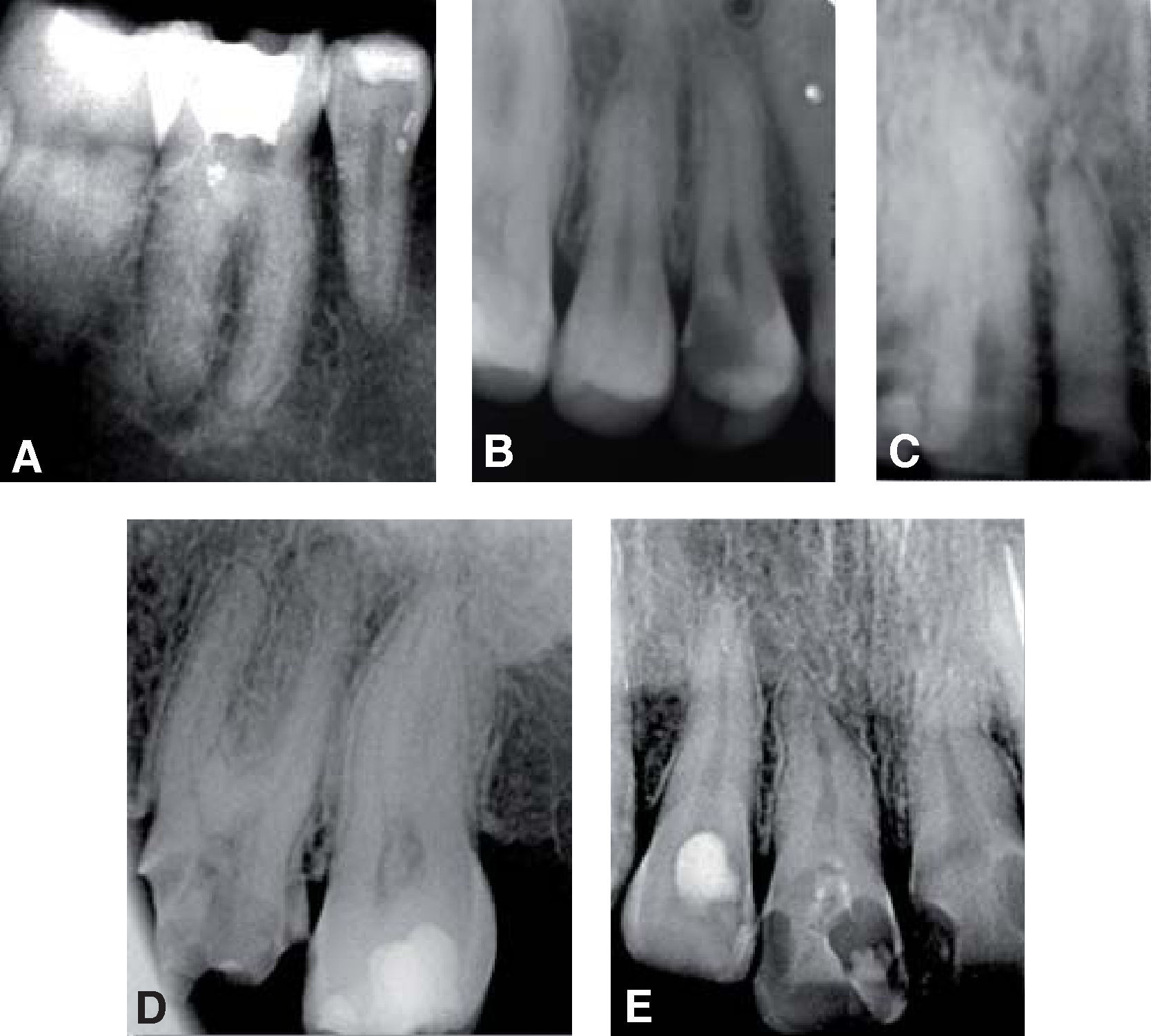
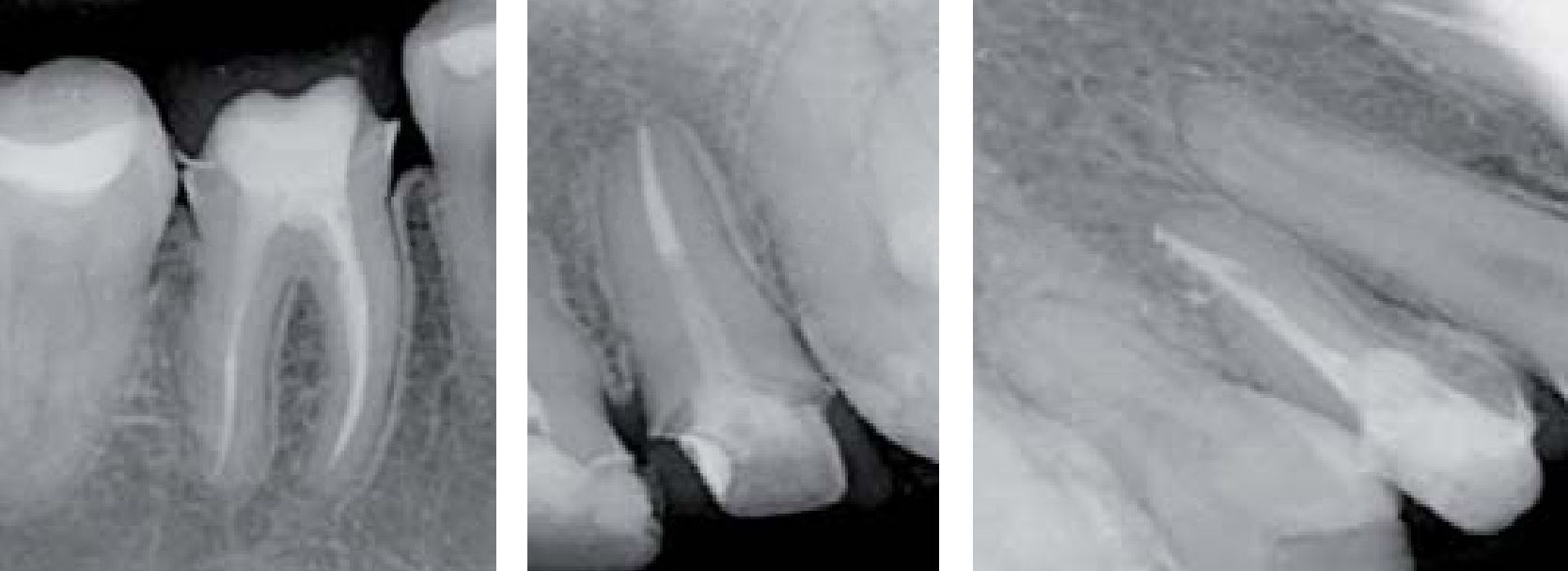
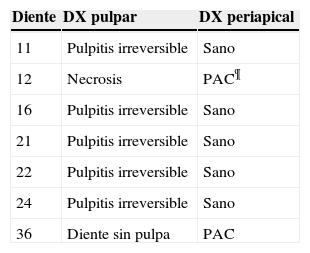
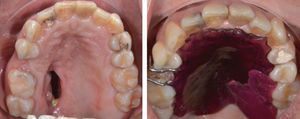
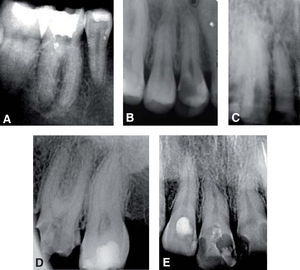
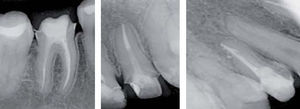
En el Departamento de Endodoncia se realizaron tratamientos de conductos en los OD #11, 12, 16, 21, 22, 24 y 36 (Cuadro IyFigura 9), en un lapso de un año, mismos que se remitieron al Departamento de Odontología Restauradora Avanzada para su rehabilitación y también se remitió al Área de Prótesis Maxilofacial para la realización de un obturador provisional y un profundizador ocular.
Diagnóstico de dientes afectados
| Diente | DX pulpar | DX periapical |
|---|---|---|
| 11 | Pulpitis irreversible | Sano |
| 12 | Necrosis | PAC¶ |
| 16 | Pulpitis irreversible | Sano |
| 21 | Pulpitis irreversible | Sano |
| 22 | Pulpitis irreversible | Sano |
| 24 | Pulpitis irreversible | Sano |
| 36 | Diente sin pulpa | PAC |
¶ PAC = periodontitis apical crónica.
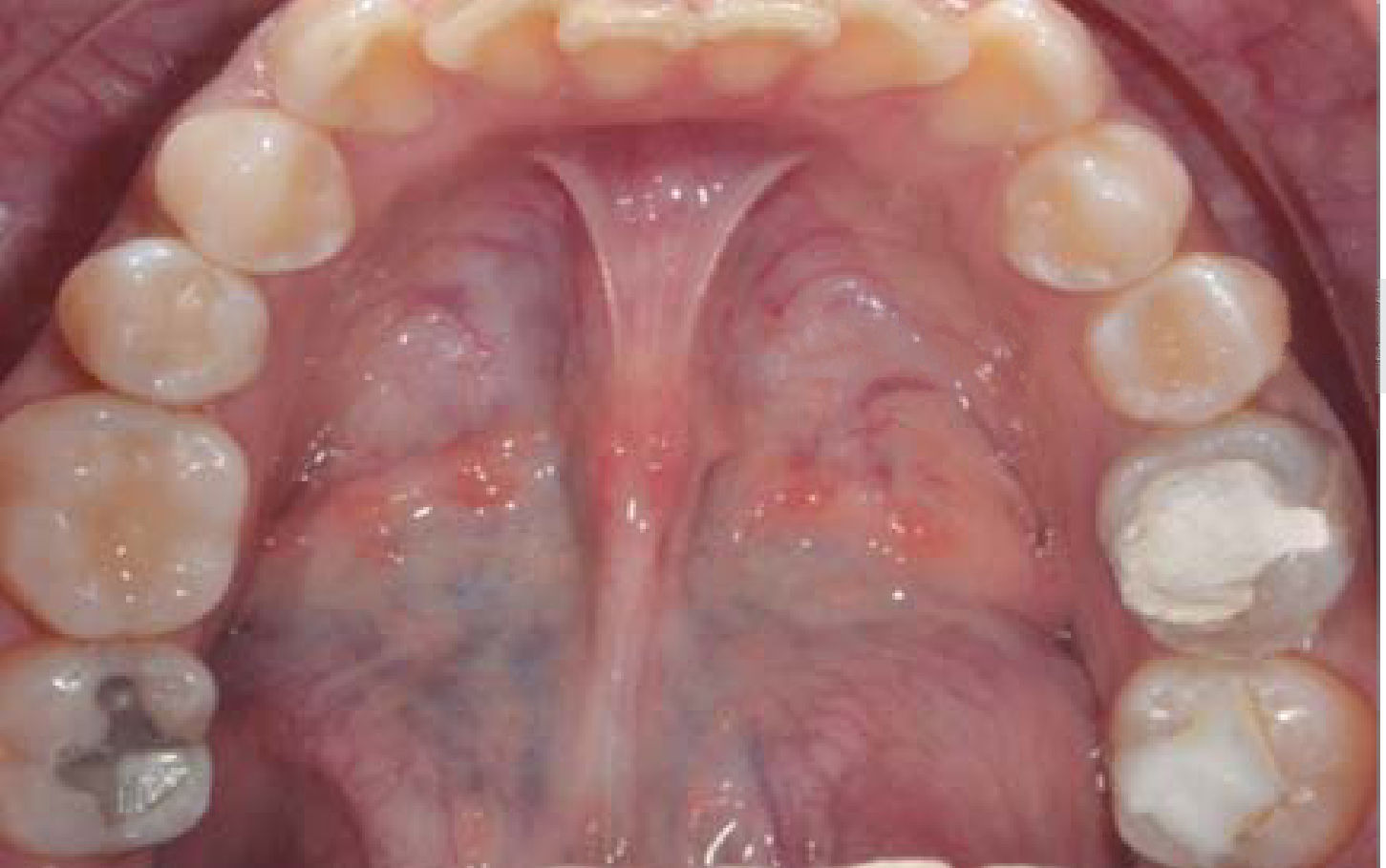
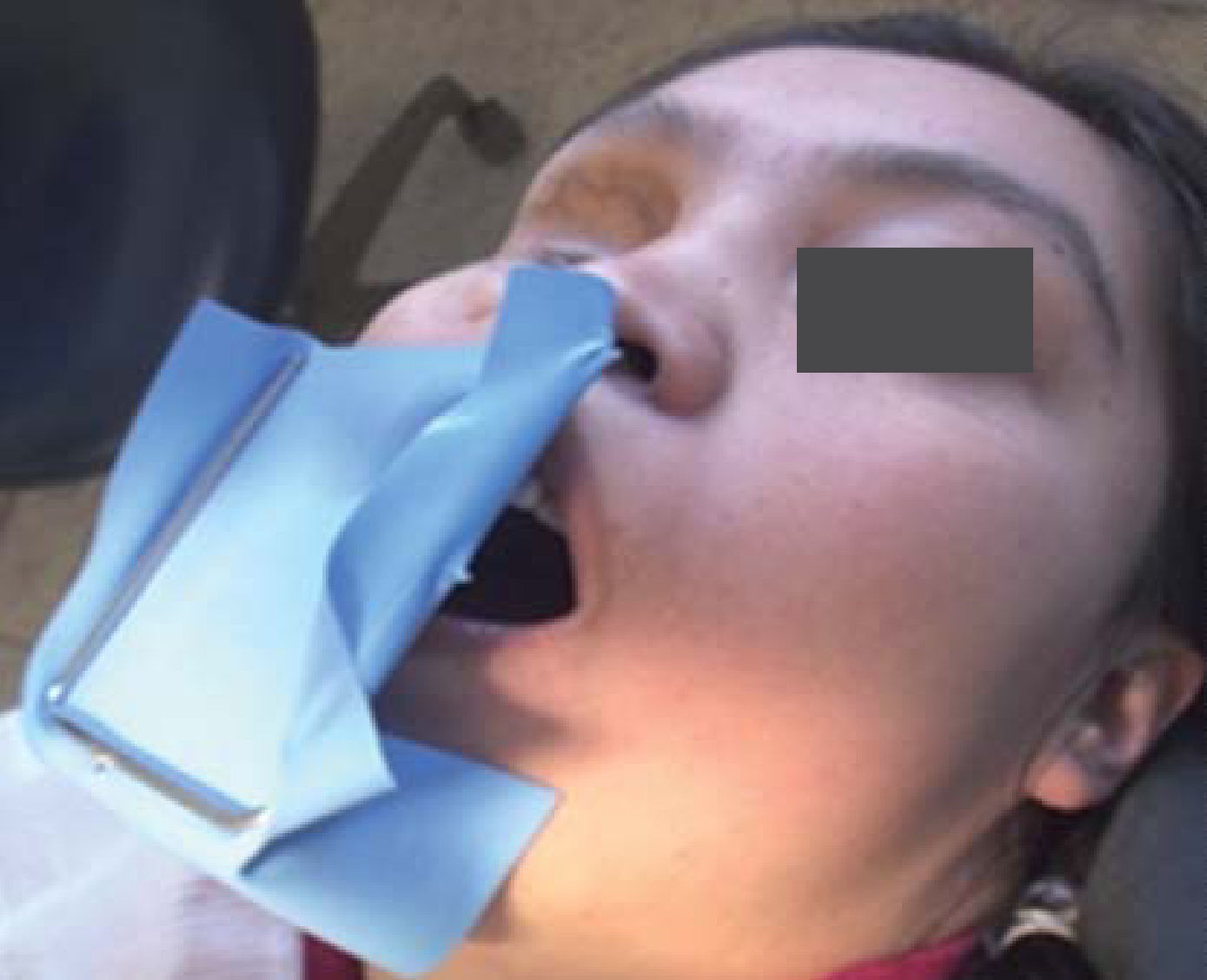
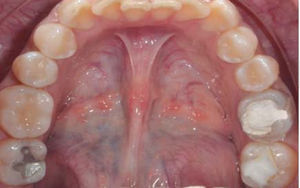
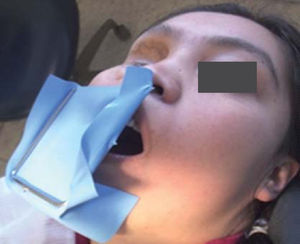
Debido a los espasmos musculares que presentaba la paciente a nivel de cadera las citas debían de ser cortas para su manejo clínico; además de los movimientos involuntarios por las contracciones musculares a nivel de cabeza y cuello, el uso de sistemas rotatorios debía de manejarse con precaución para evitar fracturas por los instrumentos. En este caso se manejaron concentraciones de hipoclorito de sodio (NaOCL) al 2.5%, las longitudes de trabajo se obtuvieron con localizador electrónico de forámenes en todos los tratamientos y como irrigación final se manejó una secuencia de NaOCL 2.5%, agua bidestilada, ácido etilendiaminotetraacético (EDTA) al 17%, agua bidestilada y alcohol, el cemento utilizado fue Sealapex. Los OD con diagnóstico de necrosis pulpar o OD sin pulpa fueron obturados en una segunda sesión, y medicados con hidróxido de calcio entre citas; el uso de aislamiento con dique de hule se tenía que modificar en todas las citas para permitir una vía respiratoria más accesible para la paciente debido a que por las cirugías previas se le dificultaba hacerlo de manera adecuada por las fosas nasales (Figuras 10 y 11).
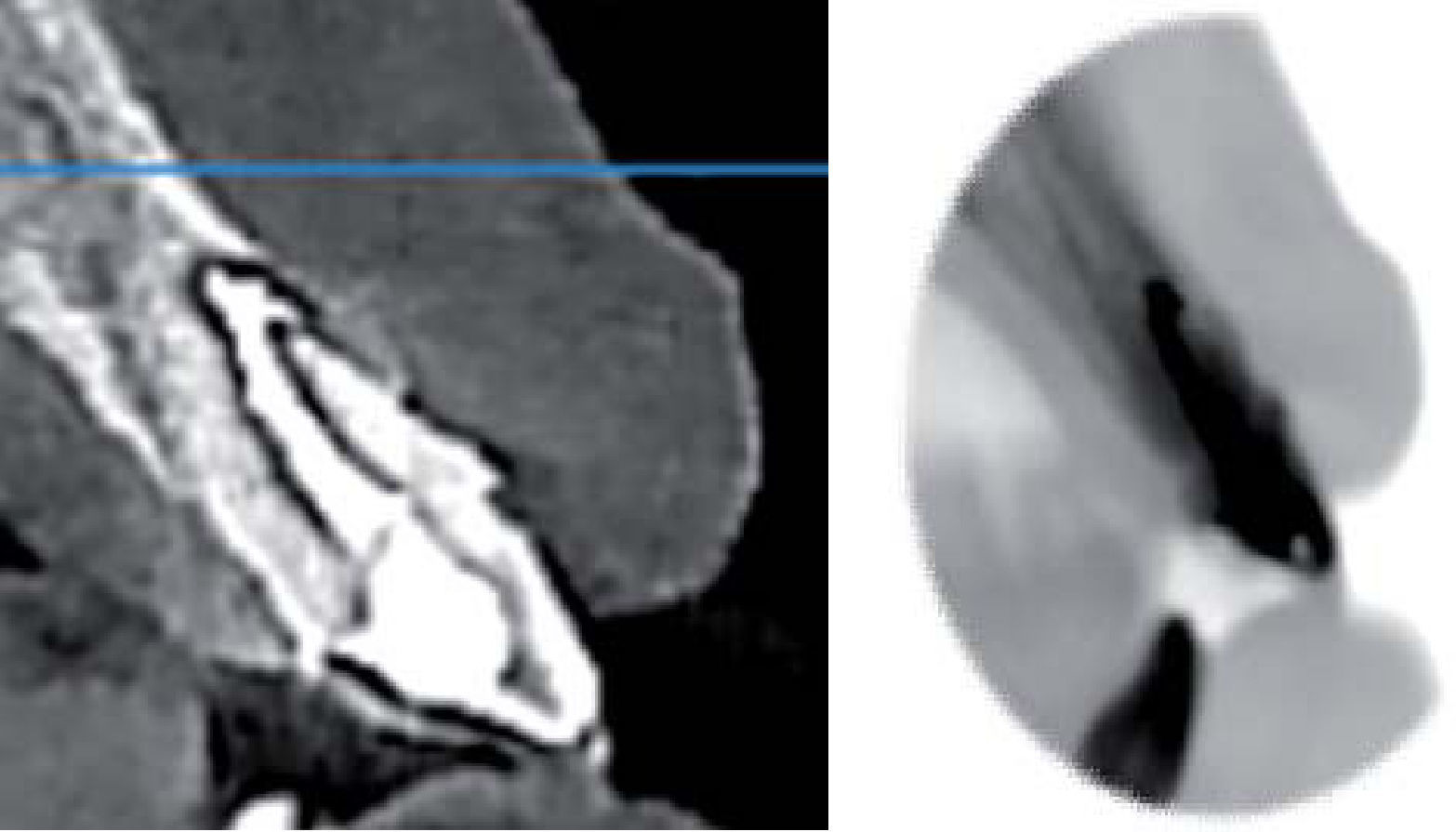
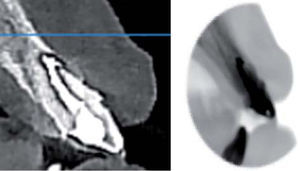
En el OD #21 se presentó una resorción radicular la cual se comprobó con la colocación de hidróxido de calcio y yodoformo como medio de contraste, por lo cual se obturó hasta la longitud señalada por el localizador electrónico de forámenes (Figura 12).
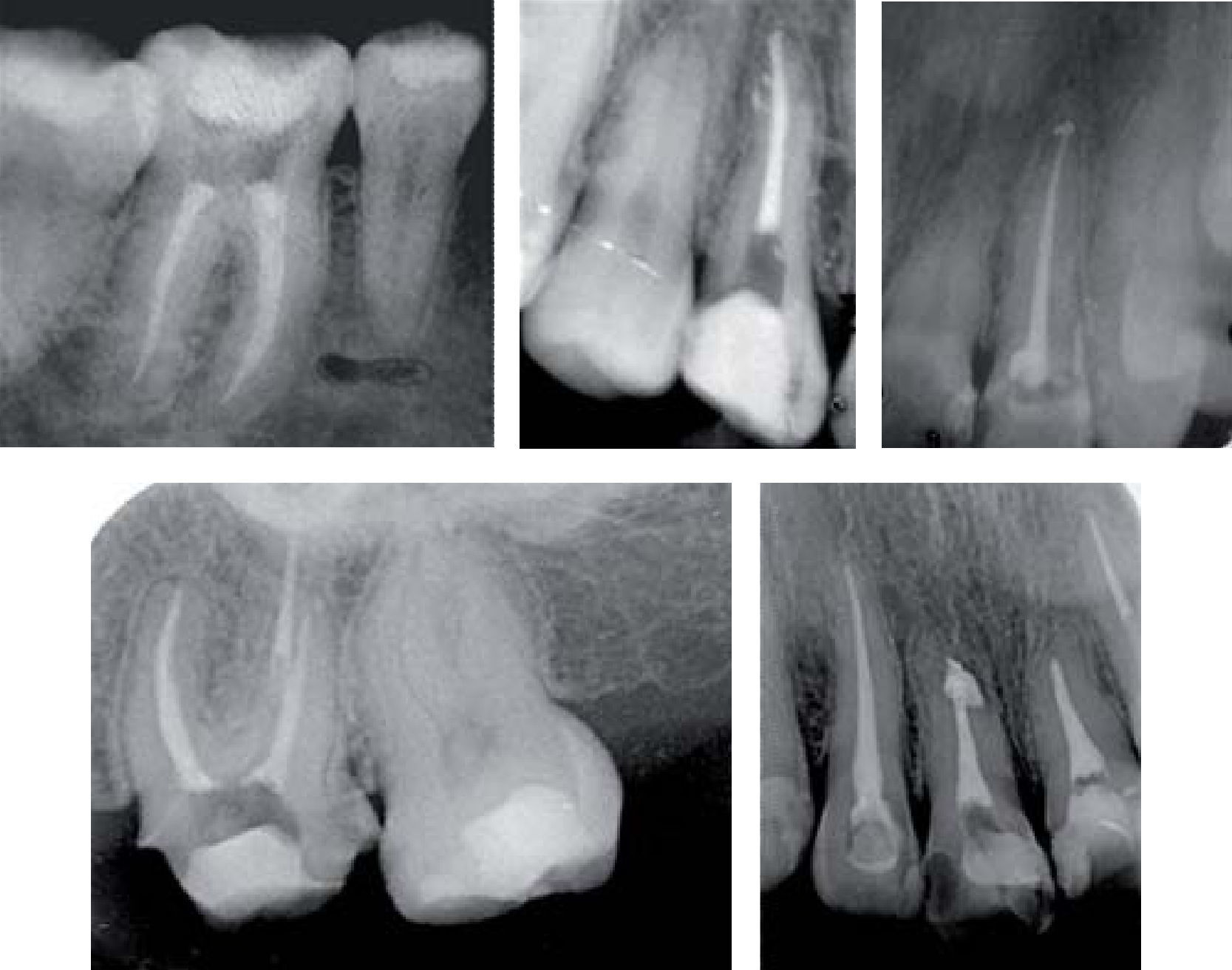
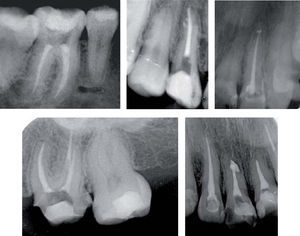
En el control a un año de los tratamientos de conductos de los OD #12, 24 y 36 se observó reparación del estado periapical en los que se presentaba periodontitis apical crónica (PAC), así como la colocación de postes de fibra de vidrio por parte de la Especialidad de Odontología Restauradora Avanzada (Figura 13). Se colocaron coronas de metal-porcelana en OD #36, 24, resina en el OD #22 y se prepararon para corona los OD #11, 12, 21, y colocación de provisionales (Figuras 14 y 15).
En la prótesis maxilofacial se realizó el diseño del obturador provisional; además se instruyó a la paciente sobre el uso de un profundizador ocular para posteriormente colocar la prótesis ocular.
DiscusiónAntonio Barrón y cols. en 2001 mencionan que esta enfermedad se presentó en pacientes inmunocomprometidos, 70% en pacientes con diabetes mellitus tipo II.12 Jung y cols. en 2009 presentan una serie de 12 casos de mucormicosis rinocerebral, observando una tasa de mortalidad del 50% con sólo terapia medicamentosa, mientras que un 30% de mortalidad en aquellos tratados quirúrgicamente en conjunto con medicamento.13 Según la literatura revisada, tanto la tomografía computarizada, como la resonancia magnética (RMN), son útiles en estudios diagnósticos de la mucormicosis rinocerebral; sin embargo, se ha encontrado que la RMN tiene mayor sensibilidad para estudiar la zona intracraneal y el tejido periorbitario.14,15
ConclusionesEste tipo de pacientes presenta mayor renuencia a procedimientos médico-quirúrgicos, ya que el factor emocional y psicológico juega un papel muy importante en ellos. En casos donde hay una pérdida excesiva de tejido óseo a nivel paladar, es indispensable mantener la mayor cantidad de órganos dentarios en boca para estabilidad del obturador.16 Cuando el defecto óseo a nivel de paladar sea muy extenso, afectando la superficie radicular de los OD, se tendrá que modificar la irrigación con NaOCL con concentraciones más bajas para evitar irritaciones a los tejidos adyacentes por una posible extrusión. El manejo interdisciplinario es de vital importancia para lograr un porcentaje de éxito más elevado en los tratamientos realizados, teniendo en cuenta que el desarrollo de las habilidades clínicas tiene que estar basado en el conocimiento biológico.