Introducción
La bronquiectasia (BQ) es una enfermedad crónica, de etiología muy heterogénea, caracterizada por una dilatación irreversible del árbol bronquial, generalmente acompañada con producción de esputo y frecuentes exacerbaciones infecciosas recurrentes1. Su descripción inicial fue realizada por Laënnec (1819), siendo considerada durante las últimas décadas como una "enfermedad huérfana" (Barker). Sin embargo, en los últimos años hemos observado un resurgimiento e interés en el estudio de esta patología, fruto de los nuevos conocimientos en la patogenia y de la aparición de nuevas terapias farmacológicas que influyen en su pronóstico y evolución2,3.
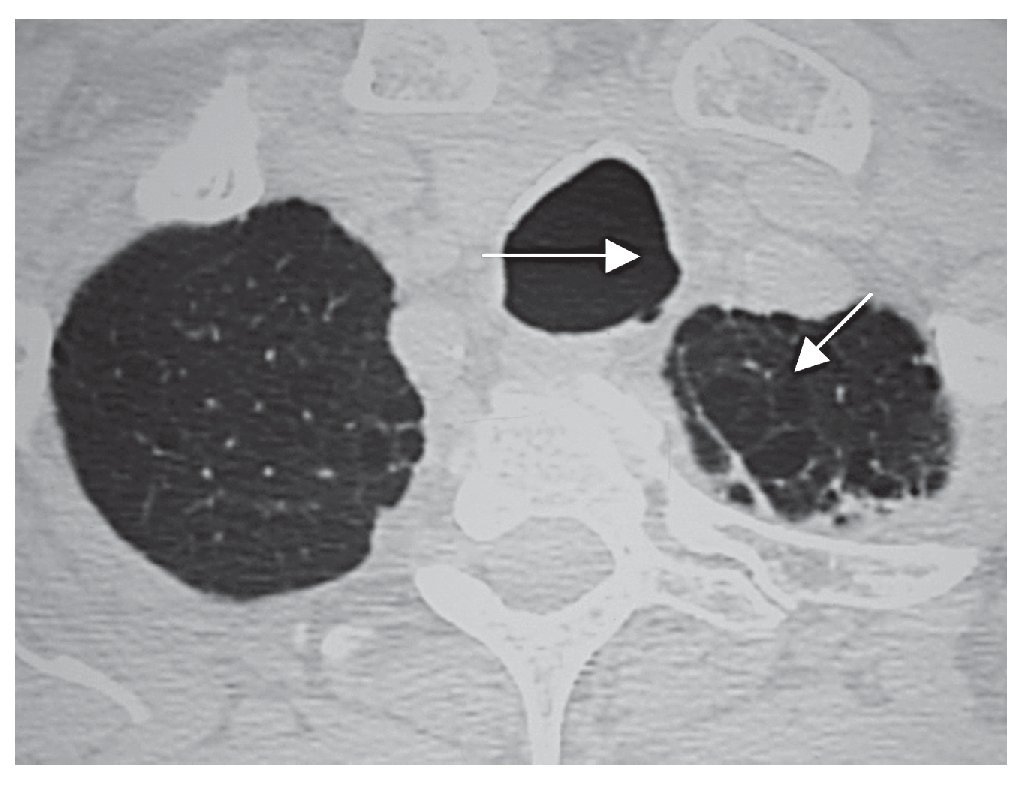
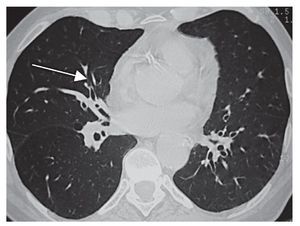
Figura 1 Tomografía axial computarizada (TAC) torácica con presencia de una tráquea aumentada de tamaño, traqueobroncomegalia, de más de 3 cm en su eje transversal y anteroposterior. Se aprecian lesiones subpleurales en el parénquima pulmonar por enfisema centroacinar y centrolobulillar.
Caso clínicoPaciente varón de 72 años, ex fumador con descendencia familiar y sin antecedentes de asma bronquial. Refería una clínica de infecciones respiratorias de repetición de las vías bajas desde su juventud, que se acompañaban de expectoración purulenta y que progresivamente se han incrementado en frecuencia y acompañadas de broncorrea purulenta persistente. No presentaba fiebre ni disnea, salvo en los períodos con exacerbación. En la exploración el paciente presentaba una constitución normal y un índice de masa corporal (IMC) de 30 kg/m2. Estaba eupneico en reposo, sin cianosis, destacando la presencia de roncus bilaterales en ambos hemitórax. La espirometría simple y la curva flujo volumen reveló: CVF 3.900 cc (83%), VEF1 1.700 cc (89%), IT 67 (78%). La gasometría arterial fue normal. La tomografía axial computarizada de tórax (TAC) reveló una tráquea dilatada en su eje anteroposterior y transverso, siendo mayor de 3 cm en un corte efectuado a nivel del arco aórtico. En ambos lóbulos superiores eran evidentes áreas de bullas subpleurales, en relación con enfisema centroacinar y centrolobulillar. En los cortes efectuados en el lóbulo medio y língula se apreciaban múltiples dilataciones bronquiales de aspecto cilíndrico (BQ), sin niveles en su interior. Se estableció el diagnóstico en base a los hallazgos clínicos y radiológicos efectuados de traqueobroncomegalia (TBM) asociada a BQ cilíndricas bilaterales de síndrome de Mounier-Kuhn.
Se realizó un estudio con determinación de alfa-1-antitripsina y proteinograma, test del sudor, determinación de IgA, IgG, IgM e IgE, que fueron normales. El estudio para descartar reflujo gastroesofágico fue negativo. Los test cutáneos y precipitinas séricas fueron negativos. El test de intradermorreacción de Mantoux fue de 5 mm de induración.
El estudio microbiológico del esputo con intervalo de varios meses demostró una positividad frente a: Pseudomonas aeruginosa y Morganella morgagni. La baciloscopia y el cultivo en medio de Lowenstein fueron negativos. El antibiograma reveló que ambos gérmenes eran sensibles a aminoglucósidos, quinolonas, carbapenen y cefalosporinas de tercera generación (ceftacidima, cefditoren, etc.). Ante la presencia de frecuentes exacerbaciones y la persistencia de esputo purulento, se inició un tratamiento domiciliario mediante uso compasivo con tobramicina inhalada (300 mg cada 12 horas) durante 6 meses, con descanso de una semana al mes, con buena tolerancia, sin apreciar efectos secundarios, consiguiendo una estabilización clínica y una disminución de las exacerbaciones, de la broncorrea y de la purulencia del esputo. Este tratamiento se complementó con fisioterapia respiratoria, mucolíticos, broncodilatadores y corticoides inhalados. Se inició un programa de vacunación antigripal y antineumocócica.
Discusión
La TBM o síndrome de Mounier-Kuhn es una enfermedad rara, más común en varones y descrita por primera vez en 1932. Presenta una prevalencia entre el 1-4,5% de la población general4,5. Se caracteriza por una dilatación anormal de la tráquea y de los bronquios principales a consecuencia de la atrofia o ausencia de sus fibras elásticas longitudinales o de las células del músculo liso, produciendo una dilatación de las porciones cartilaginosas y membranosas de la tráquea y de los bronquios principales y favoreciendo la herniación a través de los cartílagos traqueales6. Esta situación favorece la depuración anormal de las secreciones traqueobronquiales y predispone a desarrollar infecciones pulmonares recurrentes y a la aparición de BQ7.
Su etiología no es bien conocida, habiéndose postulado factores congénitos y adquiridos como base patogénica de la enfermedad. Los pacientes afectados tienen predisposición a presentar otras patologías pulmonares (bronquitis crónica, enfisema, fibrosis pulmonar, etc.) como presentaba nuestro paciente, y extrapulmonares (cutis laxa, síndrome de Ehlers Danlos, síndrome de Marfan, etc.)8.
Las manifestaciones clínicas de la enfermedad se presentan entre la tercera o cuarta década de la vida, aunque cada vez es más frecuente su diagnóstico en edades avanzadas como ocurrió en nuestro paciente9. En nuestro caso, fueron las infecciones respiratorias de repetición y la historia de broncorrea la que hizo sospechar el diagnóstico, confirmándose en la TAC torácica la existencia de TBM y BQ. La broncoscopia es la exploración de referencia en el diagnóstico, permitiendo conocer la estructura y dinámica traqueal, agrandamiento traqueal con marcada hipertrofia de los repliegues cartilaginosos y colapsabilidad de la "pars membranosa", que en ocasiones contacta con la pared traqueal anterior en la espiración. Los divertículos traqueales pueden observarse en la pared traqueal. La presencia de una tráquea mayor de 3 cm y de los bronquios principales mayores de 2,4 y 2,3 cm establece el diagnóstico8,9. En nuestro paciente, esta exploración no pudo realizarse.
La antibioterapia inhalada se ha convertido en el tratamiento de elección para la actuación directa sobre el árbol bronquial y el lecho pulmonar en pacientes con BQ pulmonares colonizadas por gérmenes (Pseudomonas, Escherichia coli, etc.) inicialmente introducida y aplicada con gran experiencia en pacientes con BQ y fibrosis quística (FQ), se ha ido aplicando en los últimos años en pacientes con BQ del adulto no FQ y asociado a diferentes etiologías, aunque no existe una base, evidencia científica y experiencia tan amplia como en FQ2,3,10.
Los tratamientos nebulizados con tobramicina convencional, TOBI, y colistina se han aplicado en pacientes con BQ del adulto no FQ1-3,11,12.
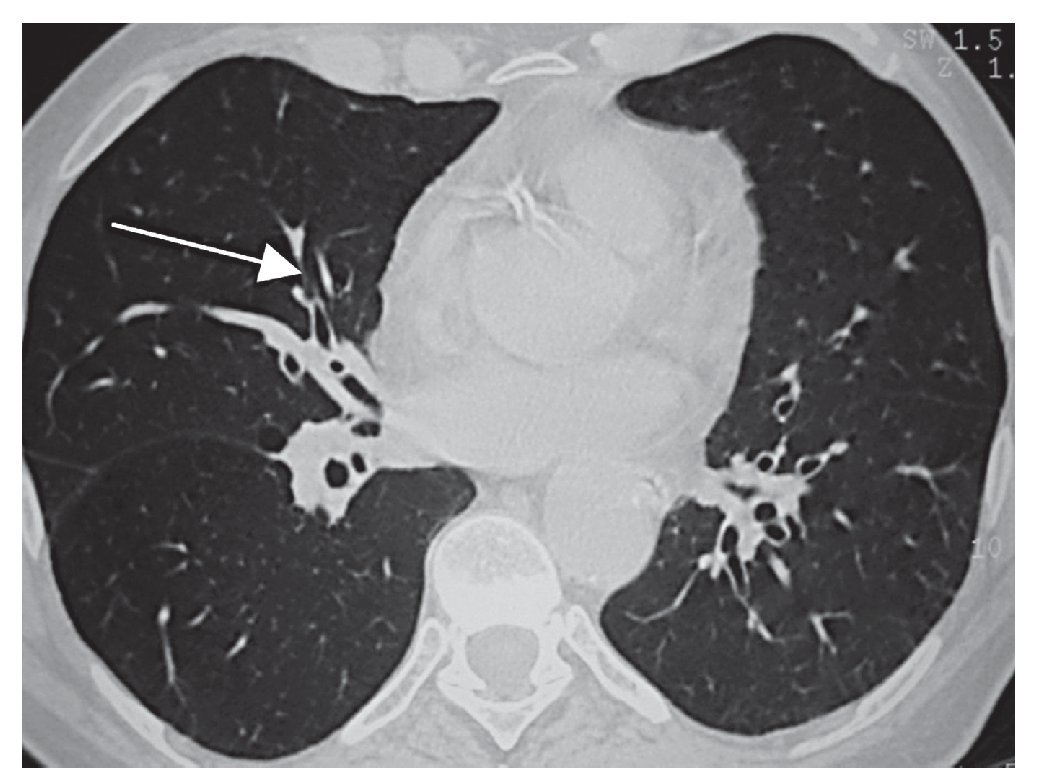
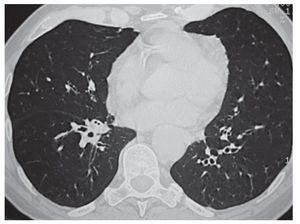
Figura 2 Bronquiectasias pulmonares de distribución bilateral en ambos hemitórax.
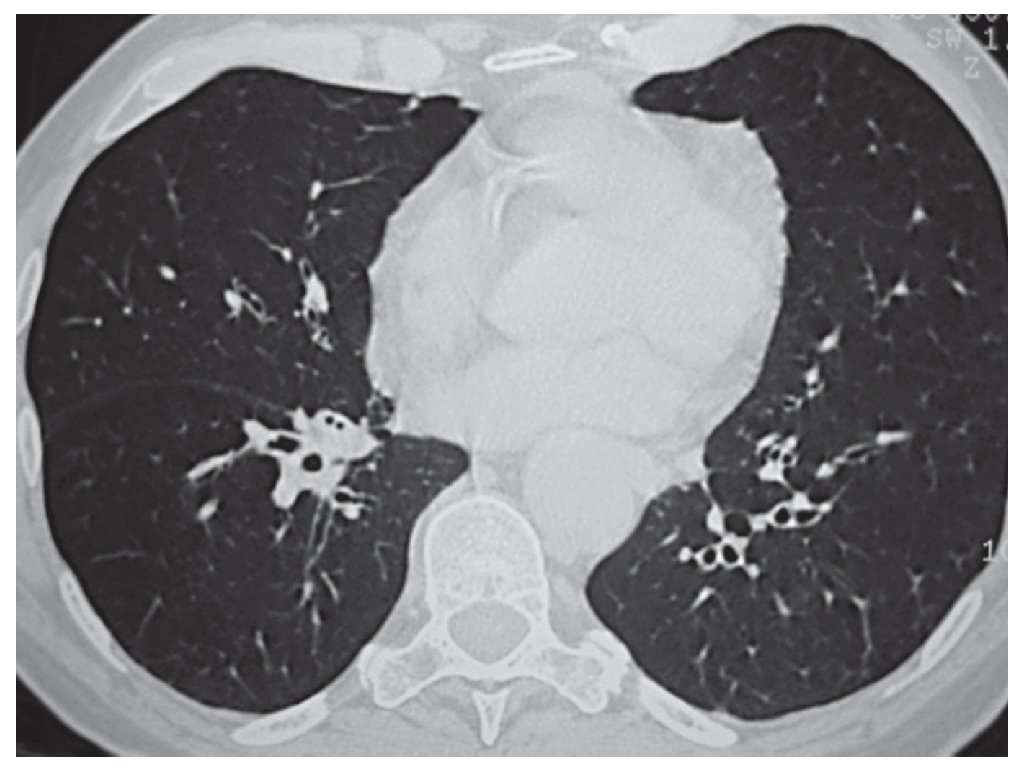
Figura 3 Bronquiectasias cilíndricas bilaterales en campos inferiores.
*Autor para correspondencia.
Correo electrónico:jjarenoesteban@terra.es (J.J. Jareño Esteban).
Recibido el 22 de enero de 2010;
aceptado el 31 de mayo de 2010