Identificar, para el conjunto de la red asistencial en salud mental en España, un conjunto de indicadores para monitorizar la calidad asistencial en esquizofrenia, depresión mayor y trastorno bipolar.
Material y métodoEstudio basado en el consenso de especialistas en psiquiatría (6 en comité de dirección y un panel de 43 psiquiatras de la sanidad pública). Tras revisar la literatura se elaboró una propuesta inicial de 44 indicadores para depresión mayor, 42 para esquizofrenia y 58 para trastorno bipolar que, mediante estudio Delphi, fue analizada por los expertos. La valoración de estos indicadores en sucesivas rondas permitió descartar aquellos con menor grado de consenso. Se consideraron factibilidad, sensibilidad y relevancia clínica. El estudio fue realizado entre los meses de julio de 2015 y marzo de 2016.
ResultadosSe definieron por consenso 70 indicadores: 17 indicadores específicos de depresión mayor, 16 de esquizofrenia, 17 de trastorno bipolar y 20 comunes a las tres patologías. Entre estos indicadores se incluyeron medidas relativas a adecuación de los ingresos, seguridad del paciente, reagudización, contención mecánica, conducta suicida, programas psicoeducativos, adherencia terapéutica, mortalidad y salud física.
ConclusionesEste conjunto de indicadores permite monitorizar la calidad en el tratamiento de pacientes con esquizofrenia, depresión o trastorno bipolar. Cada dispositivo asistencial puede, a partir de esta propuesta, elaborar un cuadro de mando integral ajustado a sus prioridades y objetivos asistenciales.
To define a set of indicators for mental health care, monitoring quality assurance in schizophrenia, depression and bipolar disorders in Spain.
Material and methodQualitative research. Consensus-based study involving 6 psychiatrists on the steering committee and a panel of 43 psychiatrists working in several health services in Spain. An initial proposal of 44 indicators for depression, 42 for schizophrenia and 58 for bipolar disorder was elaborated after reviewing the literature. This proposal was analysed by experts using the Delphi technique. The valuation of these indicators in successive rounds allowed those with less degree of consensus to be discarded. Feasibility, sensitivity and clinical relevance were considered. The study was carried out between July 2015 and March 2016.
ResultsSeventy indicators were defined by consensus: 17 for major depression, 16 for schizophrenia, 17 for bipolar disorder and 20 common to all three pathologies. These indicators included measures related to adequacy, patient safety, exacerbation, mechanical restraint, suicidal behaviour, psychoeducation, adherence, mortality and physical health.
ConclusionsThis set of indicators allows quality monitoring in the treatment of patients with schizophrenia, depression or bipolar disorder. Mental health care authorities and professionals can use this proposal for developing a balanced scorecard adjusted to their priorities and welfare objectives.
Los sistemas de evaluación de la calidad asistencial se han ido extendiendo, permitiendo comparaciones entre dispositivos asistenciales1. Estos sistemas incorporan una serie de indicadores que ofrecen información sobre el funcionamiento de los dispositivos asistenciales, según los países, tanto a los profesionales como a pacientes, a familiares y a la ciudadanía.
El empleo de estos sistemas de información, junto a la adecuación de la clínica a los criterios establecidos en las guías de práctica, se ha venido considerando como una fórmula para garantizar la calidad de la atención en salud mental2-4 y promover una atención multidisciplinar estructurada y organizada5.
En el caso de las enfermedades mentales, hasta hace relativamente poco tiempo el número de indicadores para monitorizar y mejorar la práctica asistencial ha sido muy limitado6. Paulatinamente se han ido publicando estudios, sobre todo en países anglosajones, que se han focalizado en la monitorización de la calidad de la atención en salud mental7,8.
Básicamente se han desplegado dos enfoques. Primero, la monitorización de indicadores en los sistemas de garantía de calidad nacionales o regionales. Canadá9 y Dinamarca10, por ejemplo, han optado por diseñar un sistema de monitorización de la atención sanitaria que incluye la atención a pacientes con esquizofrenia. El proyecto STABLE ha definido estándares de buena atención en el trastorno bipolar y otros estudios han valorado mediante indicadores el grado de integración psicosocial de los pacientes11. Segundo, realizar auditorías en los centros empleando indicadores. En Holanda12, por ejemplo, se ha identificado un conjunto de 6 medidas para aplicar durante una auditoría.
En la literatura psiquiátrica se ha recurrido a indicadores de calidad para implantar sistemas de benchmarking13, analizar la equidad en los tratamientos14-17, valorar la variabilidad en la intensidad con la que se aplican determinadas terapias18,19, analizar la adecuación de los ingresos hospitalarios20 o de las derivaciones desde atención primaria21, realizar predicciones de la duración del ingreso22,23, apoyar la implantación de rutas asistenciales2,24, determinar el grado de integración del tratamiento psiquiátrico y psicosocial25, la adecuación de las intervenciones en otros niveles asistenciales26,27 valorar el efecto de los sistemas de financiación28, conocer la experiencia del paciente29 o evaluar el impacto de enfermedades físicas en la calidad de vida y la mortalidad de los enfermos mentales30,31 o en la frecuencia de eventos adversos no ligados a la enfermedad mental entre estos pacientes32-34.
El objetivo de este estudio fue identificar, para el conjunto de la red asistencial en salud mental en España, un conjunto de indicadores que permitiera monitorizar la calidad asistencial en esquizofrenia, depresión mayor y trastorno bipolar.
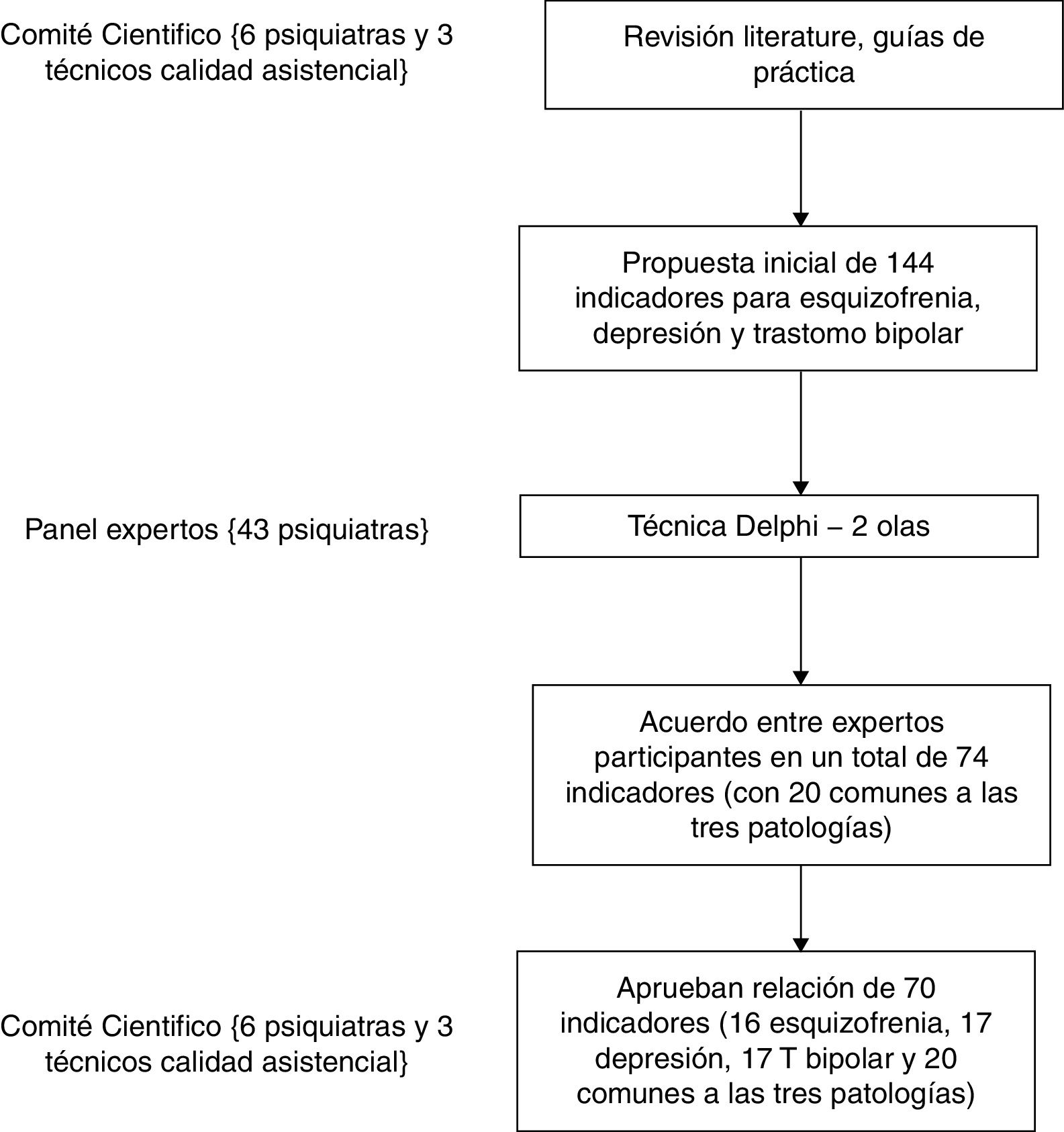
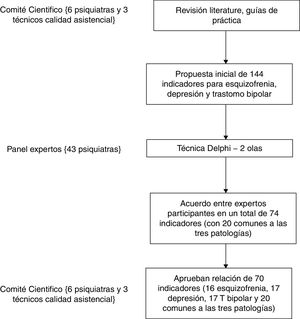
MétodoEstudio de elaboración de indicadores de calidad para esquizofrenia, depresión y trastorno bipolar basado en el consenso de un comité científico y la aplicación de la técnica Delphi entre especialistas en salud mental. El estudio fue realizado entre los meses de julio de 2015 y marzo de 2016 (fig. 1). El comité científico estuvo integrado por seis psiquiatras de reconocido prestigio en el ámbito de la psiquiatría que aportaban una dilatada experiencia en las patologías analizadas y por tres expertos en calidad asistencial con más de 5años de experiencia en este campo. La consulta mediante la técnica Delphi involucró a un total de 43 psiquiatras de los servicios de salud del sistema sanitario público español. Estos profesionales constituyeron tres grupos de trabajo, uno por cada patología analizada. Como criterios para participar como experto en este panel se consideraron los años de experiencia (mínimo de 5) y haber ejercido un destacado papel en la práctica clínica asistencial y/o en investigación en, al menos, una de las tres patologías tratadas.
Se definió indicador como forma particular (normalmente numérica) en la que se mide o evalúa un criterio; criterio como aquella condición que debe cumplir la práctica asistencial para ser considerada de calidad, y estándar como grado de cumplimiento exigible a un criterio de calidad.
Como punto de partida para elaborar criterios, indicadores y estándares de calidad el comité científico seleccionó y revisó las guías de práctica clínica sobre el manejo de la depresión en el adulto (2014)35, trastorno bipolar (2012)36 y esquizofrenia y el trastorno psicótico incipiente (2009)37. También, una selección de estudios publicados entre 2012 y 2015, obtenida recurriendo a los metabuscadores PubMed y Scopus, empleando los siguientes tesauros: quality indicators, quality assistance and depression, bipolar disorder y schizophrenia. Los artículos localizados de este modo fueron revisados, primero, mediante lectura de título y resumen por JJM y MG, de forma independiente, y segundo, mediante la lectura de resumen y texto de las referencias seleccionadas. A partir de estas fuentes documentales el comité científico consensuó una batería de potenciales indicadores. Para cada uno de estos indicadores se determinó: calidad de la evidencia que justificaba su inclusión, estándares de referencia a partir de la literatura y fiabilidad de las fuentes de información para establecer el indicador. Se utilizó el sistema SIGN3 de clasificación para determinar los niveles de evidencia y grados de recomendación. Este análisis dio lugar a una primera relación de indicadores agrupados por patologías (depresión mayor, esquizofrenia y trastorno bipolar) y criterios de calidad (estructura, proceso y resultado). Cada conjunto de indicadores agrupados por patología fue analizado por el comité científico, subdividido en grupos de trabajo de dos psiquiatras por patología, re-elaborando su definición y organizando la información sobre la calidad de la evidencia, estándares de referencia y fuentes de información. Posteriormente, en una sesión presencial conjunta del comité científico se puso en común toda esta información, se debatió sobre los indicadores con mayores dudas sobre su idoneidad o aquellos que supusieran repeticiones, para modificarlos o fusionarlos, y se priorizaron uno a uno los indicadores, considerando: objetividad, facilidad y fiabilidad de la medida en relación a las fuentes de información y calidad de la evidencia. Este listado de indicadores fue de nuevo revisado por pares vía online para revisar cada ficha técnica y, finalmente, en una nueva reunión, el comité científico reevaluó estos indicadores mediante una escala de tres pasos clasificándolos en: imprescindibles, importancia media y a descartar. La relación resultante de indicadores dio lugar al cuestionario 0, que se emplearía durante la aplicación de la técnica Delphi en la siguiente fase del estudio.
Estudio mediante técnica DelphiLa técnica Delphi se aplicó mediante plataforma online con una escala de respuesta de 1 a 9, donde 1 significaba muy en desacuerdo y 9 muy de acuerdo. Los indicadores se presentaron agrupados por estructura, proceso y resultado para cada patología junto a una batería de indicadores comunes a las tres patologías. Esta fase de la investigación sirvió también para promover la difusión de esta iniciativa entre los profesionales de salud mental del sistema público de salud.
La técnica Delphi ha sido empleada para alcanzar consenso sobre medidas de evaluación de resultado en el ámbito de la salud en muchos estudios y resulta una técnica coste-efectiva, ya que involucra a un amplio número de profesionales con experiencias distintas de una forma sencilla, ágil y con un adecuado control de posibles sesgos38. Se realizaron dos rondas sucesivas. Entre ambas rondas, cada participante recibió un informe de los resultados intermedios logrados por el panel representado en forma de gráfico con la frecuencia de respuesta junto con los comentarios anónimos aportados por el grupo durante la primera ronda, lo que ofreció la oportunidad de contrastar la opinión personal con la de los restantes panelistas. Como criterio de consenso entre los participantes se consideró que existió concordancia cuando menos de la tercera parte de las puntuaciones de los participantes quedaban fuera de la región de 3 puntos en torno a la mediana. Se consideró que el indicador no contaba con relevancia clínica cuando la mediana fue ≤3 y que contaba con relevancia cuando fue ≥7puntos. El resto de los indicadores fueron considerados dudosos. Los indicadores priorizados fueron seleccionados para la siguiente fase del estudio. Todos los indicadores dudosos fueron presentados en una segunda ronda para que fueran reconsiderados. El resultado fue compartido con los participantes y valorado en una nueva reunión del comité científico.
La segunda ronda incluyó una priorización y selección de indicadores considerados como esenciales en la práctica clínica psiquiátrica para las patologías de depresión mayor, esquizofrenia y trastorno bipolar. La justificación de esta modificación radicó en que, debido a que el cuestionario incluía ítems principalmente procedentes de evidencias científicas validadas en la bibliografía, el consenso esperado en la mayoría de ellos era elevado, pero fue necesario identificar aquellos que eran esenciales y que permitieran asegurar la identificación de los estándares mínimos de calidad en la práctica clínica. De este modo, se enfatizó y aseguró el cumplimiento del objetivo principal del proyecto: definir por consenso un número mínimo de indicadores de adecuación al manejo de la depresión mayor, la esquizofrenia y el trastorno bipolar para ser aplicado en el sistema sanitario español.
Tras cada ronda, el grado de dispersión en las respuestas finales se analizó estadísticamente para determinar en qué cuestiones se había logrado un grado suficiente de consenso entre los expertos, bien fuera en el acuerdo o en el desacuerdo con cada indicador. Los indicadores que no alcanzaron el nivel de consenso especificado, o que no fueron identificados como prioritarios por el panel de expertos, pero sí fueron considerados como recomendables por el comité científico, se relacionan en el material adicional (anexo I.)
Definición de criterios, indicadores y estándaresLos indicadores seleccionados se agruparon por el comité científico por similitud del criterio de calidad que representaban. Para cada uno de los indicadores se elaboró una ficha con los siguientes campos: denominación del criterio, definición, fórmula para el cálculo, justificación, exclusiones o aclaraciones, tipo de indicador (estructura, proceso o resultado), fuente/s de información, nivel objetivo o aceptable y bibliografía del estándar de referencia en función de los datos aportados en la literatura científica. Estas fichas fueron revisadas y validadas por dos profesionales con experiencia en calidad asistencial y, específicamente, en el diseño de indicadores de calidad para implantar estrategias de benchmarking, y finalmente por los integrantes del comité científico.
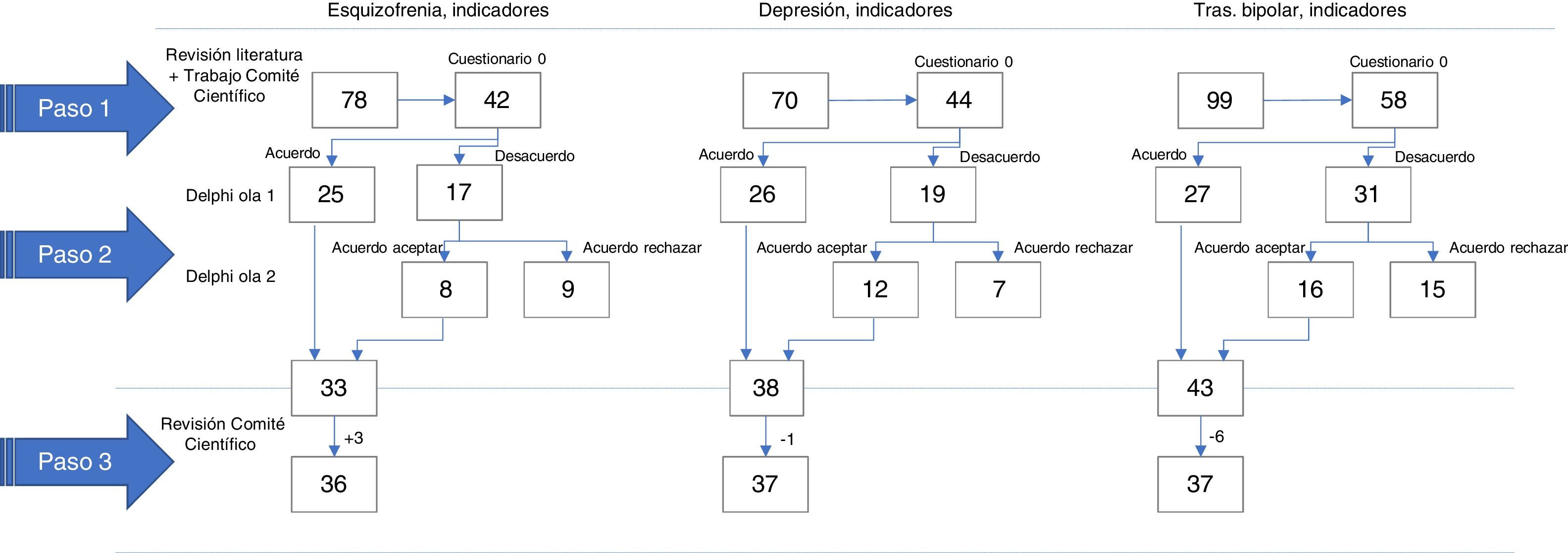
ResultadosLa revisión documental identificó 14 referencias científicas aportadas por la revisión bibliográfica, incluyendo originales de revisiones sistemáticas de tratamientos de alta eficacia para las patologías en cuestión que aportaban medidas para la evaluación del resultado clínico. El comité científico identificó una primera relación de 247 potenciales indicadores: 70 correspondían a depresión mayor en el adulto, 78 indicadores de esquizofrenia y trastorno psicótico incipiente y 99 indicadores de trastorno bipolar. Tras revisar similitudes, pertinencia y claridad y teniendo en cuenta los criterios de objetividad, facilidad de medición y auditabilidad, el cuestionario0 para la primera ronda del estudio Delphi presentó 44 posibles indicadores para depresión mayor, 42 para esquizofrenia y 58 para trastorno bipolar.
En la técnica Delphi respondieron la totalidad de los 43 panelistas, tanto en primera ronda como en segunda ronda (14 panelistas expertos en el estudio y tratamiento de la depresión mayor, 9 panelistas expertos en el estudio y tratamiento de la esquizofrenia y 20 panelistas expertos en el estudio y tratamiento del trastorno bipolar). En la primera ronda los indicadores que alcanzaron consenso sobre su idoneidad fueron 26 en el caso de depresión mayor, 25 en el caso de esquizofrenia y 27 en el caso del trastorno bipolar; 19 fueron considerados dudosos en el caso de depresión mayor, 17 en el caso de esquizofrenia y 31 en el caso de trastorno bipolar. En la segunda ronda, tras su revisión, se alcanzó consenso sobre su idoneidad en 12 indicadores en el caso de depresión mayor, 8 en el caso de esquizofrenia y 16 en el caso de trastorno bipolar, siendo descartados 7 en el caso de la depresión mayor, 9 en el caso de la esquizofrenia y 15 en el caso del trastorno bipolar. Por último, el conjunto de indicadores resultante fue sometido a juicio del comité científico, que, para unificar los criterios de calidad explorados, incluyó 3 indicadores en el caso del cuadro de la relación de indicadores de esquizofrenia y suprimió uno en el caso del trastorno depresivo y 6 en el caso de la relación de indicadores del trastorno bipolar. De este modo, quedaron definidos un total de 70 indicadores: 17 indicadores específicos de depresión mayor, 16 indicadores específicos de esquizofrenia, 17 indicadores específicos para el trastorno bipolar y otros 20 comunes a las tres patologías (fig. 2).
Entre los indicadores comunes a las tres patologías se incluyeron medidas relativas a adecuación de los ingresos, seguridad del paciente, reagudización, contención mecánica, conducta suicida, programas psicoeducativos, adherencia terapéutica, mortalidad o salud física. Aunque se primaron los indicadores de resultados en el conjunto, el número de indicadores de proceso fue ligeramente superior al de indicadores de resultado. En la tabla 1 se describen tres ejemplos de las fichas descriptivas de los indicadores consensuados. Para cada uno se estableció su definición operativa, la fórmula de cálculo para evitar variabilidad en la estimación del indicador, si se trataba de un indicador de estructura, de proceso o de resultado, la justificación de por qué se recomendaba ese indicador, junto a aclaraciones sobre la correcta interpretación del indicador, la evidencia que sostiene que se proponga ese indicador, su definición y fórmula de cálculo junto a las fuentes de información y referencias empleadas. En todos los casos, la fórmula de cálculo establece también la periodicidad recomendada de la medida. La tabla 1 online muestra todos los indicadores específicos identificados para cada patología agrupados por criterios de calidad e incluyendo su definición operativa. Por ejemplo, en el caso de la depresión mayor, como indicadores de proceso en la evaluación y diagnóstico, se incluye el siguiente indicador: proporción de pacientes con depresión mayor (DM), en cuya evaluación se tuvieron en cuenta: las características del episodio, los aspectos psicosociales, el grado de disfunción y/o discapacidad asociados, los aspectos que generan mayor impacto funcional en el día a día del paciente y la heterogeneidad del trastorno y la percepción que el paciente tiene sobre sí mismo y sus síntomas. En la tabla 2 online los indicadores comunes a las tres patologías con el detalle del criterio de calidad al que corresponden para facilitar su comprensión y su definición operativa. Por ejemplo, respecto de los indicadores de resultados y con respecto al criterio de adecuación del ingreso hospitalario se ha incluido como indicador relativo a la pertinencia del ingreso común a las tres patologías definido como: pacientes con DM-ESQ-TB atendidos en la unidad de agudos que cumplían con criterios de ingreso. Las fichas de cada indicador con toda su información pueden consultarse como información complementaria en la versión digital del artículo.
Ejemplos de las fichas descriptivas de indicadores
| Ficha técnica | Depresión mayor | Esquizofrenia | Trastorno bipolar |
|---|---|---|---|
| Criterio (Recomendación) | Adherencia terapéutica en atención primaria de pacientes con depresión mayor | Gestión intensiva de casos y servicios de apoyo comunitarios para pacientes con esquizofrenia de inicio precoz | Seguimiento con contactos regulares mediante consultas presenciales y telefónicas |
| Definición | Proporción de pacientes con depresión mayor que presentan una buena adherencia terapéutica al tratamiento que reciben por parte de su médico de atención primaria | Proporción de pacientes con esquizofrenia de inicio precoz (anterior a los 18 años) a los que se aplica gestión intensiva de casos y se les proporcionan servicios de apoyo comunitarios además de psicofármacos y psicoterapia | Proporción de pacientes con TB a los que, desde enfermería, se realiza seguimiento con contactos regulares mediante consultas presenciales y telefónicas |
| Fórmula | Pacientes con DM que presentan una buena adherencia terapéutica al tratamiento que reciben por parte de su médico de atención primaria / Total de pacientes con DM atendidos en atención primaria×100 | Pacientes con esquizofrenia de inicio precoz (anterior a los 18 años) a los que se aplica gestión intensiva de casos y se les proporcionan servicios de apoyo comunitarios además de psicofármacos y psicoterapia / Total de pacientes con esquizofrenia de inicio precoz×100 | Pacientes con TB a los que, desde enfermería, se realiza seguimiento con contactos regulares mediante consultas presenciales y telefónicas / Total de pacientes con TB×100 |
| Tipo | Resultado | Proceso | Proceso |
| Justificación/Exclusiones/Aclaraciones | En atención primaria la tasa de incumplimiento del tratamiento antidepresivo es elevada (aproximadamente del 50%) desde las primeras semanas tras iniciarlo. Algunos factores que explican la falta de adherencia al tratamiento farmacológico son la presencia de efectos secundarios y la ausencia del efecto deseado o el elevado tiempo de respuesta de los tratamientos | Se recomienda la gestión intensiva de casos y los servicios de apoyo comunitarios, además de la administración de psicofármacos y psicoterapia, para pacientes que presentan esquizofrenia de inicio precoz (anterior a los 18 años) | El seguimiento debe realizarse con contactos regulares en la consulta de enfermería y además es aconsejable apoyar el seguimiento a través de la consulta telefónica |
| Fuerza de la recomendación | D. Evidencia de nivel 3 o 4. Evidencia extrapolada de estudios de nivel 2+ | D. Evidencia de nivel 3 o 4. Evidencia extrapolada de estudios de nivel 2+ | C. Evidencia suficiente derivada de estudios de nivel 2+, directamente aplicable a la población diana y que demuestren consistencia global en los resultados. Evidencia extrapolada de estudios de nivel 2++ |
| Fuentes/s de información | Documentación clínica | Documentación clínica | Documentación clínica |
| Bibliografía | • Calderón C, Retolaza A, Payo J, Bacigalupe A, Zallo E, Mosquera I. Perspectivas de los pacientes diagnosticados de depresión y atendidos por médicos de familia y psiquiatras. Aten Primaria. 2012;44(10):595-602. • Grupo de Trabajo de la Guía de Práctica Clínica sobre la Depresión Mayor en la Infancia y en la Adolescencia. Guía de Práctica Clínica sobre la Depresión Mayor en la Infancia y en la Adolescencia. Plan de Calidad para el Sistema Nacional de Salud del Ministerio de Sanidad y Política Social. Axencia de Avaliación de Tecnoloxías Sanitarias de Galicia (avalia-t); 2009. Guías de Práctica Clínica en el SNS: avalia-t N° 2007/09. • Párraga-Martínez I, López-Torres Hidalgo J, del Campo del Campo JM, Villena Ferrer A, Morena Rayo S, Escobar Rabadán F. Seguimiento de la adherencia al tratamiento antidepresivo en pacientes que inician su consumo. Aten Prim. 2014;46:357-66. • Roca M, Armengol S, Salvador-Carulla L, Monzón S, Salvà J, Gili M. Adherence to medication in depressive patients. J Clin Psychopharmacol. 2011;31(4):541-3 | • Dixon LB, Goldman HH, Bennett ME, et al. Implementing coordinated specialty care for early psychosis: The raise connection program. Psychiatr Serv. 2015;66(7):691-8 • Grupo de Trabajo de la Guía de Práctica Clínica sobre la Esquizofrenia y el Trastorno Psicótico Incipiente. Fòrum de Salut Mental, coordinación. Guía de Práctica Clínica sobre la Esquizofrenia y el Trastorno Psicótico Incipiente. Madrid: Plan de Calidad para el Sistema Nacional de Salud del Ministerio de Sanidad y Consumo. Agència d’Avaluació de Tecnologia i Recerca Mèdiques; 2009. Guía de Práctica Clínica: AATRM. N° 2006/05-2. • Insel TR. RAISE-ing Our Expectations for First-Episode Psychosis. Am J Psychiatry. 2016;173:311-2. • Kane JM, Robinson DG, Schooler NR, et al. Comprehensive versus usual community care for first-episode psychosis: 2-year outcomes from the NIMH RAISE Early Treatment Program. Am J Psychiatry. 2016;173:362-72. • Ojeda N, Peña J, Segarra R, et al. La predicción del diagnóstico de esquizofrenia: El rol de la neurocognición en el primer episodio de psicosis. Bilbao: Editorial Universidad | Grupo de Trabajo de la Guía de Práctica Clínica sobre Trastorno Bipolar. Guía de Práctica Clínica sobre Trastorno Bipolar. Madrid: Plan de Calidad para el Sistema Nacional de Salud del Ministerio de Sanidad, Servicios Sociales e Igualdad. Universidad de Alcalá. Asociación Española de Neuropsiquiatría. 2012. UAH / AEN Núm. 2012/1 |
Se presenta un conjunto de indicadores que permiten monitorizar la calidad en el tratamiento de pacientes con esquizofrenia, depresión o trastorno bipolar. Este catálogo de indicadores se ha confeccionado buscando que fueran aceptables por los profesionales y la administración sanitaria, que tuvieran la sensibilidad suficiente para detectar cambios al introducir buenas prácticas asistenciales, que pudieran calcularse a partir de los sistemas de información actuales y que fueran válidos, es decir, tuvieran relevancia clínica. La metodología empleada ha seguido las pautas empleadas por otros sistemas de monitorización basados en indicadores39,40.
En la atención a las enfermedades mentales existen mayores carencias de sistemas de monitorización mediante indicadores de calidad que en otras patologías41. Esta carencia limita las posibilidades de evaluación de la calidad de la atención psiquiátrica. Esta propuesta de indicadores está pensada para propiciar en España un entorno que permita asegurar y mejorar la calidad de la atención psiquiátrica a este perfil de pacientes, aportando indicadores de proceso y de resultados acordes a las recomendaciones europeas41. De este modo, las unidades de salud mental podrían sumarse a las estrategias de mejora de la calidad que se están llevando a cabo en otros países Error! Bookmark not defined42-44.
A diferencia de otros enfoques centrados en el funcionamiento global de los sistemas de protección a la salud mental45, este catálogo de indicadores permite monitorizar la calidad en tres patologías incapacitantes y con una alta prevalencia en cuanto a aceptabilidad, accesibilidad, pertinencia, competencia, continuidad, efectividad, eficiencia y seguridad.
El número de indicadores seleccionados para cada escenario gira alrededor de 17. Esta propuesta es similar en cuanto al enfoque y tipología de indicadores incluidos en las propuestas de otros estudios en el caso del trastorno bipolar46, depresión47 y esquizofrenia43,48-50. Este conjunto de indicadores está pensado para implantar un sistema de benchmarking, pero también podrían emplearse para auditar los servicios de salud mental, o como punto de partida para desarrollar un sistema de certificación de calidad.
La traslación a la práctica de esta propuesta se basa en un entorno de participación voluntaria de las unidades de salud mental comunitarias y hospitalarias. Esta relación de indicadores posibilita una adaptación a las prioridades de cada una de estas unidades definiendo su cuadro de mando integral a partir de estos indicadores.
LimitacionesEl nivel de evidencia de los indicadores de calidad en salud mental identificados en la literatura es variable, situación común en el conjunto de estudios. Recurrir a un panel de expertos es la forma en la que hemos intentado paliar esta posible limitación. Se han considerado, además de su relevancia clínica, la factibilidad del cálculo del indicador y su aceptabilidad, por lo que pudieran existir otros indicadores igualmente válidos que no se hayan incluido en esta relación. Esta propuesta está ideada para ser aplicada desde el primer momento por los servicios de salud mental, por lo que en el futuro podrán ser incorporados otros indicadores de calidad o sustituidos algunos de ellos en función de avances técnicos y terapéuticos. Esta relación no incluye indicadores de calidad relacionados con las Patient Reported Outcome Measures51. La elaboración de indicadores en psiquiatría es compleja. Primero, porque la efectividad de la intervención es difícil de determinar en el corto plazo. Segundo, porque el alcance del concepto de calidad requiere un número de indicadores amplio para explorar diferentes dimensiones. Tercero, porque el cambio tecnológico y de nuevos tratamientos es constante y rápido. Cuarto, porque la naturaleza multidisciplinar de las intervenciones clínicas lo hace más complejo. El panel de expertos ha estado elaborado por clínicos con una larga y reconocida trayectoria profesional y ha sido asistido por profesionales del área de la calidad asistencial con más de 15años de experiencia. No obstante, futuros estudios pueden considerar otros perfiles profesionales, por ejemplo, gestores sanitarios o administradores de compañías sanitarias privadas. También la incorporación de pacientes para contrastar la aceptabilidad de los indicadores propuestos.
La calidad asistencial es un interés prioritario actual para clínicos, pacientes, gestores, organismos reguladores y sociedad en general. La principal fortaleza de este proyecto es su carácter pionero en España, como respuesta a la inquietud por asegurar y mejorar la calidad de la asistencia a las enfermedades metales. Este estudio trata de promover un entorno apropiado para que los pacientes cuenten con un nivel de calidad contrastada en el conjunto de dispositivos asistenciales del sistema de salud.
En conclusión, se presenta un conjunto de indicadores de resultado y de proceso elaborados por consenso, en línea con otros trabajos europeos de los últimos años, que buscan mejorar la calidad de los tratamientos que reciben los pacientes con depresión, trastorno bipolar o esquizofrenia. Estos indicadores centran la atención en aspectos que tienen que ver con la accesibilidad, la adecuación de diagnóstico y tratamiento y la seguridad. Este tipo de medidas permiten establecer objetivos asistenciales y realizar comparaciones entre unidades, centros y áreas de salud.
FinanciaciónEste estudio ha sido financiado mediante una Educational Grant de Jansen-Cilag.
Conflicto de interesesMiquel Bernardo ha sido consultor o ha recibido honorarios o fondos de investigación de ABBiotics, Adamed, Amgen, Boehringer, Eli Lilly, Ferrer, Forum Pharmaceuticals, Gedeon, Janssen-Cilag, Lundbeck, Pfizer, Roche, CIBERSAM, Instituto de Salud Carlos III, Ministerio de Ciencia e Innovación, Ministerio Economía y Competitividad, Generalitat de Catalunya, Secretaria d’Universitats i Recerca del Departament d’Economia i Coneixement (2014SGR441), 7th Framework Program of the European Union y Foundation Group for Research in Schizophrenia (EGRIS).
Consuelo de Dios ha recibido honorarios por asesoría, actividades docentes o de investigación de los laboratorios Janssen, Lundbeck, Otsuka, Pfizer y Servier. Ha recibido becas del Instituto de Investigación Carlos II y del Instituto de Investigación IDIPAZ.
Víctor Pérez ha sido consultor o ha recibido honorarios o fondos de investigación de AB-Biotics, AstraZeneca, Bristol-Myers-Squibb, CIBERSAM, FIS- ISCiii, Janssen Cilag, Lundbeck, Otsuka, Servier and Medtronic.
Emilio Ignacio ha sido ponente y consultor de Janssen-Cilag. Consultor de Abbvie España, Allergan y Boheringer.
Manuel Serrano declara haber obtenido durante el año 2016-2017, financiación para reuniones y congresos, asistencia a cursos por parte de los laboratorios Otsuka, Janssen, Lundbeck, financiación por participar en investigación Janssen, honorarios como ponente (conferencias, curso por parte de los laboratorios Otsuka, Janssen, Lundbeck) y consultor para una compañía farmacéutica en nuevas tecnologías Janssen.
Eduard Vieta ha recibido financiación para proyectos de investigación y/o honorarios como consultor o ponente de las siguientes compañías e instituciones: AB-Biotics, Allergan, Angellini, AstraZeneca, Bristol-Myers Squibb, Elan, Eli Lilly, Farmindustria, Ferrer, Forest Research Institute, Gedeon Richter, Glaxo-Smith-Kline, Janssen, Lundbeck, Otsuka, Pfizer, Roche, Sanofi-Aventis, Servier, Shire, Solvay, Sunovion, Takeda, el Instituto de Salud Carlos III, el Séptimo Programa Marco (ENBREC), la Brain and Behaviour Foundation (NARSAD) y el Stanley Medical Research Institute.
José Joaquín Mira ha sido consultor de Janssen Cilag y de MSD España con quién actualmente mantiene colaboración en varios proyectos de investigación. Ponente de Almirall.
Mercedes Guilabert ha sido consultora de Janssen Cilag y de MSD España con quién actualmente mantiene colaboración en varios proyectos de investigación.
Miquel Roca ha recibido ayudas para la Investigación del Instituto de Salud Carlos III, Ministerio de Economía y Competitividad, European Union ERDF y honorarios por su participación en Boards (Janssen, Lundbeck) y en actividades de Educación Médica Continuada (Janssen, Lundbeck, Pfizer).
Los autores quieren agradecer el soporte metodológico y técnico de la Unidad de Investigación Estratégica en Salud de Luzán 5.
CERCA Programme / Generalitat de Catalunya, Secretaria d’Universitats i Recerca del Departament d’Economia i Coneixement (2014SGR441).