El suicidio es un importante problema de salud pública. Uno de los principales factores de riesgo conocidos para el suicidio es el padecimiento de patología psiquiátrica que se identifica en un 90-95% de suicidios consumados, incrementándose el riesgo si existe comorbilidad. Los resultados internacionales sobre la patología psiquiátrica más frecuente son dicotómicos, divididos entre los trastornos del humor y los trastornos psicóticos, si bien los datos en nuestro entorno sobre casos de suicidio consumado son muy escasos.
MetodologíaEl presente estudio describe las características psiquiátricas y forenses de los casos de suicidio consumado (n=79) acontecidos en la región asistencial de un hospital psiquiátrico entre 2007 y 2010. Los datos forenses fueron obtenidos en el Instituto de Medicina Legal de Catalunya y los datos clínicos a partir de la revisión de las historias clínicas.
ResultadosLa mayoría de los sujetos fallecidos por suicidio consumado en la muestra de referencia fueron varones (78,5%) (IC 68,4%-87,3%). El 45,5% (IC 33,8%-57,1%) (35 de 77) de los fallecidos disponía de historia en el circuito de salud mental y/o toxicomanías de la zona, desconociéndose los antecedentes de dos de los fallecidos por tratarse de menores de edad. De los 35 individuos con historia en el circuito de salud mental, el 54,3% (IC 37,1%-71,4%) presentaba un trastorno afectivo; (37,1%, IC 22,9%-51,4%) trastorno depresivo; 14,3% (IC 2,9%-25,7%) trastorno bipolar y el 17,1% (IC 5,7%-31,4%) un trastorno del espectro psicótico. Además, el 48,6% presentaba comorbilidad psiquiátrica no relacionada con tóxicos y el 42,9% (IC 25,7%-60,0%) comorbilidad con trastornos relacionados con sustancias.
ConclusionesLas características psiquiátricas y forenses del fenómeno del suicidio consumado en nuestro entorno confirman los datos internacionales sobre una tasa elevada de patología psiquiátrica y un patrón característico en cuanto a metodología suicida.
Suicide is an important Public Health problem. One of the most relevant known risk factors for suicide is suffering from a mental health disorder, identified in up to 90-95% of completed suicides, with this risk being increased if comorbidity is present. Findings from international research on the most common psychiatric disorders are dichotomous, divided into mood disorders and psychotic disorders. In Spain, data of this kind are scarce.
MethodsThis study describes the psychiatric and forensic characteristics of completed suicide cases (n=79) ocurred in a psychiatric hospital healthcare area (in Spain), between 2007 and 2010. The forensic data were obtained from the Institute of Legal Medicine of Catalonia and the clinical data by reviewing the clinical records.
ResultsMost of the subjects in this sample were males (78.5%, 95% CI; 68.4%-87.3%). Almost half of the sample (45.4%, 95% CI; 33.8%-57.1%, 35/77) had records in the Mental Health Services Network (including substance misuse services). Two of the 79 were under 18, so we were not able to access the records. More than half (54.3%, 95% CI; 37.1%-71.4%) of those with psychiatric history suffered from a mood disorder; 37.1% (95% CI; 22.9%-51.4% from a depressive disorder; 14.3% (95% CI; 2.9%-25.7%) from a bipolar disorder, and 17.1% (95% CI; 5.7%-31.4%) suffered from a psychotic disorder. With regard to substance misuse, 42.9% (95% CI; 25.7%-60.0%) presented substance misuse, and 48.6% did not.
ConclusionsPsychiatric and forensic characteristics of completed suicide in this Spanish sample confirm previous findings from international studies: there is a high rate of psychiatric disorders in those who complete suicide, and there is a specific pattern as regards the method used to complete it.
El suicidio es la muerte producida por uno mismo con la intención precisa de poner fin a la propia vida. Se trata de una muerte no natural en que resulta determinante la intencionalidad del acto1–5.
El suicidio es un importante problema de salud pública6; la Organización Mundial de la Salud (OMS) señala que casi un millón de personas fallece cada año por esta causa en el mundo, con una tasa de mortalidad de 16 por cada 100.000, o una muerte cada 40 segundos; además, en los últimos 45 años ha habido un incremento en las tasas de suicidio de un 60%7. Tradicionalmente era más frecuente entre varones ancianos, pero las tasas en la población joven han aumentado hasta llegar a ser este el grupo de mayor riesgo en un tercio de los países del mundo6.
La literatura ha señalado diferentes factores de riesgo para el suicidio2,8,9. Así, existen tasas de suicidio mayores en los varones que en las mujeres; sin embargo, los intentos de suicidio que no alcanzan el suicidio consumado (SC) resultan más frecuentes en las mujeres2. Se ha descrito el uso de medios suicidas de menor letalidad en mujeres que en varones, pero si el intento autolítico es definido como grave la incidencia entre hombres y mujeres es similar8. La adolescencia y la ancianidad se consideran etapas vitales de especial riesgo2. El padecimiento de patología psiquiátrica o presencia de determinada sintomatología psicológica es un factor de riesgo conocido2.
Respecto a la relación entre patología psiquiátrica y suicidio, se acepta que el suicidio es en la mayoría de los casos la consecuencia de un sufrimiento psíquico. En estudios de autopsia psicológica se constata la existencia de al menos un diagnóstico psiquiátrico en el momento del suicidio en el 90-95% de los casos2,10. Los trastornos del estado de ánimo, del control de impulsos, de ansiedad, de consumo de tóxicos, trastornos psicóticos y de personalidad se asocian a un elevado riesgo de suicidio y conductas suicidas2. La comorbilidad se asocia a un riesgo especialmente elevado de suicidio2, pudiendo dividir la patología psiquiátrica más frecuente en SC en dos grandes grupos: trastornos afectivos11 y esquizofrenia, esta última en muestras compuestas fundamentalmente por pacientes ingresados o en situación peri-ingreso12-14. En pacientes con un trastorno afectivo la tasa de mortalidad por suicidio a lo largo de la vida se sitúa en torno al 15%, con variaciones entre el 5% y el 26% según la población de estudio; tanto las características de la patología, como la severidad y la cronicidad son factores determinantes. La esquizofrenia también se asocia a un riesgo elevado de suicidio y el Standard Mortality Rate por suicidio varía entre el 15,715 y el 39,716. El porcentaje de sujetos con diagnóstico de esquizofrenia que cometen suicidio a lo largo de su vida también varía notablemente, desde el 4,917 al 9,7% según distintos estudios18.
Al margen del trastorno que sufra el paciente, existe sintomatología específica que puede ser común a diferentes trastornos y que al aumentar el distrés emocional puede aumentar el riesgo de suicidio.
Se han definido como posibles factores protectores ante el suicidio la religiosidad, la espiritualidad, las objeciones morales al suicidio y determinados elementos ambientales como una red social de apoyo adecuada. Todos estos factores de riesgo o protectores requieren un estudio meticuloso en la evaluación del comportamiento suicida, puesto que algunos de ellos pueden tener una actuación condicionada2.
Igualmente, algunos estudios han revisado aspectos relacionados con la asistencia que reciben las víctimas de suicidio. En el periodo previo al suicidio son frecuentes los contactos con atención primaria, tres de cada cuatro víctimas contactan con atención primaria durante el año previo al suicidio y aproximadamente un tercio tiene contacto con salud mental (SM); el 45% contacta con atención primaria durante el mes previo y una quinta parte contacta con SM, siendo mayores las tasas de contacto con atención primaria en los sujetos mayores que en los adultos jóvenes y en las mujeres que en los varones19.
Por último, el método de suicidio hace referencia al mecanismo utilizado en la producción del fallecimiento. De acuerdo con las estadísticas de mortalidad, la ahorcadura, la estrangulación o la sofocación (código X70 CIE-10) fueron los métodos más utilizados en los fallecimientos por suicidio en España en 2010, seguidos por las precipitaciones y por las intoxicaciones20. En esquizofrenia se ha descrito una mayor propensión a la utilización de métodos claramente letales en el suicidio y la historia de intentos previos con métodos de alta letalidad se considera que multiplica por 11 el riesgo de completar el suicidio16,21.
Existen multitud de trabajos que estudian la relación entre suicidio y patología mental con hallazgos consistentes a nivel internacional2.
La presente investigación persigue describir y analizar variables sociodemográficas, clínicas y forenses asociadas al fenómeno del SC en nuestro entorno, lo que podría guiar la elaboración de medidas preventivas y terapéuticas dirigidas al abordaje del suicidio ajustadas a posibles factores diferenciales de tipo cultural o sociodemográfico.
Material y métodoLa muestra está constituida por todos los fallecimientos en los municipios de Santa Coloma de Gramenet, Badalona y Sant Adrià del Besòs durante los años 2007-2010 cuya etiología médico-legal se consideró suicida tras la autopsia judicial. Los datos fueron obtenidos en el Instituto de Medicina Legal de Cataluña. La población total estimada de la zona es de 373.050 habitantes22. La identificación de la muestra se realizó retrospectivamente mediante el análisis de las fuentes forenses. Posteriormente se registraron las variables clínicas mediante la revisión de las historias clínicas registradas en la base de datos de los centros de SM del área objeto de estudio (centros de SM de adultos, el centro de atención y seguimiento a las toxicomanías y el hospital de atención psiquiátrica del área sanitaria). No se dispuso de acceso a la red de atención primaria que puede realizar el seguimiento de trastornos psiquiátricos leves. Al margen de las variables clínicas directamente extraídas de la historia clínica de cada sujeto, los investigadores añadieron la variable adherencia al tratamiento derivada de un análisis consensuado de la historia clínica del sujeto y calificada como adecuada, parcial o deficiente.
La investigación fue aprobada por parte del comité de ética del hospital de referencia del área de la muestra. El análisis estadístico se realizó mediante el paquete estadístico SPSS versión 20.0, con un análisis descriptivo y analítico, utilizándose las pruebas estadísticas Chi-cuadrado de Pearson y U de Mann Whitney.
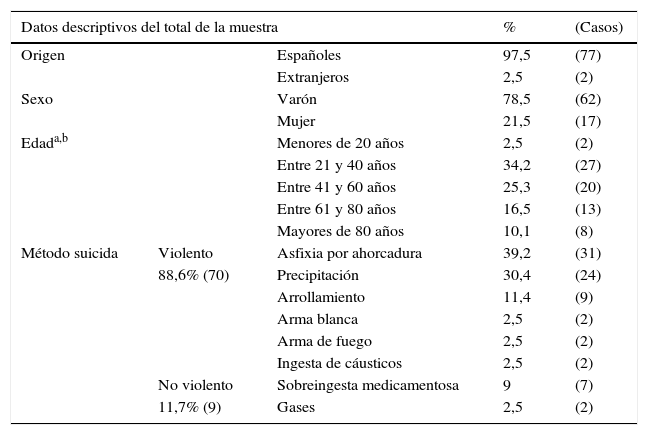
ResultadosSe identificaron 79 casos de suicidio consumado durante el periodo de estudio, lo que supone una incidencia acumulada de suicidio en esta población de 21,18/100.000 habitantes en 4 años (de 2007 a 2010), con una incidencia media de 5,29 suicidios por cada 100.000 habitantes al año. La tabla 1 refleja las características de la muestra total de fallecidos por SC en el periodo de estudio. El 88,6% (IC 81,0%-94,9%) de la muestra utilizó un método suicida violento (que incluyó en nuestro estudio la asfixia por ahorcadura, la precipitación, el arrollamiento por tren, las lesiones por arma blanca, las lesiones por arma de fuego y la ingesta de cáusticos), siendo el método suicida más utilizado la asfixia por ahorcadura (39,2%, IC 27,8%-49,4%), seguido de la precipitación (30,4%, IC 21,5%-40,5%) y el arrollamiento por tren (11,4%, IC 5,1%-19,0%).
Características de la muestra total de fallecidos por suicidio consumado
| Datos descriptivos del total de la muestra | % | (Casos) | ||
|---|---|---|---|---|
| Origen | Españoles | 97,5 | (77) | |
| Extranjeros | 2,5 | (2) | ||
| Sexo | Varón | 78,5 | (62) | |
| Mujer | 21,5 | (17) | ||
| Edada,b | Menores de 20 años | 2,5 | (2) | |
| Entre 21 y 40 años | 34,2 | (27) | ||
| Entre 41 y 60 años | 25,3 | (20) | ||
| Entre 61 y 80 años | 16,5 | (13) | ||
| Mayores de 80 años | 10,1 | (8) | ||
| Método suicida | Violento | Asfixia por ahorcadura | 39,2 | (31) |
| 88,6% (70) | Precipitación | 30,4 | (24) | |
| Arrollamiento | 11,4 | (9) | ||
| Arma blanca | 2,5 | (2) | ||
| Arma de fuego | 2,5 | (2) | ||
| Ingesta de cáusticos | 2,5 | (2) | ||
| No violento | Sobreingesta medicamentosa | 9 | (7) | |
| 11,7% (9) | Gases | 2,5 | (2) | |
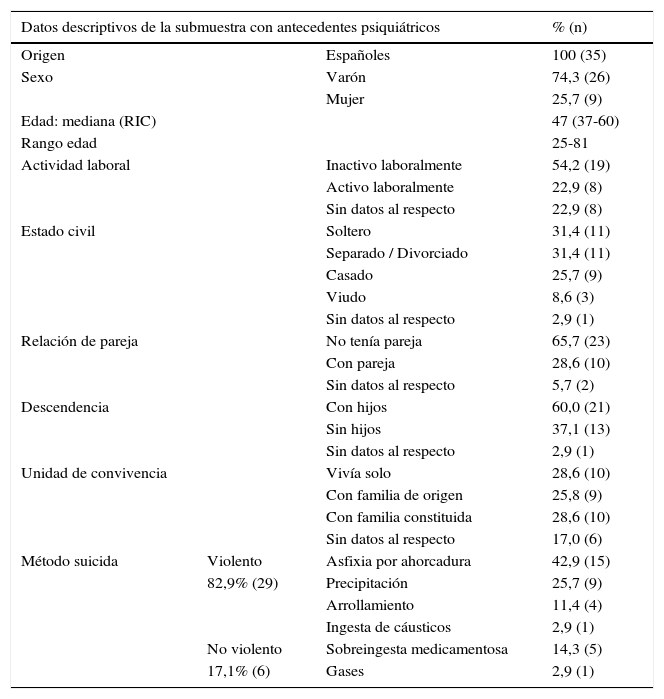
Dos de los 79 sujetos fallecidos eran menores de edad y no se dispuso de información respecto a sus posibles antecedentes psiquiátricos por falta de acceso a la red de SM infanto-juvenil. De los restantes 77 sujetos, se identificaron antecedentes en la red de SM de adultos en 35 casos (45,4%) (IC 33,8%-57,1%). Un 26,0% (IC 15,6%-36,4%) se encontraba diagnosticado de varios trastornos psiquiátricos y en un 19,5% (IC 11,7%-28,6%) existía comorbilidad con trastornos relacionados con tóxicos. Las características del subgrupo de sujetos con antecedentes psiquiátricos se reflejan en la tabla 2.
Características de la submuestra de fallecidos con antecedentes psiquiátricos
| Datos descriptivos de la submuestra con antecedentes psiquiátricos | % (n) | ||
|---|---|---|---|
| Origen | Españoles | 100 (35) | |
| Sexo | Varón | 74,3 (26) | |
| Mujer | 25,7 (9) | ||
| Edad: mediana (RIC) | 47 (37-60) | ||
| Rango edad | 25-81 | ||
| Actividad laboral | Inactivo laboralmente | 54,2 (19) | |
| Activo laboralmente | 22,9 (8) | ||
| Sin datos al respecto | 22,9 (8) | ||
| Estado civil | Soltero | 31,4 (11) | |
| Separado / Divorciado | 31,4 (11) | ||
| Casado | 25,7 (9) | ||
| Viudo | 8,6 (3) | ||
| Sin datos al respecto | 2,9 (1) | ||
| Relación de pareja | No tenía pareja | 65,7 (23) | |
| Con pareja | 28,6 (10) | ||
| Sin datos al respecto | 5,7 (2) | ||
| Descendencia | Con hijos | 60,0 (21) | |
| Sin hijos | 37,1 (13) | ||
| Sin datos al respecto | 2,9 (1) | ||
| Unidad de convivencia | Vivía solo | 28,6 (10) | |
| Con familia de origen | 25,8 (9) | ||
| Con familia constituida | 28,6 (10) | ||
| Sin datos al respecto | 17,0 (6) | ||
| Método suicida | Violento | Asfixia por ahorcadura | 42,9 (15) |
| 82,9% (29) | Precipitación | 25,7 (9) | |
| Arrollamiento | 11,4 (4) | ||
| Ingesta de cáusticos | 2,9 (1) | ||
| No violento | Sobreingesta medicamentosa | 14,3 (5) | |
| 17,1% (6) | Gases | 2,9 (1) | |
En el análisis de los antecedentes psiquiátricos se excluyeron los dos sujetos menores de 18 años fallecidos por suicidio en el periodo de estudio, de los que desconocemos los antecedentes psiquiátricos por no disponer de acceso a la red de salud mental infanto-juvenil.
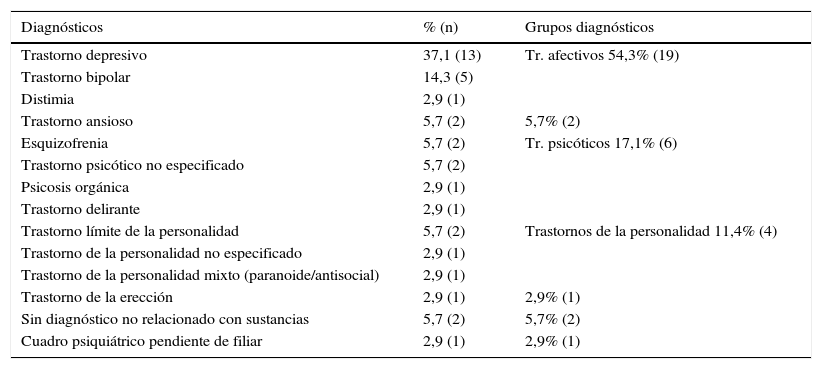
En el grupo de aquellos que presentaban antecedentes registrados en la historia clínica en los servicios de SM de adultos predominaban los trastornos de la esfera afectiva (54,3%, IC 37,1%-71,4%) y del espectro psicótico (17,1%, IC 5,7%-31,4%), conforme a lo reflejado en la tabla 3.
Diagnósticos de la submuestra con antecedentes psiquiátricos
| Diagnósticos | % (n) | Grupos diagnósticos |
|---|---|---|
| Trastorno depresivo | 37,1 (13) | Tr. afectivos 54,3% (19) |
| Trastorno bipolar | 14,3 (5) | |
| Distimia | 2,9 (1) | |
| Trastorno ansioso | 5,7 (2) | 5,7% (2) |
| Esquizofrenia | 5,7 (2) | Tr. psicóticos 17,1% (6) |
| Trastorno psicótico no especificado | 5,7 (2) | |
| Psicosis orgánica | 2,9 (1) | |
| Trastorno delirante | 2,9 (1) | |
| Trastorno límite de la personalidad | 5,7 (2) | Trastornos de la personalidad 11,4% (4) |
| Trastorno de la personalidad no especificado | 2,9 (1) | |
| Trastorno de la personalidad mixto (paranoide/antisocial) | 2,9 (1) | |
| Trastorno de la erección | 2,9 (1) | 2,9% (1) |
| Sin diagnóstico no relacionado con sustancias | 5,7 (2) | 5,7% (2) |
| Cuadro psiquiátrico pendiente de filiar | 2,9 (1) | 2,9% (1) |
Los años de evolución de la patología de SM en el 25,7% (IC 11,4%-40,0%) de los casos era superior a 20, en el 28,6% (IC 14,3%-42,9%) de los casos el cuadro psicopatológico presentaba una evolución entre 11 y 20 años, en el 14,3% (IC 2,9%-25,7%) entre 6 y 10 años, y en el 17,1% (IC 5,7%-31,4%) 5 años o menos de evolución. Se desconoce la evolución de la enfermedad en un 14,3% (IC 5,7%-25,7) de los casos.
El 48,6% de los fallecidos con antecedentes psiquiátricos presentaba comorbilidad psiquiátrica no relacionada con sustancias y el 42,9% (IC 25,7%-60,0%) comorbilidad relacionada con sustancias. El alcohol fue la sustancia más implicada en los trastornos relacionados con sustancias (86,7%, IC 66,7%-100,0%, 13/15) y estaba presente en todos los casos de politoxicomanía (46,7%, IC 23,1%-75%, 7 de 15). El siguiente tóxico más consumido fue la cocaína (33,3%, IC 11,1%-58,3%, 5 sujetos), consumida aisladamente por un sujeto, de manera conjunta con el alcohol por tres sujetos y concomitantemente con alcohol y cannabis por otro sujeto.
El 80% (IC 65,7%-91,4%) de los fallecidos estaba en tratamiento farmacológico. La adherencia al tratamiento se consideró adecuada en el 46,4% (IC 28,6%-65,5%) de los casos con tratamiento farmacológico, parcial en el 39,3% (IC 21,4%-57,7%) y deficiente en el 10,7% (IC 0,0%-23,3%) de los casos (no se dispuso de información en uno de los sujetos).
Un 42,9% (IC 28,6%-60,0%) de sujetos no había ingresado nunca en el centro de referencia de hospitalización, un 22,9% (IC 8,6%-37,1%) había ingresado en una única ocasión, un 14,3% (IC 2,9%-25,7%) en dos ocasiones y un 17,1% (IC 5,7%-31,4%) en tres o más ocasiones (con un máximo de 22 ingresos). Dos sujetos fallecieron en situación de hospitalización en las propias instalaciones del centro (5,7%, IC 0,0%-14,3%, de la muestra con historia en SM).
Respecto a la última asistencia recibida, en el 65,7% (IC 48,6%-80,0%) de los casos la asistencia recibida en la red de SM o toxicomanías de zona se remontaba a más de 8 meses, dos sujetos (5,7%, IC 0,0%-14,3%) entre 3 y 5 meses, 3 sujetos (8,6%, IC 0,0%-20%) entre 1 y 3 meses, dos sujetos (5,7%, IC 0,0%-14,3%) entre 16-30 días y 5 de los sujetos (14,3%, IC 2,9%-25,7%) en un periodo inferior a los 15 días.
En el 48,6% (IC 31,4%-65,7%) de los casos (17 sujetos) la historia clínica recogía el antecedente de intentos autolíticos previos. El 22,9% (IC 8,6-37,1%) de los sujetos (8 casos) habría realizado un único intento autolítico previo conforme a lo registrado, en un 17,1% (IC 5,7%-31,.4%) (6 sujetos) constaban de 2-3 intentos autolíticos previos y en un 8,6% (IC 0,00%-17,1%) (tres sujetos) cuatro o más intentos (máximo de 6).
El 82,9% (IC 71,4%-94,3%) de la submuestra con antecedentes de salud mental utilizó un método suicida violento, siendo el método suicida más utilizado la asfixia por ahorcadura (42,9%, IC 25,7%-60,0%)), seguido de la precipitación (25,7%, IC 11,4%-42,8%), la sobreingesta farmacológica (14,3%, IC 2,9%-25,7%) y el arrollamiento por tren (11,4%, IC 2,9%-22,9%).
Los hombres y las mujeres fallecidos por SC en la muestra estudiada no difieren en cuanto a la edad del fallecimiento (U=361, p=0,589), siendo la mediana de edad de las mujeres fallecidas de 40,00 (RIC 37-65) y la de los hombres de 50 (RIC 39-60). Tampoco se ha encontrado asociación significativa entre el sexo y la metodología general de suicidio (X2=1, 0,750, p=0,386).
Respecto a la asociación entre la edad y la existencia de antecedentes de patología psiquiátrica, no se hallaron diferencias significativas en cuanto a la edad de fallecimiento en sujetos con historia en SM (mediana=47, RIC=37-60 y sujetos sin historia en SM (mediana = 54, RIC=38,5-75),(U=452,5, p=0,125).
Respecto a la submuestra de sujetos con historia en el circuito de SM y toxicomanías, no se encontraron diferencias significativas según sexo respecto al nivel de estudios (X2 = 1, 0,27, p = 0,602), el tipo de trastorno psiquiátrico (X213 = 16,637, p = 0,216), los trastornos relacionados con tóxicos (X29 = 9,15, p = 0,423), el número de ingresos psiquiátricos (U = 98, p = 0,797), de intentos autolíticos previos al SC (U = 57, p = 0,070) o la duración de la evolución del diagnóstico principal (U = 56, p = 0,406).
El estado civil en el momento de realizar el SC sí que se asoció de manera significativa al sexo (X23 = 10,75, p = 0,013). Así dos mujeres estaban solteras frente a nueve varones, ninguna mujer estaba divorciada o separada, siendo este el estado civil más predominante entre los varones (n = 11), cinco mujeres estaban casadas o tenían pareja estable frente a cuatro varones y existían dos viudos y una viuda.
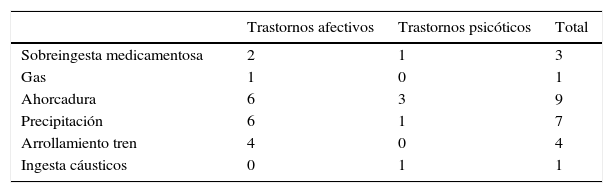
No se encontró una asociación significativa entre el tipo de diagnóstico psiquiátrico y la metodología específica de SC (X265 = 67,29, p > 0,05), ni diferencias en cuanto a la utilización de una metodología más violenta a la hora de consumar el suicidio entre los sujetos con diagnóstico de trastorno afectivo o trastorno psicótico (X22 = 0,934, p = 0,627). En la tabla 4 se presentan las frecuencias agrupadas en los dos espectros diagnósticos más relevantes.
DiscusiónSi bien existen algunos estudios recientes que examinan aspectos relevantes en el suicidio en nuestro entorno23,24, según nuestro conocimiento, el presente es el primer estudio en nuestro ámbito que analiza las características clínicas y forenses de la totalidad de los pacientes fallecidos por suicidio durante un periodo de tiempo de 4 años. La interrelación de ambos tipos de variables (clínicas y forenses) logra una aproximación integral al fenómeno del suicidio. El análisis que se presenta es posible gracias a la colaboración entre instituciones sanitarias de carácter asistencial y del ámbito médico-forense (Institutos de Medicina Legal25), siendo estas las únicas fuentes con acceso a datos reales sobre SC en nuestro entorno26.
Las tasas de suicidio de la zona estudiada (5 suicidios/100.000 habitantes) se situaron por debajo de la cifra de 16 suicidios por cada 100.000 habitantes facilitadas por la OMS6, sin embargo se aproximan a las aportadas por el Instituto Nacional de Estadística que en 2008 fueron de 6,5 suicidios/100.00022. Estas cifras confirman la condición de suceso poco frecuente del suicidio que condiciona el tamaño muestral en todos los estudios, incluido el que se presenta.
El análisis de los datos sociodemográficos confirmó los hallazgos descriptivos repetidamente reflejados en la literatura como un predominio del sexo masculino entre los fallecidos2 (78,5%, IC 68,4%-87,3%, en nuestra muestra) y un importante porcentaje de sujetos ancianos2 (26,6%, IC 16,5%-35,4% de la muestra tenía más de 60 años). Se han aportado datos contradictorios en la literatura sobre la universalidad de la distribución de estas variables, si bien nuestro estudio confirmaría este extremo. Determinadas variables sociodemográficas únicamente pudieron ser estudiadas para el subgrupo de sujetos con historia en la red de SM, lo que limita las conclusiones en este sentido. Si bien merece especial mención que respecto al estado civil de los sujetos con historia en SM se encontraron diferencias significativas entre hombres y mujeres, conservando estas una vida de pareja menos deteriorada (mayor número de casadas, ninguna separada o divorciada, menos solteras y más viudas) que podría correlacionar con un comienzo más tardío o una evolución menos agresiva en determinadas patologías en las mujeres frente a los varones.
El porcentaje identificado en nuestra muestra de sujetos con patología mental diagnosticada en la red de SM resultó notablemente inferior al recogido en otras publicaciones (45,5%, IC 33,8%-57,1%, en nuestra muestra vs. 95% de Nock et al.2). Esta marcada diferencia podría estar fundamentalmente en relación con la imposibilidad de acceso a los datos de aquellos pacientes afectados por patología mental que realizan seguimiento en atención primaria o el circuito privado, tratándose de una barrera de acceso a información que se reproduce a menudo en la labor asistencial clínica y por lo que, mejoras en este sentido redundarían en una mejora de la atención a nuestros pacientes. En todo caso, se considera que el presente trabajo recoge a la mayoría de los sujetos con trastorno mental grave, pudiendo corresponder el resto a patología leve, de reciente inicio o no detectada aún.
Los hallazgos obtenidos corroboran gran parte de los datos clínicos conocidos hasta el momento, que señalan el riesgo elevado de suicidio en varones afectados por trastornos afectivos y psicóticos. Tratándose de un estudio de tipo retrospectivo no puede establecerse factores de riesgo pero puede señalarse que los trastornos afectivos resultaron la patología más diagnosticada en la muestra, en consonancia con los autores que señalan una predominancia de este tipo de patología en pacientes en situación no de ingreso11 (mayoría en el estudio). En más de la mitad de los casos la evolución de la enfermedad fue superior a 10 años.
En el presente trabajo el 88,6% (IC 81,0%-94,9%) de los sujetos utilizó un método violento en la conducta suicida estudiada, hallazgo en cierto modo esperable puesto que la metodología violenta tiene una mayor letalidad, un factor determinante tratándose de un estudio de SC. Es también esta característica del propio diseño del estudio la que impide establecer conclusiones sobre el uso de métodos más violentos en los varones descrito en la literatura8, puesto que aquellos que finalmente fallecen es probable que se correspondan con los que usaron métodos más letales y se desconoce el total de sujetos que realizaron conductas suicidas. Tampoco se encontraron diferencias significativas en la utilización de una metodología más violenta a la hora de consumar el suicidio según se tratara de sujetos diagnosticados de trastornos afectivos o psicóticos. Estos resultados difieren de estudios previos en que el suicidio mediante acto violento fue más frecuente en sujetos con diagnóstico de trastorno psicótico, siendo el método más utilizado en este subgrupo de pacientes la precipitación16, si bien debe entenderse en el contexto de una submuestra de análisis de escaso tamaño.
ConclusionesEl suicidio es una conducta poco frecuente y por lo tanto compleja de estudiar, además de difícil de prever y de evitar. En un porcentaje superior a la mitad de los fallecidos (54,5%, IC 42,9%-64,9%, 42/77) de nuestra muestra no constaba contacto con la red de SM de la zona por lo que se enfatiza en la necesidad de potenciar los esfuerzos de detección de casos de sujetos en riesgo de suicidio y su derivación al circuito de SM. No obstante, considerando el contacto con la red especializada de SM un factor protector ante el suicidio, este por sí solo no protegerá a todos los pacientes de fallecer por esta causa. En la muestra estudiada, dos de los sujetos fallecieron en las instalaciones de la propia institución sanitaria y el 20,0% (IC 8,6%-34,3%) había sido asistido en red de SM en un periodo igual o inferior a los 30 días, por lo que se considera que deben desarrollarse también protocolos exhaustivos que recojan todos los factores de riesgo asociados al suicidio27. Dichos factores de riesgo conocidos no están presentes en todos los casos (p. ej. 51,4%, IC 37,1%-68,6%, de los sujetos en nuestra muestra consumaron el acto suicida sin que constaran intentos autolíticos previos), lo que innegablemente complica la labor de prevención.
En el momento actual, los problemas de salud mental siguen incrementando. Durante los últimos años (2006-2010) se ha descrito en España un aumento considerable de las consultas realizadas a atención primaria por motivos de malestar psicológico, asociado a las consecuencias personales negativas que supone la crisis económica28. Se considera relevante valorar el riesgo suicida que puede existir en estos casos para posibilitar su prevención, de conformidad con los resultados obtenidos, que subrayan que el 54,5% (IC 42,9%-64,9%, 42/77) de los fallecidos por suicidio nunca había mantenido contacto con la red de SM (considerando solamente los adultos).
Estudios como el presente ayudan a caracterizar el fenómeno del suicidio en nuestro entorno, aportando datos necesarios para la prevención de este tipo de muerte violenta. En este sentido, variables presentes en los fallecidos por SC de nuestra muestra como son el sexo masculino, la inactividad laboral, el estado civil (soltero, divorciado o separado), la ausencia de pareja sentimental y la existencia de antecedentes psiquiátricos, en especial el trastorno depresivo son relevantes a dichos efectos. Finalmente, debe recordarse que es necesario potenciar los esfuerzos de investigación sobre este grave problema de salud pública, así como mejorar la coordinación de todos los recursos de la red asistencial y forense para intentar disminuir las tasas de suicidio de nuestra población29,30.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes y que todos los pacientes incluidos en el estudio han recibido información suficiente y han dado su consentimiento informado por escrito para participar en dicho estudio.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
A los antiguos Centres Assistencials Emili Mira i López (actualmente parte del Instituto de Neuropsiquiatría y Adicciones del Parc de Salut Mar), a los Centros de Salud Mental Badalona 1 y 2 de Badalona y Martí i Julià de Santa Coloma de Gramanet, al Centro Delta de Atención y Seguimiento a las drogodependencias y a los profesionales que posibilitaron el presente estudio.
Al Institut de Medicina Legal de Catalunya, en especial al Centre de Patologia Forense de Barcelona Nord (Collserola).