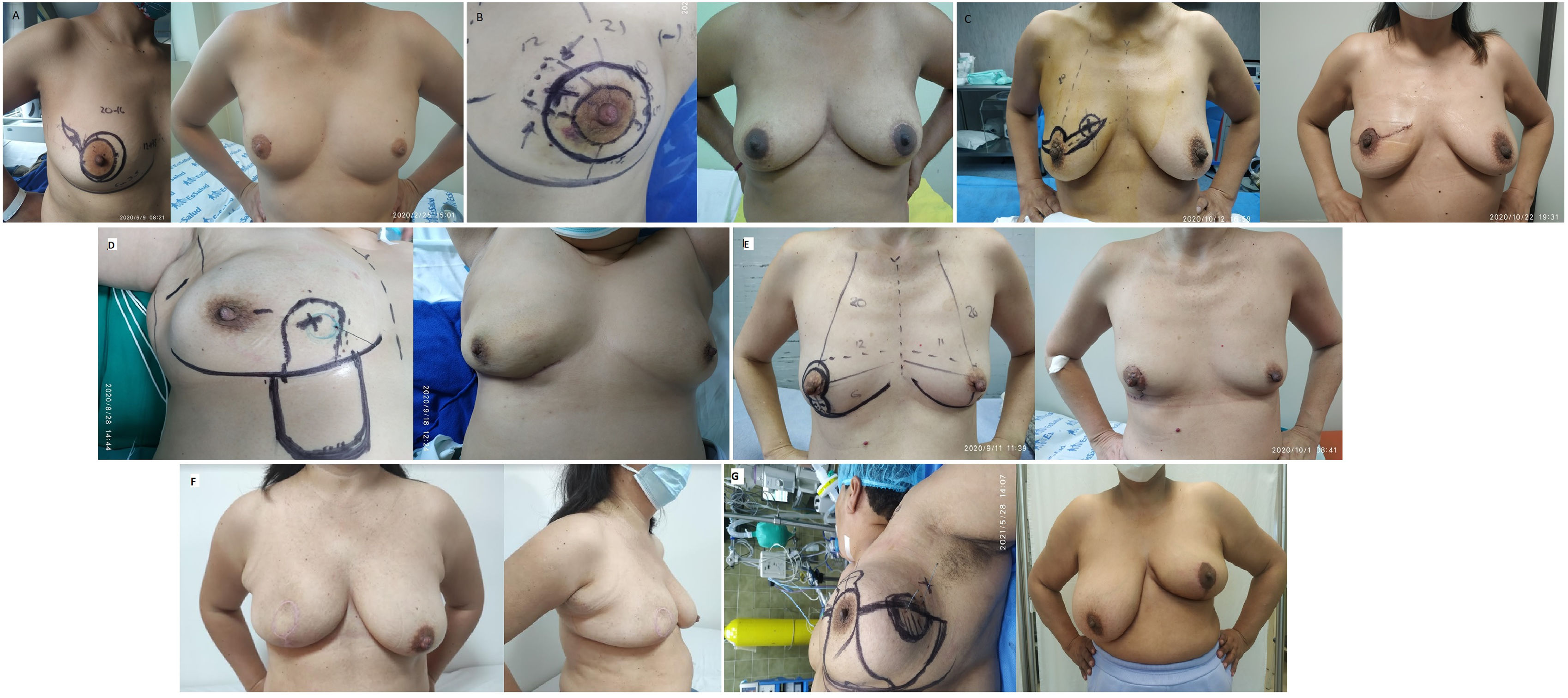
la cirugía oncoplástica (COP), ha tenido un gran desarrollo, permitiendo resecciones oncológicas seguras y previniendo potenciales deformidades y asimetrías. Evaluamos el impacto en la calidad de vida en pacientes con COP nivel I y II, mediante el cuestionario BREAST Q BCT y el deseo de simetrización posterior a la terapia adyuvante.
Metodologíase estudiaron 50 pacientes, con diagnóstico de cáncer de mama, tratadas con COP (nivel I y nivel II) unilateral, durante el periodo entre octubre de 2017 y mayo de 2022, a quienes se les aplicó el cuestionario BREAST Q BCT postoperatorio, además de una encuesta sobre el deseo de simetrización.
Resultadosen los dominios del BREAST Q estudiados se registraron: «bienestar psicosocial» (mediana de 83) «bienestar sexual» (mediana de 66), «bienestar físico» (mediana de 76), «satisfacción con la mama operada» (mediana de 80), «satisfacción con la información recibida» (mediana de 76) y «satisfacción con el equipo de salud» (mediana de 100). No se encontró relación estadística entre las variables estudiadas y las puntuaciones de la mediana del dominio «satisfacción de mama operada». Solo el 10% de las pacientes expresaron el deseo de simetrización.
Conclusiónlos resultados demuestran niveles altos de satisfacción en COP nivel I y II unilateral, teniendo un impacto en la calidad de vida de las pacientes; expresando el deseo de simetrización, predominante en mamoplastias de nivel II y COP extrema.
Oncoplastic surgery (COP) has had a great development, allowing safe oncological resections, preventing potential deformities and asymmetries. We evaluated the impact on quality of life in patients with COP level I and II, using the BREAST Q BCT questionnaire and the desire for symmetrization after adjuvant therapy.
Methodology50 patients diagnosed with breast cancer, treated with unilateral COP (Level I and Level II), were studied during the period between October 2017 and May 2022, to whom the BREAST Q BCT postoperative questionnaire was applied, in addition to survey on the desire for symmetrization.
ResultsIn the domains of the BREAST Q studied, they recorded: "psychosocial well-being" (median of 83), "sexual well-being" (median of 66), "physical well-being" (median of 76), "satisfaction with the operated breast" (median of 80), "satisfaction with the information received" (median of 76) and "satisfaction with the health team" (median of 100). No statistical relationship was found between the variables studied and the median scores of the "satisfaction of operated breast" domain. Only 10% of the patients expressed the desire for symmetrization.
ConclusionThe results show high levels of satisfaction in COP level I and II unilateral, having an impact on the quality of life of the patients; expressing the desire for symmetrization, predominant in level II mammoplasties and extreme COP.
La cirugía conservadora es el estándar de tratamiento del cáncer de mama temprano1, con resultados oncológicos equiparables a la mastectomía y ventajas funcionales, estéticas y psicosociales2. Sin embargo, existen factores que pueden impactar en los beneficios mencionados: localización de las lesiones (centrales y cuadrantes mediales)3, diámetro de la resección (>20% del volumen mamario o 5% en cuadrantes mediales), necrosis del tejido al realizar movilizaciones extensas4, efecto de la radioterapia en el tejido (radioepidermitis y radionecrosis)5, el vaciamiento ganglionar axilar6 y complicaciones postoperatorias7.
La cirugía oncoplástica (COP) permite realizar resecciones de gran volumen, obteniendo bordes quirúrgicos seguros; previene potenciales deformidades posteriores al tratamiento con radioterapia, evita cicatrices visibles en el área de la mama social y en las pacientes con macromastia y ptosis, permite un mejor planeamiento de la radioterapia8. La simetría mamaria es un punto esencial, muchos centros practican la simetrización de la mama de forma simultánea a la resección oncológica, pero no existen guías con recomendaciones específicas de cuándo, ni cómo se debe realizar una simetrización contralateral. Algunos estudios comentan que los pacientes prefieren asumir pequeñas asimetrías antes que aceptar el riesgo de una cirugía mamaria contralateral9.
La COP ha tenido un gran desarrollo en búsqueda de mejorar la calidad de vida de las pacientes. El cuestionario BREAST Q, es un medio validado y diseñado para evaluar diversos aspectos de la calidad de vida posterior a la cirugía de cáncer de mama10, pudiendo aplicarse a la cirugía conservadora, mastectomías y cirugías reconstructivas.
Materiales y métodoObjetivo del estudioEl objetivo principal es evaluar el impacto en la calidad de vida en las pacientes operadas de cáncer de mama, utilizando técnicas de COP unilateral nivel I (técnicas de avance y rotación de tejido glandular <20% del volumen glandular con o sin reposición del CAP) y nivel II (mamoplastias con resección de un volumen >20%, técnicas de reducción mamaria, desplazamiento y reposición del CAP)4 mediante el cuestionario BREAST Q en cirugía conservadora (BCT). Como segundo objetivo, identificar posibles variables que se pueden asociar a niveles más bajos de satisfacción y conocer el deseo de simetrización.
Pacientes en estudioSe estudiaron 50 mujeres con cáncer de mama, tratadas con COP unilateral (nivel I y nivel II), entre octubre 2017 y mayo 2022 en un hospital oncológico de Latinoamérica, con diagnóstico, tratamiento y seguimiento en la institución. Se les aplicó el cuestionario BREAST Q BCT, posterior a la radioterapia externa (en un tiempo no inferior a 6 semanas). Siendo los criterios de exclusión: cáncer de mama bilateral, pacientes con mutación BRCA (en los cuales se requiere cirugía oncológica y/o reductora de riesgo en la mama contralateral), gestantes (las cuales no pueden recibir radioterapia adyuvante tras una cirugía conservadora durante el periodo de gestación) y pacientes que requirieron de mastectomía tras el compromiso de los bordes quirúrgicos.
CuestionarioBREAST Q BCT, cuestionario el cual evalúa la calidad de vida del paciente posterior a la cirugía conservadora11; en el estudio se evaluaron los dominios: «bienestar psicosocial», «bienestar sexual», «bienestar físico», «satisfacción con la mama operada», «satisfacción con la información brindada» y «satisfacción con el equipo de salud», donde las puntuaciones más elevadas expresan mayor satisfacción y mejora en la calidad de vida.
MetodologíaSe realizó un análisis descriptivo de las variables cualitativas a través de frecuencias y porcentajes y de las puntuaciones del BREAST Q con las medidas resumen mediana y rango intercuartílico (porque no fue posible justificar el supuesto de distribución normal de las puntuaciones a través de la prueba de Shapiro-Wilk, que se usó por que el número de puntuaciones es a lo más de 50). Se evaluaron las diferencias entre las técnicas oncoplásticas respecto a las puntuaciones de los dominios del BREAST Q a través de la prueba no paramétrica de Kruskal-Wallis (por ser más de 2 las técnicas oncoplásticas); previa evaluación del supuesto de distribución normal de las puntuaciones (la evaluación del supuesto de distribución normal se hizo con la prueba de Shapiro-Wilk), supuesto que no se pudo justificar.
Se ajustaron modelos de regresión logística univariado y multivariado con las características en estudio para evaluar su efecto predictor (OR y sus respectivos intervalos de confianza) sobre la posibilidad de tener puntuaciones por debajo de la mediana del dominio de satisfacción con la mama operada. Se consideró una diferencia significativa un valor p > 0,05 y para un efecto significativo un intervalo de confianza que contuviera el uno. En los análisis se usó el programa IBM® SPSS Statistics for windows, version 24.0.
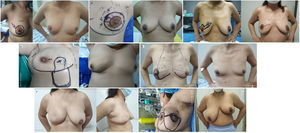
ResultadosSe obtuvieron los datos de 50 pacientes tratadas con COP nivel I y nivel II, unilateral sin simetrización (fig. 1), cuyas características clínicas se ven resumidas en la tabla 1 (anexos). Un 80% menores de 65 años y un 60% con estado posmenopáusico; con tamaños tumorales entre 2 y 4 cm (64%), teniendo como localización más frecuente el cuadrante supero-externo (56%) y sin compromiso ganglionar en 66%. Los estadios clínicos IIA y IIB fueron los más frecuentes (44 y 22%, respectivamente), con un subtipo intrínseco subrogado luminal (68,1%). Sobre el tratamiento quirúrgico, se registraron 6 tipos de mamoplastias, con 2 variaciones en la mamoplastia vertical rama única: lateralizando la rama vertical y el patrón de Grisotti; siendo las mamoplastias: lateral y circular (round block) las más utilizadas (30 y 24%, respectivamente), el tamaño patológico más frecuente fue de 2-3 cm (42%), con un 84% de bordes quirúrgicos libres. En relación al tratamiento quirúrgico axilar, se realizó la biopsia del ganglio centinela como único procedimiento en el 56%; requiriendo complementarse con linfadenectomía axilar en 16%. En relación con la terapia sistémica, 36% de los pacientes recibieron quimioterapia neoadyuvante, los cuales presentaban estadios clínicos: IIB (50%), IIIA (25%), IIIB (25%) y IIA (25%); con subtipo subrogado: luminales (50%), HER2 (25%) y triple negativo (25%). De los cuales obtuvieron respuesta patológica completa el 10% (compuesta por 60% HER2 positivos y 40% triple negativo). La adyuvancia siempre incluyó la radioterapia tras la cirugía conservadora, siendo la combinación de quimioterapia, radioterapia más hormonoterapia el más utilizado (46,0%). Encontrándose todos los pacientes libres de recurrencia local y a distancia en el control.
Características de los pacientes
| Características | Categorías | n | % |
|---|---|---|---|
| Edad por rangos (años) | <50 | 20 | 40,0 |
| 50 a 65 | 20 | 40,0 | |
| >65 | 10 | 20,0 | |
| Estado menopáusico | Premenopáusica | 20 | 40,0 |
| Posmenopáusica | 30 | 60,0 | |
| T clínico (cm) | ≤2 | 11 | 22,0 |
| >2-3 | 17 | 34,0 | |
| 3-4 | 15 | 30,0 | |
| ≥5 | 7 | 14,0 | |
| Localización | CSE | 28 | 56,0 |
| CIE | 6 | 12,0 | |
| CSI | 4 | 8,0 | |
| CII | 5 | 10,0 | |
| Retroaréolar | 3 | 6,0 | |
| Periaréolar | 3 | 6,0 | |
| Pezón | 1 | 2,0 | |
| N clínico | N0 | 33 | 66,0 |
| N1 | 15 | 30,0 | |
| N2a | 2 | 4,0 | |
| TNM clínico | 0 | 3 | 6,0 |
| IA | 7 | 14,0 | |
| IIA | 22 | 44,0 | |
| IIB | 11 | 22,0 | |
| IIIA | 4 | 8,0 | |
| IIIB | 2 | 4,0 | |
| IV | 1 | 2,0 | |
| Inmunohistoquímica | Luminal A | 17 | 34,0 |
| Luminal B | 15 | 30,0 | |
| HER2 puro | 5 | 10,0 | |
| Triple negativo | 6 | 12,0 | |
| Luminal B c/sobreexpresión HER2 | 4 | 8,0 | |
| No realizado | 3 | 6,0 | |
| Patrón oncoplástica | Mamoplastia lateral (ML) | 15 | 30,0 |
| Mamoplastia periareolar (Round block [RB]) | 12 | 24,0 | |
| Mamoplastia vertical rama única lateralizado | 6 | 12,0 | |
| Mamoplastia batwing o transversal (BW) | 6 | 12,0 | |
| Mamoplastia vertical doble rama (MVRD) | 5 | 10,0 | |
| Surco submamario + colgajo adiposo fascial (SSM) | 3 | 6,0 | |
| Mamoplastia vertical rama única (MVRU) | 2 | 4,0 | |
| Mamoplastia rama única (Grisotti) | 1 | 2,0 | |
| Tamaño patológico | Respuesta completa | 5 | 10,0 |
| ≤2 cm | 17 | 34,0 | |
| >2-3 cm | 21 | 42,0 | |
| 4-5 cm | 7 | 14,0 | |
| Tratamiento quirúrgico de la axila | BGC | 28 | 56,0 |
| DRA | 11 | 22,0 | |
| BGC + DRA | 8 | 16,0 | |
| No se realizó | 3 | 6,0 | |
| Cirugía complementaria | Ampliación de margen | 8 | 16,0 |
| No cirugía complementaria | 42 | 84,0 | |
| Neoadyuvancia | QT | 18 | 36,0 |
| No neoadyuvancia | 32 | 64,0 | |
| Respuesta clínica (n=18) | Respuesta parcial | 17 | 94,4 |
| Respuesta completa | 1 | 5,6 | |
| Adyuvancia | QT + RT + HT | 24 | 48,0 |
| RT + HT | 13 | 26,0 | |
| QT + RT | 5 | 10,0 | |
| QT + RT + Inmunoterapia | 3 | 6,0 | |
| RT + Inmunoterapia | 2 | 4,0 |
BGC: biopsia de ganglio centinela; CIE: cuadrante inferior externo; CII: cuadrante inferior interno; CSE: cuadrante superior externo; CSI: cuadrante superior interno; DRA: disección radical de axila; HT: hormonoterapia; N: Estadiaje ganglionar; QT: quimioterapia; RT: radioterapia; T: Tamaño; TNM: Estadiaje TNM.
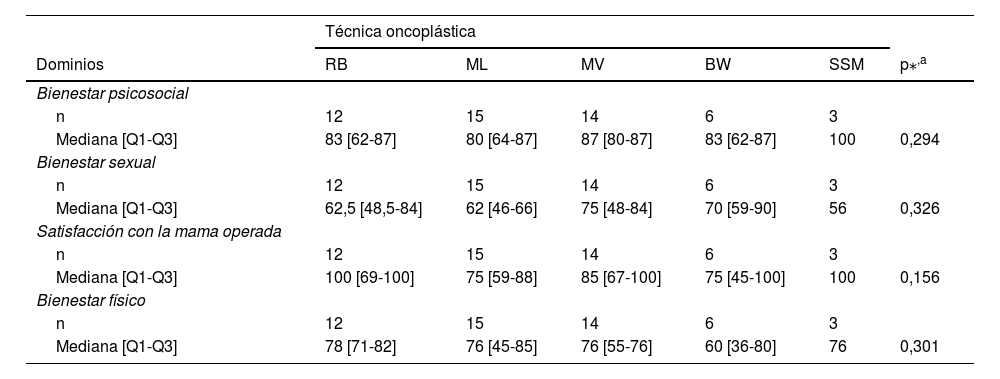
La mediana fue 83 (Q1-Q3, 69-87) (tabla 2, anexos), el estudio comparativo entre las técnicas de oncoplástica utilizadas: la mamoplastia de surco submamario (SSM) y mamoplastia vertical (MV), medianas de 100 y 87 (Q1-Q3, 80-87), teniendo los registros más elevados. La mamoplastia transversal o batwing (BW), mediana de 83 (Q1-Q3, 62-87), mamoplastia circular o round block (RB) mediana de 83 (Q1- Q3, 62-87) y mamoplastia lateral (ML) mediana de 80 (Q1-Q3, 64-87) (tabla 3).
Puntuaciones del BREAST Q por dominios
| Dominios | n | Mediana | RIC |
|---|---|---|---|
| Bienestar psicosocial | 50 | 83 | 69-87 |
| Bienestar sexual | 50 | 66 | 48-84 |
| Satisfacción con la mama operada | 50 | 80 | 67-100 |
| Bienestar físico | 50 | 76 | 58,75-80 |
| Satisfacción con la información recibida | 50 | 76 | 71-100 |
| Satisfacción con el equipo médico | 50 | 100 | - |
RIC: rango intercuartílico.
Comparación de técnicas de cirugía oncoplástica respecto a las puntuaciones de los dominios del BREAST Q
| Técnica oncoplástica | ||||||
|---|---|---|---|---|---|---|
| Dominios | RB | ML | MV | BW | SSM | p⁎,a |
| Bienestar psicosocial | ||||||
| n | 12 | 15 | 14 | 6 | 3 | |
| Mediana [Q1-Q3] | 83 [62-87] | 80 [64-87] | 87 [80-87] | 83 [62-87] | 100 | 0,294 |
| Bienestar sexual | ||||||
| n | 12 | 15 | 14 | 6 | 3 | |
| Mediana [Q1-Q3] | 62,5 [48,5-84] | 62 [46-66] | 75 [48-84] | 70 [59-90] | 56 | 0,326 |
| Satisfacción con la mama operada | ||||||
| n | 12 | 15 | 14 | 6 | 3 | |
| Mediana [Q1-Q3] | 100 [69-100] | 75 [59-88] | 85 [67-100] | 75 [45-100] | 100 | 0,156 |
| Bienestar físico | ||||||
| n | 12 | 15 | 14 | 6 | 3 | |
| Mediana [Q1-Q3] | 78 [71-82] | 76 [45-85] | 76 [55-76] | 60 [36-80] | 76 | 0,301 |
BW: batwing; ML: mamoplastia lateral; MV: mamoplastia vertical; Q1: cuartil 1; Q3: cuartil 3; RB: round block; SSM: surco submamario.
La mediana fue 66 (Q1-Q3, 48-84) (tabla 2, anexos), las técnicas de COP que obtuvieron valores más elevados fueron: mamoplastia vertical y transversal con medianas de 75 (Q1-Q3, 48-84) y 70 (Q1-Q3, 59-90). Las mamoplastias: circular una mediana de 62,5 (Q1-Q3, 48,5-84), mamoplastia lateral mediana de 62 (Q1-Q3, 46-66), mamoplastia surco submamario mediana de 56 (tabla 3, anexos).
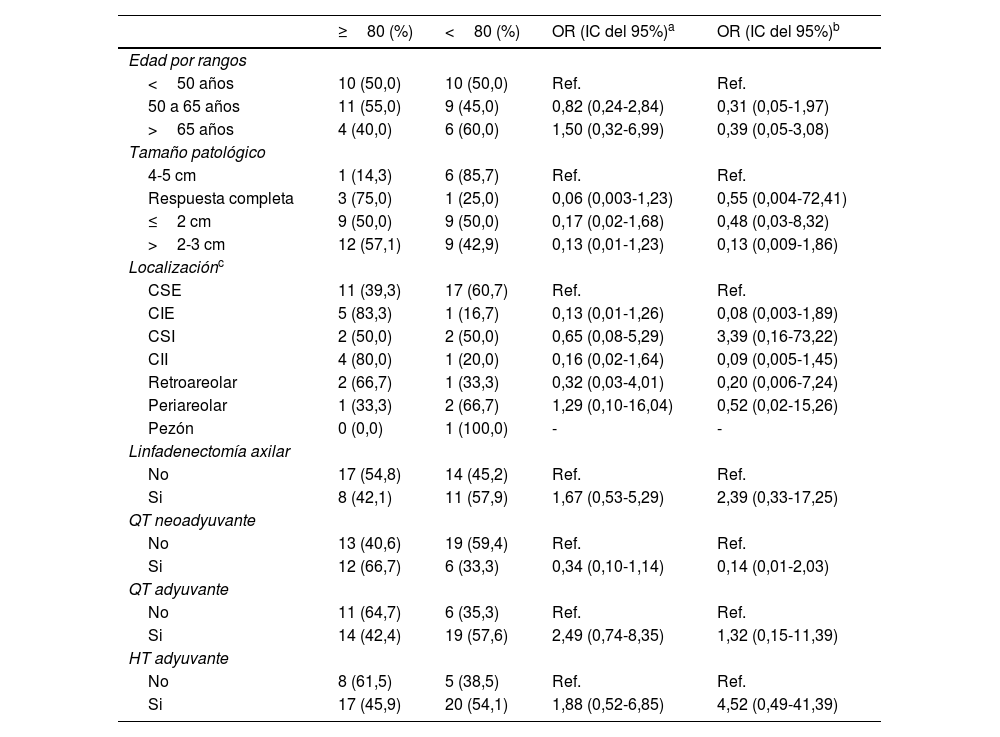
Satisfacción con la mama operadaLa mediana fue 80 (Q1-Q3, 67-100) (tabla 2), las técnicas de COP con valores más elevados fueron: mamoplastia circular y mamoplastia surco submamario con medianas de 100 (Q1-Q2, 69-100) y 100. La mamoplastia vertical una mediana de 85 (Q1-Q3, 67-100), mamoplastia lateral mediana de 75 (Q1-Q3, 59-88), mamoplastia transversal mediana de 75 (Q1-Q3, 45-100) (tabla 3, anexos). En el análisis de las variables: edad, tamaño patológico, localización, linfadenectomía axilar, quimioterapia neoadyuvante, quimioterapia adyuvante y/o siempre quimio y hormonoterapia adyuvante; estas no influyeron significativamente sobre la posibilidad de una puntuación por debajo de la mediana, tanto en el análisis univariado como multivariado (tabla 4, anexos).
Evaluación de características predictivas de la posibilidad de una puntuación por debajo de la mediana en el dominio satisfacción con la mama operada
| ≥80 (%) | <80 (%) | OR (IC del 95%)a | OR (IC del 95%)b | |
|---|---|---|---|---|
| Edad por rangos | ||||
| <50 años | 10 (50,0) | 10 (50,0) | Ref. | Ref. |
| 50 a 65 años | 11 (55,0) | 9 (45,0) | 0,82 (0,24-2,84) | 0,31 (0,05-1,97) |
| >65 años | 4 (40,0) | 6 (60,0) | 1,50 (0,32-6,99) | 0,39 (0,05-3,08) |
| Tamaño patológico | ||||
| 4-5 cm | 1 (14,3) | 6 (85,7) | Ref. | Ref. |
| Respuesta completa | 3 (75,0) | 1 (25,0) | 0,06 (0,003-1,23) | 0,55 (0,004-72,41) |
| ≤2 cm | 9 (50,0) | 9 (50,0) | 0,17 (0,02-1,68) | 0,48 (0,03-8,32) |
| >2-3 cm | 12 (57,1) | 9 (42,9) | 0,13 (0,01-1,23) | 0,13 (0,009-1,86) |
| Localizaciónc | ||||
| CSE | 11 (39,3) | 17 (60,7) | Ref. | Ref. |
| CIE | 5 (83,3) | 1 (16,7) | 0,13 (0,01-1,26) | 0,08 (0,003-1,89) |
| CSI | 2 (50,0) | 2 (50,0) | 0,65 (0,08-5,29) | 3,39 (0,16-73,22) |
| CII | 4 (80,0) | 1 (20,0) | 0,16 (0,02-1,64) | 0,09 (0,005-1,45) |
| Retroareolar | 2 (66,7) | 1 (33,3) | 0,32 (0,03-4,01) | 0,20 (0,006-7,24) |
| Periareolar | 1 (33,3) | 2 (66,7) | 1,29 (0,10-16,04) | 0,52 (0,02-15,26) |
| Pezón | 0 (0,0) | 1 (100,0) | - | - |
| Linfadenectomía axilar | ||||
| No | 17 (54,8) | 14 (45,2) | Ref. | Ref. |
| Si | 8 (42,1) | 11 (57,9) | 1,67 (0,53-5,29) | 2,39 (0,33-17,25) |
| QT neoadyuvante | ||||
| No | 13 (40,6) | 19 (59,4) | Ref. | Ref. |
| Si | 12 (66,7) | 6 (33,3) | 0,34 (0,10-1,14) | 0,14 (0,01-2,03) |
| QT adyuvante | ||||
| No | 11 (64,7) | 6 (35,3) | Ref. | Ref. |
| Si | 14 (42,4) | 19 (57,6) | 2,49 (0,74-8,35) | 1,32 (0,15-11,39) |
| HT adyuvante | ||||
| No | 8 (61,5) | 5 (38,5) | Ref. | Ref. |
| Si | 17 (45,9) | 20 (54,1) | 1,88 (0,52-6,85) | 4,52 (0,49-41,39) |
QT: quimioterapia; HT: Hormonoterapia.
La mediana fue 76 (Q1-Q3 58,7-80) (tabla 2, anexos), la técnica de COP que obtuvo el valor más elevado: mamoplastia circular con una media de 78 (Q1-Q3, 71-82). La mamoplastia vertical mediana de 76 (Q1-Q3, 55-76), mamoplastia lateral mediana de 76 (Q1-Q3, 45-85), mamoplastia surco submamario mediana de 76 y mamoplastia transversal mediana de 60 (Q1-Q3, 36-80) (tabla 3, anexos).
Satisfacción con la información recibidaLa mediana fue 76 (Q1-Q3, 71-100).
Satisfacción con el equipo de saludLa mediana fue 100 (tabla 2, anexos).
Deseo de simetrizaciónCinco pacientes (10%) expresaron su deseo de simetrización (cirugía contralateral). En este grupo tuvieron mamoplastia vertical de rama doble (MVRD) (80%) y mamoplastia transversal (20%). De los que tuvieron mamoplastia vertical de rama doble, 3 tuvieron COP extrema: 2 por tumor multifocal y uno por tumor multicéntrico.
DiscusiónEl cáncer de mama a nivel mundial, presenta 2,3 millones de nuevos casos anuales y 685.000 muertes en el año 202012. En Perú, la incidencia anual es de 28 casos por 100.000 habitantes, con una tasa de mortalidad de 8,5 por 100.00013, la incidencia en Lima metropolitana de 43,15 por 100.000 habitantes, lo cual lo coloca como el cáncer más frecuente en la capital y el segundo a nivel nacional14. Siendo las mujeres que viven en países en vías de desarrollo del 20 al 30% en términos absolutos de las muertes registradas en el 202015. El sistema de salud público nacional no cuenta con unidades funcionales de mama, siendo pocos centros acreditados, lo cual viene en demérito de los estándares de atención; así como barreras en el acceso a la salud y las limitaciones de las coberturas del aseguramiento. En este contexto situacional se explica las dificultades para realizar reconstrucciones (inmediatas y diferidas) y simetrización inmediata, debido a la prolongación del tiempo operatorio y listas de espera. Motivo por el cual la realización de técnicas en COP, mamoplastias de nivel I y II, ha sido un importante pilar para reducir la tasa de mastectomías en nuestro escenario.
La COP ha tenido un gran desarrollo en los últimos años, en búsqueda de la obtención de márgenes quirúrgicos amplios, conservando y previniendo deformidades mamarias en el tratamiento oncológico; evitando en muchas ocasiones la mastectomía y mejorando la calidad de vida de las pacientes16. El desarrollo del cuestionario BREAST Q, herramienta validada para evaluar los resultados indicados por los pacientes, en cada tipo de tratamiento quirúrgico del cáncer mama, contándose con 4 módulos que incluyen: mastectomía, reconstrucción, expectativas en la reconstrucción mamaria y terapia de cirugía conservadora; permitiendo tener una forma de valorar el impacto en la calidad de vida17.
En este estudio en relación al dominio de «bienestar psicosocial», se encontró una mediana de 83, similar a los resultados obtenidos en los estudios de O’Connell y Dahlback, quienes publicaron su experiencia aplicando el módulo BREAST Q BCT en 200 pacientes con cirugía conservadora18, y superior a lo reportado por Langendijk, mediana de 70,119 y Vesprini, mediana de 73,520. La mediana de 83 refleja un impacto favorable en la mayoría de pacientes, presentando valores más elevados en las MV y SSM; sin embargo, cabe resaltar que el número limitado de pacientes que tuvieron la técnica de SSM, limita la comparación estadística.
En el análisis del dominio «bienestar sexual», se encontró una mediana de 66 siendo marcadamente inferior en comparación a los otros dominios, con valores superiores a los reportado por Rose (mediana de 58), aunque cabe mencionar que en dicho estudio hubo solo una tasa de respuesta de 69,6%, puesto que muchas mujeres no son sexualmente activas al momento del cuestionario y decidieron consignar no aplicable, lo cual limitaría la interpretación22. En nuestro estudio no se registró el número de pacientes que tuvo atenciones por el servicio de psicología oncológica, lo cual podría impactar en el resultado de la puntuación obtenida.
En el análisis del dominio «satisfacción con la mama operada», se obtuvo una mediana de 80 similar a lo obtenido por Rose21, superior a lo registrado por: Vesprini (59,3)20, Langendijk (65,7)19, Dahlback (66)6 y por O’Connell (68)18. Siendo las mamoplastias RB y de SSM las que presentaron una mayor puntuación, esto podría asociarse a las cicatrices imperceptibles en estas mamoplastias. Se ha descrito la asociación de variables en las fuentes revisadas de: linfadenectomía axilar completa, quimioterapia neoadyuvante, resecciones mayores al 15% y baja densidad mamaria, con niveles inferiores de satisfacción en análisis univariado; sin embargo, en los mismos estudios en el análisis multivariado no se encontraron diferencia estadística significativas22, similar a lo registrado por nosotros, donde la edad, tamaño patológico, localización, linfadenectomía axilar, quimioterapia neoadyuvante, quimioterapia adyuvante y/o siempre quimio y hormonoterapia adyuvante, no mostraron relación estadística con la obtención de valores inferiores a la mediana en el análisis univariado y multivariado.
En el análisis del dominio «bienestar físico», se obtuvo una mediana de 76, similar a lo descrito por Langendijk19 y Vesprini20, e inferior a lo descrito por O’Connell18, Dahlback6 y Rose21 obteniendo 82 de media este último. Siendo la mamoplastia RB la que obtuvo un mayor puntaje, lo que estaría en relación con el menor porcentaje de necrosis grasa posterior a radioterapia y el volumen de resección. Por otro lado, la mamoplastia BW fue la que obtuvo una menor puntuación, lo cual podría estar en relación a los colgajos de rotación glandular para cubrir los defectos del cuadrante supero-interno, en donde el volumen glandular es escaso y en los cuales, algunos pacientes (2 casos) presentaron áreas de necrosis grasa posterior a la radioterapia.
En el análisis del dominio «satisfacción con la información recibida», se obtuvo una mediana de 76, la cual estaría en relación con el número de consultas desde el diagnóstico, seguimiento y toma de decisión quirúrgica compartida. Si bien se obtuvo un valor de la mediana aceptable, no se cuenta con el registro del nivel de preparación académica de los pacientes, lo cual podría ser una variable que impacte en la compresión de la información brindada.
En el análisis del domino «satisfacción con el equipo de salud», se obtuvo una mediana de 100. Si bien el sistema de salud nacional presenta limitaciones descritas anteriormente, tener acceso a una unidad de mastología, donde se realiza diagnóstico, tratamiento y seguimiento de forma individualizada y contar con un equipo multidisciplinario, impacta en forma positiva en los resultados del dominio evaluado.
Cabe mencionar que si bien los resultados en los diferentes dominios del BREAST Q BCT, obtenidos por las diferentes mamoplastias empleadas en el presente estudio, guardan relación a los datos publicados, la falta de significación estadística se puede deber al uso de la prueba no paramétrica de Kruskal-Wallis, debido a que esta prueba es menos eficiente que su contraparte paramétrica (prueba ANOVA); sin embargo, el uso de esta prueba no paramétrica está justificado debido a que no fue posible justificar, a través de la prueba de Shapiro-Wilk, el supuesto de distribución normal de las puntuaciones. Otro factor a tomar en cuenta en el análisis estadístico fue el número de casos limitados en ciertas técnicas de COP, lo cual implica que se requieran diferencias más grandes que las observadas para alcanzar una significación estadística. Lo cual nos sugiere el uso de forma rutinaria de la prueba BREAST Q BCT, con el objetivo de contar con mayor número de casos en las futuras investigaciones lo cual impactaría en el análisis estadístico.
Con respecto a la simetrización, un 10% de pacientes expresó su deseo, los cuales tuvieron mamoplastias de nivel II y COP extrema, no se registró deseo de simetrización en la mayoría de pacientes con mamoplastias nivel I, similar a lo reportado por Gardfjell et al.22.
Si bien, la simetría mamaria es un objetivo en la cirugía conservadora de la mama, se han de considerar factores como: los cambios de volumen en la mama irradiada, ganancia de peso y acentuación de la ptosis de la mama contralateral23, en la toma de decisión de la simetrización de forma sincrónica al tratamiento oncológico. Algunos autores sugieren diferir la decisión de la necesidad de una cirugía de simetrización hasta por 12 meses, con el fin de lograr mejores resultados a largo plazo; tomando en cuenta que la mama tratada ya ha registrado cambios por los tratamientos adyuvantes, puesto que predecir dichos cambios a lo largo del tiempo en el escenario de un procedimiento sincrónico es más difícil22.
Otro punto a considerar son los gastos en salud, la simetrización requiere un tiempo operatorio más prolongado y/o un equipo adicional de cirujanos, lo cual podría impactar en los tiempos de espera para la realización de tratamientos oncológicos.
También se han de considerar los efectos de la simetrización: mayor dificultad, en la detección de un eventual cáncer de mama contralateral23,24, cicatrices, potencial pérdida de sensibilidad del complejo aréola - pezón y así como posibilidades de complicaciones quirúrgicas25, lo cual debe ser comprendido y aceptado por la paciente. Todo ello nos lleva a recomendar que la cirugía contralateral de simetrización se debería ofrecer en cirugía sincrónica con la resección oncológica en casos seleccionados, y de lo contrario, como procedimiento diferido tras la evaluación individual de las pacientes.
ConclusionesEl presente estudio realizado en pacientes tratadas en un hospital oncológico de Latinoamérica, con COP: mamoplastias nivel I y II de forma unilateral, mediante el cuestionario BREAST Q BCT, aplicado posterior a radioterapia, nos ha permitido conocer el grado de satisfacción de la mama operada, teniendo como control la mama contralateral, la cual preservaba su forma y tamaño natural. Así como el impacto en la calidad de vida de las pacientes y el registro de deseo de simetrización para la valoración de toma de decisiones según el escenario de salud.
FinanciaciónLa presente investigación no ha recibido ayudas específicas provenientes de agencias del sector público, sector comercial o entidades sin ánimo de lucro.
Responsabilidades éticasEl presente manuscrito se han seguido los protocolos del centro de trabajo sobre la publicación de datos de pacientes, siendo aprobado para su publicación por el comité de ética de investigación de la institución. Se ha respetado la privacidad, manteniéndose en confidencialidad los datos de identificación de la paciente, y se cuenta con el consentimiento de los pacientes para su publicación.
Contribución de los autoresTodos los autores participaron en la concepción, diseño del trabajo, redacción e interpretación de los resultados, para la realización del manuscrito.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.