INTRODUCCIÓN
Lafístula o absceso periareolar recidivante (tambiéndenominada «fístula de conductosgalactóforos», fístula mamilar, abscesosubareolar recidivante, seno periareolar, mastitis yuxtaareolar,enfermedad de Zuska, metaplasia escamosa de los ductos, etc.) es unproceso inflamatorio crónico que ocurre másfrecuentemente en mujeres jóvenes, generalmente asociada aumbilicación del pezón. A pesar de su conocimientodesde mediados del siglo XIX, la controversia sobre su patogenia y,por tanto, sobre el tratamiento más adecuado de laenfermedad continúa de actualidad. 1
Nuestro grupode trabajo ha asumido desde el incio de su actividad en 1996 unatécnica reglada en el abordaje de esta patología,basada en las últimas adquisiciones teóricas ytécnicas publicadas en la literatura médica. Elobjetivo del estudio fue evaluar la efectividad de lafistulectomía radial con cierre primario, bajo anestesialocal y en régimen ambulatorio, en esta enfermedad. Seexponen los resultados obtenidos en nuestra serie inicial depacientes.
SUJETOS YMÉTODOS
Se revisaronlos resultados de las pacientes sometidas a fistulectomíaradial con cierre primario tratadas en nuestro Servicio desde 1996.Todas las pacientes habían sido sometidas al mismo protocolode actuación establecido por la Unidad de PatologíaMamaria de nuestro Servicio de Cirugía y que se describemás adelante. La serie que publicamos consiste en 12pacientes (nueve mujeres y tres hombres) con una edad media de 40,5años (rango: 28-50).
De las 12pacientes atendidas, seis consultaron en Urgencias por abscesoperiareolar (cuatro primario y dos recidivante) y otras seis enConsulta Externa por supuración periareolar crónicacon molestias locales y ocasionales períodos deabscesificación con drenaje espontáneo. De estasúltimas seis pacientes descritas, cuatro habíansufrido cirugía previa por esta enfermedad en otros centroshospitalarios, todas ellas mediante un acceso periareolar(circunareolar). Excluyendo a las pacientes que consultaron porabsceso primario, el tiempo medio de duración de lossíntomas fue de 4 años (rango: 1-6 años).Todas las fístulas fueron unilaterales. En seis pacientes sedetectó umbilicación del pezón. Sólo uncaso presentaba el orificio externo intraareolar, siendo en elresto periareolares. Ocho pacientes refirieron tabaquismo entre susantecedentes.
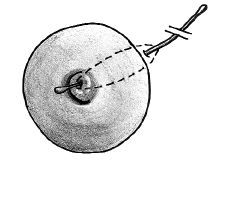
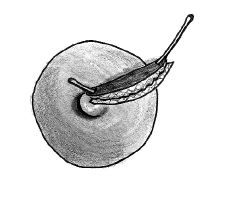
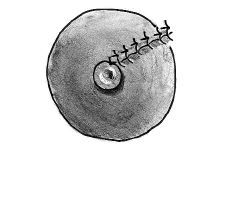
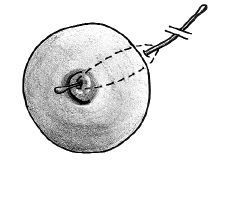
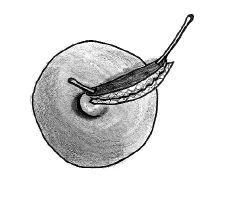
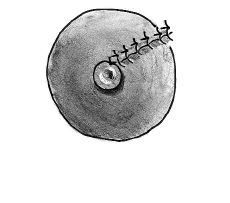
El protocolode actuación fue como sigue: cuando la enfermedad sedetectó en fase de absceso, se realizóúnicamente un drenaje mediante una pequeñaincisión periareolar; una vez establecida la fístula,la técnica quirúrgica definitiva (Figs. 1, 2 y 3) consistió primeramente enla identificación del trayecto fistuloso, desde el orificioperiareolar hasta el pezón, mediante un estilete fino (enocasiones esta maniobra se complementó con lainfusión de peróxido de hidrógeno por elorificio periareolar para la mejor identificación delconducto afecto); posteriormente se realiza la escisión«en huso» del tejido comprendido entre los dosorificios canalizados, incluyendo a éstos, hasta unaprofundidad de 1-1,5 cm, aproximadamente, comprobando la ausenciade tejido de granulación en los márgenes de laescisión. El orificio del pezón se escinde medianteuna sección de un segmento circular de entre 15 y 25°del mismo alrededor del estilete que lo identifica. Posteriormentese reconstruye el plano profundo con sutura reabsorbible(Dexon® 3/0)desde la base del pezón hasta afrontar el bordebermellón de la aréola y, por último, sesutura la piel con sutura monofilar de puntos entrecortados(Prolene® 3-4/0) o mediantebandas adhesivas (Steri-strip®) si la aposición resulta suficiente con la suturasubcuticular únicamente. No se recomendó lacolocación de drenajes de forma electiva.
Fig.1. Fístula periareolar. Se muestra la canalizacióndel trayecto mediante un estilete.
Fig.2. Escisión en bloque de ambos orificios y del trayecto deltejido de granulación que los une.
Fig.3. Aspecto postoperatorio inmediato. Se persigue laaposición correcta del margen de la aréola y lareconstrucción del pezón, cuya orientación yproyección no presenta problema.
Todas laspacientes fueron intervenidas bajo anestesia local consedación suave y vigilancia anestésica monitorizada,en régimen de cirugía ambulatoria (alta a las 5-8horas de la intervención). Las 12 pacientes han sidointervenidas por cinco cirujanos distintos, aunque siempre haasistido o realizado la intervención al menos un cirujanocon especial dedicación a la cirugía mamaria. Laprofilaxis antibiótica se realizó conamoxicilina-clavulánico (2 g en monodosis intravenosa). Seobtuvo el consentimiento informado específico decirugía mamaria de todas las pacientes incluidas en elestudio.
Las pacientesfueron seguidas en Consulta Externa de Cirugía (Consulta deMama), con citación a los 3 y 7 días, al mes y cada 3meses el primer año, para su alta definitiva. Las pacientesdadas de alta han sido evaluadas de nuevo por un solo observadorcon objeto de esta revisión de resultados. El seguimientomedio ha sido de 1,8 años, con un rango entre 0,5 y 3años.
RESULTADOS
No seprodujeron complicaciones intraoperatorias en ninguna de laspacientes intervenidas. Todas pudieron ser sometidas a lacirugía reglada de la forma en que se describe en elapartado anterior, sin excepciones. No se utilizaron drenajes. Elalta a domicilio se produjo siempre el mismo día de laintervención. No se produjeron otras consultas al cirujano(en Consultas Externas o en Urgencias del hospital) distintas delas programadas en las instrucciones dadas al paciente al alta. Delas 12 pacientes intervenidas, sólo una experimentóuna complicación. Se trató de una infección dela herida quirúrgica, que precisó la apertura de laherida quirúrgica al quinto día, asociándosecuras y antibioterapia, con resolución progresiva de lacomplicación y cierre diferido. En el seguimiento practicadono se han detectado recidivas de la enfermedad.
DISCUSIÓN
Aunquedescrita de forma más o menos precisa entre 1850 y 1951 pordistintos autores, 2-5 haexistido una auténtica controversia tanto en lateoría sobre la patogenia de esta enfermedad como en eltratamiento más adecuado. En esta últimadécada la concepción más generalmente aceptadasobre su patogenia 1, 6, 7 describe una secuencia que va desde la ectasia ductal a lafístula periareolar, pasando por inflamaciónperiductal, mastitis, telorrea, retracción unilateral delpezón, fibrosis retroareolar, absceso retroareolarrecidivante y, por fin, fístulización periareolar. Elfactor etiopatogénico inicial por el que la ectasia ductal(un hallazgo casual en hasta un 30% de intervenciones o autopsias)deriva finalmente en un proceso infeccioso crónico pareceser la formación de tapones de queratina en el segmentoterminal de algún o algunos conductos. Estos tapones seproducirían favorecidos por la existencia de una metaplasiaescamosa o bien por la «epidermización» en dichosegmento terminal. 7-11 A laobstrucción por queratina le seguiría la progresivadilatación y la eventual exposición, por ruptura delepitelio ductal, del tejido periductal a los detritus de queratina.Esto ocasionaría una reacción inflamatoria local,posteriormente contaminada por gérmenes de la flora localnormal y abscesificada de forma análoga a comosucedería la sobreinfección de un quisteepidérmico común («quistesebáceo»). Para algunos autores 12los conductos obstruidos más que a ductosmamarios corresponderían a glándulas sebáceasdel pezón. Esto explicaría que los abscesos seanpuramente cutáneos-subcutáneos y no se extienden a laprofundidad de la glándula como sucede en los«verdaderos» abscesos mamarios (por ejemplo, lospuerperales). La extensión de estas glándulassebáceas del pezón hasta el borde de la areolajustificaría también la localización peculiardel orificio «externo». Esta teoría coincide conevidencias anatómicas recientes de que el sistema excretorglandular consta de tan sólo seis a nueve sistemas ductales,de forma que los demás orificios del pezón (hasta untotal de 16 a 20) lo forman las desembocaduras de glándulassebáceas.
Basándonos en estas últimas teorías sobresu patogenia y de acuerdo con la experiencia previa de otrosautores, 6,7, 12-15 nuestro grupo adoptó latécnica de la fistulectomía radial con cierreprimario, con los resultados que se han descrito más arriba,lo que nos permite recomendarla como el tratamiento deelección en esta enfermedad. Nos atrevemos a señalartambién que la proximidad o similitud de la patogenia y eltratamiento recomendado para esta enfermedad y para lasfístulas perianales hace fácilmente asumible sujustificación para cualquier cirujanogeneral.
Otrastécnicas quirúrgicas recomendadas para estaenfermedad han sido el drenaje con marsupialización deltrayecto, 16 lasescisiones «radicales» con cura por segundaintención 17 o laresección retroareolar con abordaje circunareolar18, 19 (técnica de Urban),existiendo incluso descripciones de mastectomía simplerealizadas con esta indicación. 20 La técnica utilizada por nosotros corresponde a ladescrita por Prats 7 en 1977 y quelos autores españoles suelen denominar con esteepónimo. 6, 12 De nuestroestudio, aunque con algunas limitaciones evidentes (númerorelativamente escaso de pacientes, no se trata de un diseñoprospectivo estricto ni existió alternativa paraasignación aleatoria, no se ha evaluado el resultadoestético ni la satisfacción de las pacientes con elprocedimiento), los datos permiten extraer algunas conclusiones: elprocedimiento es realizable bajo anestesia local y enrégimen de cirugía ambulatoria; la tasa deinfección de herida es muy baja con profilaxisantibiótica habitual; por último, la técnicaresulta sencilla y fácilmente reproducible por cualquiercirujano y con una tasa de recidiva muy baja si se compara conotras técnicas publicadas previamente. Por otro lado, lamenor agresividad respecto a otras técnicas asegura unadeformidad mínima y, teóricamente, nodestruiría el aparato excretor de la mama para la lactancia,aunque no hemos comprobado este extremo en nuestraserie.
Porúltimo, nos gustaría destacar la presencia de laenfermedad en tres varones de esta serie, hecho ya señalado,como rareza, por otros autores 13, 21 yque de algún modo apoya la teoría patogénicade la implicación de las glándulas sebáceasmás que de los ductos glandulares.